例1.患者女性,48岁,体检发现血清肿瘤标志物CA19-9升高(110μg/L)。北京一家著名医院腹部CT,腹部B超等检查均报告未见异常。经介绍来B超会诊。笔者超声显像检查显示肝被膜光滑,肝边缘锐利,肝内血管走行正常,肝实质回声均匀(无肝炎、肝硬化),在左肝发现2.1cm×1.6cm中等回声结节,周边有声晕,血流未见异常,考虑为转移性肝癌病灶。其声像表现提示来源于消化道,血清肿瘤标志物CA19-9升高也提示消化道内存在肿瘤。临床超声实践表明转移性肝癌有35%~50%来源于消化道,其中以胃和直肠部位多见。超声检查显示患者胃壁、胃黏膜光整,未见异常。根据转移癌病灶在肝左叶,若原发癌在大肠则应在左半区,即降结肠和直肠[同位素实验表明肝门静脉血流中来源于右半结肠的血流进入右肝,来源于左半结肠(包括直肠)的血流流入左肝]。果然,在直肠(距肛门10cm处)显示2.3cm×1.7cm不规则中低回声肿块,其边界不规则,对直肠壁有浸润表现,血流显示不丰富。推测为浸润型肿瘤,非溃疡型,故患者无脓血便。
追问病史,患者8年前因子宫肌瘤做子宫切除,5年前因甲状腺“结节”做甲状腺左叶部分切除。移民加拿大已15年,工作忙,压力大。6个月前曾有较长时间腹泻,无肿瘤家族史。随后患者在一家肛肠医院做直肠镜检查,报告为直肠息肉。
例2.患者,78岁,6个月来间断腹泻(无脓血),有时排便不畅并有排不净感。曾发现粪便外表似有少量血迹。实验室检查未见异常。40年前曾患急性黄疸性肝炎。笔者超声检查显示肝弥漫性病变,于直肠距肛门7cm处发现2.9cm×2.1cm中等回声肿块,无血流显示,超声报告直肠癌,推测为高分化型。其后在北京一所著名三级甲等医院纤维结肠镜诊断为直肠息肉。手术后病理报告与超声诊断一致。
【讨论】
1.大肠癌(carcinoma of the large intestine) 大肠癌包括结肠癌和直肠癌,是常见的消化道恶性肿瘤。在经济发达国家如北美、西欧地区,发病率高达35/10万~50/10万,但近年发病率上升较慢。在经济迅速崛起的国家和地区,大肠癌的发病率则迅速上升。我国上海、浙江、江苏、福建为大肠癌高发区,且发病率上升迅速。发病年龄75%在31-60岁,男女之比为1.65∶1。大肠癌的发病与下列因素有关。①致癌物质:高脂、高蛋白饮食引起胆酸分泌增加,经细菌分解后产生致癌物质,食物中的硝酸盐和亚硝酸盐可形成亚硝酸盐,亦具有致癌作用。②结肠炎性病变:如溃疡性结肠炎、克罗恩病、日本血吸虫病等可发生癌变。③息肉为结肠癌的癌前病变,绒毛状息肉或直径>2cm的息肉易癌变。④遗传因素:如家族性腺瘤病及癌家族史患者易发生癌变。⑤土壤及饮水污染是致癌因素。⑥胆囊切除术及阑尾切除术后,病人有较高的结肠癌发生率。结肠癌以40-50岁发病率高,男多于女,50-60岁发病率最高。国内比国外的直肠癌发病年龄早10年,国内青年人的直肠癌发病率高于国外,且直肠癌发生位置低于国外。
大肠癌绝大部分为单个,少数病例同时或先后有一个以上癌肿发生。国内3102例大肠癌中多发者仅占0.7%。好发部位是直肠和乙状结肠,占75%~80%,其次为盲肠及升结肠,结肠肝曲、降结肠、横结肠及结肠脾曲亦有发生。大体形态可分为①隆起型:瘤体大、质软,又称髓样癌。肿瘤向肠腔突起,为结节状、息肉状或菜花样隆起,境界清楚,有的有蒂,多发于右半结肠,特别是盲肠。②溃疡型:瘤体一般较小,早期形成溃疡。溃疡底可深达肌层,穿透肠壁侵入邻近器官和组织。好发于直肠和远段结肠。③浸润型:肿瘤向肠壁各层弥漫浸润,伴纤维组织异常增生,肠壁增厚,形成环形狭窄,易引起肠梗阻,好发于直肠、乙状结肠及降结肠。④胶样型:瘤体较大易溃烂,外观及切面均呈半透明胶冻状,好发于右侧结肠和直肠。这4种类型中以隆起型和溃疡型多见,胶样型少见。
组织病理学分类有管状腺癌、乳头状腺癌、黏液腺癌、印戒细胞未分化癌、腺鳞癌、鳞状细胞癌等。其中以管状腺癌最多见,约占67%。鳞癌少见,后者见于直肠与肛管周围。大多数大肠癌细胞分化程度较高,因此病程较长,转移较迟,但有部分癌细胞分化程度低,病程进展快。
大肠癌转移途径有①直接蔓延:癌肿浸润浆膜层而累及附近组织或器官,如腹膜、腹膜后组织、膀胱、子宫及输尿管等,并可能发生直肠-膀胱瘘和胃-结肠瘘。脱落的癌细胞可种植到所接触的组织,如直肠膀胱或直肠子宫陷凹,或手术肠吻合口等处。②淋巴转移:先转移至结肠旁淋巴结,再至肠系膜血管周围淋巴结及肠系膜根部淋巴结。③血行转移:癌栓易通过肝门静脉转移到肝,亦可经体循环到肺、脑、肾、肾上腺、骨髓等处。
大肠癌早期多无症状,随着癌肿的增大与并发症的发生才出现症状。主要症状有排便习惯与粪便性状改变、腹痛、腹部肿块,以及贫血、消瘦、发热、黄疸、腹水以及恶病质等全身症状。国内资料报道,结肠癌患者的首诊症状以便血最多,占48.6%,其次为腹痛,占21.8%。癌肿部位不同,临床表现也不相同。①右侧结肠癌:右侧结肠肠径较大,肠腔内粪汁稀薄。故患右侧结肠癌一般无肠梗阻发生,其临床表现可有腹泻、便秘、腹泻与便秘交替、腹胀、腹痛、腹部压痛、腹块及进行性贫血。晚期可有肠穿孔、局限性脓肿等并发症。②左侧结肠癌:由于左侧结肠腔不如右侧结肠腔宽大,乙状结肠腔狭小并与直肠形成锐角,且粪便已在左侧结肠形成,因此,左侧结肠癌时容易发生慢性进行性肠梗阻。患者大多有顽固性便秘,亦可间以排便次数增多。由于肠梗阻大多在乙状结肠下段,故呕吐较轻或缺如。而腹胀、腹痛、肠鸣及肠型明显。癌肿破溃时可使粪便外面染有鲜血或黏液,甚至排出脓液。③直肠癌:主要表现为大便次数增多,粪便变细,带黏液和血,伴有里急后重或排便不净感。当癌肿蔓延至直肠周围而侵犯骶丛神经,可出现剧痛。若癌肿累及前列腺或膀胱,则可出现排尿不畅和血尿等症状,并可形成通向膀胱或女性生殖器的瘘管。④肛管癌:主要表现为便血及疼痛,疼痛于排便时加剧。当癌侵犯肛门括约肌时,可有大便失禁。肛管癌可转移至腹股沟淋巴结。
2.诊断和鉴别诊断 详细询问病史、认真体格检查辅以内镜和X线检查,确诊一般无困难。直肠指检:我国下段直肠癌远比国外多见,绝大部分直肠癌可在直肠指检时触及,是早期发现直肠癌的重要检查方法,但常被忽视。直肠指检可扪及肠腔内菜花样硬块,或边缘隆起中心凹陷的溃疡,或肠腔环状狭窄,指套常染有黏液或血。超声显像检查:大肠癌超声显像显示以下特点。①肠内肿块:局限性隆起向肠腔突出,表面不规则,呈息肉状或菜花样改变,经常在突出部分的表面形成溃疡,肠黏膜连续中断,溃疡周边稍高,底部粗糙不平,在肠腔充盈的情况下,可见肿块。也有的肿块带蒂,移动度较大。多数大肠癌呈不规则的椭圆形改变,厚度达2cm以上始被发现,可使肠腔变窄。②溃疡型大肠癌:其边缘降起,基底粗糙不平,往往浸入整个肠壁,使肠腔变窄。
直肠腔内超声扫描了清晰显示直肠肿块大小、深度及周围组织情况,可分辨直肠壁各层的细微结构。方法简单,可迅速提供图像,对选择手术方式及术后随访有否复发有一定帮助。
在引起下消化道出血的病因中,直肠癌占首位,出血通常为轻度,大量出血少见。直肠癌的便血,初期量少,附着于粪便表面,随着病情的发展,便血量增多,与此同时患者出现腹泻、排便次数增加、里急后重、体重减轻、贫血等症状,粪便具有特殊的腥臭味。为及时诊断,一定要做直肠指检,若为阴性,须做直肠乙状结肠镜检查,它不但可以直接观察病情的变化,还可做活检,对于下消化道出血是最可靠的检查方法。超声显像检查对直肠癌诊断既有帮助又操作简便,可与直肠指检一样,作为诊断直肠癌的首选方法。
超声显像图像见第101例附图1。
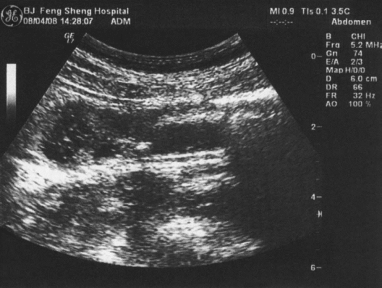
第101例附图1 直肠癌
(富 玮)
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。
















