第三章 药物代谢动力学——药动学
学习目标
■药物跨膜转运的方式及对药物作用的影响。
■药物消除的概念、方式、半衰期的定义及其临床意义。
■药物体内过程的主要环节及其对临床用药的指导意义。
药动学(pharmacokinetics)是研究机体对药物处置过程的科学。即研究药物在体内的吸收、分布、代谢及排泄过程以及血药浓度随时间而变化的规律。
第一节 药物的跨膜转运
药物在体内被吸收、分布、代谢和排泄都要通过体内的各种生物膜。药物通过生物膜的过程称药物的跨膜转运。其分为两种方式:主动转运和被动转运。
一、被动转运(passive transport)
被动转运是药物依赖于生物膜两侧的浓度差,从浓度高的一侧向浓度低的一侧扩散的过程。药物按顺浓度差的方向转运,转运速度与膜两侧的浓度差成正比。其方式有以下几种(图3-1):
(一)滤过(filtration)
滤过是指直径小于膜孔的水溶性的药物(分子量小于100),借助于膜两侧的流体静压或渗透压而进行的跨膜转运,如尿素、乙醇等。

图3-1 药物被动转运方式模式图
(二)简单扩散(simple diffusion)
简单扩散是指脂溶性的药物溶于脂质膜的跨膜转运。其特点是:①不消耗能量;②不需要载体;③无竞争抑制现象;④无饱和现象。这是药物最常见和最重要的一种转运方式,大多数药物的转运属于此种。影响药物简单扩散的主要因素有药物分子量、溶解性(脂溶性和水溶性)和解离度,一般分子量小、脂溶性大的药物易通过生物膜跨膜转运;反之则不易跨膜转运。绝大多数药物均为弱酸性或弱碱性化合物,体液pH的变化会影响药物的解离度、极性及脂溶性。在酸性环境中,弱酸性药物解离度低,解离型的药物少,极性小,脂溶性高,易跨膜转运;而弱碱性药物解离度高,解离型的药物多,极性大,脂溶性低,不易跨膜转运。在碱性环境中,两者恰好相反(表3-1)。
表3-1 弱酸性和弱碱性药物在不同pH中被动转运特点及意义

(三)易化扩散(facilitated diffusion)
易化扩散是一种顺浓度差的载体转运和离子通道转运。其特点是:①不消耗能量;②需要载体;③有竞争性抑制现象;④有饱和性。如葡萄糖的转运、铁的转运。
二、主动转运(active transport)
主动转运是药物逆浓度差,由生物膜低浓度一侧向高浓度一侧转运。其特点是:①消耗能量;②需要载体;③有竞争性抑制现象;④有饱和现象。药物的主动转运主要在神经元、肾小管细胞和肝细胞中进行。
第二节 药物的体内过程
一、药物的吸收
吸收(absorption)是指药物从给药部位进入血液循环的过程。药物吸收速度主要影响药物产生作用的快慢,药物吸收的程度主要影响药物作用的强弱。影响药物吸收的因素主要有:
(1)药物的理化性质、剂型、给药局部的酸碱度、血流状况及药物的相互作用。
(2)给药途径:除血管内给药外,其他给药途径都存在吸收问题。药物吸收快慢的顺序是:吸入给药>舌下给药>直肠给药>肌内注射>皮下注射>口服给药>皮肤给药。其特点和影响因素见表3-2。
表3-2 不同给药途径的吸收部位与影响因素

(3)首关消除(first pass elimination) 是指某些口服药物经胃肠黏膜吸收进入肝脏时,部分可被代谢灭活,而使进入血液循环的有效药量明显减少的作用,又称首关效应(first pass effect)。如硝酸甘油的首关消除可达90%以上,因此口服疗效差,舌下给药在很大程度上可避免首关消除。
(4)生物利用度(bioavailability,F)指经任何给药途径给予一定剂量的药物后,药物能被吸收进入全身血液循环的百分率及速度。它反映一个药物制剂能被机体吸收利用的程度,是评价药物制剂质量的一个指标。其计算方法为:
![]()
影响生物利用度的因素有:首关效应、个体差异、药物剂型及不同批次生产的药物。不同剂型的药物、同一剂型不同厂家生产的药物、同一厂家不同批号的药物,其生物利用度都可能不同。因此临床用药时,不要随意改变给药途径和更换药物剂型,尽可能应用同一药厂生产的同一批号药品,使疗效较为一致。
二、药物的分布
分布(distribution)是指药物吸收后,随血液循环到达机体各组织器官的过程。大多数药物在体内分布是不均匀的,一般而言,血流丰富的组织药物分布快,亲和力高的组织药物分布多。其影响因素有以下几种:
(一)药物与血浆蛋白结合
大多数药物在血浆中可与血浆蛋白不同程度地结合,与血浆蛋白结合的药物称结合型药物,未结合的药物称游离型药物,二者同时存在于血液中,并保持动态平衡。药物与血浆蛋白结合的特点为:
(1)结合型药物分子量增大,不易跨膜转运,暂时失去药理活性,也不易被肝脏代谢和肾脏排泄;游离型药物分子小,易转运,具有药理活性。
(2)血浆中处于动态平衡的游离型药物和结合型药物可以相互转化。若机体血浆蛋白过低(如慢性肾炎、肝硬化)或变质(如尿毒症),会影响药物与血浆蛋白的结合率,使血浆中游离型药物浓度增加,药物效应及毒性增强;当血中游离型药物减少时,结合型药物可随时释放补充游离型药物,发挥作用。
(3)药物与血浆蛋白结合具有饱和性和竞争性。当药物与血浆蛋白结合达饱和后,增加较小的剂量就会出现较强的作用,甚至出现毒性;若两种药物结合同一种血浆蛋白时,结合能力强的药物可将另一种药物置换下来,使后者血药浓度突然升高,甚至出现中毒现象。如双香豆素和保泰松合用,后者就会把前者从血浆蛋白上置换下来,使双香豆素血药浓度升高,其抗凝血作用增强甚至导致出血。
(二)药物与组织细胞的亲和力及局部器官血流量
某些药物对某些组织有特殊亲和力,而聚集于某些器官,使药物分布浓度明显高于其他组织和器官。如碘主要集中在甲状腺组织;氯喹在肝内分布多,浓度比血浆浓度高约700倍。药物分布的快慢与局部器官的血流量有关,血流量较多的组织器官分布速度快,药物在上述器官达到动态平衡后,再向血流较少的组织器官分布;而血流量较少的组织器官分布速度慢。
(三)特殊屏障
机体中有些组织对药物的通透性具有特殊的屏障作用。主要有三种:
(1)血脑屏障 血脑屏障是血液-脑组织、血液-脑脊液、脑脊液-脑组织三种屏障的总称。血脑屏障能选择性地阻止多种物质由血液进入脑组织,维持中枢神经系统内环境的相对稳定。脂溶性高、分子质量相对较小、极性较低的药物易通过血脑屏障,对中枢神经系统产生作用。婴幼儿血脑屏障发育不完善,药物易通过血脑屏障,影响中枢神经的功能甚至导致不良反应。
(2)胎盘屏障 胎盘屏障是指母体胎盘绒毛和子宫血窦间的屏障。多数药物易通过胎盘屏障,母体用药可影响胎儿生长发育,甚至可引起畸胎或死胎。
(3)血眼屏障 血眼屏障是血液-视网膜、血液-房水、血液-玻璃体屏障的总称。全身给药时,药物在眼内难以达到有效浓度,可采取局部滴眼或眼周边给药如结膜下给药、球后注射等提高眼内药物浓度。
(四)体液pH和药物的理化性质
血浆和细胞外液pH为7.4,细胞内液pH为7.0,弱酸性药物在细胞外液解离多,不易进入细胞内,而弱碱性药物则相反。如果改变体液pH值,则可改变药物的分布。例如,用碳酸氢钠碱化血液和尿液,可促使巴比妥类弱酸性药物由脑组织向血浆转移并加速药物自尿排出。
三、药物的代谢
代谢(metabolism)又称生物转化,是指药物在生物体内经酶的作用而发生化学变化和药理活性改变的过程。生物转化的部位主要在肝脏,分两相反应。I相反应包括氧化、还原、水解,在药物分子结构中引入或暴露出极性基团,如产生羟基、羧基、氨基等,改变了药物结构和活性。Ⅱ相反应为结合,是药物分子结构中的极性基团与体内的化学成分如葡萄糖醛酸、硫酸、甘氨酸、谷胱甘肽等经共价键结合,生成极性大、易溶于水的结合物排出体外。大多数药物经代谢后,药理活性和毒性减弱或消失,即灭活。也有少数药物经代谢后仍有药理活性,甚至有的药物从无活性转化成为有活性的药物,即活化。还有少数药物不经过转化,以原型从肾脏排泄。
人体内参与药物代谢的酶种类很多,最重要的是存在于肝细胞微粒体内的混合功能氧化酶系统,简称肝药酶。肝药酶是一组多功能酶系统,能转化数百种药物。肝药酶的特点是:①选择性低;②活性有限,可发生竞争性抑制;③个体差异性大;④易受某些药物所诱导或抑制。凡能使药酶活性增强或诱导酶合成的药物,称药酶诱导剂;凡能使药酶活性降低或抑制酶合成的药物,称药酶抑制剂(表3-3)。
表3-3 药酶诱导剂和药酶抑制剂的特点

四、药物的排泄
排泄(excretion)是指药物或其代谢产物通过排泄器官自体内排至体外的过程。机体排泄药物的主要器官是肾脏,其次是消化道、呼吸道、汗腺、乳腺及唾液腺等。
(一)肾脏排泄
肾脏是药物排泄最重要的器官。肾脏排泄药物可以通过肾小球滤过或肾小管分泌。相对分子质量小的药物分子可通过肾小球滤过排泄,滤过后的药物分子可被肾小管重吸收并受尿液pH和药物脂溶性的影响。其中,尿液的pH对药物排泄的影响较明显,如弱酸性药物在碱性尿液中解离度高,脂溶性低,重吸收少,排泄快。临床上可根据需要改变尿液pH以促进或减慢药物排泄速度。如弱酸性药物苯巴比妥中毒时,碱化尿液可加速排泄,缓解中毒症状。肾小管上皮细胞能以主动转运的方式排泄药物,它具有两类转运系统:有机酸和有机碱转运系统,前者转运弱酸性药物,后者转运弱碱性药物。经同一载体转运的药物可发生竞争性抑制现象。如丙磺舒与青霉素合用时,前者可抑制青霉素从肾小管分泌,延长了青霉素作用时间。
(二)胆汁排泄
课堂互动
试问如果想增加一弱碱性药物自体内排泄,可采用什么方法?
某些药物或其代谢产物可由肝细胞分泌到胆汁中,经胆管排泄。有的药物自胆汁排入肠道后,可经小肠上皮细胞再吸收经肝脏进入血液循环,形成肝肠循环(enterohepatic circulation);此时药物的消除缓慢,半衰期和作用时间会延长。
(三)肠道排泄
经肠道排泄的药物主要来源于口服后肠道中未吸收、随胆汁排泄到肠道或由肠黏膜分泌排入肠道的药物。
(四)其他排泄途径
有些药物以简单扩散的方式随乳汁排出。乳汁的pH值略低于血浆,弱碱性药物较弱酸性药物更易通过乳汁排泄而影响乳儿,如吗啡等。有的药物可经唾液腺和汗腺排泄,如利福平等;挥发性药物如酒精可从肺排出。
第三节 药动学基本概念
一、时量关系和时效关系
药物的体内过程是一个连续变化的动态过程,随时间的变化,体内的药量或血药浓度及药物的作用强度也会随之变化,这种动态变化过程,可用时量关系和时效关系表示。
血浆药物浓度随时间而变化的动态过程称为时量关系(time concentration relationship)。药物作用强度随时间而变化的动态过程称为时效关系。给药后测定不同时间的血药浓度,以血药浓度为纵坐标、时间为横坐标作图可得时量曲线(time concentration curve),又称药时曲线。以药物的作用强度为纵坐标、时间为横坐标作图可得时效曲线。
以单次血管外给药为例,其药物的时量关系和时效关系经历以下三个阶段(图3-2)。给药后,血药浓度逐渐上升形成曲线升段,此段反映药物的吸收速度,坡度越陡说明吸收越快;当药物吸收速度与消除速度相等时达到峰浓度,即最高血药浓度;以后血药浓度逐渐下降而形成曲线的降段,此段反映药物的消除速度,坡度越陡说明消除越快;当血药浓度达到最低有效浓度时,药物作用开始消失。从给药到出现疗效前的一段时间称为潜伏期。从疗效出现到作用基本消失这段时间,是维持有效浓度或基本疗效的时间,称为持续期。而体内药物已降至有效浓度以下,但又未从体内完全消除的时间称为残留期。
峰浓度的大小与给药剂量有关,残留期的长短反映了药物消除的快慢。因此,在临床用药时,为了更好地发挥药物的疗效,防止蓄积中毒,应测定病人的血药浓度,以便确定合理的给药剂量和给药间隔时间。
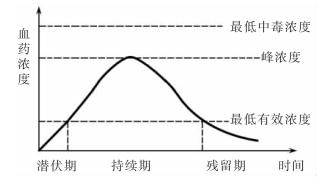
图3-2 单次血管外给药的时量(效)关系曲线
二、药物的消除与蓄积
(一)消除(elimination)
消除是指药物在体内经代谢和排泄,使血浆药物浓度降低的过程。一般有两种消除方式:
1.一级动力学消除
一级动力学消除又称恒比消除,在单位时间内消除恒定比例的药量。其消除速度与血药浓度成正比,即血药浓度高,单位时间内消除的药量多。大多数药物在治疗量范围内按恒比消除。
2.零级动力学消除
零级动力学消除又称恒量消除,在单位时间内消除恒定数量的药量。其消除速度与血药浓度无关,即单位时间内消除的药量相等。当体内药量超过机体最大消除能力时药物以恒量消除。当血药浓度降到最大消除能力以下时,则转变为恒比消除。
(二)蓄积(accumulation)
反复给药时,药物进入体内的速度大于消除速度,体内药量或血药浓度逐渐升高,此种现象称为药物的蓄积。药物蓄积过多,可引起蓄积中毒,故临床用药时,应注意药物剂量、给药速度、给药间隔时间、疗程以及肝肾功能等因素,避免发生蓄积中毒。
三、某些药动学参数
(一)半衰期(half-life, t1/2)
半衰期即药物的血浆半衰期,指血药浓度下降一半所需要的时间。它反映了药物在体内消除的速度,消除快的药物半衰期短,消除慢的药物半衰期长。其临床意义:①反映主要消除器官肝脏、肾脏的功能,当肝肾功能不全时,药物的t1/2会明显延长;②确定给药间隔时间,一般按照t1/2确定给药时间;③t1/2的长短可作为药物分类依据。
(二)血药稳态浓度(steady state concentration,Css)
按恒比消除的药物,以t1/2为间隔时间,连续恒定给药,经4~5个t1/2,血药浓度可达到相对平衡的稳态浓度,称血药稳态浓度,又称坪值。此时,药物的吸收与消除速度达到动态平衡。血药稳态浓度的大小取决于给药剂量、单位时间。若给药总量相等,改变给药次数,坪值不变,但间隔时间缩短,血药浓度变化幅度小,利于安全用药。如果病情需要迅速达坪值,用药时可采用首次剂量加倍,可使血药浓度迅速达到有效水平(图3-3)。
课堂互动
某药半衰期为8 h,每日3次给药,要达到稳态血液浓度约需多少时间?

图3-3 按半衰期(t1/2)间隔给药的血药浓度变化示意图
本章小结
药动学是研究机体对药物处置过程的科学,即研究药物在体内的吸收、分布、代谢及排泄过程和血药浓度随时间变化规律的科学。药物在体内被吸收、分布、代谢和排泄都要通过体内的各种生物膜。药物跨膜转运的方式有被动转运和主动转运。大多数药物主要通过被动方式转运,体液pH的变化会影响药物的解离度、极性及脂溶性,进而影响药物的转运。吸收是指药物从给药部位进入血液循环的过程;药物的理化性质、剂型、给药局部的酸碱度、血流状况及药物的相互作用、给药途径、首关消除、生物利用度等因素影响药物的吸收。分布是指药物随血液循环到达机体各组织器官的过程;影响吸收的因素主要有药物与血浆蛋白结合、药物与组织细胞亲和力及局部器官血流量、特殊屏障、体液pH和药物的理化性质。代谢又称生物转化,是指药物在生物体内经酶的作用而发生化学变化和药理活性改变的过程;主要在肝脏经肝药酶作用被代谢转化。排泄是指药物或其代谢产物通过排泄器官自体内排至体外的过程;肾脏是最重要的排泄器官,可以通过肾小球滤过或肾小管分泌排泄药物;尿液的pH对药物排泄的影响较明显,故临床可根据需要改变尿液pH以促进或减慢药物排泄速度。时量关系为血药浓度随时间而变化的动态过程。药物作用强度随时间的变化也随之改变。消除是指药物在体内经代谢和排泄,使血浆药物浓度降低的过程。一般有两种消除方式:恒比消除和恒量消除。药物消除的速度可用血浆半衰期(t1/2)表示,药物消除慢其t1/2长,反之t1/2短。血药稳态浓度(Css)是以t1/2为间隔时间,连续恒定给药,经4~5 个t1/2后,血药浓度可达到相对平衡的稳态浓度。
复习思考题
1.药物进入体内分几个过程?简述这些过程对药物作用有何影响?
2.药物在体内是如何代谢的?有何特点?
3.简述肾脏排泄药物的方式及其对药物作用的影响。
4.什么是血浆半衰期?有何临床意义?
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。
















