间叶细胞起源的肿瘤称为肉瘤,正常情况下间叶细胞分化为横纹肌、平滑肌、脂肪、纤维组织、骨和软骨。横纹肌肉瘤(RMS)由间叶细胞分化为尚未成熟的横纹肌细胞恶变而来,但在一些非横纹肌组织如膀胱中也可发生。未分化肉瘤是间叶细胞尚未定向分化即恶性变形成的肿瘤。有些甚至表达多胚层的抗原特征。软组织肉瘤中约50%为RMS,另50%为非RMS软组织肉瘤(NRSTS)。美国儿童肿瘤协会(COG)的RMS协作组(IRS)进行了系列性的临床研究,使分期、疗效和近、远期治疗相关的不良反应、后遗症均得到了明显改善。
一、流行病学和生物学
美国20岁以下RMS年发病率为4.3/100万。在颅外实体瘤中占第三位,仅次于神经母细胞瘤和肾母细胞瘤。男性略多于女性(11.8∶10.3),2/3患者在6岁前发病。8岁前原发部位以头部/颈部多见,眼眶部原发通常以胚胎型为主;原发于膀胱/阴道以小年龄为多见,病理类型常为葡萄簇状型;四肢则发生于大年龄为多,病理类型以腺泡型为主。
二、病 理 学
RMS是一种小蓝圆细胞性肿瘤,传统上根据Horn and Enterline分类,分为胚胎型、葡萄簇状型(属于胚胎型的一个亚型)、腺泡型和多形型。RMS的国际分类(ICR)将分为4个亚型:①葡萄簇状型和梭形细胞型(为较为少见的胚胎型的变异型),通常预后良好。②胚胎型,预后中等。③腺泡型,通常预后不良。④未分化肉瘤,预后也不良。另外,尚有一小部分不能归类。详细见病理章节。
已发现腺泡型RMS存在特征性的t(2;13)(q35;q14),这种易位形成PAX3-FKHR融合基因,上调酪氨酸激酶受体c-MET表达。
三、常规诊断治疗流程
与怀疑为其他恶性肿瘤者一样,常规诊断流程为首先进行脏器功能、肿瘤可完全切除性评估及分期评估。两部分工作可同时启动,即尽早进行肝、肾、心功能评估;同时安排肿瘤及肿瘤转移状态(分期)评估,主要包括胸部、腹部、盆腔的CT和(或)MR及超声波等影像学检查,确定有否肿瘤全切除可能。本病可发生骨髓转移,因此,在手术或其他治疗前应常规进行骨髓穿刺涂片检查,以明确有否骨髓转移,并与其他恶性肿瘤如神经母细胞瘤、淋巴瘤等鉴别。在短时间内完成分期及可否完全肿瘤切除评估后,即进行适应个体的手术。选择肿瘤全切除术或小切口活检术或肿瘤穿刺活检术。活检术的基本要求是获得足够诊断和相关生物学特征检查的标本。对于仅做活检的晚期肿瘤患者应进行冷冻病理检查,尽快明确诊断后及时给予术前化疗。
四、诊断与鉴别诊断
(一)临床表现和转移方式
初发症状和体征与原发部位、肿瘤大小、邻近器官功能受影响的程度密切相关,有35%~40%病例原发部位为头部和颈部,20%原发于泌尿生殖道,20%原发于四肢。早期患者常缺少全身症状,而有转移病灶等晚期患者临床上可出现发热、消瘦、疼痛、慢性病容等非特异性全身表现。
1.头部和颈部原发 其中25%位于眼眶部,50%在其他脑膜旁,25%位于非眼眶部非脑膜旁,包括头颅外发际皮下软组织、面部、口黏膜、口咽、喉部和颈部。男女发病基本平衡,发病中位年龄约6岁。眼眶部原发因发病部位比较表浅,因此就诊时常较为早期,远处转移者较少。非眼眶部脑膜旁原发部位主要为鼻咽部和鼻旁窦部、中耳乳突、颞下翼窝。这些部位易发生鼻、鼻旁窦阻塞症状和脑神经受累,经过颅骨向颅内浸润后出现类似脑瘤的表现,如头痛、呕吐、高血压等。尸体解剖提示颅内广泛浸润时和白血病的浸润方式相似。其他部位原发时常表现为无痛性日益增大肿块。
2.泌尿生殖道原发 膀胱和前列腺原发最为常见。膀胱原发时以血尿、排尿障碍为最常见表现,有时可见息肉样物从尿道突出,局限性肿瘤多见,远程转移较少,本类以4岁以下年龄好发。前列腺原发时常形成巨大的盆腔肿块,使排尿排便障碍,以婴儿及年长儿童好发,易发生远程转移,如肺、骨髓、骨转移。阴道原发者常为婴幼儿,见息肉样物从阴道突出,以葡萄簇状型多见。原发于子宫或宫颈者常为年长儿。附睾原发主要表现为无痛性肿块。后腹膜淋巴结转移似与发病年龄相关,<10岁者很少发生,但>10岁者50%在就诊时已有后腹膜淋巴结转移。泌尿生殖道原发RMS很少见腺泡状型。
3.四肢原发 主要表现为肿块和肢体肿胀,可以有红肿,一般不痛。有50%~75%四肢原发者为腺泡状型,50%患者就诊时有区域淋巴结转移,腺泡状型或未分化型更为多见。四肢原发在学龄儿童中多见,该年龄段也容易运动而外伤,因此也常因误为外伤引起肢体肿胀而延迟诊断。
4.其他部位原发 躯干部原发者病理类型不定,易局部和远程转移性复发,脊柱旁肿瘤易浸润脊柱,但区域性淋巴结转移不多见。胸腔及腹腔后腹膜、盆腔原发不易早期就诊,诊断时常已经不能手术完全切除,复发风险常高于预期,因此需要积极的综合治疗和延迟手术进行肿瘤全切除。其他少见部位,如会阴部、胆道、肝、脑、气管、心肌、乳房、卵巢等也可为原发肿瘤部位。
5.转移方式 从化疗后复发进展的病例中发现了疾病进展和转移的规律,肺为最常见的转移部位占40%~50%,其后依次为骨髓占20%~30%,淋巴结20%,骨占10%,腹腔内脏器转移相对较少。约25%的患者在初诊时已存在远程转移,其转移部位和方式在初诊和复发时类似。
(二)实验室检查
横纹肌肉瘤和未分化肉瘤无特殊的肿瘤标志物检测可辅助诊断。常规的肾、肝、心、肺功能检查有助于手术前、化疗前患者脏器功能状态的判断。如伴有脏器功能损害,一般提示为晚期病变,早期肿瘤通常不影响脏器功能。可发生骨髓转移,因此应在治疗前进行骨髓涂片检查。血清乳酸脱氢酶(LDH)水平明显增高常提示肿瘤负荷大。
(三)影像学检查
治疗前全身的影像学检查,如胸腹盆腔部CT、头和颈部、四肢选择性CT或MRI,99锝骨扫描等,腹盆腔部B超检查对CT可有重要的补充作用。通过这些检查可明确肿瘤浸润范围和转移病灶,以此为依据进行进一步的分期和分组,使相应的治疗强度选择更加合理。Pet-CT在分期和治疗反应评估中的意义尚未建立。
(四)诊断与鉴别
全身体格检查可发现相应的体壁或体腔内肿块大小及由肿块所引起的相应阻塞和占位效应性体征。肿瘤组织病理诊断为本病诊断、病理分型和鉴别诊断的必需手段,无可替代。
五、分 期
常用的分期系统有两个。一个是1972年由美国儿童肿瘤协会IRS建立的依据于手术结果和病理的分期系统,又称临床分组系统。另一个是IRS根据治疗前肿瘤范围(T)、淋巴结浸润(N)和远程转移(M),并结合不同原发部位进行改良的TNM分期系统。临床分组主要根据初次手术结果来确定,具体见表16-1。
表16-1 IRSⅠ~Ⅲ横纹肌肉瘤临床分组分期系统

TNM分期系统由多个研究对其进行了回顾性评估,提示对不良的原发部位进行分期升级的TNM分期系统有很好的预后预测价值,具体分期标准见表16-2。
表16-2 IRS-Ⅳ治疗前TNM分期系统
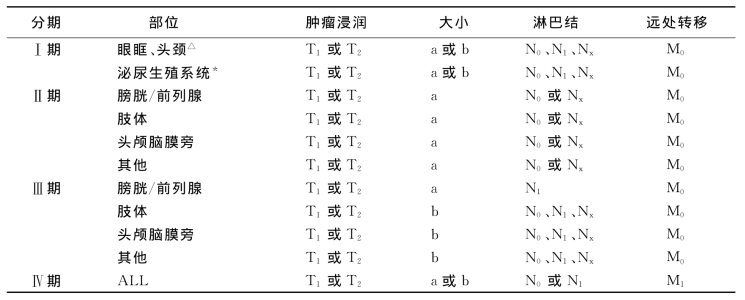
T1.局限于原发解剖部位;T2.超出原发解剖部位;a.≤5cm;b.>5cm;N.区域淋巴结;N0.临床上无浸润;N1.有浸润;Nx.不详;M1.有远处转移;M0.无远处转移;△.除外脑膜旁;*.非膀胱前列腺
六、治 疗
(一)整体治疗概念
近30年横纹肌肉瘤通过多学科的综合治疗方式预后有了很大的进步,如对腺泡型RMS单纯进行手术治疗,几乎所有患者均复发并死于疾病。目前标准的治疗包括手术切除、镜下或大体残留病灶放疗和全身化疗。主要的治疗经验来自美国儿童肿瘤协会横纹肌肉瘤研究协作组(IRS)。
(二)手术
在不涉及重要脏器功能和美观问题前提下需积极考虑手术治疗。如在未知肿瘤性质情况下而进行了肿瘤切除,手术后病理提示切缘有肿瘤细胞,化疗前再次手术完全切除肿瘤对改善预后有帮助。在预知肿瘤不能完全切除时,推荐只做活检,创伤大的大部分肿瘤切除手术意义不大。
二次手术主要用于解决以下问题:①治疗后从病理水平证明有无肿瘤残留。②切除化疗或放疗后残留肿瘤。③Ⅲ组患者可因肿瘤完全切除而减低放疗剂量。IRS-Ⅲ资料提示临床Ⅲ组患者在20周化疗后手术切除残留肿瘤,64%影像学仍有残留肿瘤者病理检查提示为完全缓解,52%对化疗反应不够理想者(肿瘤缩小少于50%)通过二次手术获得了完全缓解。
对于睾丸旁原发肿瘤,RMS-Ⅲ不推建常规性后腹膜淋巴结探查手术,但这样可能使分组比例变化,主要是小部分原来通过后腹膜淋巴结探查手术发现阳性淋巴结的患者因未行探查术而影像学又阴性的患者由Ⅱ组下调至Ⅰ组,并可能因此而影响预后。因此,目前是否常规性行后腹膜淋巴结探查手术还是不进行探查而调高治疗强度仍有争论[由Ⅰ组的放线菌素D和长春新碱2个药物治疗调高为放线菌素D、长春新碱加上环磷酰胺(或)异环磷酰胺3个药物治疗]。
阴道子宫原发一般均先行化疗,这些部位肿瘤常对化疗十分敏感,化疗后手术完全切除可能性很高。放疗仅在部分选择性患者中应用。
膀胱和前列腺肿瘤的手术方式多样,虽然完全切除可能性存在,但常伴有高的致残率而不能被接受。目前推荐在能保留膀胱和尿路功能时进行全切除手术。
四肢原发时通常在治疗初期即考虑肿瘤全切除手术,四肢原发时预后相对差,约50%患者初诊时已有区域性淋巴结浸润。上肢病变伴锁骨上淋巴结转移和下肢病变伴髂和(或)主动脉旁淋巴结转移应定为远程转移(Ⅳ期)。对四肢病变一般不考虑截肢手术。
手术切除转移病灶对预后的影响尚不明确。但由于单纯化疗预后差,手术可能对部分在化疗后残留有非广泛病灶者有帮助。
(三)放疗原则
放疗是治疗RMS和未分化肉瘤的重要手段之一,尤其是一些手术不能完全切除的病灶,如原发于颈部、头部和盆腔的肿瘤,放疗可能根治残留的肿瘤。软组织肿瘤如仅接受手术,术后不进行化疗和(或)放疗,75%以上患者局部复发。目前推荐每日分割剂量为180~200cGy,大范围放疗时(如全腹部)为150cGy,累积总剂量41.4~45Gy可有效控制镜下残留病灶,但需要50.4~54Gy才可能控制影像学可见病灶。治疗前的影像学资料对放疗野的确定十分重要,放疗野一般为治疗前肿瘤边缘外扩大2cm,包括对脑膜旁原发肿瘤。缩野放疗适用于对化疗反应好并超过36~41Gy放疗的病例,但不适用于脑膜旁原发肿瘤时。IRS研究提示放疗在初诊时即完全切除的腺泡型RMS中有重要作用,如不放疗局部复发率明显增高,因此目前IRSG推荐所有完全切除的腺泡型RMS和未分化肉瘤术后至少接受36Gy放疗。
(四)化疗原则
应用单药化疗不可能达到治愈目标。联合应用放线菌素D、环磷酰胺、长春新碱和多柔比星使预后得到了明显的改善,VCA方案(放线菌素D、环磷酰胺、长春新碱)的疗效在较小样本量的研究中多次得到明确,仍是目前的标准治疗方案。很多研究注重于发现疗效相加而毒性交叉的药物及组合,避免产生耐药。已证明顺铂、VP-16、达卡巴嗪单药或联合用药对RMS有效。异环磷酰胺单药或联合VP-16或多柔比星对复发或新发RMS也有效。较近发现喜树碱类药物拓扑替康、和伊立替康(Topotecan和Irinotecan)对RMS有效。VAC方案加用顺铂、VP-16可改善疗效,但尚不明确在标准VAC方案基础上加用多柔比星对预后的确切影响。单药或两个药物的有效性见表16-3。
表16-3 单药或两药联合对RMS的有效性

IRS-Ⅳ对中危组进行随机对照治疗研究。中危组标准为:①胚胎型RMS,有明显残留肿瘤(如临床Ⅲ组)并在不良部位。②<10岁的转移胚胎型RMS。③任何部位的腺泡型RMS。方案目的之一是在相同手术+放疗条件下随机分组比较标准VAC化疗方案(放线菌素D、环磷酰胺、长春新碱)与VAC/VTC(拓扑替康、环磷酰胺、长春新碱)交替化疗方案对预后的影响,也即明确拓扑替康是否比放线菌素D更有效。化疗共42周,15个疗程,化疗12周后进行局部治疗,包括手术和局部放疗。化疗方案见表16-4,每21天为1个疗程。共617例患者进入治疗,264例进入标准VAC组,252例进入VAC/VTC组。胚胎型RMS,Ⅱ/Ⅲ期,临床Ⅲ组占33%,<10岁临床Ⅳ组占7%,腺泡型或未分化型Ⅰ期临床Ⅰ组占17%,腺泡型或未分化型27%,多形型16%。中位随访4.3年,VAC和VAC/VTC组4年FFS分别为73%和68%,提示拓扑替康0.75mg/m2用5d替代放线菌素D 45μg/kg未能进一步改善预后。
据美国儿童肿瘤协作组报告,高危组病例(即临床Ⅳ组,有远程转移者)约占总病例的16%,但在我国可能远高于这一比例,上海儿童医学中心的一组30例患者中,Ⅳ期患者12例,高达40%,这可能与我国的经济和医疗的总体水平相关,Ⅳ组患者目前预后仍差。已有临床研究将异环磷酰胺联合VP-16(IE方案)、多柔比星、喜树碱类药物拓扑替康和伊立替康整合于联合化疗方案中(表16-5),但这些方案是否能明显改善预后尚无定论。
表16-4 IRSG-IV中危组化疗方案

表16-5 其他适用于高危组RMS的化疗方案

由于RMS大部分复发均在3年内,因此以往的化疗时间均比较长,目前有治疗期缩短的趋势,尤其是化疗反应好的病例治疗时间可能进一步缩短。IRS目前对低危组由原来的45周化疗缩短为22周(7个疗程)。而对中危组给予40周(12个疗程)化疗。高危组的治疗为52周(20个疗程)。但最适当的化疗时间目前尚不明确,仍有进一步缩短治疗时间的可能,以减少远期并发症。
(五)综合治疗模式及疗效
如果可能应首先考虑肿瘤全切除,化疗及放疗后如仍有残留病灶,仍应考虑二次手术切除残留病灶。放疗开始时间可有选择性,一般在化疗开始同时至化疗25周间开始放疗。大部分复发发生于诊断后2~3年间,因此以往化疗时间均为12~24个月,但目前化疗时间趋向于缩短。近30年来RMS总体预后明显改善,IRS资料提示5年无进展生存率为65%±2%。腺泡型在目前治疗策略下不再具有预后不良意义。
(六)复发后治疗
对化疗不敏感或治疗后复发仍然是治疗失败最终导致死亡的主要原因,再治疗获得长期无病生存的机会仍然很低,尤其是存在远程转移者更低,已有多个研究报道采用自身造血干细胞支持下高剂量化疗,但疗效仍十分有限。95%患者复发发生于诊断后3年内,最晚在诊断后9年复发。IRS-Ⅲ报道临床Ⅰ、Ⅱ、Ⅲ、Ⅳ组复发后3年生存率分别为48%±12%、12%±9%、11%±5%和8%±4%。复发后中位生存期为9.6个月。复发后生存超过5年者不到20%。
(七)免疫疗法和其他生物学疗法
特殊易位融合基因蛋白具有潜在的成为细胞毒T细胞(CTL)攻击对象,因此对RMS存在t(2;13)(q35;q14)所形成的PAX-FKHR融合基因蛋白者,可将之作为CTL的靶标,目前PAX-FKHR特殊多肽加树突状细胞的疫苗已进入临床前期试验中。其他,如刺激RMS增殖的IGF-I受体抗体、抗血管内皮生长因子(VEGF)等正在研究中。
七、预后影响因素
除治疗是否合理外,病理类型、原发部位、手术是否能切除、年龄和分期对预后有影响,通过对这些因素分析,将患者分为很好、良好、较好和不良组,可预见疾病的预后并指导治疗方法的选择。表16-6为预后分组标准。
表16-6 预后分组标准

a.肿瘤直径≤5cm;ARMS.腺泡状横纹肌肉瘤;ERMS.胚胎型或葡萄簇状型、梭形细胞型或横纹肌肉瘤;b.肿瘤直径>5cm;M0.无远程转移;M1.远程转移;N0.区域淋巴结阴性;N1.区域淋巴结阳性;Nx.区域淋巴结不详;*.预后良好部位,如眼眶部、非脑膜旁头、颈部、非膀胱/前列腺泌尿生殖道;不良部位,如膀胱/前列腺、四肢、脑膜旁、躯干、后腹膜;#.PAX7-FKHR融合基因阳性转移性ARMS有较好预后,4年EFS可达75%
(汤静燕)
[1]Wexler LH,Meyer WH,Helman LJ.Rhabdomyosarcoma and the Undifferentiated Sarcoma.In:Pizzo PA,Poplack DG,eds.Principles and practice of pediatric oncology,5th ed.Philadelphia:JB Lippincott, 2006:971-1001
[2]Boue DR,Parham DM,Webber B,et al.Clinicopathologic study of ectomesenchymomas from Intergroup Rhabdomyosarcoma Study GroupsⅢand IV.Pediatr Dev Pathol 2000,3:290-300
[3]Gurney JG,Young JL Jr,Roffers SD,et al.Soft Tissue Sarcomas.In:Ries LAG,Smith MA,Gurney JG,et al,eds.Cancer Incidence and Survival among Children and Adolescents:United States SEER Program 1975-1995.NIH Pub.No.99-4649.Bethesda,MD:National Cancer Institute,SEER Program,1999:1111
[4]Stiller CA,Parkin DM.International variations in the incidence of childhood soft tissue sarcomas.Paediatr Perinat Epidemiol,1994,8:107-119
[5]Sung L,Anderson JR,Arndt C,et al.Neurofibromatosis in children with Rhabdomyosarcoma:A report from the Intergroup Rhabdomyosarcoma study IV.J Pediatr,2004,144:666-668
[6]San Miguel-Fraile P,Carrillo-Gijon R,Rodriguez-Peralto JL,et al.Prognostic significance of DNA ploidy and proliferative index(MIB-1index)in childhood rhabdomyosarcoma.Am J Clin Pathol,2004,121:358-365
[7]Meddeb M,Valent A,Danglot G,et al.MDM2amplification in a primary alveolar rhabdomyosarcoma displaying a t(2;13)(q35;q14).Cytogenet Cell Genet,1996,73:325-330
[8]Dodd S,Malone M,McCulloch W.Rhabdomyosarcoma in children:a histological and immunohistological study of 59cases.J Pathol,1989,158:13-18
[9]Asmar L,Gehan EA,Newton WA,et al.Agreement among and within groups of pathologists in the classification of rhabdomyosarcoma and related childhood sarcomas:Report of an International Study of four pathology classifications.Cancer,1994,74:2579-2588
[10]Tsokos M,Webber BL,Parham DM,et al.Rhabdomyosarcoma:A new classification scheme related to prognosis.Arch Pathol Lab Med,1992,116:847-855
[11]Tsokos M.The diagnosis and classification of childhood rhabdomyosarcoma.Semin Diagn Pathol,1994,11:26-38
[12]Newton WA Jr,Gehan EA,Webber BL,et al.Classification of rhabdomyosarcoma and related sarcomas:Pathologic aspects and proposal for a new classification.An Intergroup Rhabdomyosarcoma Study.Cancer,1995,76:1073-1085
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。














