(一)失血
1.相关因素 ①抗凝药剂量过大或不足;②透析管路破裂或连接不紧密;③滤器破膜;④静脉留置导管脱出。
2.临床表现 ①患者消化道或手术切口、伤口等部位出血;②插管处渗血;③管路及滤器凝血;④管路破裂出血;⑤静脉留置导管脱出时大出血。
3.预防处理
(1)合理使用抗凝方法及剂量,对于有严重出血倾向或血小板<60×109/L者应考虑无肝素透析。
(2)根据情况每30~60分钟用生理盐水100~150ml冲洗,观察有无凝血征象。
(3)对于应用抗凝药者,活化部分凝血活酶时间(APTT)应控制在比正常值延长1.0~1.4倍。
(4)密切注意透析管路的通畅度。
(5)应特别注意管路连接处有无松脱,固定管路时应给患者留有翻身及活动的余地。
(6)一旦发现滤器破膜或者管路破裂应立即更换,对于失血过多者必要时予以输血。
(二)过敏反应
CBP治疗常见的过敏反应分为A型和B型。
1.A型 过敏反应型。
(1)相关因素:大多因为对环氧乙烷过敏所致。
(2)临床表现:多发生在CBP治疗后数分钟至30min,可有发热、呼吸困难、窒息濒死感、瘙痒、荨麻疹、咳嗽、流泪、腹部绞痛等症状。
(3)预防处理:一旦发生,应立即终止CBP治疗,同时给予抗过敏反应常规处理,勿将管路及滤器内的血回输至患者体内。CBP治疗前将滤器充分冲洗以及使用生物相容性好的滤器均能降低其发生率。
2.B型 非特异型。
(1)相关因素:原因不明。
(2)临床表现:常发生于CBP治疗后数分钟至1h内。主要表现为胸痛,伴或不伴背痛。
(3)预防处理:发生此反应时应立即给患者吸氧,及时对症处理。可以在密切观察病情变化的前提下继续治疗。
(三)失衡综合征
1.相关因素 CBP治疗将血液代谢产物清除,但脑组织、脑脊液中的尿素及其他物质因受血-脑屏障限制,浓度下降缓慢,造成颅内压升高,导致以神经精神为主的症候群。
2.临床表现 出现头晕、头痛、呕心、呕吐甚至意识障碍。
3.预防处理
(1)血流量应<200ml/min,并控制脱水量。
(2)透析诱导期应循序渐进,控制尿素氮下降速度。
(3)提高透析液的钠浓度等。
(4)对于已发生失衡综合征的患者,轻者不必处理,重者可予50%葡萄糖或3%氯化钠,也可输白蛋白,必要时予以镇静药及其他对症治疗,抽搐时给予地西泮(安定)10~20mg静脉注射。
(四)低血压
1.相关因素 通常为超滤过多过快所致。原因包括有效血容量减少,超滤过多过快,自主神经病变,血管收缩降低,心钠素水平过高以及降压药物影响等。
2.临床表现 出冷汗、恶心、呕吐,重者面色苍白、头晕眼花、心率加快、一过性意识丧失,甚至昏迷。
3.预防处理 低血压时应立即停止超滤,降低血流量,吸氧,必要时快速补充生理盐水100~200ml,输注白蛋白,并结合病因进行对因处理。为预防低血压的发生,治疗时应尽量避免有效血容量突然减少,同时改善心功能,纠正贫血,控制感染。
(五)心律失常
1.相关因素 常由低钾血症引起,低血钾原因多为反复使用低血钾或无钾透析液。透析前使用洋地黄类药物的患者由于透析中血钾浓度下降以及酸碱度变化,可发生洋地黄中毒诱发心律失常。溶血时可产生高钾血症从而引发心律失常,但相当罕见。
2.临床表现 低血钾时患者四肢无力,腹胀、恶心,心动过速,心悸;高血钾时出现口周、四肢麻木,心跳慢等症状。
3.预防处理
(1)饮食控制含钾食物以防透析前高血钾。
(2)对于透析患者,严格限制洋地黄类药物的使用,使用含钾>3.0mmol/L的透析液。
(3)发生心律失常时,可使用抗心律失常药物。
(六)低氧血症
1.相关因素 多见于醋酸盐透析,其原因与醋酸盐在体内的代谢及其降低血中CO2和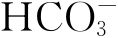 浓度有关。生物相容性差的透析膜可导致肺毛细血管内白细胞聚集从而影响换气功能,是产生低氧血症的一个重要原因。
浓度有关。生物相容性差的透析膜可导致肺毛细血管内白细胞聚集从而影响换气功能,是产生低氧血症的一个重要原因。
2.临床表现 多不明显,原有心肺疾病的患者或老年人可出现缺氧症状。
3.预防处理 一旦出现应立即给予吸氧。使用碳酸氢盐透析液和生物相容性好的透析膜能预防低氧血症的发生。
(七)感染
1.相关因素 通路感染最为常见,主要是由中心静脉留置导管引起。另外,透析液一旦污染,细菌产生的内毒素分子量小,可直接通过透析膜进入血液,导致发热反应。
2.临床表现 发冷、寒战,继而发热。
3.预防处理 治疗时应严格无菌操作,加强静脉留置导管的护理。
(八)空气栓塞
1.相关因素 管道动脉端连接不紧密或破裂、血泵前输液、预冲管路时排气不彻底以及未及时更换置换液均可导致空气栓塞。
2.临床表现 当进入血液内空气超过5ml,可出现空气栓塞的表现,主要为呼吸困难、咳嗽、发绀、胸部紧缩感等。一旦发生空气栓塞应立即关闭血泵并夹住静脉管路,使患者头低脚高、左侧卧位。
3.预防处理 正规操作,加强巡视,及时更换置换液,保证机器正常运行能预防空气栓塞的发生。
(九)溶血
1.相关因素 多由置换液温度过高、透析液低渗所致。
2.临床表现 急性溶血时,患者出现胸部紧压感、心悸、心绞痛、气急、烦躁,可伴有发冷、寒战、血压下降、血红蛋白尿甚至昏迷。
3.预防处理 一旦发生溶血,应立即停止透析,吸高浓度氧,并输入新鲜血。在CRRT治疗时应定期检查透析液,确保安全。
(十)营养丢失
CBP治疗在清除毒素的同时,也带走了部分氨基酸、多肽与短链蛋白质等营养物质。应指导患者每日均衡摄入营养,不能经口进食的患者可使用全胃肠外营养,定期监测营养指标,根据患者实际情况补充蛋白质及糖类(参见第7章外科营养)。
(十一)体温过低
CBP治疗中只能对置换液以及透析液加热,血液经过体外循环回到机体内,温度会衰减;另外,透析液温度过低、速度过快,均可引起体温过低。治疗时应做好保温措施。
(十二)血管通路功能丧失
中心静脉留置管滑脱或血栓形成堵塞双腔管导致血管通路血流不畅。因此,透析结束时应用肝素稀释液封管并牢固地固定导管。
(苏 红 汪海燕)
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。
















