高血压病程中血压急剧升高,突破脑阻力性小动脉的自动调节限制,脑循环高灌注和血脑屏障受损,引起脑水肿和颅内压增高,产生一系列临床表现。其特点为:发病前常有诱因(劳累、情绪激动),血压升高以舒张压为主,临床出现颅高压和脑水肿症状,包括剧烈头痛、呕吐、视力障碍,抽搐、偏瘫,意识改变以至昏迷;眼底检查可发现视盘肿、渗出、出血等。诊断需要和颅内出血、卒中、脑膜脑炎、脑肿瘤、中毒和代谢性昏迷进行鉴别。由于MAP超过150~200mmHg即影响自动调节功能,应尽快将血压降低20%~25%,但应避免过度降压以防止低灌注和脑缺血。首选硝普钠静滴,以1~8μg/(kg·min)速度滴入,视血压调整滴速,血压降至160~180/ 90~110mmHg时,减量维持血压稳定;亦可静脉应用硝酸甘油或拉贝洛尔。可给20%甘露醇250ml加入地塞米松10mg静脉滴注脱水,地西泮10~20mg静脉注射制止抽搐。
(二)缺血性脑卒中
大部分脑缺血病人的血压急骤升高或既往有血压升高,其后升高的血压会逐渐降低;此时,升高的血压并非高血压危象的表现,而是维持缺血区域脑灌注的保护性生理反应。针对缺血性脑卒中病人的降压治疗,由于局部自动调节功能受损,可能减少脑灌注,造成进一步缺血性损害,使血压“正常化”的做法有潜在的危险。
目前,针对急性缺血性脑卒中,一般不进行降压治疗。需要进行降压治疗的情况包括拟进行溶栓治疗,合并脑外的急性器官损害,血压极度升高(SBP>220mmHg或DBP>120mmHg,超过自动调节上限);降压目标为24h内降低10%~15%。研究表明,急性缺血性脑卒中后的高血压与良好的神经病学预后相关,此时的高血压是保护性的,降低血压可能有害。甚至,在缺血性脑卒中病人,药物性升压是一种有希望的研究方法。有研究发现,应用血管收缩药物能够使20%~40%病人获得短期神经病学改善而没有任何不良反应;其方案为升高MAP20%或达到130~140mmHg,同时控制SBP<200mmHg。AHA指南推荐,SBP>220mmHg时,如DBP121~140mmHg使用拉贝洛尔或尼卡地平,DBP>140mmHg则使用硝普钠。
(三)出血性脑卒中
颅内出血病人,血压常达较高水平,此与颅内压升高及占位效应引起的脑干功能失调有关。目前认为,在小到中等范围急性颅内出血病人,降低血压是安全的。SBP>200mmHg、DBP>110mmHg、或MAP>130mmHg时,可以开始降压治疗,可应用尼莫地平、尼卡地平、呋塞米、卡托普利等;需注意过快降压可能导致死亡率增高。
(四)不稳定型心绞痛/急性心肌梗死
应予吸氧,应用阿司匹林、吗啡,使用β受体阻滞药和长效钙拮抗药,静脉应用硝酸甘油、硝普钠降低血压,加用ACEI类,余治疗参考ACS处理。
(五)急性肺水肿
系由于突然升高的血压引起急性左心室衰竭。应该尽快减轻心脏前后负荷,予乙醇湿化吸氧,应用吗啡,首选硝普钠静滴,亦可用硝酸甘油加酚妥拉明;予以呋塞米静注,加用卡托普利等ACEI类及洋地黄类药物(地高辛、西地兰)等。
(六)急性主动脉夹层
对血压升高并胸痛的急诊病人,应该考虑主动脉夹层的可能性,其临床特征为有高血压病史者,突然发生剧烈的、撕裂样胸痛,向背部或腹部放射,约一半发生于降主动脉,可扩展到颈动脉、冠状动脉、心包、甚至肾动脉;其疼痛部位、症状和体征因夹层位置和扩展方向而异;血压多升高,也可正常甚至降低,可出现四肢脉搏和血压不对称,因表现多样致诊断困难,常需要影像学帮助,有80%~90%病例胸部X线检查发现心影增宽,稍少些病例表现为上纵隔增宽,其他检查包括经食管超声、CT、MRI。
此病属致命性临床状况,及时诊断并给予积极和合适的处理是改善预后的关键。夹层的扩展受升高的血压影响,也和左心室射血速率有关;应迅速将血压降至能维持其他器官灌注的最低水平,以防止夹层扩展。立即给哌替啶或吗啡肌注,静脉应用硝普钠和β受体阻滞药;单独应用血管扩张药并不理想,因可引起反射性心动过速,增加主动脉射血速率,促进夹层扩展。因此,常规合并应用β受体阻滞药,如美托洛尔、拉贝洛尔或艾司洛尔。争取在30~60min控制血压降至100~120/60~80mmHg,如此能够迅速降低血压,减慢心率,减弱心肌收缩力,降低脉搏波的陡度(ΔP/ΔT),减轻对主动脉内膜的剪切力,限制夹层扩展,有利于采取进一步措施,亦可应用利血平、胍乙啶,甲基多巴。
(七)肾衰竭
所有高血压急症病人,均应检测Scr和进行包括沉渣检查的尿液分析。下述情况提示肾脏急症:新的或急性加剧的肾功能恶化,尿中出现红细胞管型或变形红细胞;如判断此与升高的血压有关,则开始降压治疗,可选硝普钠或拉贝洛尔。应该注意的是,严重高血压的快速降压,可导致肾小球滤过率的一过性降低,此亦可发生于非肾性高血压急症,需要密切监测肾功能、电解质和血容量,必要时进行短期透析。
长期进行肾脏替代治疗(血透、腹透)的病人,无尿或尿量极少,会因不当进食、饮水、输液等引起急性容量负荷过重,表现为极度高血压,甚至引起急性肺水肿;可先静脉应用降压药物,如硝酸甘油、美托洛尔、拉贝洛尔、乌拉地尔,不宜使用硝普钠,宜用少量液体加入药物静脉泵注以减少液体入量;必要时加强透析治疗(强化血液透析、单纯超滤、高浓度腹透液应用)。
(八)先兆子痫(preeclampsia)与子痫(eclampsia)
高血压是影响妊娠最常见的病理状况之一,在美国,约12%妊娠合并高血压,其引起的死亡占孕产妇死亡的18%。先兆子痫:血压>140/90mmHg,SBP升高>20mmHg或DBP升高>10mmHg;蛋白尿(300mg/24h,或1g/L);全身或踝部水肿,或每周体重增加>2.27kg。子痫:上述情况合并抽搐。
降压处理的难处在于很多降压药物在妊娠期禁止使用。可以选择的药物包括甲基多巴、硫酸镁,亦可选择CCB或β受体阻滞药;应用药物能够扩张血管、预防抽搐和控制血压,分娩是决定性治疗方法。降压治疗应该能够防止脑出血和心衰,而不影响脑灌注或降低已经减少的胎盘血流;目前主张将血压控制在140~160/90~105mmHg。由于此类病人血压不稳定、目标血压范围窄,应该加强监护,必要时入住ICU和进行有创性动脉置管测压。
血压高于160/105mmHg,可口服甲基多巴,亦可用硫酸镁4~6g+5%GS100mlⅣ/15~20min,继而加入液体以1~2g/h速度静滴,需注意观察尿量和深反射。严重时可使用硝酸甘油、酚妥拉明、拉贝洛尔,不宜应用硝普钠和ACEI。
FDA尚未特别推荐用于妊娠的抗高血压药物。
(九)急性手术后高血压(acute postoperative hypertension,APH)
手术后血压显著升高,可能引起严重的神经系统、心血管系统或外科性并发症,需要紧急处理。常急性起病,多发生于术后2h内,需要在6h内进行处理。具体包括:出血性脑卒中、脑缺血、脑病、心肌缺血/梗死、心律失常、肺水肿、血管吻合术失败、手术部位出血。一般而言,其可以发生于任何大手术后,但更多见于心胸、血管、头颈、神经外科手术,其病制生理学机制尚不清楚,因手术操作和其他因素而不同,但共同途径为交感神经系统的激活,表现为血儿茶酚胺浓度升高。
针对非心脏手术病人发生的急性手术后高血压,目标血压的数值尚未达成共识,常由麻醉师或外科医师综合考虑基础血压、合并症和并发症风险进行治疗;而心脏手术的病人,推荐控制血压>140/90mmHg或MAP >105mmHg。疼痛和焦虑常引起血压升高,在进行降压治疗前应予以处理;其他原因包括低温寒战、低氧、酸中毒、膀胱充盈。可以考虑短期应用短效药物,如拉贝洛尔、艾司洛尔、尼卡地平。
(十)高血压急症的药物选择
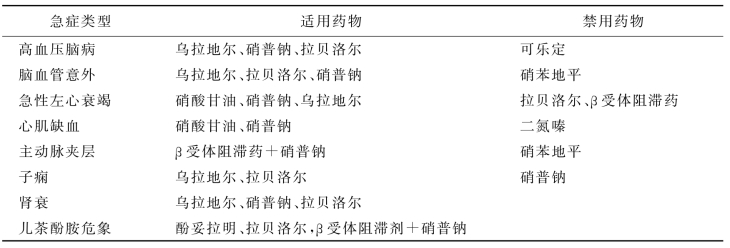
高血压急症的药物选择(表27-3)。
表27-3 高血压急症治疗的药物选择
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。

















