一、心电图产生原理
心脏在每一次机械收缩前,均会产生电激动。心脏电激动产生的微小电流可经人体组织传导至体表。心电图(electrocardiogram,ECG)是利用心电图机自体表记录的心脏每一心动周期所产生的电活动变化的曲线图形。
(一)心肌细胞的除极与复极
心电图反映了整个心脏电激动的综合过程,其基础是单个心肌细胞的电激动,过程可分为极化、除极和复极3个阶段(图7-1-1)。
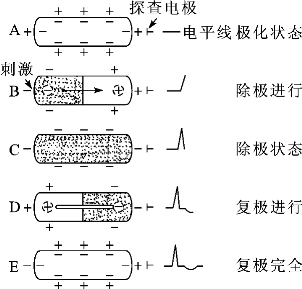
图7-1-1 心肌细胞除极与复极过程电位变化示意图
1.极化阶段 心肌细胞在静息状态时,细胞膜外带正电荷,细胞膜内带负电荷,即细胞膜外得到一定数量的带正电荷的阳离子,细胞膜内则得到相同数量的带负电荷的阴离子。因此,膜外的电位高于膜内的电位。在静息状态时,心肌细胞始终保持着稳定的状态而不产生电流,称为极化状态(polarization)。此时,若在心肌细胞的两端连接导线至电流计,则描记出一条水平的等电位线。
2.除极阶段 当心肌细胞某个部位受到一定强度的刺激时,细胞膜对离子的通透性发生改变,Na+的通透性突然升高(快Na+通道开放),K+通透性降低(K+通道关闭),瞬间细胞膜外大量Na+迅速流入细胞内。这种离子的跨膜流动导致细胞膜内外的正、负离子分布发生逆转,使膜内的电位上升转为正电位,即由极化阶段内负外正的状态转为内正外负的状态,这一转变就是心肌细胞的除极(depolarization)过程,而此时心肌细胞内带正电荷,膜外带负电荷,称为除极状态。
当心肌细胞被激动而除极时,离子跨过细胞膜,使已除极部位的细胞膜外带负电荷,而邻近未除极部位细胞膜外仍带正电荷,两者之间产生电位差,电流从未除极部位流向已除极部位。在已除极部位与未除极部位的交界处就形成了一对电偶(dipole),电偶的电源(正电荷)在前,电穴(负电荷)在后,除极的方向就是电荷移动的方向。此时,如探查电极面对除极方向(即面对电源),则描记出向上的波形;如探查电极背对除极方向(即面对电穴),则描记出向下的波形;如探查电极置于细胞的中部,则描记出先正后负的双向波形。整个细胞除极完毕后,细胞膜外均带负电荷,无电位差,电流曲线回至等电位线。
3.复极阶段 心肌细胞除极之后,由于细胞的新陈代谢,使细胞膜依靠K+-Na+泵的作用,重新调整对Na+、K+的通透性,于是细胞膜内外的正、负离子分布逐渐恢复到极化状态,即由外负内正的状态转变为外正内负的状态,这一过程称为复极(repolarization)。复极的过程与除极相同,即先开始除极的部分先开始复极。在复极过程中,已复极部分的细胞膜外重新带有正电荷,未复极的部分仍为负电荷,膜外形成电位差,产生电流,电流的方向是从已复极的部位流向未复极的部位,即电穴(负电荷)在前,电源(正电荷)在后,其方向正好与除极过程相反,故描记的复极波方向与除极波相反。因复极的过程比除极要慢2~7倍,故除极波起伏陡峭,波形高尖,而复极波则起伏迟缓,振幅较低。复极完毕后,细胞膜外均带正电荷,电位差消失,电流曲线回至等电位线(图7-1-2)。

图7-1-2 单个心肌细胞的除极与复极过程及其电偶变化示意图
(二)心室壁的除极与复极
正常人心室除极时,从心内膜开始,向心外膜推进,即正电荷由心内膜向心外膜移动,因此面对心外膜的电极描记出一个向上的波形,面对心内膜的电极则描记出一个向下的波形。而心室的复极和除极方向不一致,是从心外膜向心内膜。可能是由于心外膜下的心肌温度较心内膜下高,心室收缩时,心外膜承受的压力又比心内膜小,故心外膜处的心肌复极过程发生较早。此时,面对心外膜的电极亦可描记出一个向上的波形。因此,在正常人的心电图中,记录到的复极波方向常与除极波的主波方向一致,这与单个心肌细胞不同。
二、心电图导联体系
从理论上来说,任何心电导联系统从本质上都是双极导联,故将双极导联的两极(正极和负极)置于体表的任何部位都可以测出心脏的电位活动情况。即在人体体表相隔一定距离的任意两点放置正、负电极,并通过导联线与心电图机连接形成电路,即可描记出一系列心电波形,这种连接和记录的方法称为心电图导联。在导联的正负极间做一假想的连线,就形成了该导联的导联轴,方向由正极指向负极。由于电极位置和连接的方法不同,可组成许多不同的导联。但在临床工作中,为了便于对同一病人或不同时期所做的心电图进行比较,所以对电极的放置部位和导联的连接方式进行了明确的规定。目前,临床上最普遍应用的是由Einthoven创设的国际通用导联体系(lead system),称为常规12导联体系。
(一)肢体导联
肢体导联(limb leads)包括标准导联Ⅰ、Ⅱ、Ⅲ和加压单极肢体导联VR、VL、VF。标准导联(standard leads)为双极肢体导联,反映两个肢体之间的电位差变化。加压单极肢体导联属单极导联,基本上代表的是正极(探查电极)所置部位的电位变化,其负极为连接其余两个肢体的电极各串联5000欧姆电阻后并联起来构成的中心电端(central terminal)或无干电极。肢体导联的电极主要放置于右臂(R)、左臂(L)和左腿(F)(表7-1-1、图7-1-3、图7-1-4),连接此3点所形成的等边三角形即Einthoven三角,其中心点相当于中心电端。
表7-1-1 肢体导联的电极位置

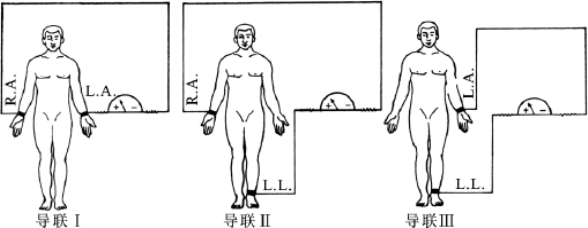
图7-1-3 标准导联电极连接方式示意图
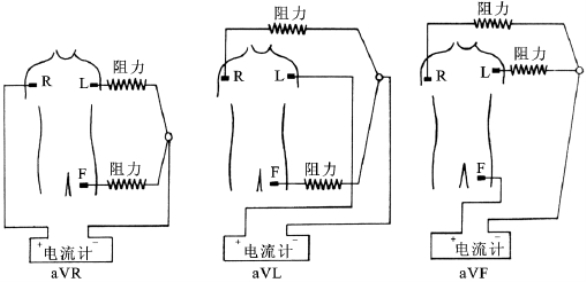
图7-1-4 加压单极肢体导联电极连接方式示意图
6个肢体导联形成了6个导联轴,Ⅰ、Ⅱ、Ⅲ导联的导联轴分别是Einthoven三角的3条边,aVR、aVL、aVF的导联轴分别是自Einthoven三角的中心点(中心电端)指向3个顶点的3条线。为了便于表明6个导联轴之间的方向关系,将Ⅰ、Ⅱ、Ⅲ导联的导联轴平行移动,使之与aVR、aVL、aVF的导联轴一并通过Einthoven的中心点,便构成了额面六轴系统(图7-1-5)。此坐标系统采用±180°的角度标志,以左侧为0°,顺钟向的角度为正,逆钟向的角度为负。每个导联轴从中心点被分成正负两半,每个相邻导联轴间的夹角为30°。额面六轴系统主要用于判断肢体导联的心电图波形以及测定额面心电轴。

图7-1-5 肢体导联的额面六轴系统示意图
(二)心前区导联
心前区导联(chest leads)属单极导联,反映检测部位的电位变化,包括V1~V6导联,又称心前区导联。心前区导联的正极置于胸壁固定部位(表7-1-2、图7-1-6),其负极为肢体导联3个电极各串联5000欧姆电阻后并联起来构成的中心电端或无干电极,该处的电位接近零电位且较稳定。
表7-1-2 心前区导联的电极位置

临床上遇有后壁心肌梗死、左心室肥大或心脏移位可疑者,一般多需加做V7~V9导联:V7位于左腋后线V4水平处;V8位于左肩胛骨线V4水平处;V9位于左脊旁线V4水平处。小儿心电图或诊断右心病变有时需要选用V3R~V6R导联,电极放置右胸部与V3~V6对称处。
心前区导联的导联轴均从中心电端指向探查电极,6个心前区导联的导联轴在人体水平面上的投影构成了心前区导联的导联轴系统。主要用于判断心前区导联的心电图波形以及心电轴的钟向转位(图7-1-7)。

图7-1-6 心前区导联连接方式示意图

图7-1-7 心前区导联的导联轴系统示意图
三、心电向量与心电图
(一)心电向量
向量又叫矢量,是物理学上的一个专用名词,通常用箭头指示方向,用箭杆长短表示大小。心肌细胞除极或复极过程中可产生电偶,电偶的移动是有一定方向的。尽管每个单位面积心肌细胞产生的电偶数完全相同,但由于心肌不是规则的整体,因而在心肌进行除极的过程中,有时除极面较大,有时较小,这样就产生了量的差异。这种电位幅度既有一定方向又有一定大小,所以被称为心电向量。
(二)瞬间综合心电向量
心脏电激动的每一个瞬间均有许多心肌细胞同时除极或复极,产生许许多多方向大小各不相同的心电向量,这些心电向量可以按照一定的规则合成为瞬间综合心电向量。具体规则为(图7-1-8):若两个向量方向相同,则方向不变,幅度相加;若两个向量方向相反,则方向与较大的向量一致,幅度相减;若两个向量的方向构成一定角度,则以平行四边形法求得其对角线为综合向量。

图7-1-8 心电向量综合法示意图
可以认为,体表测得的心电变化是所有参与电活动的心肌细胞所产生的电位变化的综合结果,其强度与下列因素有关:①与心肌细胞数量(心肌厚度)呈正比关系。②与探查电极位置和心肌细胞之间的距离呈反比关系。③与探查电极的方位和心肌除极的方向所构成的角度有关,夹角越大,心电位在导联上的投影越小,电位越弱(图7-1-9)。
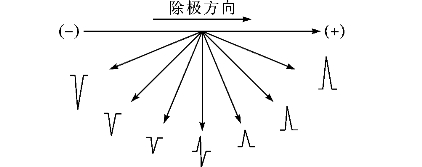
图7-1-9 探查电极电位和波形与心肌除极方向的关系示意图
(三)立体心电向量环
随着每一心动周期时间的推移,瞬间综合心电向量的方向和大小不断发生变动,直至该心动周期中全部心肌的电活动完成时,重新回到零点。将每一心动周期中循序出现的瞬间综合心电向量的顶端连接起来所构成的环状轨道,即为立体心电向量环。心脏在除极和复极的过程中,共形成了3个立体心电向量环,分别是P、QRS和T向量环。
心房除极产生P环,心电图上表现为P波。心室除极产生QRS环,在心电图上表现为QRS波群。心室复极产生T向量环,在心电图上表现为T波。
四、心电图各波段的形成与命名
正常心脏的电激动起源于窦房结,兴奋心房的同时,激动沿结间束传导至房室结(激动传导在此延迟0.05~0.07秒),然后循希氏束→左、右束支→浦肯野纤维顺序传导,最后兴奋心室。这种先后有序的电激动的传播,引起一系列电位变化,形成了心电图上的相应波段(图7-1-10、图7-1-11)。临床心电学对这些波段的名称进行了统一的规定。

图7-1-10 心脏的起搏传导系统

图7-1-11 心电图各波段示意图
1.P波 最早出现的振幅较小的波,反映心房除极过程的电位变化。P波起始部代表右心房除极,终末部代表左心房除极,中间部代表左、右心房除极。
2.P-R段 自P波终点至QRS波群起点间的线段,反映心房复极过程及房室结、希氏束、束支的电活动。
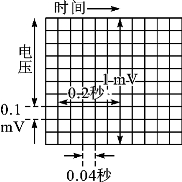
图7-2-1 心电图纸纵线和
横线图解示意图
3.P-R间期 自P波起`点至QRS波群起点间的线段,包括了P波和P-R段,反映自心房开始除极至心室开始除极的时间。
4.QRS波群 为振幅最大的波,反映心室除极过程的电位变化。因探查电极所处位置的不同,QRS波群可呈现多种型态,其命名方法如下:在参考水平线以上第一个出现的正向波称为R波;Q波为R波前的负向波;S波为R波后的第一个负向波;R′波为S波后的正向波;S′波为R′波后的负向波。如果QRS波群只有负向波,则称为QS波。若位于参考水平线同侧的一个波有2个或以上转折点,则称为切迹或顿挫。一般用英文字母的大小写来区分各波波幅的大小。若波幅≥0.5mV者,常用Q、R、S表示;若波幅<0.5mV者,常用q、r、s表示;在同一导联中,若波幅小于最高波幅的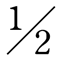 ,也应用小写英文字母表示(图7-1-12)。
,也应用小写英文字母表示(图7-1-12)。
5.J点 QRS波与ST段的交点,用于ST段偏移的测量。
6.S-T段 自QRS波群终点至T波起点间的线段,反映心室缓慢复极过程的电位变化。
7.T波 为ST段后一个圆钝而较大的波,反映心室快速复极过程的电位变化。
8.Q-T间期 自QRS波群起点至T波终点的水平距离,反映心室开始除极至心室复极完毕全过程的时间。

图7-1-12 QRS波群命名示意图
9.U波 为T波之后出现的振幅很小的波,反映心室后继电位,U波明显增高常见于低血钾症。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。
















