新生儿出生后1min仅有心跳而无呼吸、或仅有不规则、间歇的浅呼吸,出现缺氧症状者,称为新生儿窒息。
一、病理生理
新生儿发生窒息与胎儿在子宫内的环境及分娩过程有密切关系。
1.出生前因素 ①母亲低氧血症:如妊娠中毒、急性失血、严重贫血、严重心肺疾病等,其中以妊娠中毒症最常见,发生率高达21%~28%。②脐带血流中断:脐带受压、脱垂、打结、绕颈等。1/3的窒息胎儿有脐带并发症。③胎盘血流循环障碍:胎盘早期剥离、前置胎盘、胎盘功能不全、多胎、羊水过多等。
2.出生时因素 产程过长、产力异常、头盘不称、难产(臀位、使用产钳)、产程中应用镇痛麻醉药。
3.出生后因素 羊水或胎粪吸入、呕吐物吸入、颅内出血、肺发育不良、膈疝、先天性紫绀型心脏病等。
二、体液紊乱特点
1.正常新生儿出生后2s即开始喘息,5s后开始啼哭,10s至1min出现规律的呼吸。若由于某种原因使呼吸中枢处于抑制状态,呼吸迟迟未建立,即称窒息。窒息可造成缺氧,缺氧初期血管收缩,随后出现血管扩张,血管壁通透性增加,血浆外渗,使有效循环量减少,故发生脱水和休克。
2.由于气体交换障碍,体内代谢产生的CO2不能排出,可引起呼吸性酸中毒。
3.缺氧时组织进行无氧酵解,产生乳酸、丙酮酸和其他有机酸,加上循环不良,酸性产物不能排泄,产生代谢性酸中毒。
4.缺氧使细胞膜钠钾泵功能障碍,钠进入细胞内,钾排出于细胞外,使血浆钠低、钾高,还可发生低血钙、低血糖。
三、临床表现
在胎儿娩出前,由于宫内缺氧,出现胎动增加,母亲感觉到胎儿在子宫内挣扎,早期胎儿心音加快至>160/min,既而发生改变,心率减慢至<100/min,心律不规则,最后心音消失。胎儿窒息时肛门括约肌松弛,排出胎粪,羊水可被胎粪污染呈黄绿色。
新生儿娩出时,根据其窒息程度不同而有不同表现。如窒息程度轻,有全身青紫、呼吸表浅不规则,肌张力增强或正常,为青紫窒息;如窒息较重,皮肤呈苍白色,呼吸微弱或无呼吸,肌肉松弛,称为苍白窒息。窒息严重程度可用Apgar评分法估计。Apgar为创立此评分法的学者,但也有人以此代表观察的项目,以便于记忆,即a(apearance)表示皮肤颜色、p(pulse)表示心率、g(grimace)表示刺激出现的皱眉动作、a(activity)表示肌张力、r(respiration)表示呼吸情况,现将评分标准列于表4-7。
表4-7 新生儿Apgar评分法
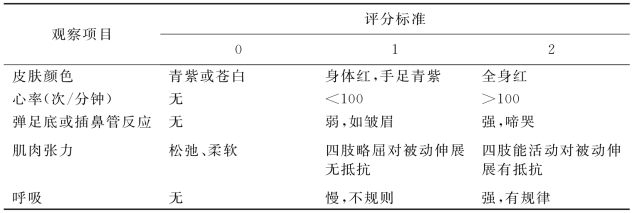
Apgar评分法总分为8~10分时,表示新生儿基本情况良好,无需特殊处理;4~6分提示轻度窒息;0~3分提示重度窒息。通常出生后1min应作第一次评分,如不正常应在5min、10min再次评分,以观察其预后。
窒息病儿如及时抢救,多数能很快好转,呼吸恢复规律,皮肤颜色转红。少数严重者呈休克状态,四肢苍白发凉,体温不升,呼吸表浅不规律,吸气时有三凹征,听诊肺部有粗湿啰音或捻发音,心音弱,四肢肌张力低,有震颤样动作。胸部X线照片可见有肺不张,血气分析显示呼吸性酸中毒伴代谢性酸中毒。
窒息可并发吸入性肺炎、颅内出血、黄疸加深,易发生坏死性小肠炎。缺氧可使脑血管运动障碍、血管渗出增加,可引起颅内压增高。
缺氧使水、钠进入细胞内,细胞肿胀,可发生脑水肿。窒息可使脑细胞缺氧,造成不可逆的脑损害,留下各种后遗症如智力低下、癫 、脑性瘫痪。
、脑性瘫痪。
四、液体疗法
1.纠正酸中毒 酸中毒可抑制心脏功能,窒息超过15min可产生中枢神经系统不可逆性损伤或死亡,故应立即处理。呼吸性酸中毒应改善通气。代谢性酸中毒可用5%碳酸氢钠3ml/kg,加10%葡萄糖配成1∶1液,由脐静脉或周围静脉注射,可提高血浆[ ]5mmol/L,不但可纠正酸中毒,且能扩张血容量、改善肺循环、增加血红蛋白携氧力。注射速度宜慢,以免引起颅内出血,如半小时后未见好转可重复应用。
]5mmol/L,不但可纠正酸中毒,且能扩张血容量、改善肺循环、增加血红蛋白携氧力。注射速度宜慢,以免引起颅内出血,如半小时后未见好转可重复应用。
2.扩张血容量 在给氧和纠正酸中毒后,如血压偏低、四肢冰凉、皮肤有网状花斑,脉搏微弱,为周围循环不良和休克,可给平衡盐溶液20~30ml/kg,静脉滴注,或输白蛋白1g/kg、血浆或全血10~20ml/kg,以维持有效血循环。
3.维持液 第1天可用5%~10%葡萄糖液70ml/kg,第2天用去钾维持液70ml/kg,以后每天加10ml/kg,直至120ml/kg,静脉滴注速度为5ml/(kg·h)。
4.预防低钙血症 酸中毒纠正后有发生手足搐搦症的可能,可给10%葡萄糖酸钙10ml,加于维持液内滴注。
五、其他治疗
1.建立呼吸 新生儿娩出后立即用纱布抹去口、鼻腔分泌物,继而用负压球吸出口鼻内黏液、羊水、胎粪等。用手指弹击婴儿足底,促使其啼哭。如仍无呼吸,可口对口吹气或用面罩复苏,苏生囊压力以1.96~2.94kPa为宜,压力过度有发生气胸危险。
有以下特征者应做气管插管。①重度窒息需要较长时间加压给氧。②应用气囊面罩复苏器胸廓不扩张、效果欠佳或心率80~100/min不增快者。③胎粪黏稠或声门下有胎粪颗粒需吸引清除者,疑有膈疝者。在直接喉镜观察下做气管插管,连接复苏器,加压给氧,观察胸部起伏,听诊两侧呼吸音是否对称,胃部如无进气声,则证明插管成功。
2.胸外心脏按压 在气管插管加压给氧后如心率<80/min可用双拇指并排置于患儿胸骨体中下1/3交界处,其他手指围绕胸廓,进行心脏按压,每分钟100~120次。
3.促进循环 如心跳过慢或停止,应立刻用1∶1000肾上腺素0.3~0.5ml加生理盐水0.5~1ml由气管滴入,或做静脉注射,心跳可在1~3min内恢复。如心跳缓慢可用阿托品0.3mg/kg,或654-20.1~0.3mg/kg加生理盐水2ml后静脉注射,15~20min一次,直至瞳孔扩大,面色转红,心跳加快为止。或用地塞米松0.3mg/kg稀释后静脉注射,也有改善心肌传导,增加心率的作用。如心肌收缩无力,可用10%葡萄糖酸钙2ml/kg加等量5%葡萄糖液稀释后静脉注射。如血容量已补足,经以上治疗仍面色苍白,四肢冰凉,血压不升,心跳缓慢者,可用多巴胺5~10μg/(kg·min)静脉滴注。
4.兴奋呼吸 可用洛贝林1mg/kg、尼可刹米30~50mg、枸橼酸咖啡因10~20mg/kg肌注或氨茶碱5mg/kg加于维持液中滴注。纳洛酮可消除内啡肽对中枢的抑制效应、兴奋呼吸可用0.01~0.1mg/kg,肌内注射或静脉注射,每日2~3次。
5.降低颅内压 缺氧可并发脑水肿,故在呼吸循环改善后可用呋塞米1~2mg/kg,加于维持液中滴注,或用25%甘露醇10ml静脉缓慢注射,可使颅内压降低。
6.体外膜氧合疗法 能迅速改善缺氧,详见新生儿呼吸窘迫综合征。
7.温水溶疗法 近年来国外应用温水治疗法抢救新生儿窒息获得良好疗效,即将42℃左右的温水400ml置于浴盆内,将婴儿仰放于温水中,仅面部五官及脐带露出于水面之上。用手或毛巾轻擦婴儿全身,经1~5min便会由苍白或青紫变为红润,心跳、呼吸恢复。因婴儿原生活在温暖的羊水中,出生后不能适应环境的突然改变。温水浴有助于婴儿的顺利过渡。温水给婴儿良性刺激,能提高其神经系统和呼吸中枢的兴奋性,解除毛细血管痉挛,促进血液循环,改善缺氧状况,水的浮力可减轻体重造成的负担,有利于肢体活动。个别在温水浴后可出现一过性体温升高,无其他不良反应。
8.高压氧治疗 新生儿窒息抢救成功率已有明显提高,但缺氧缺血性脑病也随之增多。1981年第七届国际高压氧会议上,肯定了包括高压氧在内的综合治疗对新生儿窒息后遗症的预防效果,前苏联已将高压氧治疗列为新生儿窒息的治疗常规。方法是每日进高压氧舱一次,氧浓度为90%~100%,压力为2个大气压,每天2h,可连续5~10d。在2个大气压下吸纯氧比常压下吸空气,肺泡氧分压和血液中氧物理溶解量要增加10多倍,向各脏器组织弥漫的氧随之显著增加。可改善脑缺氧缺血状态,使窒息所致的酸中毒、脑细胞肿胀、间质水肿、颅内压升高、脑功能障碍等一系列病理变化得以恢复。
(段金海)
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。
















