【临床表现】
髓母细胞瘤在WHO的分类中被归为原始神经外胚层细胞瘤,为一种高度恶性的胚胎性肿瘤。多起源于第四脑室顶部或小脑蚓部,在儿童颅脑肿瘤的发病中,仅次于毛细胞型星形细胞瘤,本病主要见于儿童,尤其是3-5岁的小儿,男性患者多于女性,成年人较少见,且多发于小脑半球。
【影像学诊断与鉴别诊断】
1.X线 小儿头颅平片可见骨缝分离,脑回圧迹增多及头颅增大等颅内高压表现。
2.CT
(1)平扫第四脑室顶部或小脑蚓部可见圆形或类圆形等或高密度肿块,边界一般清楚,其内偶可有小囊变,一般无钙化。
(2)增强扫描肿瘤呈明显均匀强化。
(3)部分肿瘤可有蛛网膜下腔播散征象,如室管膜增厚,鞍上池出现异位瘤灶等。
3.MRI
(1)平扫T1 WI序列一般呈不均匀低信号,T2 WI呈混杂高信号,肿瘤形状不规则,增强扫描呈明显强化。
(2)较CT扫描有明显的优势尤其对于肿瘤与第四脑室的关系,非常有利于诊断和鉴别诊断(图2-20)。

图2-20 髓母细胞瘤
MRI平扫T1 WI第四脑室顶部见类圆形长T1 WI信号灶,T2 WI呈高信号,增强扫描呈明显强化
4.鉴别诊断
(1)室管膜瘤:小儿室管膜瘤也好发于第四脑室及附近,但多发于第四脑室底部菱形窝附件,与脑干分界不清,第四脑室位于肿瘤后部呈一缝隙,且钙化明显。
(2)毛细胞型星形细胞瘤:成年人髓母细胞瘤多发于小脑半球,与毛细胞型星形细胞瘤有相似之处,但后者CT平扫多呈低密度,且囊变多见。
【病理学表现】
1.大体观察 质地边界差别较大,有的质硬而边界清楚;有的质软呈鱼肉状,色灰红;有些病例则可见大片出血。
2.组织病理学
(1)典型髓母细胞瘤:肿瘤细胞较小,核呈圆形、椭圆形、雪茄烟样或胡萝卜形,核着色深,染色质多,胞质少,边界不清楚,有多少不等的核分裂象。凋亡细胞多见,可见假栅栏状坏死。偶见巨核、多核瘤巨细胞和非典型核分裂。肿瘤细胞密集,具有向神经元及神经胶质双向分化的潜能,既能向神经母细胞、节神经细胞分化,也能向胶质母细胞、星形胶质细胞分化,有时可见瘤细胞环绕一个纤细的神经纤维轴心做放射状排列形成典型的神经母细胞性菊形团(Horner-Wright菊形团),对髓母细胞瘤的诊断有一定的意义。间质中有纤细的纤维,血管不多,少数病例可见血管增生、钙化和大片出血。免疫组织化学染色示Syn、NSE阳性(图2-21)。
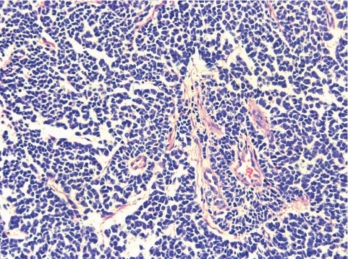
图2-21 髓母细胞瘤
肿瘤细胞较小,核呈圆形、椭圆形、雪茄烟样或胡萝卜形,核着色深,染色质多,胞质少,边界不清楚,有多少不等的核分裂象
(2)促纤维增生型髓母细胞瘤:肿瘤呈结节状,结节内细胞密度低,核大小一致,纤维基质少,结节围以致密的、高度增生的、产生大量细胞间网织纤维的细胞。
(3)髓母细胞瘤伴大量结节和神经元分化:好发于3岁以内儿童。结节内圆形细胞像中枢神经瘤的神经细胞,核大小一致,在纤维背景上排列成流线状,称为“小脑神经母细胞瘤”,可见成熟的节细胞。
(4)大细胞髓母细胞瘤:瘤细胞核大,圆形或多形性,核仁明显,胞质稍多,常见大片坏死、核分裂和凋亡细胞。
3.鉴别诊断
(1)分化差的第四脑室室管膜瘤:室管膜瘤多从第四脑室底部发生,并见钙化灶,其内的假菊形团对GFAP阳性表达。髓母细胞瘤多从第四脑室顶部小脑发生,钙化少见,多数肿瘤成分GFAP表达阴性,而Syn、NSE等阳性。
(2)淋巴瘤:脑内的恶性淋巴瘤多发生在大脑白质内,可侵及小脑,瘤细胞呈圆形或肾形,染色质呈小块状或泡状核,嗜银纤维见于瘤细胞之间。免疫组织化学染色示Syn、NSE阴性,淋巴细胞标记阳性。
(3)原始神经外胚叶肿瘤:此瘤细胞小,密度大,圆形或卵圆形,核分裂象易见。免疫组织化学染色示Syn、GFAP、S-100蛋白、CK、淋巴细胞的标记等均为阴性。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。














