患者男性,52岁,发热、咳嗽10d,黑粪伴呕血2周来诊。患者于3周前因发热(最高38℃),咳少量黏白痰,无咯血、胸痛等,予抗菌治疗后症状减轻,体温恢复正常,近2周出现黑粪,3日前突然呕吐约1000ml咖啡样物,同时有柏油样黑粪,经输血、止血等处理,呕血停止,仍有黑粪,并有胸闷、气短,来做超声检查。无肝炎病史,但家族中有乙型肝炎病人。
查体:体温37.4℃,脉搏116/min,呼吸32/min,血压110/70mm Hg。神志淡漠,贫血貌,全身皮肤及巩膜轻度黄染,未见出血点。右下肺可未见少量湿啰音。心律齐。腹膨隆,轻触痛,肝脾肋下触及不满意,移动性浊音阳性。四肢无异常。
实验室检查:白细胞10.1×109/L,中性0.79,淋巴0.11,血小板18×109/L,血红蛋白46g/L,尿蛋白(+),便隐血试验(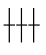 ),尿素氮(BUN)7.1~13.4mmol/L,肌酐120μmol/L,总胆红素56.3μmol/L,直接胆红素4.7μmol/L,间接胆红素24.1μmol/L,总蛋白37g/L,清蛋白22g/L,丙氨酸氨基转移酶240U/L,门冬氨酸氨基转移酶120U/L,碱性磷酸酶(AKP)302U/L,乳酸脱氢酶(LDH)2356U/L,肌酸激酶1011U/L,α-羟丁酸脱氢酶246U/L,癌胚抗原3.8μg/L,甲胎蛋白16.9μg/L,抗HCV抗体(-)。
),尿素氮(BUN)7.1~13.4mmol/L,肌酐120μmol/L,总胆红素56.3μmol/L,直接胆红素4.7μmol/L,间接胆红素24.1μmol/L,总蛋白37g/L,清蛋白22g/L,丙氨酸氨基转移酶240U/L,门冬氨酸氨基转移酶120U/L,碱性磷酸酶(AKP)302U/L,乳酸脱氢酶(LDH)2356U/L,肌酸激酶1011U/L,α-羟丁酸脱氢酶246U/L,癌胚抗原3.8μg/L,甲胎蛋白16.9μg/L,抗HCV抗体(-)。
胸部X线及CT检查:双肺未见明显异常。
超声显像检查:肝被膜不光滑,呈锯齿样改变,肝内血管部清晰,肝实质回声不均匀弥漫增强,尾叶增大,脾中等度增大,肝门静脉增宽。超声显像诊断为肝硬化、肝门静脉高压、脾大。
【讨论】 消化道出血是临床常见的症状,根据出血部位分为上消化道出血和下消化道出血。上消化道出血是指屈氏韧带以上的食管、胃、十二指肠和肝、胆、胰等病变引起的出血,包括胃空肠吻合术后的空肠上段病变所致出血。屈氏韧带以下的肠道出血称为下消化道出血。临床根据失血量与速度将消化道出血分为慢性隐性出血、慢性显性出血和急性出血。急性大量出血病死率约为10%,60岁以上老年人出血病死率高于中青年人,占30%~50%。
消化道出血可因消化道本身的炎症、机械性损伤、血管病变、肿瘤等因素引起,也可由邻近器官的病变和全身性疾病累及消化道所致。按消化道解剖位置分类有以下一些病因。
1.上消化道出血的病因
(1)食管疾病:食管炎(反流性食管炎)、食管憩室、食管溃疡、食管贲门黏膜撕裂症、器械检查或异物引起损伤、放射性损伤、强酸和强碱引起化学性损伤。
(2)胃、十二指肠疾病:消化道溃疡、急慢性胃炎、胃黏膜脱垂、胃癌、十二指肠炎、残胃炎、残胃溃疡或癌。另外还有淋巴瘤、平滑肌瘤、息肉、肉瘤血管瘤、憩室炎、钩虫病等。
(3)胃肠吻合术后的空肠溃疡和吻合口溃疡。
(4)肝门静脉高压、食管胃底静脉曲张破裂出血、肝门静脉炎或血栓形成的肝门静脉阻塞、肝静脉阻塞(Budd-Chiari综合征)。
(5)上消化道邻近器官或组织的疾病:①胆道出血见于胆囊或胆管癌、肝癌、肝脓肿或肝血管病变破裂或肝外伤出血流入胆道等;②胰腺疾病累及十二指肠见于胰腺脓肿、胰腺炎、胰腺癌等。
(6)全身性疾病引起胃肠道出血:①血液病见于白血病、再生障碍性贫血、血友病等;②尿毒症;③应急性溃疡:严重感染、手术、创伤、休克、肾上腺糖皮质激素治疗及某些疾病引起的应急状态,如脑血管意外、肺源性心脏病及重症心力衰竭等。
上消化道出血的临床表现为呕血或便血。成年人1次出血量如果在800ml以上,即可出现休克体征,如出汗、皮肤湿凉、呼吸急促、脉搏快而弱、血压降低、脉压缩小等。
2.病因鉴别
(1)胃、十二指肠溃疡:占50%~55%,其中3/4为十二指肠溃疡。大出血的溃疡一般位于十二指肠球部后壁或胃小弯,都由于溃疡基底血管被侵蚀破裂所致,多数为动脉出血,特别在慢性溃疡伴有大量瘢痕组织时,出血的动脉裂口缺乏收缩能力,往往引起不能自止的出血。
另外胃、十二指肠溃疡还可因以下几种情况引起,并导致上消化道出血。
①药物性溃疡:某些药物,如皮质激素、阿司匹林、利血平等有促进胃酸分泌增加和减低黏膜抵抗力的作用,长期应用较大剂量可引起急性溃疡形成,或使已有的溃疡恶化,导致大出血。
②严重烧伤、损伤、大手术后:可产生胃、十二指肠急性溃疡,也称为“应激性溃疡”,导致大出血。应激性溃疡多发生于胃,十二指肠发生较少,面积较大而表浅,且常为多发性。应激性溃疡出血多发生在烧伤、损伤或大手术后5~7d,出血急骤、量大,很难自止,常引起休克而死亡。
③胃部分切除后或单纯的胃空肠吻合术后:在胃和空肠吻合口附近可发生溃疡,前者发生率为1%~3%,而后者可高达15%~30%。发生时间多在术后2年内,也可在术后近期发生。50%吻合口溃疡会出血,且可引起大出血,常不易自止。
(2)肝门静脉高压症:约占20%。肝硬变引起肝门静脉高压症多伴有食管下段和胃底黏膜下层的静脉曲张。黏膜因曲张静脉而变薄,易被粗糙食物所损伤刺破。或由于胃液反流入食管,腐蚀已变薄的黏膜,同时肝门静脉系统内的压力又高,以致曲张静脉破裂,发生难以自止的大出血。
(3)急性胃黏膜病变:指胃黏膜浅表性损伤为特征的一组急性胃黏膜出血性病变。近年急性胃黏膜病变发生率有所增高。文献诊断标准:①有药物、激素、酒类、手术、烧伤或脑血管意外等应激因素;②有上腹部疼痛、饱胀、反酸、食欲缺乏、恶心呕吐以及反复呕血和(或)便血;③胃镜检查见胃黏膜有广泛性充血、糜烂及坏死或浅表溃疡,并可见到渗血或大出血。药物所致的急性胃黏膜病变大多为阿司匹林、对乙酰氨基酚、吲哚美辛引起;严重内科疾病所致的急性胃黏膜病变以急性重症胰腺炎、尿毒症、重症肺炎居多;严重外科疾病所致的急性胃黏膜病变中有颅脑损伤、大面积烧伤;其他原因导致的急性胃黏膜病变者有报道为精神紧张(即将高考的学生)。本病主要表现为上消化道出血,如呕血和黑粪、上腹不适、上腹疼痛、贫血、出血性休克。急性胃黏膜病变的发病机制尚未完全明了,多数学者认为,是各种应激因子作用于中枢神经系统和胃肠道,通过神经内分泌和消化系统的相互作用,使得维持胃和十二指肠黏膜完整性的保护因子和攻击因子之间平衡被破坏的结果。药物作为攻击因子,损伤了胃黏膜屏障,导致黏膜通透性增加,胃液的氢离子回渗入胃黏膜,引起胃黏膜糜烂、出血,同时,胃酸和胃蛋白酶分泌增加,胃黏液分泌减少,胃黏膜上皮细胞的更新速度减慢而导致急性胃黏膜病变的发生,由药物因素所致的急性胃黏膜病变出血量较大,病情常反复,其确诊有赖于发病48h内的胃镜检查。
(4)胃癌:由于癌组织的缺血性坏死,表面发生糜烂或溃疡,侵蚀血管而引起大出血。
(5)肝肿瘤、肝外伤或肝脓肿:肝脓肿直接破入肝门静脉或肝动脉分支,以致大量血液涌入胆道,再进入十二指肠。肝癌、肝血管瘤以及外伤引起的肝实质中央破裂也能导致肝内胆道大出血。
3.鉴别分析 对于上消化道大出血的患者,医师必须沉着冷静,除非病人处于休克中需立即抢救外,应在短时间内有目的、有重点地完成病史询问和体检。经过分析,初步确定出血的病因和部位,从而采取及时和有效的治疗措施。
一般情况下,幽门以上的出血易致呕血,幽门以下的出血易致便血。若出血量少,未引起呕吐,则血液自下排出。反之,如果出血急、量大,并引起恶心、呕吐,则大部分血液自上呕出。同样,在血液颜色方面,如果出血量少,血液在胃内滞留时间较长,经胃酸充分作用后,呕吐的血呈咖啡样或黑褐色。若出血很急、量大,血液在胃内滞留时间短,呕的血则呈暗红,甚至鲜红色。血液便出时,经过肠液的消化作用,排出的血呈柏油样。但也有由于肠蠕动亢进,短时间内也可排出呈暗红或相当鲜红色的血。
不同部位的出血有其不同特点,对于诊断出血的病因有一定的意义。临床可根据这些特点,明确出血的部位。有助于指导手术中寻找出血部位。
(1)食管或胃底静脉破裂引起的出血:一般很急,来势凶猛,1次出血量可达500~1000ml,而导致休克。临床上主要表现是呕血,单纯便血的较少。即使采用积极的非手术治疗止血,1d内仍可呕血几次。
(2)溃疡、糜烂性胃炎及胃癌:如此引发的胃或十二指肠球部出血,虽然很急,但1次出血量一般不超过500ml,并发休克者较少。临床可以呕血为主,也可以便血为主。经过积极的非手术治疗多可止血,但以后可再发出血。
(3)胆道出血:一般量不多,1次为200~300ml,很少引起休克。临床表现以便血为主。经过积极的非手术治疗后,出血可暂时停止,但常呈周期性复发,一般间隔为1~2周。
详细询问病史对诊断多有帮助。胃、十二指肠溃疡患者,病史中多有典型的上腹疼痛,抗酸解痉药可以镇痛,或过去曾经X线钡剂及超声显像检查证实有溃疡征像。对于做过胃部分切除术的病人,应考虑有吻合口溃疡的可能。肝门静脉高压患者一般有肝硬化或血吸虫病病史,超声显像检查可以得到证实并可以判定是否有门脉高压存在或曾经食管吞钡检查证实有食管静脉曲张。这些病人如果发生上消化道大出血,诊断上一般没有困难。但有些病人在出血前没有任何自觉症状,如10%~15%胃、十二指肠溃疡出血的病人没有溃疡病史,许多胆道出血的病人没有肝脓肿的病史。因此,要明确出血的病因和部位,需做腹部超声显像检查。
胆道出血多有类似胆绞痛的剧烈腹痛为前驱,右上腹多有不同程度的压痛,甚至可扪及肿大的胆囊,同时伴有寒战、高热并出现黄疸。这些症状结合在一起,就能明确诊断。
经过以上的鉴别分析,如果仍不能明确出血的病因,在考虑到一些少见或罕见的疾病如食管炎、食管裂孔疝、胃息肉、胃和十二指肠良性瘤、胃壁动脉瘤、剧烈呕吐所形成的贲门黏膜撕裂综合征以及血友病或其他血液疾病等之前,仍应在上述的5种常见的主要病因中,多予以反复探讨。此时,下列几种病变存在的可能性最大:①临床上无症状的溃疡大多是十二指肠溃疡;②肝门静脉高压症:食管静脉曲张不明显,也没有明显肝硬变的体征;③糜烂性胃炎;④无症状的早期胃癌:大多由胃小弯溃疡转变而来。
在这4种病变中,最需要鉴别的还是食管或胃底曲张静脉的破裂出血与胃或十二指肠溃疡的出血。
4.消化道出血部位鉴别和出血量估计
(1)呕血和便血出血部位鉴别要点:对呕血及便血的出血部位分析和鉴别见第97例附表1。
第97例附表1 呕血、便血出血部位鉴别要点

(2)出血程度估计:对于出血量的估计见第97例附表2。
5.超声显像和CDFI 可以对以下引起上消化道出血的原发病做出诊断。
(1)肝硬化、脾大、肝门静脉高压、脾静脉和胃大静脉扩张。
(2)肝门静脉炎、肝门静脉血栓形成及肝门静脉受邻近肿块压迫所致的肝门静脉阻塞。
第97例附表2 出血程度的估计

(3)肝静脉阻塞综合征。
(4)胆管和胆囊结石、胆道蛔虫、胆囊或胆管癌、手术胆总管损伤、肝癌、肝脓肿或肝动脉瘤破入胆道引起的胆道出血。
(5)胰腺癌或急性胰腺炎并发脓肿破溃,累及十二指肠致出血。
(6)主动脉瘤、肝或脾动脉瘤破裂入上胃肠道出血。
(7)纵隔肿瘤或脓肿破入上胃肠道出血。
(8)白血病等血液病。
(9)弥漫性萎缩性肾病-尿毒症。
(10)动脉粥样硬化等血管疾病。
对以上疾病引发的上消化道出血,超声显像和CDFI均可做出原发病的诊断,其中以肝硬化、肝门静脉高压引起的上消化道出血最为严重,在临床上也最重要。在鉴别诊断中,主要是鉴别上胃肠道疾病引起的出血。其中对进展型胃癌和急性胃扩张,超声显像诊断比较方便而直接,唯有消化道溃疡和急性胃黏膜病变,超声显像不易做出诊断,或者说不能做出明确的诊断。其实对上消化道出血的病因诊断可以用排除法鉴别,也就是除外了肝硬化、肝门静脉高压等以上10类病变,便可考虑消化道溃疡和急性胃黏膜病变。当然,在诊断中需结合临床及消化道内镜检查,对诊断大有帮助。
超声显像图像见第97例附图1~9。

第97例附图1 肝硬化

第97例附图2 肝硬化

第97例附图3 肝硬化肝血流频谱
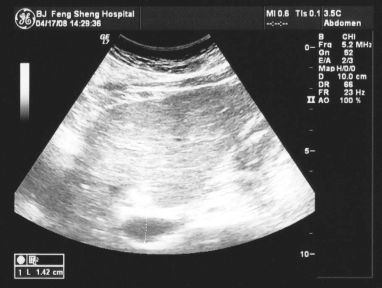
第97例附图5 肝硬化、肝门静脉高压

第97例附图7 肝硬化、腹水

第97例附图4 肝硬化、尾叶增大

第97例附图6 肝硬化、脾大

第97例附图8 肝硬化、腹水、门脉高压引发上消化道出血
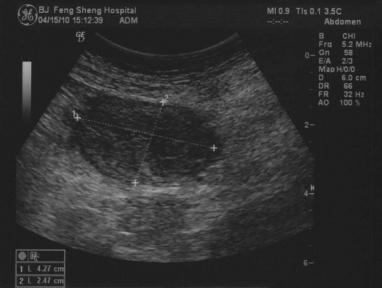
第97例附图9 胃癌
(富京山 仝春芳)
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。














