3 尸体变化及死亡时间推断
尸体现象(28)
早期尸体现象(29) 晚期尸体现象(36)
尸体毁坏 (41)
动物对尸体的毁坏(41) 死后人为的尸体损伤(42)
尸体毁坏的法医学意义(43)
尸体化学变化(43)
尸体化学研究(44) 尸体化学变化的法医学意义(44)
死亡时间推测(45)
根据超生反应推测(45) 根据尸体现象推测(45)
根据胃肠内容物消化程度推测(46) 根据蝇蛆生长发育情况推测(46)
法医学对尸体变化的研究已有几百年的历史。此类研究至今仍然是法医学中的重要研究内容,是推断死亡时间的重要依据之一。
死后,尸体受内外环境各种生物性、化学性、物理性等因素的影响而出现的一系列改变,统称尸体变化或死后变化(postmortem change)。这些变化可引起尸体温度、血液、肌肉、水分、酶、微生物及理化性状的改变。其中,有些尸体变化对尸体具有毁坏性;另一些则对尸体具有保护作用,使尸体完整性得以保存。因而构成了毁坏型或保存型尸体现象。尸体变化包括三个方面:尸体现象、尸体化学变化及尸体毁坏。
尸体变化在法医学中具有重要意义。根据尸体现象,可确证死亡;根据尸体变化可推测死亡原因、死亡时间及死亡当时的情况,为案例的侦破和审判提供证据。
尸体现象
尸体受内外环境各种生物性、化学性、物理性等因素的影响,发生的一系列形态学变化称为尸体现象(postmortem phenomena)。尸体现象按一定的顺序发生和发展。一般以死后24小时为界,将尸体现象分为早期尸体现象与晚期尸体现象。死后24小时以内出现的尸体现象称为早期尸体现象(early postmortem phenomena),死后24小时以后出现的尸体现象称为晚期尸体现象(later postmortem phenomena)。
尸体现象出现时间受诸多环境因素的影响,差别甚大。如在低温条件下,有的早期尸体现象可能在死亡24小时后仍不出现;但在盛夏季节,有的尸体可在死亡数小时即出现明显腐败征象。此外,我国地域较大,同一季节的尸体现象在不同地区也有差异。
早期尸体现象
1.肌肉松弛
死后肌肉因失去神经支配而出现的肌肉松弛现象,称肌肉松弛(muscular flaccidity)。肌肉松弛是最早出现的尸体现象,与死亡同时发生。尸体外表主要表现为骨骼肌松弛、肢体瘫软以及皮肤弹性消失,受压部位的皮肤被压平,形成与压迫物体表面相应的压痕,如草席纹或毛衣花纹。由于括约肌松弛,大小便可能外溢。
肌肉松弛的法医学意义如下:
(1)是确证死亡的参考指标。
(2)根据是否有压迫的痕迹,推断是否有移尸及移尸的时间,分析案件性质。
(3)根据尸体是否存在肌肉松弛,在一定时间范围内,可作为推断死者死后经过时间的依据。
2.尸 僵
死后肌肉经过短时间的松弛后逐渐僵硬,使关节固定、尸体僵硬的现象称为尸僵(rigormortis或cadaveric rigidity)。表现为口不能张开、颈不能弯曲、四肢不能屈伸(图3-1)。

图3-1 尸 僵
死后肌群变僵硬,使关节固定,尸体得以悬架。
(1)尸僵发生的时间和顺序:通常尸僵在死后1~3小时出现。最早在死后10分钟出现,最晚的可延迟至死后7~8小时。通常经4~6小时全身各大关节均发生尸僵,12~16小时扩延至全身,24小时达高峰。一般夏天在死后36小时,冬天72小时左右开始缓解;完全缓解多在死后3~7天内。尸僵的缓解与消失的顺序常与发生的顺序相同,尸僵形成顺序有一定的规律性,大致可分为三种类型:①下行型:此型最多见,始于咀嚼肌,继之面肌、颈肌,向下至躯干、上肢或下肢各肌群;②上行型:始于下肢小肌群,逆行向上至躯干、上肢及颈面部肌群;③不规则型:又称异行型,罕见,指由某肌群首先发生散在的尸僵。
尸僵在死后6小时内被破坏后可再形成。系由原来尚未僵硬的一部分肌细胞发生僵硬所致,再形成的尸僵程度较弱。死后7~8小时以后尸僵被破坏后,尸僵不再形成。
(2)影响尸僵发生、发展的因素:
1)环境温度:环境温度高,尸僵发生早且缓解快;温度低则尸僵出现迟而持久。
2)死因:死前肌组织剧烈运动或痉挛者,因肌组织内三磷酸腺苷(ATP)消耗多及体内乳酸浓度高,尸僵发生早,如痉挛性药物中毒、破伤风、电击死、扼死等;反之,砷、汞、磷及毒蕈中毒,肌麻痹、水肿以及大出血等死亡者,尸僵出现较迟。
3)个体差异:成年强壮者,肌肉发达,尸僵出现较慢、较强、持续时间长;老人及小儿骨骼肌不发达,尸僵形成早而弱,持续时间短,缓解亦早。
(3)尸僵的发生机制:尸僵的研究已有近百年历史,但至今其发生机制仍未完全阐明。多数人认为尸僵的发生机制与死后肌组织ATP的耗竭有关。
(4)尸僵的法医学意义:
1)确证死亡。
2)根据尸僵出现顺序、发生、发展及持续时间的长短和强度,可作为推测死因和死亡时间的参数。
3)尸僵的形成在一定程度上,可将死亡发生时尸体的位置和姿势固定下来,有助于判断死亡时尸体的状态,判定是否被移尸。
4)认识心肌与平滑肌的僵硬,可避免尸体解剖时作出错误的判断和解释。如避免将心肌僵硬误认为死亡时心脏停搏于心脏收缩期。
3.尸体痉挛
死后尸体未出现肌肉松弛而直接进入僵硬的状态,保持着死亡时刻死者的姿势和动作,称为尸体痉挛(cadaveric spasm),尸体痉挛是特殊类型的尸僵。尸体痉挛多为局部性的(图32),全身性尸体痉挛罕见。激动、恐惧、兴奋、挣扎以及剧烈的运动等可能是产生尸体痉挛的重要诱因。

图3-2 尸体痉挛
死者手中紧握自杀使用的剃刀。
尸体痉挛的法医学意义如下:
(1)尸体痉挛能使死者保持生前最后一刻的姿势,对判断死亡性质、分析案情有重要的法医学意义。
(2)由于尸体痉挛的发生需要具备特殊的条件及诱因,有助于分析死亡原因。
4.尸 冷
死亡后,产热停止,散热继续,尸体温度随死亡时间的推移逐渐降低称尸冷(algor mortis)。
尸冷是与热量变化相关的早期尸体现象。由于尸冷的速度与死后经过的时间具有一定的相关性,故根据尸体温度下降情况可以推断死亡经过的时间,具有重要的法医学意义。通常成人尸体在16~18℃室温下,死后10小时内平均尸体温度下降1℃/h左右;10小时后尸体温度下降变慢,平均下降0.5℃/h;24小时后,尸体温度与环境温度相同。春秋季节,室内尸体经过3~4小时后,手、颜面等裸露部位的温度与环境一致;24小时后,直肠温度与环境温度大致相同。由于尸体温度受诸多因素的影响,波动范围较大,故根据尸体温度推测死亡经过时间,应与其他方法相结合。
(1)尸体温度的测量方法:
1)直肠测量法:将温度计插入肛门内至少6 cm以上。
2)外耳道测温法:此法需用特殊测温仪。
3)肝脏测量法:于剑突下刺一小口将温度计插入肝脏表面。
4)延髓池测量法:此法需用特殊测温仪。
5)肛门测量法:是法医学最常用的尸体温度检测方法。
(2)影响尸体温度的因素:
1)环境因素:环境温度低、湿度大、通风好,裹尸物导热性佳,则尸冷发生快;反之则慢。雪中尸体1~3小时后温度即与环境温度相同。水中尸体比空气中尸体冷却快。当环境温度达40℃时,尸冷可不发生。
2)死因:猝死、一氧化碳中毒、机械性窒息、高热、痉挛疾病死亡者,尸冷发生慢;而慢性消耗性疾病与大失血急速死亡、溺死、冻死者,尸冷发生快。
3)个体差异及衣着情况:肥胖、青壮年男性及衣着多者尸冷发生较慢。小儿尸冷较成人发生快。
(3)尸冷的法医学意义:
1)尸冷是较早出现的尸体现象,其出现可证明死亡已经发生。
2)尸冷可作为推断死后经过时间的指标,已得到法医学界的公认。
5.尸 斑
死后血液循环停止,血液受重力的作用而坠积于尸体低下未受压部位的血管内,并使之充盈,这种现象称为血液坠积(hypostasis)。因血液坠积在尸体低下部位皮肤出现的边缘不清、紫红色斑片状颜色改变,称为尸斑(lividity)。尸斑的出现起初呈淡红色、面积较小、呈云雾状,以后逐渐扩大、融合成片、边缘不清、呈暗红色或暗紫红色斑(图3-3)。
(1)尸斑的分期:尸斑的发生、发展过程可分为三期,不同程期所表现的特点在法医学推断死后经过时间和分析案件性质均有重要意义。
1)坠积期:尸斑一般于死后1~3小时出现,快则死后30分钟甚至10分钟即可出现,亦有死后6~8小时才出现者,持续时间为10~12小时,此期为尸斑形成最早期。血液因本身重力下坠于尸体低下部位血管中,具有以下形态特点:①指压尸斑处可使之褪色,解除压力后又可恢复原色。②变动尸体位置,尸斑可转移,如6小时之内变动尸体的位置,可在变位后尸体低下部位出现新的尸斑,原尸斑可逐渐减退;如6小时之后,12小时以内变动尸体位置,原来形成的尸斑可逐渐消退,但不能完全消退,而在新的低下部位可形成新的尸斑。③切开尸斑处皮肤,血液从血管断面流出,用纱布易擦掉,且边擦边流出。此可与皮下出血鉴别。④组织学特点为局部真皮与皮下毛细血管高度扩张充满血液,血细胞外形完整,相互紧靠。

图3-3 尸体背侧未受压部位出现的尸斑
2)扩散期:尸斑发展到扩散期约需12小时,大约在第二昼夜初发展最充分。其形成是由于死后组织液也向尸体低下部位坠积,坠积于血管周围的组织液透过血管壁进入血管内引起溶血,血液被组织液稀释、血红蛋白开始向血管外渗出。此期形态特点为:①指压尸斑不能完全褪色或稍褪色。②变动尸体体位后,尸斑不褪色,即不会出现转移性尸斑,也很少有双侧性尸斑形成。③切开皮肤后,组织间隙有浅黄色或红色液体流出,纱布不易将之抹去。④病理组织切片检查:可见血管腔内红细胞破碎或呈均质状,HE染色呈橘红色;血管壁与血管周围组织也染成同样颜色。
3)浸润期:此期一般从死后24小时开始,持续时间较长,直至腐败发生后。被血红蛋白染色的液体完全渗入血管周围的组织间隙中,使之着色。此期尸斑的特点:①尸斑固定,指压不褪色。②变动尸体体位后不形成新的尸斑。切开尸斑处皮肤,切面无血液流出,组织呈紫红色。③组织学检查见血管周围组织呈红色,真皮亦染为红色,有时可见菌落形成。
尸斑各期的鉴别详见表3-1。

(2)影响尸斑发生、发展的因素:多种内外环境因素可以影响尸斑的形成。
1)内在因素:主要与死因有关,如机械性窒息、急性中毒或猝死,因死后血液不凝固,血液易于坠积,尸斑出现早且程度强,呈暗紫红色。有时在尸斑显著部位,因毛细血管过度充盈而破裂,常可见死后出血点。死于重症贫血或急性失血的尸体,则尸斑出现迟,色泽淡,甚至可以不显现。
2)外在因素:主要与环境温度、是否受压迫有关。仰卧位时背部及臀中部等与物体相接触处,皮肤常苍白而不见尸斑。腰带结扎、衣服折叠或紧扣衣领等部位也可不形成尸斑,并可反映出压迫物的形态和特征。如长期浸泡在冷水或冷藏的尸体,尸斑出现慢而弱。
根据尸斑的颜色改变可推断死因。尸斑的颜色取决于血红蛋白的氧合状态。以下情况尸斑可呈特殊颜色,借此可推断死因:一氧化碳中毒时,因形成碳氧血红蛋白,尸斑呈樱红色;氰化物中毒时,组织对氧的利用障碍,血液中氧合血红蛋白浓度极高,尸斑呈鲜红色;冻死尸体、冷藏的尸体或冰雪中发现的尸体,因耗氧少及体内氧合血红蛋白不易解离,尸斑呈淡红色;氯酸钾或亚硝酸盐中毒时,因形成高铁血红蛋白,尸斑呈灰褐色;硫化氢中毒和尸体腐败时,由于形成硫化血红蛋白,尸斑呈暗绿色;硝基苯中毒时,血红蛋白变性,尸斑呈褐绿色。
(3)内脏血液坠积:死后各器官的血液和组织液向其低下部位坠积称为内脏血液坠积(viscerally hypostasis)。器官或组织的血液坠积与淤血、充血、出血等病理改变易混淆,应注意区别。如仰卧尸体的头枕部头皮下,可有血性液体积聚,易被误认为挫伤;上矢状窦和横窦的后方充满血液或血凝块,易被误认为血栓形成;枕部软脑膜血管血液坠积,应与脑膜充血区别;肺背侧可因血液坠积呈暗红色,病理组织学检查可见肺泡壁毛细血管高度扩张、充满血液,少量红细胞进入肺泡腔,应与肺出血相区别;心脏血液坠积,心房、心室下部的心包脏层(心外膜)下可见静脉淤血;胃后壁或大弯的低下部黏膜呈暗红色树枝状或斑点状充血,易被误认为病变或中毒;小肠、脾、肾等器官均可因血液坠积而颜色加深,应与生前出血相鉴别。
(4)尸斑与皮下出血的鉴别:未经专业训练者常将尸斑误认为皮下出血而引起纠纷,应注意鉴别(表3-2)。皮下出血是外伤所致,出血范围小,境界清楚,指压后不褪色,常伴有表皮剥脱、局部肿胀,可发生于身体任何部位,以身体突出部位更常见。切开时,可见组织内有凝血,用纱布或流水不易洗去等。尸斑组织内无凝血,可见血液从血管流出(坠积期),经擦拭或冲洗即可消失。必要时可根据组织学检查加以区别。

(5)尸斑的法医学意义:
1)尸斑是较早出现的尸体现象,一旦出现即证明死亡已经发生。
2)根据尸斑的发展可以估计死亡时间。
3)根据尸斑的颜色和程度可作为分析死因的参考指标。
4)根据尸斑的位置可以推测死亡时死者的体位及尸体有无变动(移尸)等。
5)充分认识尸斑及内脏血液坠积的特点,可避免与生前疾病相混淆。
6)正确区别尸斑与皮下出血,鉴别死后变化与生前伤。
6.角膜混浊
人死后角膜逐渐失去透明性,变得混浊、灰白,最后不能透视瞳孔的现象称为角膜混浊(turbidity of cornea)。以往以为角膜混浊是局部干燥的一种表现,目前认为其发生是因角膜糖胺聚糖(黏多糖)和水的作用受阻,使水分增加,糖含量下降所致。此外,与角膜pH值、离子含量及蛋白质的变化也有一定的关系。
(1)尸体变化:角膜混浊的程度常进行性加重,形态改变有一定的规律性,一般将角膜混浊分为三级。自然存放条件下,死后5~8小时,角膜上出现白色小点,以后小点逐渐扩大;8~18小时,呈现弥漫性混浊,似浓雾状,可透视瞳孔,为轻度混浊;18~24小时以上,混浊加重呈云雾状,角膜半透明,尚可透视瞳孔,为中度混浊;48小时以上,角膜肿胀且有白色乳块物形成,内皮与晶状体紧密相连,不能透视瞳孔,为高度混浊(需与白内障鉴别)。
角膜混浊的发生发展受环境、温度、湿度、角膜介质、眼睑闭合情况等多种因素的影响。闭眼的角膜较睁眼的角膜混浊快。另外,气流、眼球个体差异也影响混浊发生的速度。
(2)角膜混浊的法医学意义:
1)根据角膜混浊的程度可大致推断死后经过时间。
2)正确辨认角膜混浊,防止与眼部疾病混淆。
7.局部干燥
尸体局部表面,尤其在皮肤较薄的部位及湿润的创面和黏膜面,水分不断蒸发,以致局部水分蒸发变硬,呈蜡黄色、黄褐色或深褐色,外观似羊皮纸样的现象称为局部干燥(local desiccation)或皮革样化(parchment-like transformation)。
(1)形态改变:死后水分蒸发局部干燥于死后数小时即可出现,常见于皮肤较薄、湿润、柔软的部位,如口唇、阴囊以及皮肤皱褶等处。特别是婴儿的颈部易于形成。口唇的皮肤干燥有时被误认为外伤和腐蚀毒中毒;阴囊的皮肤干燥有时被误认为挫伤所致(图3-4)。局部干燥亦见于生前擦伤的部位,如颈部的索沟、扼痕,被强奸尸体大腿内侧形成的擦伤,濒死抢救时人工呼吸和胸外按压而致的擦挫伤。此外,搬运尸体时导致的皮肤表皮破坏,可形成黄褐色或暗黄皮革样化,应与生前擦挫伤和出血相鉴别。

图3-4 死后阴囊皮肤皮革样化
呈褐色干燥斑,需要与挫伤相鉴别。
局部干燥的发生、发展与环境温度和个体生前体质有关。如空气干燥和温度高、通风好的环境中局部干燥发生快;反之,空气潮湿、温度低、通风差的环境中形成慢。春季局部干燥发生较冬季快,水中尸体常不发生干燥,婴幼儿尸体易发生干燥,消瘦、脱水者较肥胖、水肿者干燥发生快。
(2)局部干燥的法医学意义:
1)正确判定局部干燥的形态特点有助于认定损伤和致伤物,进而分析案件性质。如颈部不明显的扼痕、索沟、勒痕,因发生局部干燥而变得清晰易辨。
2)发生局部干燥有助于生前伤与死后伤的鉴别。因死后擦伤无出血,故颜色较淡。
3)有时可根据局部干燥的数目、分布、形态特征推断死亡方式和凶犯的意图。
4)掌握局部干燥的好发部位和特征有助于与损伤、中毒鉴别。如阴囊皮革样化不要误认为阴囊挫伤;口唇干燥易被误认为腐蚀性毒物中毒,但因其口腔、食管、胃黏膜无改变,可以识别。
8.自 溶
死后组织细胞失去活性,受自身释放的溶酶体水解酶的作用,使组织细胞变软或液化的现象称为自溶(autolysis)。死后尸体组织细胞中的溶酶体释放出数十种水解酶,使组织细胞的蛋白质、核酸、脂类、糖类等高分子化合物或复合物分解,致组织细胞的溶解、消失。
(1)自溶的形态特征:尸体组织器官变软、混浊,肉眼观组织结构不清。组织学检查,轻度自溶时尚见较完整的组织结构或轮廓,细胞肿胀,细胞质嗜酸性变强,细胞质内固有的特征性结构如横纹、尼氏小体等消失,细胞核染色质固缩、凝聚、碎裂,最终完全溶解。借助电子显微镜观察,可见线粒体肿胀,原纤维碎裂,基质颗粒少,不规则聚集体形成,内质网肿胀扩张,膜结构分裂、破碎。高度自溶时,组织细胞结构完全消失,仅能辨认组织轮廓。自溶与坏死的区别见表3-3。

(2)自溶的发生、发展规律和特点:自溶的发生、发展有一定规律性。各组织器官由于其各自特点不同,发生自溶的先后顺序有所不同。实质性器官自溶发生早,胰腺先于心、肺、肾、肝、肾上腺。脑组织自溶发生也较早,但发展较慢。皮肤与结缔组织自溶较慢。同一器官实质细胞较间质细胞自溶快,空腔性器官黏膜层较肌层自溶快,肌层又较浆膜层快。通常,胰腺和胃肠黏膜在死后数小时即可发生自溶,特别是胰腺的自溶,2小时即可发生腺上皮细胞灶性和多中心性自溶,24小时后呈弥漫性,细胞核变大,核膜破裂,染色质破裂,分散于细胞质中,细胞界限不清,腺体残留轮廓,腺泡结构消失。
(3)影响自溶的因素:
1)环境温度:温度愈高,自溶发生愈快;衣着多的尸体较裸露尸体自溶发生快,埋在泥土中的尸体较空气中尸体自溶快,采取防腐或冷藏的尸体自溶发生慢。
2)死因:死亡过程急速者如急死、机械性损伤、窒息、中毒、电击等,组织中有大量具有活性的酶,且尸体温度较高,自溶较快。慢性消耗性疾病死亡者自溶进展较慢。
(4)自身消化:死后,器官组织因自身消化液中的酶作用而溶解的现象,称为自身消化(autodigestion)。常发生在胃肠壁、食管壁、胆囊壁及胰腺,这些器官较其他器官溶解快,发生机制及形态改变与自溶相似。
(5)浸软:妊娠4个月以上的胎儿死于宫内并在羊水中发生无菌性、自溶性改变,此现象称为浸软(maceration)。轻度浸软者,皮肤有水疱形成,内含黑褐色浆液。高度浸软者,水疱破裂露出红色真皮。胸腹腔内含血性浆液,颅骨活动异常,各器官肿大、松柔、软化,可有腐臭(图3-5)。正确认识浸软现象,有助于与相关疾病鉴别及正确推断死亡原因;根据浸软发生、发展的特点,可推断胎儿死后经过时间及胎龄。

图3-5 宫内死胎浸软现象
(6)自溶的法医学意义:
1)组织器官自溶的发生、发展时间有一定规律性,通过组织学观察可推断死亡经过的时间。
2)正确辨认自溶组织的形态特征,避免与变性、坏死、出血相混淆。
3)自溶可能破坏和影响生前损伤和对疾病的诊断,影响死因判定。因此,尸体解剖应尽早进行,早取材,早固定,防止自溶发生。
晚期尸体现象
1.腐 败
死后尸体的组织细胞因腐败细菌的作用而分解的过程称为尸体腐败(postmortem putrefaction)。死后,机体器官组织含有丰富的有机物质和水分,成为腐败菌生长繁殖的有利场所。在体内外细菌的共同作用下,尸体的蛋白质、脂肪、糖类被分解破坏,器官软化,尸体腐败。腐败的结局是尸体白骨化。
(1)腐败征象:
1)尸臭:死后3~6小时,因腐败细菌分解肠道内的蛋白质等有机物,产生以硫化氢和氨、甲烷、氮等气体为主的腐败气体,从口、鼻、肛门排出,从而产生腐败臭味的现象称为尸臭(odour of putrefaction)。通常死亡24小时以后为明显。
2)尸绿:尸体腐败气体中的硫化氢与血液中血红蛋白结合成硫化血红蛋白,并与血红蛋白游离出的铁结合形成硫化铁化合物,透过皮肤所呈现的绿色斑迹称为尸绿(greenish discoloration on cadaver)。尸绿首先出现于右下腹,系因回盲部的粪便积滞、细菌易繁殖、腐败分解早所致。尸绿可扩散到全腹壁,最后波及全身。注意将尸绿与外伤性皮下出血相鉴别。
3)腐败水气泡:因腐败气体不断增加,腐败气体和液体可窜入皮肤与真皮之间,形成大小不等的水气泡,称为腐败水气泡(图3-6)。注意将腐败水气泡与高温损伤相鉴别。夏季通常2~4天可产生腐败水气泡。

图3-6 尸体腐败
死者右下肢皮肤呈污绿色,左腹部、左大腿外侧可见腐败水气泡。
4)泡沫样器官:肝、肾等实质性器官因腐败气体聚集而形成大小不等的海绵样空泡,称为泡沫样器官(foamy organ)。应注意与生前病变相鉴别。
5)腐败静脉网:由于腐败气体的推挤,使体腔和内脏血管中的腐败血液流向体表,使皮下静脉充满腐败血液,高度扩张,外观呈暗红或青绿色树枝状血管网的现象称为腐败静脉网(subcutaneous venous network on putrefying cadaver)。通常死后2~4天可形成。应与门脉高压时形成的腹壁静脉曲张以及下肢静脉曲张相鉴别。
6)巨人观:因腐败气体作用,尸体膨隆、肿胀,体积增大,称之为巨人观(giant cadaver)。一般夏季空气中尸体经3~4天即可出现此现象。巨人观的尸体多呈紫黑色或暗绿色,头面肿胀,眼球外突,口唇外翻、肿胀,舌尖突出于口唇外,腹部高度膨胀,阴囊膨大,全身软组织呈气肿状肿胀(图3-7)。巨人观尸体难以辨认生前面貌。
7)死后出血:因腐败气体的作用使膈肌上升,肺受压后将支气管、气管中的腐败血液从口、鼻溢出,此现象称为死后出血(postmortem bleeding)。

图3-7 巨人观
死者头面肿胀,眼球外突,口唇外翻、肿胀。
8)死后分娩与死后排泄:孕妇死后,由于腹腔内腐败气体压迫使胎儿从阴道娩出,称为死后分娩(postmortem delivery)。由于腹腔内腐败气体压迫骨盆底,使直肠中粪便排出,甚至肛门脱垂。
9)白骨化:腐败发展至最终,全身软组织液化、溶解,完全消失,仅存骨骼、牙齿和毛发的现象称为尸体白骨化(decompose to body skeleton),简称白骨化(图3-8)。形成白骨化所需时间因季节和尸体所处环境不同而变化较大。暴露在空气中的成人尸体白骨化需10天至10个月以上,春秋两季5~6周以上,冬季约需数月。泥土中的尸体完全白骨化需3~4年。动物昆虫对尸体的毁坏会加速尸体的白骨化进程。
(2)影响腐败发生、发展的因素:凡是有利于细菌生长繁殖的因素都可促进腐败的发展。反之,则能抑制腐败的发展进程。影响腐败发生、发展的因素主要有:
1)环境因素:①温度。气温高,腐败发展快,一般腐败细菌最适宜于生长繁殖的温度是25~35℃,这时腐败发展很快。温度过高或过低,则腐败发展迟缓,1℃以下可抑制细菌生长,55℃以上可杀死细菌,使腐败停止。②湿度。适宜的湿度是腐败发展的必要条件。周围环境干燥可延缓腐败的发展,通风干燥的环境中,水分丧失,腐败发展减慢或停止。③空气。尸体处于空气流通处腐败发生较快,水中尸体比空气中要慢两倍,泥土中尸体比空气中要慢6~8倍。④酸碱度。一般细菌适宜在pH值为7.2~7.6的环境中生长,过酸、过碱将会延缓腐败发展。
2)个体差异:一般肥胖者较瘦弱者腐败发生快,女性较男性腐败发生快,小儿较成年及老年人易于腐败。
3)死因:机械性窒息、猝死等急速死亡的尸体,死后因血液不凝固、呈流动性,腐败细菌易于繁殖和扩散,则腐败发生快。失血或脱水死亡尸体腐败较慢。某些杀菌、防腐性毒物中毒者,如氯仿、甲醛中毒,腐败发生迟缓或不发生。

图3-8 白骨化尸体
尸体全身软组织液化、溶解、消失,仅存骨骼、牙齿和毛发。
(3)腐败的法医学意义:
1)根据腐败的发生、发展情况可大致推断死后经过时间。
2)正确认识尸体腐败征象,避免与损伤、疾病相混淆。
3)腐败可使水中尸体上浮于水面,可能揭露犯罪。
4)腐败可破坏生前损伤和病变,影响鉴定与分析,应及早进行法医解剖或冷藏。
5)对高度腐败尸体可根据残留毛发、骨骼损伤及器官组织相应部位的腐败物检验结果推断中毒,分析死因。
6)根据白骨化骨骼进行个人识别,推断性别、年龄、种族等。
2.霉 尸
尸体放置于潮湿、湿度适宜真菌生长的环境中,真菌生长繁殖在尸体表面孳生一层白色霉斑霉丝,此种现象称为尸体发霉,简称为霉尸(molded cadaver)。
(1)尸体变化:一般死后数天可形成霉尸(图3-9)。真菌可生长在尸体裸露部位,如颜面,亦可布满全身。水中,尤其是沼泽、池塘、小溪中尸体,因水中藻菌的生长繁殖,数周内可见尸体表面覆盖一层绿色菌丝,呈绒毛状。此时,将水中尸体捞出,菌丝在尸体表面覆盖,形成一层湿润的絮状物。若菌丝内没有污物和泥土,菌丝因萎缩、干燥,颜色污秽,尸体上覆盖物呈泥土样外观,尸体外貌不易辨认。

图3-9 尸体发霉
尸体睑裂、口腔、鼻腔见白色真菌生长。
(2)霉尸的法医学意义:
1)根据尸体真菌生长情况可大致推断死后经过时间。
2)霉尸有时污秽难以辨认,需要进行个人识别。
3)根据尸体表面的苔藓、粪便、与周围生长植物对照可判断尸体状态及有无移尸。
4)霉尸可掩盖或破坏损伤,应注意与生前伤病鉴别。
5)利用霉尸可做某些金属毒物分析,便于推断死因。
3.木乃伊
特殊条件下,尸体及其内脏中的水分迅速丧失,细菌繁殖被抑制尸体不发生腐败,软组织皱缩、干燥,长期保存称为木乃伊(mummy),又称干尸。
(1)尸体变化:木乃伊可以是全身性,亦可以是局部性。局部性木乃伊易发生于身体含水量少、容易干燥的部位,如肢体及头面部。尸体全身性干燥首先发生于颜面、手足,然后扩展到全身及内脏,主要表现为尸体外表软组织及内脏皱缩干硬、体积缩小、重量减轻,体重比生前可减轻70%以上。皮肤呈淡棕色,半透明皮革样改变。内部器官呈暗褐色,组织结构有时可分辨。
影响木乃伊形成的特殊条件包括环境条件和尸体条件。①环境条件:干燥、高温、通风良好均可使尸体内的水分迅速蒸发,这是形成木乃伊的必要条件。此外,埋藏尸体的土质或裹尸物吸水性强易于使尸体中的水分丧失。贮有尸体的棺木密封程度高,不利于腐败菌生长,或棺木内存放有灯心草与石灰等吸水性强的物质,易使尸体逐渐变为木乃伊。②尸体条件:死者生前体质消瘦或脱水,以及婴幼儿、老人的尸体容易形成木乃伊。此外,防腐剂类毒物中毒死亡的尸体,如砷中毒尸体,由于生前大量水分从肠道丢失,又由于砷本身的防腐作用也易于形成木乃伊。木乃伊的形成在适宜环境中,成人需2~3个月以上,婴儿在死后2周即可形成。
(2)木乃伊的法医学意义:
1)根据木乃伊的发生、发展情况可大致推测死后经过时间。
2)木乃伊形成后能使尸体在一定条件下得以长久保存,并能保存生前某些病变和损伤的特征,有助于案情和死因的推断与分析。
3)可保留生前个人某些特征和损伤形态,如生前损伤、索沟、伤痕等,对证明死者身份、进行个人识别、人类学研究及揭露犯罪均有一定意义。
4.尸 蜡
尸体长期侵入水中或空气不足的湿土中,抑制腐败细菌的生长繁殖,使腐败停止,尸体的脂肪组织因皂化或氢化作用形成暗黄色或白色的蜡样物质称为尸蜡(adipocere)。尸蜡形成可使尸体得以长期保存。
尸蜡形成是一种复杂的生物学和化学过程。它是指尸体处于水和湿土中,完全与空气隔离,阻碍细菌及酶类物质对尸体的作用,使尸体中的脂肪分解形成脂肪酸与甘油,脂肪酸进而与蛋白质的分解产物氢结合生成脂肪酸铵,再与水中的钙、镁等离子结合,生成脂肪酸盐(皂化物);部分不饱和脂肪酸经氢化作用形成饱和脂肪酸或羟基硬脂酸。
(1)尸体变化:全身尸蜡罕见,大多数为局部尸蜡。尸蜡常见于四肢、臀部、面部与乳房等处。内脏及脂肪少的组织不易形成尸蜡。尸蜡一般呈白色、灰色或黄色坚实的蜡样物(图3-10),触之滑腻,湿润,易压陷或破碎,有臭味。较长时间暴露于空气后则干燥变脆,燃烧发出黄色火焰,加热可熔化,蒸馏呈油液状,能溶于有机溶剂,不溶于水。通过显微镜检查,皮下脂肪组织中可见脂肪酸结晶。
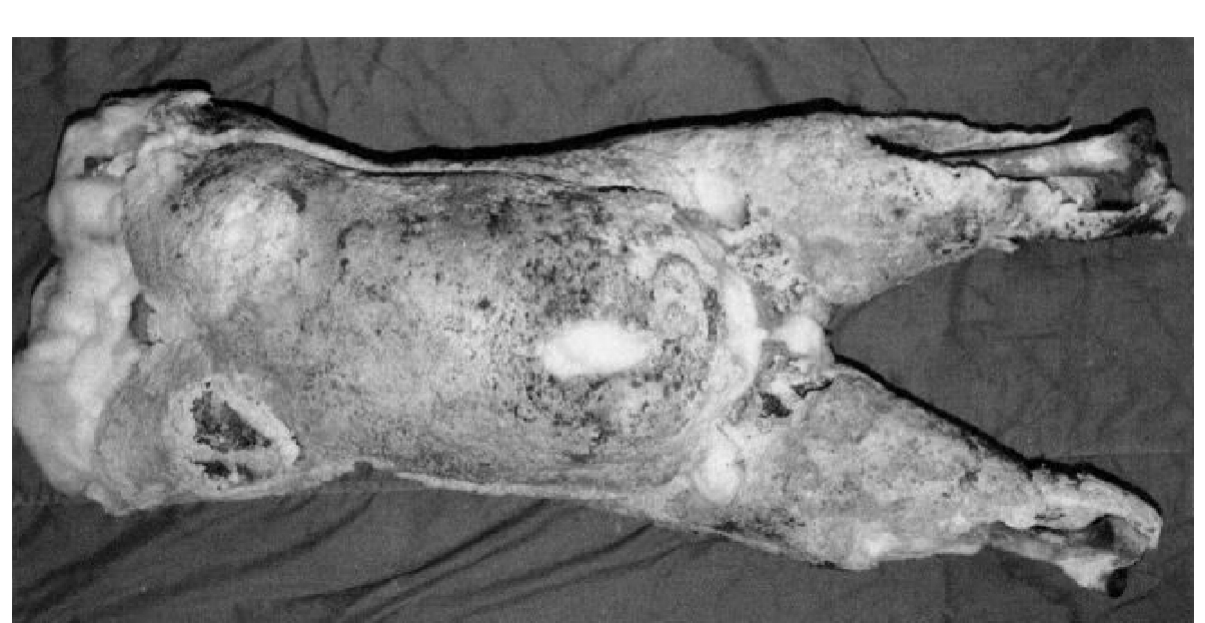
图3-10 尸 蜡
尸体双侧大腿、腹部与乳房处可见灰白色坚实的蜡样物。
(2)尸蜡的法医学意义:
1)尸蜡的形成具有一定时间规律性,可用于推断死后经过时间。一般成人形成局部尸蜡至少需2~3个月,全身尸蜡约需1年以上。
2)尸蜡能保存生前的伤痕,如索沟、扼痕等,有助于分析死因及揭露犯罪。
5.泥炭鞣尸
处于富含多种腐殖酸和单宁(鞣酸)的酸性土壤或泥炭沼泽中的尸体,因酸性物质的作用,阻碍腐败菌生长繁殖,使尸体脱钙、脱水和鞣化,称为泥炭鞣尸(cadaver tanned in peat bog)。
(1)尸体变化:泥炭鞣尸皮肤呈暗褐色,橘皮状,器官组织脱水,体积缩小,重量减轻,骨骼、牙齿因脱钙变软。
(2)泥炭鞣尸的法医学意义:
1)泥炭鞣尸可将体表损伤保存数百年以上,有助于鉴别损伤和推断死因。
2)能较好保存指纹、毛发,易于进行个人识别。
3)可大致推断死后经过时间。
尸体毁坏
在外界因素作用下,使尸体的完整性受到破坏的现象称为尸体毁坏。尸体毁坏由外界机械性因素或理化因素造成,包括昆虫、动物或人为因素形成的死后损害。
动物对尸体的毁坏
在某些环境中,动物对尸体的损害,可加速尸体的毁坏。无论在陆地或水中的尸体,都能被昆虫或其他动物毁坏。根据毁坏的特征、痕迹特点及动物的生活史,可推断损害尸体的动物及死后经过的时间。尸体毁坏,应与生前伤病相鉴别。
1.蝇 蛆
蝇蛆是造成尸体毁坏最常见的一类昆虫。夏季,死后十余分钟苍蝇即可在尸体眼角、鼻孔、口角、阴部和暴露的创口等处产卵,每次产卵约150粒。在30℃条件下,经10~14小时蝇卵孵化成蛆。蛆每天可生长0.24~0.3 cm,4~15天生长成熟,体长可达1.2 cm。成熟蛆继而潜入附近的泥土内变成蛹,再经1周左右,蛹破壳成为幼蝇。因此,若在夏季,尸体周围发现有蛹壳和幼蝇或卵即可推断死后经过的时间约为2周以上,春秋季完成同一过程约需4周。根据蝇蛆生长发育的情况,考察现场环境气温等条件,就可大致推断死后经过时间。此外,蝇蛆可分泌富含蛋白质溶解酶的消化液,能将皮肤和黏膜溶解,继而侵入皮下、肌组织甚至内脏。婴儿尸体在1~8天,成人尸体3~4周可被其蚀蛀得仅剩骨骼。
2.蚂蚁、蟑螂和甲虫
蚂蚁咬食尸体多在表皮剥脱或皮肤柔嫩的部位,如发际、下颌、索沟、扼痕等处,造成的损坏大小不等,形态多呈圆孔或椭圆孔,边缘多向内卷曲且有一定的咬痕。神经、肌腱、血管等致密组织不易被破坏。蚂蚁咬食尚可造成多处浅表性损伤,形态与表皮剥脱相似(图3-11),应加以区别。

图3-11 蚂蚁咬食造成的皮肤多处浅表性损伤
蟑螂咬食尸体表面,造成浅表性皮肤缺损。甲虫咬食尸体,可形成表皮剥脱样损坏。
3.其他动物
鼠类、犬狼类、鸟类、水族动物等均可啮食尸体,对尸体造成破坏,要注意鉴别。
死后人为的尸体损伤
死后由人为因素造成的各种损伤称为死后人为现象(postmortem artifacts)。包括人为因素所致的死后损伤(postmortem injury)与尸体毁坏。
1.临终抢救
临终抢救如心腔注射,在心前区留下一个或多个点状针痕;胸外心脏按压和人工呼吸可造成胸腹部表皮剥脱、肋骨和胸骨骨折,可使胃内容物反流进入呼吸道,易被误认为胃内容物吸入性窒息致死。
2.死后变动尸体位置
粗暴地挪动尸体,可造成颈椎骨骨折、头部擦伤或长骨骨折;在粗糙物体的表面拖拉尸体,可形成死后表皮剥脱;抛尸于坚硬的物体上亦可形成挫裂伤等,检查时应注意与生前损伤鉴别。
3.尸体解剖操作所致的人为损伤
(1)开颅时由于操作不慎,可使生前骨折线延长。
(2)开颅时切破硬脑膜和静脉窦,血液会流入硬脑膜下。
(3)当开颅使用槌和凿子除去颅盖骨时,可能引起颅中凹的线性骨折。
(4)取出颈部器官时用力过猛可造成舌骨和甲状软骨骨折。
(5)犯罪分子为了逃避法律的惩罚,干扰或破坏侦查工作而毁坏尸体。常见的有碎尸、焚尸、毁容,甚至用腐蚀剂腐蚀尸体等。应仔细检查,鉴别生前伤与死后伤。
(6)火葬与埋葬均属正常处理尸体的方法。火葬可迅速毁坏尸体上的一切暴力损伤痕迹(重金属中毒除外)。故对死因可疑的尸体,如暴力、中毒、遗弃、医疗纠纷等,必须先进行法医学鉴定后方能火葬。火化后的残渣可供重金属毒物的检验。
尸体毁坏的法医学意义
(1)掌握尸体毁坏特点有助于正确鉴别生前损伤和死后非自然损坏。
(2)掌握各种尸体毁坏的形态特征可正确区别损伤与病变。
(刘 牧)
尸体化学变化
尸体化学是指研究尸体内化学物质组成及变化规律的科学,包括无机化学、有机化学和生物化学。
躯体生命活动终止后,器官、组织细胞的生命活动并没有终止,在相当长的时间内,不同器官、组织的细胞可继续存活一段时间,直至能量代谢完全停止细胞死亡。躯体死亡后,人体的生化改变分为了两个时期,分别是自躯体死亡到细胞死亡时期,自细胞死亡到组织消亡时期。伴随着死亡时间的推移,以生前生化指标为基础,发生着一系列的死后尸体化学变化(postmortem chemical changes),包括组织细胞内的化学变化和体液中的化学变化。随着科学的发展,检验技术的进步,开展尸体化学检验与分析将有助于解决法医学鉴定中诸如生前疾病、损伤时间、死亡时间、死亡原因等的鉴定问题。
目前,对尸体化学的研究尚十分欠缺,对诸多物质死后变化及规律的认识尚少。有限的研究主要涉及死后人体体液生化值的变化。近年来,研究层面已经从传统的无机化合物、离子等逐步拓展到蛋白质、核酸、补体、激素、蛋白酶等领域。
尸体生化分析就是指对躯体死亡后细胞、血液、尿液、淋巴液、脑脊液、玻璃体液、羊水等分泌液中各种化学成分包括体液离子、激素、微量元素、蛋白质、糖、脂质、维生素、核酸及各种酶含量的检测。现代体液生化分析主要应用于临床上疾病的诊断及其发生发展过程的监测,而在法医学领域的应用则偏向于通过死后尸体生化值的测定推断损伤时间、死亡时间、死亡原因等。
尸体化学研究
1.玻璃体液中生化指标检测
死后眼玻璃体液各种生化指标比血液和脑脊液要稳定得多,不易受外界环境污染影响。因此,对玻璃体液进行尸体生化检测对早期死亡时间推断有较大意义,近年来国内外文献时有报道。检查指标包括眼玻璃体液中化学元素含量、各种离子浓度及酶活性变化等。
2.心包液中生化指标检测
有学者通过研究心包液中K/Na比值、酶活性变化、Ca/Zn与Zn/Cu比值等,期望获得心源性死亡,如早期心肌梗死、急性心肌缺血死亡的诊断依据。
3.血液中生化指标检测
血液生化值检测大多应用于临床上疾病的诊断、监测、预测。亦有学者利用尸体血液生化指标检测结果用于推断死亡时间、分析死亡原因等。
4.存在问题与展望
尸体化学领域的研究与探索起步较早,早期多局限于元素离子的检测,并获得了一些稳定的测量结果。自20世纪90年代后,尸体化学研究逐步拓展到激素、蛋白质、糖、脂质、维生素、核酸及各种酶含量的检测领域,但由于研究资料不多,研究缺乏系统性、完整性,至今尚无较稳定的实验结果,未建立起应用于实际检案鉴定中的技术方法。究其原因,生前生化值个体差异、死后环境条件影响、尸体自溶和腐败程度、体液污染、生前疾病变化等因素均不同程度影响着尸体化学变化,影响着对该方法、测量结果的评价和应用。
理论上分析,尸体各项化学物质随着死后时间的推移,必然会发生持续性化学变化,虽然该变化可能受死后多种因素的影响,但肯定存在着变化的规律性。研究和发现变化规律,并充分考虑可能存在的影响因素,结合案情分析,将有助于特殊案件损伤时间、死亡时间、死亡原因的鉴定。特别是对尸体血液生化值变化的测定,对心肌梗死、心肌炎、胰腺炎等急死的鉴定可望获得突破。
尸体化学变化的法医学意义
1.推测死因
测定死后血液、玻璃体液及脑脊液中的毒物及其含量,可用于毒物中毒的诊断。
2.反映死者生前健康状况
冠心病患者,血液中胆固醇含量维持较高水平;糖尿病患者,血液与玻璃体液中葡萄糖含量高于正常。
3.推测死后经过时间
某些生化物质变化显著,与死后经过时间有一定线性关系,利于进行死亡时间推测。例如,玻璃体液内钾的含量,在死后规律性升高,与死后经过时间关系密切,受环境因素影响较小。
(瞿勇强)
死亡时间推测
死亡时间推测(estimation of time since death)是法医学尸体检验的一项重要任务。一般先推测从机体死亡到检查尸体时所经过的时间,即死后经过时间,继而可知死亡时间。死亡时间的推测,对认定和排除嫌疑人有无作案时间,划定侦查范围具有重要作用。
死亡时间推测至今仍为法医学领域尚未完全解决的问题之一。使用单一方法误差很大,故需根据尸体检验的多项指标综合分析,方可获知较为准确的死亡时间。
根据超生反应推测
机体死亡后,部分组织或细胞尚能生存一段时间,在此期间内,这些组织对多种刺激仍可产生反应,称为超生反应(supravital reaction)。如骨骼肌对机械性刺激或电刺激可产生反应,瞳孔对缩瞳药物可产生反应。根据这些超生反应可推测死后早期时间。例如,死后2小时内,骨骼肌受机械性刺激可发生收缩反应;死亡5小时后,骨骼肌则不能发生明显的收缩反应。
根据尸体现象推测
尸体现象的发生、发展有一定变化规律,与死后经过时间有一定关系。根据尸体现象推测死后经过时间是法医学尸体检验中的传统方法。但由于死后尸体受多种因素的影响,其推测结果不可能十分精确。近年来,许多法医学家根据尸冷推断死亡时间做了广泛的研究,认为在早期尸体现象中,根据尸冷推断死亡时间最有价值、最为可靠。
英国Leeds大学法医学系曾报告一种从尸体温度推断死亡时间的方法:即时间相关公式。此法可排除外界因素的干扰,对于任何条件下的尸体均适用。
测算时,仅需间隔1小时测量两次尸体直肠温度,作一简单心算,查阅和应用一条参考曲线。按㊞T=-F·A/G公式,计算死亡时间。
用此法推断死亡时间,需取得三个数据:①直肠温度下降的斜率G,即第一次与第二次直肠温度测量的平均值,因其始终为下降,故用负数表示;②尸体所处的环境温度与直肠温度的温差,即两次实测直肠温度之均值减去环境温度,用A表示;③降Q值Q㊣R,㊞Q㊣R代表直肠温度下降的部分变化值,利用㊞Q㊣R查阅参考曲线得㊞F㊣值。
![]()
例如,10时正测量直肠温度为31.2℃,11时正测量直肠温度为30.5℃,环境温度为18.0℃。
计算:

根据㊞Q㊣R查阅参考曲线,得知㊞F㊣=0.63
所得数据代入公式
㊞T㊣(死亡时间)=-0.63×12.85/-0.7=11.6(小时)
死亡时间大约发生在前一天的22时50分。
根据胃肠内容物消化程度推测
根据死者胃肠内容物消化程度,可以推测死亡距最后一次进餐的时间,从而大致判断死亡时间。如胃内充满大量未消化的食物,则多为进餐不久死亡;如胃内食物已变软,但外形仍较完整,约在餐后1小时死亡;如十二指肠有消化食物及其残渣,则在餐后4~5小时死亡;如胃及十二指肠均已排空,则在餐后6小时以上死亡。
根据蝇蛆生长发育情况推测
机体死亡后,会吸引大量嗜尸性昆虫。如苍蝇可在眼、鼻、口、外耳道、肛门、外阴或创口等处产卵,在30℃左右的环境中,大约经10小时即可孵化成蛆。蛆每日生长0.24~0.3 cm,4~5天可达1.2 cm,随后便潜入附近泥土中变成蛹,一周后蛹破壳成为幼蝇。因此,在夏季的尸体周围发现有蛹壳和幼蝇,可推断死亡时间至少已两周。
死亡时间推断,除上述方法外,还可根据尸体化学成分的变化如玻璃体中钾离子含量,血液及脑脊液中氨基酸氮等推测。近年亦有学者采用免疫组化方法和分子生物学技术测定酶活性及细胞核内DNA含量变化来推测死亡时间。此外,还可参考现场勘察情况,如钟表停止时刻,日历上的日期,报纸、书信、日记及随身携带的物品;如在野外发现的尸体,亦可参考尸体下的植物生长情况,死者衣着及血痕的陈旧度等进行综合分析(表3-4)。

(达徐平)
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。















