急性缺血性脑梗死是一种发病率和致残率较高的常见病,PWI的各个参数图均可用于急性缺血性梗死的判断,但其意义有一定的区别。CBV图上的异常低灌注区多代表梗死核心,即最终梗死区;CBF图可提供CBV图不能反映的血流动力学改变,CBF图上的异常低灌注区代表缺血组织;MTT图和TTP图对组织的低灌注最敏感,可最大范围显示低灌注组织。急性脑缺血时,PWI参数图上异常范围大小顺序是:MTT>CBF>CBV。MTT显示的异常灌注区中包括了梗死区、真正缺血区和良性缺血区,因此单用MTT图易高估缺血范围。

图3-2-1 PWI显示异常灌注患者在DWI上无异常
注:男性48岁,短暂性左侧偏身感觉丧失。发病后11.5h DWI(A)未见弥散异常区,PWI的MTT图示右侧内囊后肢MTT延长,48h后DWI示该区域梗死,呈高信号

图3-2-2 TIA,右侧颈内动脉闭塞
注:上排为左侧颈内动脉选择性ASL,示侧支供应右侧大脑前动脉供血区;下排为选择性椎动脉ASL,示侧支供应右侧大脑中动脉供血区(↑)
急性缺血性卒中时,供应脑组织的动脉阻塞导致相应区域CBF的降低,但在受影响区,CBF下降并不一致。脑梗死的病理生理研究表明,从结构和功能上缺血区分为3个带,病灶中心是损害最为严重的缺血核心区,核心区周围是缺血半暗带(ischemic penumbra,IP),IP 的外围是血流减少区。IP的定义是围绕在不可逆性损伤区域之外的电生理活动消失、但尚能维持自身离子平衡的脑组织。简单地说,IP是低灌注但结构完整的缺血脑组织,具有梗死的危险,但如果早期再灌注,仍有存活可能。不可逆性损伤组织则被称为梗死核心;随着梗死至再灌注开始时间的延长,IP随着梗死核心向周围扩展而逐渐缩小直至消失;另一方面,受侧支循环等因素影响,IP也可以转化为正常灌注区,从而使梗死核心的体积不再增加。IP的存活与否决定了梗死后神经学的结果。对急性缺血性脑梗死患者,缺血IP的存在是任一治疗方法成功的关键,目前急性缺血性脑梗死的治疗目标均是保护IP、阻止其发展为梗死。
在选定治疗方案之前,确定缺血IP的有无是至关重要的。在模型上,脑组织PWI参数有两个阈值,分别是缺血和梗死阈值,介于两者之间即为缺血但尚未梗死组织,因此仅根据PWI参数可确定IP。但事实上,仅依据PWI参数值是不正确的,这一阈值随着缺血发生的时间、血管再通和侧支循环形成等而变化,并没有一个固定值。
目前为绝大多数研究者所接受的判断缺血IP的方法是PWI-DWI不匹配,即PWI和DWI显示的异常范围不一致。一般认为,DWI所显示的弥散受限区域为梗死核心,PWI显示的灌注异常区域为全部缺血组织,其中超出DWI异常区域的即为缺血IP(图3-2-3)。这一方法并不完全准确,DWI异常区中有时亦包含缺血IP组织,但由于没有更准确的方法提出,目前PWI-DWI不匹配被普遍采用。在急性缺血性梗死发生3~6h,高达80%的患者可检测到PWI-DWI不匹配,但随着时间的延长,这一比例迅速下降。
如果没有血管再通和早期再灌注,PWI-DWI不匹配者梗死区会逐渐扩大,尤其是CBF-DWI不匹配超过50%者。当然,即使没有PWI-DWI不匹配者,最终梗死区可能也会扩大。只有轻微PWIDWI不匹配者(PWI异常区<10ml,PWI异常区≤120%DWI异常区),更易出现血管再通和良好的临床结果。
如果DWI异常区>PWI异常区,表明梗死区已有再灌注,并出现永久性损伤。
多个临床试验表明,梗死后6h内给予tPA,PWI-DWI不匹配者较非PWI-DWI不匹配者具有更高的血管再通和再灌注率,存活的缺血IP体积亦明显更大(图3-2-4)。但并非所有的PWI-DWI不匹配者均会从梗死后6h内静脉溶栓治疗中获益。具备恶性特征的PWI-DWI不匹配者,即DWI异常范围≥100ml和(或)PWI异常范围100ml且Tmax延迟≥8s,溶栓治疗后症状改善率低,且再灌注后100%出现症状性颅内出血(symptomatic intracranial hemorrhage,sICH)。而靶性不匹配者(PWI异常范围≥120%DWI异常范围,PWI异常范围-DWI异常范围≥10ml,且无恶性特征),溶栓治疗后症状明显改善。因此对PWI-DWI不匹配者进一步亚分类是非常必要的。
在去氨普酶治疗急性缺血性梗死及相关的试验中发现,PWI-DWI不匹配,而非广泛接受的时间窗(症状发生后6h),是影响溶栓治疗后结果的重要因素。PWI-DWI不匹配范围≥20%、PWI异常范围直径≥2cm且累及半球灰质者适宜进行溶栓治疗,且sICH发生率低。这表明,当不考虑缺血时间时,IP的判断需要较保守的对PWI-DWI不匹配的界定。

图3-2-3 缺血半暗带(IP)
注:65岁,男性,右侧肢体乏力。DWI和ADC图示左侧基底节区弥散受限,TTP和MTT图示左侧大脑中动脉供血区灌注延迟,PWI-DWI不匹配,表明存在IP
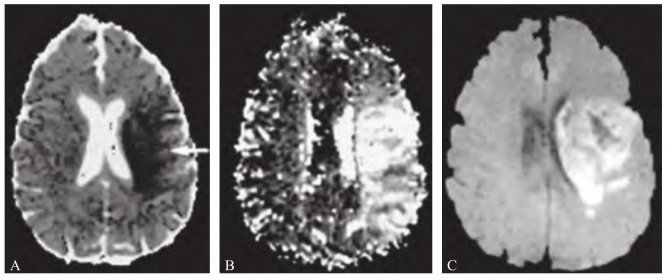
图3-2-4 左侧大脑中动脉闭塞性脑梗死
注:ADC图(A)示左侧大脑中动脉供血区弥散受限,ADC值降低;TTP图(B)示左侧大脑中动脉供血区灌注延迟,PWI-DWI不匹配;溶栓治疗后1个月DWI(C)示梗死区与图A显示的弥散受限区一致
动脉闭塞后其远端血管的血液供应来源于侧支循环,侧支循环的有无及灌注量决定了缺血区的发展,选择性ASL可以评价这些侧支情况,并可量化缺血区的CBF。一般认为,CBF>17ml/(min•100g)为正常脑组织(包括良性缺血组织),<10m ml/(min•100g)为梗死核心,介于两者之间为缺血IP。选择性ASL可为溶栓治疗病例的选择和预后提供帮助,并可于血管再通后评价缺血区的灌注恢复情况。
尽管绝大多数急性缺血性梗死的PWI研究采用DSC,但初步的研究发现ASL与DSC在评价缺血组织的灌注方面具有很好的一致性。但须注意的是,供血动脉明显狭窄或闭塞后,通过侧支循环供血的缺血区其血流时间延长,ASL时TI如果较短,成像时标记质子未完全到达成像层面,容易导致CBV低估。Siewert等发现TI长达2 400ms才可检测到侧支循环的延迟灌注,因此缺血性梗死ASL成像时须仔细选择TI。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。















