第4章 传统心脑血管病危险因素
第一节 高 血 压
一、血压的基础知识
1.什么是血压?
血压一般指体循环动脉血压,是血液在血管内流动时,作用于血管壁的压力,它是推动血液在血管内流动的动力。心室收缩时,血液从心室流入动脉,此时血液对动脉的压力最高,称为收缩压。心室舒张时,动脉血管弹性回缩,血液仍慢慢继续向前流动,但血压下降,此时的压力称为舒张压。
心脏的房室和动静脉各部都有高低不同的血压,但通常所说的血压是指一些体检和实验常用的大型动脉的血压,如肱动脉、颈总动脉、股动脉等处的动脉血压。这几处血压大致接近主动脉血压。血压通常以毫米汞柱(mm Hg)作为测定单位;较低的静脉压和心房压常以厘米水柱(cm H 2 O)作为测定单位。正常的血压是血液循环流动的前提,血压在多种因素调节下保持正常,从而提供各组织器官必需的血量,以维持正常的新陈代谢。血压过低或过高都会造成严重后果,但血压过低的危险性更大,重者可发生休克和死亡。
2.正常人生理情况下血压有波动吗?
健康人血压在日常生活中常有生理性变动。在安静状态下,早晨的血压稍升高,上午9:00以后有所下降,下午又略微上升,晚上睡眠时血压最低。在运动时、进食后、情绪激动时升高;轻松愉快时血压稍降。冬季血压稍升高,夏季血压稍低。吸气时血压先降后升,呼气时血压先升后降,这些血压变化多是暂时的。瘦弱的人血压多偏低,超重的人血压多偏高。
采用传统的袖带式血压表测量四肢血压,正常人右臂比左臂血压高5~10mm Hg、下肢比上肢高20~40mm Hg。男性40岁以后、女性35岁以后动脉血压的升高比较明显,其中收缩压比舒张压升高更突出。男性比女性稍高,但女性在更年期后血压会明显升高。
3.什么是低血压?
正常成人血压低于90/60mm Hg,老年人低于100/70mm Hg,称为低血压。低血压可分为急性和慢性两种。平时血压长期偏低者为慢性低血压,生理性低血压者除动脉血压低于上述值外,无任何自觉症状。重者可有一过性头晕、乏力、易疲劳等。据统计,低血压发病率为4%左右,老年人群中更高。经长期随访,人体各系统器官无缺血和缺氧等异常,也不影响寿命。生理性低血压状态常见于年轻妇女,尤其是体型瘦长者、缺乏体力劳动者,其低血压的产生常与迷走神经紧张性较高有关,通常有一定的家族遗传基础。
病理性低血压(低血压病)除动脉血压低于正常外,常伴全身乏力、头晕、易疲倦、出汗、心悸等症状,当长时间站立或由卧位(或坐位、蹲位)转为立位时,上述症状更明显,甚至晕倒。病理性低血压可分为急性和慢性两种,急性低血压多见于各种休克和急性心血管疾病。慢性低血压可有遗传倾向,也可继发于某些神经性疾病、心血管疾病、慢性营养不良、内分泌功能紊乱、传染性疾病恢复期,常伴相应的不适和检查异常。
4.有哪些因素可影响动脉血压值变化?
凡能影响心输出量和血管外周阻力的因素都能影响动脉血压。①心率增加可引起心输出量增加和舒张期缩短,舒张压上升,脉压减小。②心脏收缩力增强使每搏量增加,收缩压明显升高,舒张压稍增加,因而脉压加大,收缩压客观反映心脏每搏量的多少。③血管外周阻力的改变对收缩压和舒张压都有影响,但对舒张压的影响更明显。外周阻力加大,动脉血压流速减慢,舒张期末动脉存血增多,使舒张压升高,脉压减小。可见舒张压的高低可以反映外周阻力的大小。高血压病患者由于动脉硬化会使外周血管阻力过高,从而导致动脉血压特别是舒张压显著升高。④大动脉管壁的弹性有缓冲动脉血压升高的作用,可以降低脉压。老年人很多血管弹性纤维和平滑肌逐渐被胶原纤维取代,血管壁的弹性大减,导致收缩压上升和脉压增大。⑤循环血量,正常循环血量与心血管容积基本适应,可维持约7mm Hg的循环充盈压。在失血量超过30%时,体循环平均压将下降,可发生休克。
5.正常血压是如何进行调节的?
中枢神经系统是调节血压的主要机构,体液内分泌系统发挥重要的协调作用。按照调节恢复的速度,血压调节机制可分为快速调节机制和长期缓慢调节机制。
(1)快速调节机制:在快速动脉血压调节机制中,心血管中枢与颈动脉窦和主动脉弓减压反射的作用最重要,作用十分迅速,可以控制动脉血压不至于过高和过低,保证血压稳定。在血压明显过低数秒钟后,压力感受器受到的冲击较弱,传入神经冲动减少,心血管中枢支配的迷走神经活动减弱,交感神经活动加强,结果使心搏加强,动静脉收缩力加强,引起动脉血压上升。这种减压反射也可由广泛分布在小动脉区的压力感受器引起“弥漫性血管张力反射”,但不如上述反射作用持久而且灵敏度较低。相反,当动脉血压显著升高时,压力感受器受到更有力的冲击而被牵张,使其传入冲动频率增加,传到心血管中枢,经整合作用后,能加强迷走神经对心搏的抑制作用,同时减弱交感神经对心脏和外周血管的刺激作用,结果使心率减慢,心收缩力减弱,小动脉和静脉舒张,这些反应使过高的血压恢复正常,称为负反馈反射。此外,右心房内压和大静脉压力感受器反射也起重要作用,在大失血时,右心房内压和大静脉血压显著下降,迷走神经加压纤维刺激减弱,迷走神经传入冲动下降,引起加压反射。
颈动脉体和主动脉体的化学感受器在快速动脉血压调节机制中也发挥重要作用。当血中氧分压降低或二氧化碳分压升高时,刺激颈动脉体和主动脉体的化学感受器引起加压反射。与此同时,其他调节机制在数分钟内开始活动,包括肾素-血管紧张素-血管收缩调节机制;血管应力性舒张反应,即血压改变后血管口径也相应改变以适应可以利用的血量;调整从组织间隙进入毛细血管和从毛细血管溢出的体液量,以保证必要的血量和适当的血压。
(2)长期缓慢调节机制:血压长期调节要依靠肾脏-体液-压力调节机制,包括通过调节血量所产生的血压调节作用以及由肾素-血管紧张素系统和醛固酮对肾功能的调节作用。当血压下降时,肾的泌尿量减少,体液得到保存,部分进入循环系统,血量因之增加,使静脉回心血量和输出量增加,从而导致血压回升。在血压过高时肾的泌尿量增加,使一般体液和血液都减少,静脉回心血量和心输出量也随之减少,结果引起血压的下降。这种调节机制在血压未恢复正常以前,可以长期起到有效调节血量和血压的作用。
二、原发性高血压
(一)高血压的概念
6.什么是高血压?
最新的高血压定义认为高血压是一种以血压异常升高为特征的进行性心血管系统综合征,可造成心、脑、肾、血管及其他器官的结构与功能损害,最终导致这些器官的功能衰竭。此定义强调高血压是一种综合征,不仅仅是血压读数的升高,更是全身系统性异常的一个外在表现(图4-1)。

图4-1 高血压---进行性心血管系统综合征
大量临床和实验研究结果表明,原发性高血压是一种可防可治的进行性心血管系统慢性炎症综合征,其本质为脂糖盐代谢紊乱,大多数原发性高血压患者的特征包括高血压、高体重、高血脂、高血糖、血管损伤与炎症反应,造成血管硬化、粥样硬化及心脏重构,最终可引发心、脑、肾及血管病临床事件。
7.高血压的诊断标准是什么?
目前我国采用世界卫生组织(WHO)和国际高血压联盟2003年的标准:18岁以上成年人高血压定义为未服抗高血压药情况下,收缩压≥140mm Hg和(或)舒张压≥90mmHg;患者既往有高血压史,目前正在用抗高血压药,血压虽然低于140/90mmHg,亦应该诊断为高血压。非同日2次测量血压均符合高血压的诊断标准,且原因不明的高血压,即称为高血压病或原发性高血压。
8.高血压是如何进行分类的?
根据高血压的病因可分为两大类,即原发性高血压和继发性高血压。有明确病因的高血压称为继发性高血压,高血压是原发疾病的表现之一。而无明确病因的高血压称为原发性高血压,即高血压病。
(二)高血压的流行病学及危害
9.原发性高血压流行的一般规律是什么?
(1)年龄:高血压患病率与年龄呈正比。一般来说,无论男女,其收缩压随年龄增长而升高,而舒张压随年龄增长的趋势止于55~60岁,故老年期脉压增大,单纯收缩期高血压患者的比例增加。
(2)性别:在成年早期,男性血压较同龄女性高;女性更年期前患病率低于男性,更年期后血压水平增加加快,并超过男性,进入老年期其平均血压高于男性。
(3)地域:高血压患病率有地理分布差异,一般规律是高纬度(寒冷)地区高于低纬度(温暖)地区,高海拔地区高于低海拔地区。
(4)季节:同一人群血压水平有季节差异,冬季患病率高于夏季。
(5)饮食习惯:人均盐及饱和脂肪摄入越高,平均血压水平越高。经常大量饮酒者血压水平高于不饮或少饮者。
(6)社会经济状况:某地区平均血压水平与该地区经济文化发展水平呈正相关。经济文化落后的地区高血压患病率较低;经济文化越发达,特别是饮食文化发达地区人均血压水平越高。
(7)遗传背景:高血压有一定的遗传基础。直系亲属(尤其是父母及亲生子女)之间血压有明显的相关性。不同种族和民族之间血压有一定的群体差异。
(8)高血压患病率与人群肥胖程度和精神压力呈正相关,与体力活动水平呈负相关。
10.我国人群原发性高血压患病率及其变化趋势如何?
近年来,由于社会变革和人们生活方式的变化,我国高血压病发病率及相关危险因素均有增加趋势。据2002年卫生部组织的全国居民27万人营养与健康状况调查资料显示,我国居民膳食质量明显提高,但城市居民膳食结构不尽合理。畜肉类及油脂类消费过多,慢性非传染性疾病患病率上升迅速。我国18岁及以上居民高血压患病率为18. 8%,与1991年相比,患病率上升31%,估计全国患病人数达1. 6亿多。根据2006中国心血管病报道,中国每年新增高血压病患者1000万人,估计2006年高血压人数已达2亿,每5个成人中就有1人是高血压患者。然而,我国人群高血压知晓率仅为30. 2%,治疗率为24. 7%,控制率低至6. 1%,这种“三低”现象与1991年相比有所改善,但仍处于较差水平。
11.高血压有哪些危险因素?
从流行病学角度看,凡能增加高血压在群体中发病率的因素即可认为是高血压的危险因素。目前认为主要有以下几方面。
(1)膳食因素:高钠、低钾、低钙、高热量饮食都与高血压相关。
(2)缺乏足够的体力劳动和体育锻炼。
(3)肥胖:中国成人正常体重指数[BMI:体重(kg)/身高的平方(m2)]为19~24,体重指数≥24为超重,≥28为肥胖。血压与BMI呈显著正相关,其中男性腰围≥85cm、女性≥80cm的腹型肥胖者高血压的危险更高。
(4)高酒精摄入量。
(5)遗传因素:高血压有一定的遗传基础。直系亲属(尤其是父母及亲生子女)之间血压有明显的相关性。
(6)精神紧张:长期工作或生活压力及不利社会环境影响,会引起精神紧张,明显增加原发性高血压的风险。
(7)睡眠不足:经常失眠或多梦,易引起有效睡眠不足,是触发高血压和糖尿病的另一危险因素。
12.肥胖与高血压的关系如何?
人群体重指数的差别对人群的血压水平和高血压患病率有明显影响。我国人群血压水平和高血压患病率北方高于南方,与人群体重指数差异相平行。基线体重指数每增加3,4年内发生高血压的危险女性增加57%、男性增加50%。
我国24万成人数据汇总分析表明,BMI≥24者患高血压的危险是体重正常者的3~4倍。男性腰围≥85cm、女性≥80cm者高血压的危险为腰围低于此界限者的3. 5倍。
13.高血压的危害体现在哪些方面?
高血压是全球心血管疾病最肯定、最重要的危险因素,但其在相当长的一段时间内临床症状表现不明显,直至产生严重、不能完全逆转的器官损害并发症时才表现出来。总体上讲,高血压若不经治疗,任其发展,则平均患病后13. 9年发生脑卒中、心肌梗死等,不经治疗的平均自然病程为19年。高血压人群的平均寿命较正常人群缩短15~20年。
高血压的脑血管损害可引起各种类型的脑卒中(出血型、腔隙型、栓塞型),其中最重要的是脑出血,致死、致残率高,在我国绝大多数脑出血与高血压治疗和控制不力有关。血压增高后会增加心脏工作负担,可导致心肌肥厚,进而发生心律失常和心力衰竭。另外,高血压可促进动脉粥样硬化的发生,减少冠状动脉贮备功能,引起冠心病心肌缺血、心绞痛和心肌梗死等。严重的高血压在几年内常导致肾功能不全、肾衰竭。此外,高血压还可导致主动脉及周围动脉的损害,如动脉瘤、主动脉夹层等。绝大多数高血压患者最终死于与高血压有关的疾病。
由此可见,高血压对健康的危害是肯定的,预后也较差。
14.血压水平与心脑血管发病有什么关系?
血压水平与心脑血管发病危险之间的关系是连续的。我国人群血压水平从110/ 75mm Hg开始,随着血压水平升高而心血管发病危险持续增加。与血压小于110/75mm Hg相比,血压120~129/80~84mm Hg时,心血管发病危险增加1倍;血压140~149/90~94mm Hg时,心血管发病危险增加2倍;血压大于180/110mm Hg时,心血管发病危险增加10倍。因此,对高血压的任何数字定义和分类均应根据治疗的有效性和耐受性及危险性高低的不同而有所不同。
(三)高血压的临床评估
15.高血压是如何进行分级的?
《中国高血压防治指南(2005年修订版)》采用的血压定义与分级为:根据血压升高水平,将血压分为1、2、3级。当收缩压和舒张压分属于不同分级时,以较高的级别作为标准(表4-1)。
表4-1 《中国高血压防治指南(2005年修订版)》采用的血压定义与分级
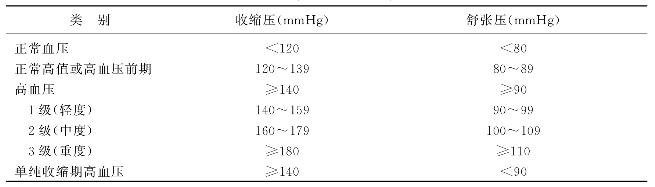
另外,美国高血压预防、检测、评价和治疗的全国联合委员会第7次报告(JNC7)中建议的成人(≥18岁)血压标准和分类见表4-2。
JNC7中高血压的诊断标准无改变,但提出高血压前期的概念。处于高血压前期的患者进展为高血压的危险性增加;血压在130/80~139/89mm Hg的患者,进展为高血压的危险性是血压正常者的2倍。
表4-2 美国高血压预防、检测、评价和治疗的JNC7中建议的成人血压标准和分类

16.高血压有哪些临床表现?
高血压通常起病缓慢,早期常无症状,多年可自觉良好,偶于体检时发现血压升高。少数患者则在发生心、脑、肾等并发症或死亡后才被发现。因此,原发性高血压是人类的无声杀手。少数高血压患者可有头痛、眩晕、耳鸣,但不一定与血压水平相关,且常在患者得知患有高血压后才注意到。当合并高血压心脏病者可有疲劳、心悸、气急等症状。体检时可闻及主动脉瓣区第二心音亢进、主动脉瓣区收缩期杂音或收缩早期喀喇音。长期持续高血压可有左心室肥厚,并可闻及第四心音。
早期原发性高血压只是在精神紧张、情绪波动、体力活动后、饱餐及饮咖啡等状态下血压暂时升高,随后可恢复正常,以后血压升高逐渐趋于明显而持久,但一天之内白昼与夜间血压水平仍可有明显的波动。
高血压后期的临床表现常与心、脑、肾功能不全或靶器官损害并发症有关。
17.高血压患者如何采集病史?
(1)主诉和现病史:发生高血压的缓急情况及具体时间,高血压的程度,持续时间,缓解或加剧的因素,高血压的发展与演变,伴随症状及其演变规律,是否接受过抗高血压治疗及其疗效和副作用。
(2)既往史:既往有无冠心病、心力衰竭、脑血管病、肾脏疾病、外周血管病、糖尿病、痛风、血脂异常、睡眠呼吸暂停综合征、支气管痉挛、性功能异常等疾病及其治疗情况。应特别关注药物致高血压:详细询问是否服用过可能升高血压的药物,如口服避孕药、非甾体消炎药、甘草等。
(3)个人史:①职业及工作条件。了解职业特点和工作环境,是否长期静坐或存在较大精神压力和竞争。②习惯与嗜好。仔细了解膳食中的食用油和动物脂肪、盐、酒精摄入量,吸烟量、体力活动量;询问成年后体重增加情况。③心理社会因素。详细了解可能影响高血压病程及疗效的个人心理、社会和环境因素,包括家庭情况、文化程度。
(4)婚育史:特别注意早产史、女性月经史等。
(5)家族史:询问患者有无高血压、糖尿病、血脂异常、冠心病、脑卒中或肾脏病的家族史。
18.高血压患者体检应关注哪些问题?
(1)正确测量四肢血压,测量身高、体重,计算体重指数,测量腰围及臀围。
(2)观察有无高血压面容或贫血面容、Cushing面容、甲亢面容和突眼征,触诊甲状腺大小、神经纤维瘤性皮肤斑。
(3)全面的肺、心、腹部、神经系统检查;触诊颈动脉和四肢动脉搏动,听诊颈动脉、胸主动脉、腹部动脉及股动脉有无杂音;检查腹部有无肾脏扩大、肿块;检查下肢水肿等。
(4)检查眼底,了解眼底动脉病变程度。
仔细的体格检查有助于了解靶器官损害的情况,还可发现继发性高血压的线索。
19.临床常用的无创血压测量方式包括哪几种?
临床常用的无创血压测量方式有3种:诊所或医院测量血压、家庭自测血压、24h动态监测血压。目前仍然是诊所或医院测量血压最常用,且还应大力主张家庭自测血压,对部分血压波动大、需精确评估高血压水平、了解高血压与症状关系的患者可选择24h动态监测血压。
20.在诊所如何准确测量血压?
诊所或医院测量血压是目前临床诊断高血压和分级的标准方法,由医护人员在标准条件下按统一的规范进行测量。具体要求如下:
(1)选择符合计量标准的水银柱血压计或经国际标准(BHS和AAMI)检验合格的电子血压计进行测量。
(2)使用大小合适的袖带,袖带气囊至少应包裹80%上臂。大多数人的臂围25~35cm,应使用长35cm、宽12~13cm规格气囊的袖带;肥胖者或臂围大者应使用大规格袖带;儿童使用小规格袖带。不主张使用手腕式电子血压计。
(3)被测量者至少安静休息5min,在测量前30min内禁止吸烟或饮咖啡,排空膀胱。
(4)被测量者取坐位,最好坐靠背椅,裸露右上臂,上臂与心脏处在同一水平。如果怀疑外周血管病,首次就诊时应测量左、右上臂血压。特殊情况下可以取卧位或站立位。老年人、糖尿病患者及出现直立性低血压情况者,应加测站立位血压。站立位血压应在卧位改为站立位后1min和5min时测量。
(5)将袖带紧贴缚在被测者的上臂,袖带的下缘应在肘弯上2. 5cm。将听诊器探头置于肱动脉搏动处。
(6)测量时快速充气,使气囊内压力达到桡动脉搏动消失后再升高30mm Hg,然后以恒定的速率(2mm Hg/s)缓慢放气。在心率缓慢者,放气速率应更慢些。获得舒张压读数后,快速放气至零。
(7)在放气过程中仔细听取柯氏音,观察柯氏音第Ⅰ时相(第一音)和第Ⅴ时相(消失音)水银柱凸面的垂直高度。收缩压读数取柯氏音第Ⅰ时相,舒张压读数取柯氏音第Ⅴ时相。12岁以下的儿童、妊娠妇女、严重贫血、甲状腺功能亢进、主动脉瓣关闭不全及柯氏音不消失者,以柯氏音第Ⅳ时相(变音)定为舒张压。
(8)血压单位在临床使用时采用毫米汞柱(mm Hg),毫米汞柱与千帕(k Pa)的换算关系为:1mm Hg= 0. 133k Pa。
(9)应相隔1~2min重复测量,取两次读数的平均值记录。如果收缩压或舒张压的两次读数相差5mm Hg以上,应再次测量,取三次读数的平均值记录。
对血压正常的建议定期测量血压(20~29岁,1次/年;30岁以上每年至少1~2次)。
21.什么是白大衣高血压?
白大衣高血压是指人们在医院面对穿着白大衣的医生和护士时情绪紧张,此时测得的血压较家中明显升高,可超过正常血压范围,达140/90mm Hg或以上,而当回到家中再次自测时血压却正常。
白大衣高血压在青年至老年人群中都有发现,而且比较普遍,特别是女性较男性多见。国外资料表明,白大衣高血压可占门诊高血压的20%以上。国内资料亦显示有10%左右的门诊测量血压升高者实际是一种白大衣高血压现象。
白大衣高血压的发生机制尚不清楚。可能与机体自主神经调节不稳定,情绪波动,使在门诊测量血压时,因小动脉的收缩,外周阻力增大而使血压短暂升高。而回家后再测血压时因没有见医生时的那种“条件反射”,情绪相对稳定,故血压又恢复正常。由于白大衣高血压只是一种神经生理现象而不是一种真正的高血压,故不能称这类人群为高血压患者。
一般认为,白大衣高血压是一种良性现象,并且研究证实,具有这种现象的人发生心血管疾病和左心室肥厚的危险与正常血压人群并无显著性差异。因而专家认为无需对具有白大衣高血压的人群予以特殊治疗。
白大衣高血压是否会发展为真正的高血压目前尚无定论,有关专家的研究结果分歧亦较大。无论如何,加强原发性高血压的防范和干预是人们普遍面临的一个公共卫生与健康问题。因此,对于证实为白大衣高血压者来说,虽然不必药物干预,但生活方式的调整是不可缺少的,重点是合理、低盐、低脂肪饮食,并多食水果、蔬菜,注意戒烟忌酒,情绪乐观,并经常进行运动锻炼,使自己的生活更科学合理。这样不仅能达预防高血压的目的,同时也可提高个人生活质量,改善机体的神经调节功能。所以,良好的生活方式是白大衣高血压者应努力养成的。
22.24h动态监测血压有何指征?测量时应注意哪些问题?
动态血压监测在临床上可用于诊断发作性或阵发性高血压或低血压、顽固难治性高血压、隐蔽性高血压、夜间高血压、白大衣高血压,特别是可用于明确临床某些症状和冠心病心肌缺血与高血压的关系,评估某些高血压的预后。此外,动态血压监测可用于评估药物或降压方案治疗高血压的效果和安全性,计算降压药物的谷/峰比值和平滑指数。还可用于临床研究心血管调节机制。但是,动态监测血压不能取代诊所测量血压。
动态血压测量应使用符合国际标准(BHS和AAMI)的监测仪。动态血压的正常值推荐以下国内参考标准:24h平均值<130/80mm Hg,白昼平均值<135/85mm Hg,夜间平均值<125/75mm Hg。正常情况下,夜间血压均值比白昼血压值低10%~15%。如果不存在这种血压下降现象,则其发生心血管事件的危险会增加。
在进行动态血压测量时应注意以下问题:①测量时间间隔应设定白天一般为每30min测1次,夜间每60min测1次。也可根据需要设定所需的时间间隔。②指导患者保持正常的日常活动,避免剧烈运动。测血压时患者上臂要保持伸展和静止状态。③指导患者记录好不适症状的时间、适度活动的类型和时间、夜间睡眠状态。④若首次检查由于伪迹较多而使读数小于80%的预期值,应再次测量。⑤可根据24h平均血压、日间血压或夜间血压进行临床决策参考,但倾向于应用24h平均血压。
23.不同方式测得血压的正常界值是多少?
血压测量包括诊室血压、动态血压、自测血压三种方式(表4-3)。强调按标准化方法测量血压。
表4-3 高血压患者不同测量方式的血压阈值(mmHg)

(1)单纯诊室高血压或白大衣高血压的标准:3次诊室血压≥140/90mm Hg,但24h动态血压正常,自测血压<135/85mm Hg。
(2)单纯动态血压升高或隐蔽性高血压的标准:诊室血压<140/90mm Hg,动态血压和自测血压升高。
24.高血压患者应选择哪些实验室检查?
实验室检查有助于原发性高血压的诊断和分型,了解靶器官功能状态以及有无合并的疾病,尚有利于治疗时正确选择药物。
(1)尿常规:早期多无异常。随病情进展,肾浓缩功能受损,出现多尿,尿比重下降,可有尿微量白蛋白、尿蛋白、红细胞、管型。
(2)肾功能:内生肌酐清除率反映早期肾功能受损较敏感。肾实质损伤至一定程度后血清肌酐和尿素氮开始升高,最终可发展为尿毒症。
(3)血电解质:肾功能损害严重时和继发性高血压者常有电解质紊乱。
(4)血脂、血糖、血尿酸:高血压与高血脂、高血糖、高尿酸血症等心血管病危险因素常合并存在。常见为三酰甘油、低密度脂蛋白升高,高密度脂蛋白降低,高血尿酸,空腹和(或)餐后血糖升高。疑诊糖尿病者应检查葡萄糖耐量试验(OGTT)、胰岛素释放试验。
(5)心电图:可见心房肥大,左心室肥厚并劳损,各种心律失常,如房性、室性期前收缩及心房颤动等。
(6)超声心动图:观察心脏形态如心脏各房室腔大小、瓣膜结构功能、主动脉根部情况,并行心脏收缩、舒张功能检测。左心室肥厚早期心排血量、左心室射血分数仍在正常范围内,但已有左心室收缩期和舒张期顺应性下降、如E/A比值降低、心肌收缩最大速率下降、等容舒张期延长、二尖瓣开放延迟等。在出现左侧心力衰竭后可发现左心室、左心房心腔扩大,左心室壁收缩活动减弱,射血分数下降。
(7)胸部X线:长期高血压患者可见升主动脉、主动脉弓纡曲延长、扩张,左心室增大。出现心力衰竭时,左、右心室均可扩大,并出现肺淤血,甚至肺水肿。
(8)眼底检查:在病情发展不同阶段可见下列眼底变化。Ⅰ级:小动脉腔狭窄;Ⅱ级:外层硬化和(或)小动脉壁增厚,表现为动静脉压迹;Ⅲ级:出血或渗出;Ⅳ级:视神经盘水肿。
(9)排除继发性高血压可以选择检测血浆肾素-血管紧张素Ⅱ活性-醛固酮、血皮质激素、血儿茶酚胺水平及其代谢产物,肾和肾上腺超声、CT检查等。
25.如何寻找高血压患者靶器官损害的证据?
靶器官损害对高血压患者总心血管病危险的判断是十分重要的,故应仔细寻找靶器官损害的证据。
(1)心脏:心电图检查旨在发现心脏肥厚、心肌缺血及心律失常。超声心动图诊断左心室肥厚和预测心血管危险优于心电图。胸部X线检查也是一种有用的诊断方法,可了解心脏轮廓、大动脉或肺循环情况。
(2)肾脏:高血压肾脏损害的诊断主要依据血清微量白蛋白尿或蛋白尿、尿蛋白排泄率增加,肌酐升高,肌酐清除率降低。微量白蛋白尿表明血管广泛受损和炎症反应,非糖尿病的高血压患者伴微量白蛋白尿,对心血管事件有预测价值,而蛋白尿常提示肾实质损害。对1型和2型糖尿病患者,微量白蛋白尿则强烈提示出现了进展性糖尿病肾病。高尿酸血症常见于未治疗的高血压患者。高尿酸血症与肾硬化症相关。血清肌酐浓度升高提示肾小球滤过率减少,而排出白蛋白增加提示肾小球过滤屏障功能紊乱。因此,建议所有高血压患者均测定血清肌酐、血清尿酸和尿蛋白。
(3)脑:头颅CT、MRI检查是诊断脑卒中的常用方法。MRI检查对神经系统异常的高血压患者是可行的。老年认知功能障碍至少部分与高血压有关,故对老年高血压可作认知评估。
(4)血管:超声探测颈动脉内膜中层厚度(IMT)和粥样斑块大小,可预测发生脑卒中和心肌梗死的可能性。收缩压和脉压作为老年人心血管事件的预测指标也越来越受到重视。脉搏波速率测量和增强指数测量仪有望发展成为大动脉顺应性的诊断工具。内皮细胞功能失调作为心血管损害的早期标志也受到广泛关注,内皮细胞活性标志物(一氧化氮及其代谢产物、内皮素等)研究有可能在将来提供一种检测内皮功能的简单方法。
(5)眼底镜检查:按Wagener和Backer高血压眼底改变分为四级。其中Ⅰ级和Ⅱ级视网膜病变患病率在高血压患者中达78%,故其对在总心血管危险分层中作为靶器官损害的证据尚有疑问。而Ⅲ级和Ⅳ级视网膜病变则肯定是严重高血压的并发症,故将眼底发现出血、渗出和视盘水肿列为临床并存情况。
26.高血压患者如何进行危险分层,评估预后?
按危险度将患者分为以下4组。
(1)低危组:男性<55岁、女性<65岁,高血压1级、无其他危险因素者,属低危组。典型情况下,10年随访中患者发生主要心血管事件的危险<15%。
(2)中危组:高血压2级或1~2级同时有1~2个危险因素,患者是否应给予药物治疗,开始药物治疗前应经多长时间的观察,医生需予以十分缜密的判断。在典型情况下,该组患者随后10年内发生主要心血管事件的危险为15%~20%;若患者属高血压1级,兼有一种危险因素,10年内发生心血管事件的危险约15%。
(3)高危组:高血压水平属1级或2级,兼有3种或更多危险因素、兼患糖尿病或靶器官损害、高血压水平属3级但无其他危险因素患者属高危组。在典型情况下,该组患者随后10年间发生主要心血管事件的危险为20%~30%。
(4)很高危组:高血压3级同时有1种以上危险因素或兼患糖尿病或靶器官损害,或高血压1~3级并有临床相关疾病。在典型情况下,随后10年间发生主要心血管事件的危险最高,≥30%,应迅速开始积极的治疗。
弗明汉心脏研究资料适用于美国和欧洲,不一定完全适合于我国。我国学者分析了中国多省市心血管病危险因素队列研究(CMCS)资料,认为CMCS队列人群10年冠心病发生危险和危险因素水平均明显低于弗明汉研究的结果。但我国目前尚缺乏有关系统的研究资料,故指南仍暂时使用弗明汉研究资料,待我国资料总结后予以更新。
27.临床实践中如何对高血压患者进行危险分层?
寻找心血危险因素、靶器官损害及相关临床情况。
(1)心血管病危险因素:收缩压和舒张压水平;男性>55岁,女性>65岁;吸烟;血脂异常;总胆固醇≥5. 7mmol/L、LDL-C>3. 6mmol/L或HDL-C<1. 0mmol/L;早发心血管病家族史一级亲属,发病年龄<50岁;腹型肥胖(为中国肥胖工作标准)腰围,男性≥85cm、女性≥80cm;肥胖BMI≥28kg/m2;缺乏体力活动;空腹血糖5. 6~6. 9mmol/L;高敏C反应蛋白≥3mg/L或C反应蛋白≥10mg/L。
(2)靶器官损害:左心室肥厚;心电图;超声心动图示LVH或X线,颈动脉超声IMT≥0. 9mm或动脉粥样硬化性斑块,颈-股脉搏波速(PWV)>12m/s,踝臂指数(ABI)<0. 9;血清肌酐轻度增高,男性115~133μmol/L,女性107~124μmol/L;尿白蛋白30~300mg/24h;白蛋白/肌酐比,男性≥2. 5mg/mmol,女性≥3. 5mg/mmol;肾小球滤过率降低[<50ml/(min•1. 73m2)]或肌酐清除率<60ml/min。
(3)糖尿病:空腹血糖≥7. 0mmol/L;餐后血糖≥11. 1mmol/L。
(4)并存的临床情况:脑血管病,缺血性脑卒中、脑出血、短暂性脑缺血发作;心脏疾病,心肌梗死史、心绞痛、冠状动脉血运重建、充血性心力衰竭;肾脏疾病,糖尿病肾病、肾功能受损(血清肌酐)男性>133μmol/L、女性>124μmol/L,蛋白尿(>300mg/24h);外周血管疾病,视网膜病变:出血或渗出,视盘水肿。
然后按危险分层,量化地估计预后(表4-4)。
表4-4 临床中高血压患者的危险分层
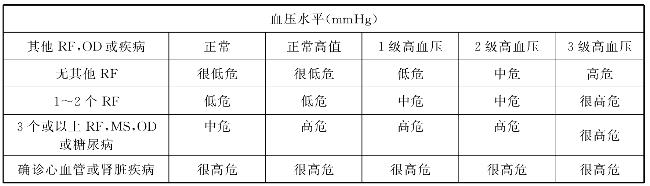
RF.危险因素;OD.亚临床器官损害;MS.代谢综合征
28.最新高血压指南提出的高血压高危/很高危的标准是什么?
2007年欧洲高血压指南特别将高危/很高危的标准列出,强调对高危/很高危对象的关注,便于临床医生评估。高危/很高危包括以下任何一项情况。
(1)收缩压≥180mm Hg和(或)舒张压≥110mm Hg。
(2)收缩压>160mm Hg伴舒张压<70mm Hg。
(3)糖尿病。
(4)代谢综合征。
(5)3个或3个以上心血管病危险因素。
(6)有1种或1种以上亚临床靶器官损害:①心电图示左心室肥厚或超声示左心室肥厚(尤其是向心性肥厚);②超声示颈动脉内膜增厚或斑块;③动脉僵硬度增加;④血肌酐中度升高;⑤肾小球滤过率或肌酐清除率低下;⑥微量白蛋白尿。
(7)确认的心血管病或肾脏病。
(四)高血压的药物治疗
29.高血压治疗方面应该注意哪些问题?
在临床试验中,降压治疗能减少35%~45%的卒中事件、20%~25%的心肌梗死、50%以上的心力衰竭,奠定了降压治疗在原发性高血压患者中的作用。但是更应该知道,原发性高血压不是一个孤立的疾病,而是一个综合征,包括伴随的遗传性和获得性代谢及器官构型改变,如超重或肥胖、糖脂代谢紊乱、胰岛素抵抗、肾脏受损、左心室结构和功能的改变,以及动脉顺应性的降低。高血压的治疗不仅是降低血压,还包括防治高血压引起的心、脑、肾脏、血管并发症,最终目的是降低心血管危险水平,减少靶器官的损害,进而最大限度改善患者的预后。所以在关注降压治疗的同时,更应该干预其他心血管危险因素如糖、脂代谢异常,戒烟、限酒、控制体重、体育运动。
30.高血压患者药物治疗的原则是什么?
已有证据表明降压药物治疗可以有效地降低心血管疾病的发病率和病死率,防止卒中、冠心病、大血管病、心力衰竭和肾病的发生与发展。降压药的共同作用为降低血压,不同类别降压药可能有降压以外作用的差别,这些差别是在不同患者选用药物时需主要参考的。从当前的认识,高血压的降压原则如下。
(1)较快平稳降压:在1~2周使患者血压逐步达标。主张使用长效降压药物,根据不同患者选择合适的降压药物。
(2)持续长期血压达标:为了有效地防止靶器官损害,要求每天24h内血压都稳定在目标范围内,如此可以防止从夜间较低血压到清晨血压突然升高而致猝死、卒中或心脏病发作。要达到此目的,最好使用每天一次给予有持续24h作用的药物。其标志之一是降压谷峰比值>50%,此类药物还可增加治疗的依从性。
(3)强化合理联合用药:主张不同类别降压药物联合,加强靶器官保护。采用较小的有效剂量以获得可能有的疗效而使不良反应最小,如有效而不满意,可逐步增加剂量以获得最佳疗效。为使降压效果增大而不增加不良反应,用低剂量单药治疗疗效不满意的可采用两种或多种降压药物联合治疗。事实上,2级以上高血压为达到目标血压常需降压药联合治疗。
31.目前临床上有多少类降压药?
目前常用的降压药主要包括以下5类:钙通道阻滞药(CCB)、血管紧张素转化酶抑制药(ACEI)、血管紧张素受体阻滞药(ARB)、利尿药、β受体阻滞药。此外,α受体阻滞药和我国自行研制的一些固定剂量复方降压制剂也尚在临床应用中。
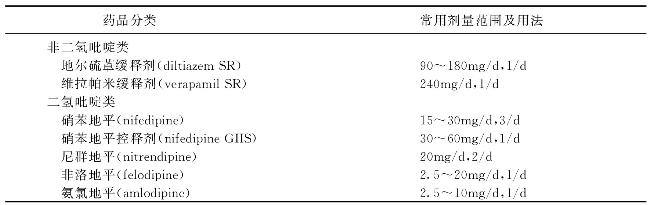
32.钙通道阻滞药的降压作用特点及不良反应有哪些?
钙通道阻滞药选择性地结合于L型钙通道α1亚单位,分为二氢吡啶类和非二氢吡啶类(表4-5)。二氢吡啶类扩张外周血管作用较强,非二氢吡啶类降低心脏的自律性、收缩性和传导功能作用较强。其降压作用主要通过阻滞细胞外钙离子经电压依赖L型钙通道进入血管平滑肌细胞内,减弱兴奋-收缩耦联,降低阻力血管的收缩反应性,扩张小动脉,降低外周血管阻力。钙拮抗药还能减轻血管紧张素Ⅱ和去甲肾上腺素的升压反应,拮抗内皮素对血管平滑肌的收缩反应,增加大血管的顺应性,减少肾小管钠重吸收。舒张肾动脉,增加肾血流,降低肾血管阻力。对肾小球入球小动脉的舒张作用大于出球小动脉,对肾脏有一定保护作用,可减轻微量白蛋白尿。对老年人、单纯收缩期高血压、低肾素活性高血压患者疗效较好,且不影响糖脂、尿酸代谢。可单独应用,也可与其他抗高血压药合用。老年人单纯收缩期高血压患者服用钙通道阻滞药可减少脑卒中的发生率。对应用β受体阻滞药无效或有禁忌证的患者,可选用非二氢吡啶类。钙通道阻滞药也可用于高血压合并糖尿病、冠心病、某些心律失常或外周血管病患者。副作用主要与其过度扩张血管有关,如反射性心率增快、头痛、脸部潮红、踝部水肿(毛细血管前血管扩张而不是水钠潴留所致)等。非二氢吡啶类抑制心肌收缩及自律性和传导性,不宜在心力衰竭、窦房结功能低下或心脏传导阻滞患者中应用。
表4-5 钙通道阻滞药的常用剂量范围和用法
33.血管紧张素转化酶抑制药(ACEI)的降压作用特点及不良反应有哪些?
血管紧张素转化酶抑制药的降压作用通过抑制周围和组织的血管紧张素转换酶(ACE),使血管紧张素Ⅱ生成减少,同时抑制激肽酶使缓激肽降解减少,从而降低外周血管阻力,对心率、心输出量和体液容量几乎没有影响。降压起效缓慢,逐渐增强,在3~4周达到最大效果。低盐饮食或联合利尿药可使起效迅速和作用增强。对肥胖、糖尿病和心脏、肾脏靶器官受损的高血压患者有相对较好的疗效,特别适用于伴心力衰竭、心肌梗死后、糖耐量减退或糖尿病肾病的高血压患者。多数服用ACEI的患者没有副作用,也无生化改变,不引起血脂、糖或尿酸升高,也无血钾下降,能增强胰岛素敏感性(特别是卡托普利)。ACEI可引起一些特异性和非特异性的不良反应,如皮疹、味觉异常、血管神经性水肿、刺激性干咳、首剂低血压等。干咳发生率10%~30%,在女性、不吸烟者和老年人更高。可能与体内缓激肽增多有关,停药后消失。高钾血症、妊娠妇女和双侧肾动脉狭窄患者禁用;因为ACEI减少血管紧张素Ⅱ的生成,依赖血管紧张素Ⅱ排钾的醛固酮减少,因此血钾升高,在肾功能不全的患者与同时服用保钾利尿药的患者更多见;在妊娠期,ACEI可引起胎儿畸形、胎儿发育不良甚至死胎;肾动脉狭窄患者依靠血管紧张素Ⅱ收缩肾出球小动脉而保持肾小球的滤过率,ACEI减少血管紧张素Ⅱ的生成,取消了这一适应性调节机制,可使肾小球滤过率显著降低而致肾衰竭,停药后肾功能多可恢复。血肌酐>3mg/dl患者使用时须谨慎,在严密观察下可小心使用(表4-6)。
表4-6 ACEI的常用剂量范围和用法

(续 表)

34.血管紧张素受体阻滞药(ARB)的降压作用特点及不良反应有哪些?
血管紧张素Ⅱ受体阻滞药的降压作用通过阻滞组织的血管紧张素Ⅱ受体亚型AT1,更充分地阻断血管紧张素Ⅱ的水钠潴留、血管收缩与组织重构作用。另外AT1受体阻滞药取消了肾素释放的负反馈调节机制,使血浆肾素活性增加,循环中血管紧张素Ⅱ水平增加,增加的血管紧张素Ⅱ对未被阻断的AT2受体起激动作用,产生对心血管系统有利的影响,如促进肾脏排钠、血管扩张和抑制细胞增生等。降压作用起效缓慢,但持久而平稳,在6~8周达到最大作用,作用持续24h以上。低盐饮食或联合利尿药能明显增强疗效。多数ARB随剂量增大降压作用增强。治疗对象和禁忌证与ACEI相同,与药物相关的不良反应很少。其中氯沙坦还能增加尿酸和尿素排泄,降低血尿酸水平,替米沙坦能部分活化过氧化物酶体增殖物激活受体γ(PPARγ),增加胰岛素敏感性(表4-7)。
表4-7 ARB的常用剂量范围和用法

35.利尿药的降压作用特点及不良反应有哪些?
根据利尿药作用于肾小管的不同部位将其分为噻嗪类和磺胺类化合物、襻利尿药和保钾利尿药。噻嗪类最常用,常与保钾利尿药合用,其抗高血压作用温和、确切且持久,能减轻其他抗高血压药的水钠潴留,增加抗高血压疗效(表4-8)。多数轻、中度高血压,特别是伴心力衰竭、老年人、单纯收缩期高血压患者,对各类利尿药均有效。但排钾利尿药不适用于有发生恶性心律失常风险的患者,如严重心肌缺血等。利尿药的副作用包括低钾血症、低镁血症、高钙血症(此作用有助于延缓骨质疏松患者矿物质脱失)、高尿酸血症、高脂血症、高血糖和胰岛素抵抗、直立性低血压、肾前性氮质血症、勃起功能障碍。副作用常发生在大剂量时,因此现在多推荐小剂量,如氢氯噻嗪12. 5~25mg,1/d。氢氯噻嗪在每日剂量大于50mg时并不能使降压作用进一步增强而不良反应却明显增加。磺胺类化合物吲达帕胺对血管平滑肌有直接松弛作用,对糖脂代谢无不良影响。保钾利尿药单独使用时可引起高血钾,不宜与ACEI及ARB合用,肾功能不全者禁用。襻利尿药主要用于肾功能不全者(血肌酐>1. 5mg/dl),应特别注意血钾变化。痛风患者禁用利尿药。
表4-8 利尿药的常用剂量范围及用法

36.β受体阻滞药的降压作用特点及不良反应有哪些?
β受体阻滞药分为选择性、非选择性和兼有α受体阻滞三类(表4-9)。降血压机制包括:减少心排血量,机体产生适应性反应,外周血管阻力减低;阻断中枢β受体,减少交感神经纤维的神经传导;阻断突触前膜β2的兴奋受体,减少去甲肾上腺素的释放;抑制肾素释放,降低血管紧张素Ⅱ水平;增加ANP和PGI2的舒血管作用;压力感受器的再建等。β受体阻滞药几小时即开始起效,最大降压作用需数周。可用于各级高血压患者,特别适合肾素活性较高及心率较快的青壮年患者,或合并缺血性心脏病、快速心律失常、偏头痛、甲状腺功能亢进(短期应用)、特发性震颤、过度焦虑和围术期高血压者,对老年人高血压疗效相对较差。副作用包括心动过缓、气道痉挛、胰岛素抵抗、掩盖和延迟降糖治疗过程中的低血糖反应、脂蛋白代谢异常、乏力、四肢发冷。通过使用高度选择性β1受体阻滞药可减少某些副作用的发生。较大剂量β受体阻滞药治疗时突然停药可导致撤药综合征。禁用于支气管哮喘、反应性气道疾病、病态窦房结综合征、二至三度房室传导阻滞、周围血管病。
表4-9 β受体阻滞药的常用剂量及用法

37.α1受体阻滞药的降压作用特点及不良反应有哪些?
α1受体阻滞药(表4-10)阻滞突触后α1受体引起的血管收缩,使外周阻力下降,静脉和小动脉均扩张,血压下降,心脏后负荷降低,对心功能的影响很小。由于突触前α受体未受阻滞,去甲肾上腺素释放抑制的反馈机制仍完整。降压作用较强,同时没有心动过速,不出现耐药性和肾素释放。能安全有效地用于肾衰竭,改善脂质代谢,对糖代谢无影响,改善胰岛素敏感性,降低膀胱颈和前列腺平滑肌的张力,减轻前列腺疾病的阻塞症状。适合伴有高脂血症和糖耐量低下的高血压患者以及患良性前列腺肥大者。由于此类药物增加高血压患者心血管事件的发生率,目前不主张单独使用,仅用于极顽固高血压的辅助用药。副作用有首剂直立性低血压、头晕、软弱、乏力和头痛等非特异性低血压症状。
表4-10 α1受体阻滞药的常用剂量范围及用法

38.高血压患者降压治疗的目标值是多少?
治疗高血压的主要目的是最大限度地降低心血管发病和死亡的总危险。这就要求医生在治疗高血压的同时,干预患者检查出来的所有可逆性危险因素(如吸烟、高胆固醇血症或糖尿病),并适当处理患者同时存在的各种临床情况。危险因素越多,其程度越严重,若还兼有临床情况,主要心血管病的绝对危险就更高,治疗这些危险因素的力度应越大。
心血管病危险与血压之间的相关呈连续性,在正常血压范围内并无最低阈值。因此抗高血压治疗的目标是将血压恢复至“正常”水平。大量研究表明,经降压治疗后,在患者能耐受的前提下,血压水平降低,危险亦降低得越多。HOT研究中随机分入降压达舒张压≤90、85或80mm Hg,三组间心血管病危险的降低虽未见明显差异,但分入舒张压≤80mm Hg组的糖尿病患者的心血管病危险明显降低。FEVER研究证明联合降压治疗使高血压患者舒张压水平降到82mm Hg时,脑卒中危险明显降低。
降压目标:普通高血压患者血压降至<140/90mm Hg,年轻人或糖尿病及肾病患者降至<130/80mm Hg,老年人收缩压降至<150mm Hg,如能耐受,还可进一步降低至正常范围。注意降压治疗并非越低越好,血压下降至中等水平时,危险性下降趋缓。血压过低将影响重要脏器的供血。
39.高血压患者治疗的总体目标是什么?
(1)基本目标是实现血压达标,降低长期心血管总危险。
(2)治疗高血压及其可逆的危险因素。
(3)血压目标至少应低于140/90mm Hg,如能耐受,全体高血压患者均可进一步降低血压水平。
(4)对高危/很高危患者(如伴卒中、心肌梗死,肾功能不全、蛋白尿)血压目标至少低于130/80mm Hg。
(5)老年人、糖尿病和伴心血管病患者的收缩压降至<140mm Hg较困难,但联合治疗仍是必要的。
(6)为更易使血压达标,抗高血压治疗应在心血管损害发生前开始。
40.高血压患者药物治疗应注意什么?
降压治疗的收益主要来自降压本身,要了解各类降压药在安全性保证下的降压能力。
不同类别降压药除降低血压外,有不同的其他作用。同一类药物有其共同的作用,即类作用,同一类药的各药物之间作用不同,即个体作用。对不同患者药物的疗效或耐受性会有差别。正是药物的不同作用为针对不同临床情况的患者的选用提供了依据。
钙通道阻滞药、ACEI、ARB、利尿药、β受体阻滞药均可作为降压治疗的起始用药和维持用药。目前的循证医学证据倾向于选用前三类药物。
降压药的选用应根据治疗对象的个体状况,药物的作用、代谢、不良反应和药物相互作用,参考以下各点做出决定:对象有无心血管危险因素;对象有无靶器官损害、心血管疾病、肾病、糖尿病;对象有无受降压药影响的其他疾病;与治疗其他并存疾病的药物之间有无相互作用;选用的药物是否有减少心血管病患病率和病死率的证据及其力度;所在地区降压药物品种供应与价格状况及治疗对象的支付能力;患者以往用药的经验和意愿。
41.降压药之间有区别吗?
一些研究提示不同降压药物在预防主要心脑血管事件方面有差异。如在预防卒中方面,ARB优于β受体阻滞药,钙通道阻滞药优于利尿药;在预防心力衰竭方面,ACEI、ARB、β受体阻滞药优于其他类;在延缓糖尿病和非糖尿病肾病的肾功能不全方面,ACEI或ARB优于其他类;改善左心室肥厚方面,ARB优于β受体阻滞药;延缓颈动脉粥样硬化方面,钙通道阻滞药优于利尿药或β受体阻滞药;可乐定对戒烟有效,大剂量可用于戒除药物成瘾性。
总之,不同类降压药在某些方面可能具有相对优势尚需进一步的研究。
42.如何根据高血压患者临床状态选择降压药物?
在药物最初选择上,需要考虑患者心血管危险因素状况、靶器官损害、并发症、合并症,对既往降压治疗的反应,药物价格,其他疾病用药和降压药之间的相互作用等。许多临床试验结果证实现有的5类降血压药物均能减少高血压并发症,而钙通道阻滞药、ACEI和ARB优于β受体阻滞药和利尿药。其中β受体阻滞药与利尿药合用,不适合有代谢综合征或糖尿病的高危患者。可根据患者临床情况使用降压药物。
(1)亚临床靶器官损害
左心室肥大(LVH):ACEI、钙通道阻滞药、ARB;
无症状动脉粥样硬化:钙通道阻滞药、ACEI;
微量白蛋白尿:ACEI、ARB;
肾功能不全:ACEI、ARB。
(2)临床事件
脑卒中史:任何降压药;
心肌梗死史:β受体阻滞药、ACEI、ARB;
心绞痛:β受体阻滞药、钙通道阻滞药;
心力衰竭:利尿药、β受体阻滞药、ACEI、ARB;
复发心房颤动:ARB、ACEI;
持久心房颤动:β受体阻滞药、非二氢吡啶类钙通道阻滞药;ESRD/蛋白尿:ACEI、ARB、襻利尿药;
外周血管病:钙通道阻滞药。
(3)临床情况
ISH(老年收缩期高血压):利尿药、钙通道阻滞药;
代谢综合征:ACEI、ARB、钙通道阻滞药;
糖尿病:ACEI、ARB;
妊娠:钙通道阻滞药、甲基多巴、β受体阻滞药。
43.不同临床情况降压药物的强制性适应证有哪些?
(1)心力衰竭:无症状患者推荐使用ACEI和β受体阻滞药,有症状者或终末期心脏病者推荐使用ACEI、β受体阻滞药、ARB以及醛固酮拮抗药并合用襻利尿药。
(2)冠心病:高血压合并稳定型心绞痛患者首选药物为β受体阻滞药,也可以选择长效钙通道阻滞药。急性冠脉综合征(不稳定型心绞痛或心肌梗死)首选β受体阻滞药或ACEI,必要时加用其他药物如钙通道阻滞药控制血压。心肌梗死后患者使用ACEI、β受体阻滞药和醛固酮拮抗药获益最大。同时,提倡积极控制血脂并使用阿司匹林治疗。
(3)糖尿病:通常需要联合应用2种或以上药物以达到<130/80mm Hg的目标血压。ACEI、ARB和钙通道阻滞药有利于降低糖尿病患者心血管疾病和卒中发生率。ACEI和ARB能延缓糖尿病肾病的进展,减少蛋白尿,ARB还能延缓大量白蛋白尿的产生。
(4)慢性肾脏疾病:慢性肾脏疾病的患者定义为①GFR<60ml/(min•1. 73m2),相应的肌酐水平男性>1. 5mg/dl(132. 6μmol/L),女性>1. 3mg/dl(114. 9μmol/L);②蛋白尿>300mg/d。慢性肾脏疾病的治疗目标是延缓肾功能损害,预防心血管疾病。这些患者多数有高血压,应严格控制高血压,且通常需要联合应用3种或更多药物以达到<130/80mm Hg的目标血压。已经证实ACEI、ARB有利于控制糖尿病和非糖尿病性肾病的进展。使用ACEI 或ARB仅可使血肌酐水平较基线值升高35%,除非有高钾血症,否则不是停药指征。存在严重肾病[GFR<30ml/(min•1. 73m2),相应血肌酐水平为2. 5~3. 0mg/dl或221~265μmol/ L]时,须增加襻利尿药的剂量并联合应用其他类药物。
(5)脑血管病:在急性卒中时,迅速降压的风险和益处尚不清楚。在患者情况稳定前,应把血压控制在中间水平(大约160/100mm Hg)。ACEI和噻嗪类利尿药联合应用可降低卒中复发率。
一旦选择合适药物进行初始治疗,可以用单一的相对低剂量的药物开始,目标为降低血压5~10mm Hg。根据“10mm Hg法则”,目前5大类降压药中任何一类药物起始剂量单一用药只能降低收缩压约10mm Hg,当足量的单药治疗不能使血压达标时,须加用另一种降压药。多数患者最终需要联用2种或更多抗高血压药来达到目标血压。如果血压超过目标血压20/ 10mm Hg,可考虑选用2种降压药作为初始用药。联合使用1种以上药物作为初始治疗,虽然能使血压尽快达标,但也增加直立性低血压风险。总的说来,降压治疗应该十分谨慎,在患者能够耐受的基础上,逐步调整用药,最终达到降压目标。血压过快、过度下降容易导致疲劳、虚弱、体位性头晕,使许多患者不能耐受。
44.降压药物如何联合使用?
为了最大程度取得治疗高血压的效果,就要求更大程度降低血压,要做到这一点单药治疗常力不能及,单药增大剂量易出现不良反应。随机临床试验证明,大多数高血压患者为控制血压须用两种或两种以上降压药,合并用药有其需要和价值。合并用药时每种药的剂量不大,药物间治疗作用应有协同或至少相加的作用,其不良反应可以相互抵消或至少不重叠或相加。合并使用的药物品种数不宜过多,以避免复杂的药物相互作用。合理的配方还要考虑各药作用时间的一致性。因此,药物的配伍应有其药理学基础。
现有的临床试验结果支持以下类别降压药的组合:①钙拮抗药和ACEI或ARB;②利尿药和ACEI或ARB;③钙拮抗药(二氢吡啶类)和β受体阻滞药;④钙拮抗药和利尿药。
许多患者需要两种以上药物合用,可参考上述搭配组合。
合并用药有两种方式:①采取各药的按需剂量配比处方,其优点是可以根据临床需要调整品种和剂量。②采用固定配比复方,其优点是方便,有利于提高患者的依从性。近年来多类新降压药问世,按上述组合的复方制剂涌现,不同类别、不同品种、不同剂量配比造成许多复方制剂(如海捷亚、安博诺、复代文、武都力等)。低剂量固定复方制剂(如百普乐等)既有不同作用机制药物对降压的协同作用,同时也使剂量依赖性不良反应最小化。
45.高血压患者如何进行随诊?
一旦开始应用抗高血压药物治疗,多数患者在开始治疗数月内应每个月随诊,调整用药直到达到目标血压,并控制其他心血管病危险因素,纠正高血压的直接危险因素。此外,临床医生还要观察药物的不良反应,调整最佳用药方案和最佳剂量。有复杂合并症的患者应增加随访的次数。如果血压已达标并保持稳定,可每隔3~6个月随访1次。
由于未控制好血压的高血压患者服用小剂量阿司匹林脑出血的危险增加,只有在血压有效控制的前提下,才提倡小剂量阿司匹林治疗。
46.老年人高血压的特点是什么?
年龄超过60岁达高血压诊断标准者为老年人高血压,具有以下特点:①多数以收缩压升高为主,即单纯性收缩期高血压,此与老年人大动脉弹性减退、顺应性下降有关,使脉压增大。单纯收缩压的升高也是心血管病致死的重要危险因素。②部分老年人高血压是由中年原发性高血压延续而来的,属收缩压和舒张压均增高的混合型。③老年人高血压患者心、脑、肾器官常有不同程度损害,靶器官并发症如脑卒中、心力衰竭、心肌梗死和肾功能不全较常见。④老年人压力感受器敏感性减退,对血压的调节功能降低,易造成血压波动及直立性低血压,尤其在使用降压药物治疗时要密切观察。
(五)高血压的非药物治疗
47.高血压的非药物治疗包括哪些方面?
非药物治疗包括提倡健康生活方式,消除不利于心理和身体健康的行为和习惯,减少高血压及其他心血管病的发病危险。具体包括:戒烟、减轻体重、减少过多的酒精摄入、适当运动、减少盐的摄入量、多吃水果和蔬菜、减少食物中饱和脂肪酸的含量和脂肪总量、减轻精神压力、保持心理平衡。改善生活方式在任何时候对任何病人(包括血压为正常高值和需要药物治疗的病人)都是一种合理的治疗,其目的是降低血压、控制其他危险因素和并存临床情况(表4-11)。
表4-11 防治高血压的非药物措施

48.控制体重的方法及目标有哪些?
建议体重指数应控制在24以下。减重对健康的利益是巨大的,如在人群中平均体重下降5~10kg,收缩压可下降5~20mm Hg。高血压患者体重减少10%,则可使胰岛素抵抗、糖尿病、高脂血症和左心室肥厚改善。减重的方法一方面是减少总热量的摄入,强调少脂肪并限制过多糖类的摄入;另一方面则需增加体育锻炼,如跑步、太极拳、健美操等。在减重过程中还需积极控制其他危险因素,老年高血压则需严格限盐等。减重的速度可因人而异,但首次减重最好能减轻5kg,这样可增强减重信心。减肥可提高整体健康水平,减少包括癌症在内的许多慢性疾病,关键是“吃饭适量,活动适度”。
49.饮食治疗的原则是什么?
通过限制能量的摄入量,使总热量低于消耗量以减轻体重。在膳食营养素平衡的基础上减少每日摄入的总热量,使身体内一部分脂肪氧化供机体能量消耗。因此合理饮食包括减少食量和优化饮食结构两个方面。一般要求低能量(每日摄入能量较所需能量少500~600kcal)、低饱和脂肪酸、低胆固醇(<200mg/d),减少单糖摄入,保证适量的优质蛋白质、复杂的糖类(谷物),足够的新鲜绿叶蔬菜(400~500g/d)和含糖量低的水果(100~200g/d)的摄入。平衡膳食中,蛋白质、糖类和脂肪提供的能量比,应分别占总能量的15%~20%、60%~65%和25%左右。
50.合理饮食的具体方案有哪些?
根据我国情况对改善膳食结构预防高血压提出以下建议。
(1)减少钠盐:WHO建议每人每日食盐量不超过6g。我国膳食中约80%的钠来自烹调或含盐高的腌制品,因此限盐首先要减少烹调用盐及含盐高的调料,少食各种咸菜及盐腌制食品。如果北方居民减少日常用盐一半,南方居民减少1/3,则基本接近WHO的建议。
(2)减少膳食脂肪,补充适量优质蛋白质:有流行病学资料显示,即使不减少膳食中的钠和不减重,如果将膳食脂肪控制在总热量的25%以下,连续40d可使男性收缩压和舒张压下降12%,女性下降5%。中国一组北京与广州流行病学的资料对比,广州男女工人血压均值、患病率、发病率明显低于北京,除北京摄取高钠高脂肪外,可能与广州膳食蛋白质特别是鱼类蛋白质较高有关。有研究表明每周吃鱼四次以上与吃鱼最少的相比,冠心病发病率减少28%。建议改善动物性食物结构,减少含脂肪高的猪肉,增加含蛋白质较高而脂肪较少的禽类及鱼类。蛋白质占总热量的15%左右,动物蛋白占总蛋白质的20%。蛋白质质量依次为:奶、蛋、鱼、虾、鸡、鸭、猪、牛、羊肉,植物蛋白中豆类最好。
(3)注意补充钾和钙:MRFIT研究资料表明钾与血压呈明显负相关,这一相关在INTERSALT研究中被证实。但在近期TOHP(Trials of hypertension prevention)第一阶段只发现有很少作用,中国膳食低钾、低钙,应增加含钾多含钙高的食物,如绿叶菜、鲜奶、豆类制品等。
(4)多吃蔬菜和水果:研究证明增加蔬菜或水果的摄入,减少脂肪摄入可使收缩压和舒张压下降。素食者比肉食者有较低的血压,其降压的作用可能基于水果、蔬菜、食物纤维和低脂肪的综合作用。人类饮食应以素食为主,适当肉食最理想。
(5)限制饮酒:尽管有研究表明非常少量饮酒可减少冠心病发病的危险,但是饮酒和血压水平及高血压患病率之间却呈线性相关,大量饮酒可诱发心脑血管事件发作。因此不提倡用少量饮酒预防冠心病,提倡高血压患者应戒酒,因饮酒可增加服用降压药物的抗性。WHO对酒的新建议是:酒,越少越好。
51.制定合理膳食的简明流程是什么?
(1)计算标准体重:标准体重(kg)=身高(cm)- 105。
(2)计算每日所需热量(表4-12):每日所需总热量(kcal)=标准体重×每千克体重需要热量。
表4-12 不同劳动强度下每日所需热量

(3)确定饮食内容
①每日固定饮食:蔬菜+水果共500~600g;瘦肉+蛋+豆类共150g;豆浆或奶类250g;油脂类2勺,约20g;食盐小于6g。
②每日主食量(米、面食)根据每日所需热量调节:1200kcal需150g;1400kcal需200g;1600kcal需250g;1800kcal需300g;2000kcal需350g;2200kcal需400g;2400kcal需450g。
52.高血压患者应该如何进行运动?
每个参加运动的人特别是中老年人和高血压患者在运动前最好了解一下自己的身体状况,以决定自己的运动种类、强度、频度和持续运动时间。对中老年人应包括有氧、伸展及增强肌力练习三类,具体项目可选择步行、慢跑、太极拳、门球、气功等。运动强度必须因人而异,按科学锻炼的要求,常用运动强度指标可用运动时最大心率达到180/min(或170/min)减去年龄,如50岁的人运动心率为120~130/min,如果求精确则采用最大心率的60%~85%作为运动适宜心率,需在医师指导下进行。运动频度一般要求每周3~5次,每次持续20~60min,可根据运动者身体状况和所选择的运动种类以及气候条件等而定。
(六)顽固性高血压
53.什么是顽固性高血压?
顽固性高血压是指在联用合适剂量,包括利尿药在内的三种不同种类降压药情况下,血压仍无法达标者。尽管此定义中规定了降压药的数量,但我们的目的是要识别病因可逆的高危患者,以及能从特异性诊断及治疗中获益的高血压患者。依据此定义,顽固性高血压患者需要四种或四种以上的降压药物才能控制其血压水平。
54.顽固性高血压的流行病学有什么特点?
顽固性高血压的流行病学特征还不完全清楚,但现况调查及高血压预后研究显示其并不少见。最近,美国国家卫生营养调查研究(NHANES)的结果显示,在参与调查者中,仅有53%的高血压患者血压控制在140/90mm Hg以下。对Framingham研究的参与者进行现况调查发现,这一比例低至48%,而年龄超过75岁的患者这一比例不超过40%。美国高血压预防、检测、评价和治疗的全国联合委员会第7次报告(JNC7)提出,高危患者如糖尿病和慢性肾脏疾病(CKD)的目标血压应低于140/90mm Hg,这类人群中血压控制不佳的比例更高。NHANES中仅有37%的CKD患者血压控制在130/80mm Hg以下,而糖尿病患者仅有25%血压控制在130/85mm Hg以下。
控制不佳的高血压并不等同于顽固性高血压,其原因还包括治疗依从性差,治疗不合理。为了明确顽固性高血压的流行病学特征,必须进行大样本的队列研究。虽然目前还没有这样的研究,但是近期高血压预后研究对此提供了参考。在这些研究中,研究药物免费发放,患者依从性受到严格控制,给药方法按计划固定。在抗高血压及调脂治疗预防心脏事件研究(ALLHAT)中,研究者纳入多个种族的病例超过33000人,其中女性占47%,黑人占35%,西班牙人占19%,合并糖尿病者占36%。在ALLHAT研究中,经过约5年的随访发现34%的病例服用平均两种降压药时血压仍无法达标。研究结束时,27%的病例服用三种或三种以上的药物控制血压。总体显示,49%的病例服用1~2种降压药,这意味着接近50%的病例需要三种或更多的降压药物。由于在最初设计此研究时,研究者将需要两种以上药物才能将血压控制在160/100mm Hg以下的难治性高血压患者剔除在外,所以相对普通高血压人群,上述比例可能被低估;另一方面,该研究并未推荐以下药物两两联用:噻嗪类利尿药、血管紧张素转化酶抑制药(ACEI)、钙通道阻滞药及α肾上腺素受体拮抗药。但实际上这些药物的组合在临床上应用极为普遍。研究中采用的治疗方案与临床实践存在偏差,有可能使该研究中发现的顽固性高血压患病率较实际偏高。
55.顽固性高血压有哪些常见原因?
(1)血压测量错误:假性高血压,发生在广泛动脉粥样硬化和钙化的老年人中,测量肱动脉血压时需要比动脉腔更高的袖带压力才能阻断血流,因此血压表上显示的血压数值高于实际动脉腔内的压力。
(2)容量负荷过重:钠摄入过量;肾脏疾病导致过多液体潴留;利尿药治疗不充分。
(3)相关情况:吸烟;过量饮酒;肥胖;胰岛素抵抗/高胰岛素血症;睡眠呼吸暂停;焦虑引起过度换气。
(4)与药物相关的原因:药物搭配不合理;过度利尿,容量不足激活肾素和儿茶酚胺;口服避孕药;红细胞生成素;非甾体消炎药;肾上腺类固醇药物。
(5)继发性高血压:原发性醛固酮增多症;嗜铬细胞瘤;Cushing综合征;慢性肾脏疾病;肾血管性疾病;甲状腺及甲状旁腺疾病;主动脉缩窄。
56.顽固性高血压与遗传有何联系?
顽固性高血压在遗传学上代表一种极端表型,因此遗传因素在其发病中的作用可能较普通高血压更突出。然而对患者进行遗传学检查实施起来仍有困难,因此这类研究数据较少。在芬兰,研究者筛查出347例伴有上皮细胞钠通道(ENaC)β、γ亚基突变的顽固性高血压患者,这些亚基突变可导致Liddle综合征---一种罕见的由单基因突变造成的遗传疾病。顽固性高血压患者ENaC的β、γ亚基突变率显著高于血压正常的对照组,突变使ENaC处于激活状态,钠重吸收过多、尿钾增加且与血浆醛固酮水平及肾素活性无关。但是,利用爪蟾卵表达系统研究发现,该基因突变后ENaC活性与野生型相比没有差异,因此该突变的临床意义还有待探索。
CYP3A5酶(11β-羟化类固醇脱氢酶)在皮质醇和皮质酮代谢中起重要作用。在黑人,CYP3A5等位基因(CYP3A5* 1)与血压位于正常高值和难治性高血压有关。尽管该研究样本量较少,但是结果却很有价值。下一步的方向应该是寻找更多的与顽固性高血压有关的基因表型,由此可能产生新的治疗靶点。
57.诊断顽固性高血压需要排除哪些情况?
(1)血压测量错误:可导致诊断错误。尤其需要注意的是测血压前应要求患者静坐一段时间以及使用大小合适的袖带。尽管尚不清楚由于血压测量错误而误诊为顽固性高血压的比例有多少,但是对诊所测量血压进行评估时发现这一问题相当常见。
(2)患者依从性差:是血压控制不佳的主要原因。回顾性分析发现,约40%新诊断的高血压病人在1年内自行停止降压治疗。在5~10年的随访期间,只有不到40%的患者能够坚持医嘱服药。依从性差在基层医疗系统很普遍,而由专家接诊的患者其依从性较好。一项回顾性分析发现,在高血压的专科门诊,血压控制不佳的患者中仅16%归因于依从性差。
血压控制不佳不等于顽固性高血压。降压治疗失败时,医生应首先调整治疗方案,而不能武断地诊断顽固性高血压。两者之间的差别在临床上非常重要,因为控制不佳的高血压很可能是由于依从性差引起的,并不需要过度的检查及治疗。而真正的顽固性高血压则需要明确病因并进行强化治疗。
(3)白大衣效应:与普通高血压一样,白大衣效应在顽固性高血压患者中也相当常见,发生率20%~30%。与动态血压监测中血压持续升高的顽固性高血压者相比,有白大衣效应的患者其靶器官损害及心血管事件的风险相对较小。
58.不良生活方式与顽固性高血压发病有什么联系?
(1)肥胖:肥胖是高血压的危险因素,其严重程度与高血压的严重程度呈正相关。肥胖者常需要多种降压药联用,且血压一般难以达标。肥胖在顽固性高血压中普遍存在。肥胖导致高血压的机制尚不完全清楚,目前认为包括排钠功能受损、交感神经系统(SNS)及肾素-血管紧张素-醛固酮系统(RAAS)活性增强。
(2)钠盐摄入过多:钠盐摄入过多有直接的升压作用,并可减弱大部分降压药的疗效,与顽固性高血压的进展密切相关。在盐敏感性高血压,包括老年人、黑人及部分慢性肾脏疾病患者,以上效应特别显著。虽然钠盐摄入过多较常见,但是在顽固性高血压患者中这一现象更为普遍。据参考文献资料显示,以24h尿钠排泄量计算,顽固性高血压患者平均饮食钠盐摄入量超过10g。
(3)饮酒:大量酒精摄入是高血压及顽固性高血压的危险因素。一份对中国成人的现况调查显示,每周酒精摄入量≥30个酒精单位(drinks)时,高血压发生率从12%增加到14%。在芬兰,研究者发现高血压患者饮酒量与肝脏转氨酶水平呈正相关,肝脏转氨酶升高者在2年随访期间血压更难控制。一个前瞻性研究发现,停止重度酒精摄入后血压平均降低7. 2/ 6. 6mm Hg,高血压患病率从42%降至12%。
59.哪些药物与顽固性高血压有关?
有一些药物具有升压作用,并干扰降压药的疗效。但也存在个体差异,大部分人服用这些药物不会导致血压升高,而少数人则会引起血压明显升高。
干扰降压作用的药物有:①非成瘾性镇痛药。非甾体消炎药(NSAIDs),包括阿司匹林;选择性环氧化酶-2(COX-2)抑制药。②拟交感胺类药物(缓解鼻充血药、抑制食欲的减肥药、可卡因)。③中枢神经兴奋药(哌甲酯、右哌甲酯、苯丙胺、右旋苯丙胺、去氧麻黄碱、莫达非尼)。④乙醇。⑤口服避孕药。⑥环孢素A。⑦促红细胞生成素。⑧甘草。⑨麻黄碱。
非成瘾性镇痛药是引起血压控制不佳最常见的药物。尤其是NSAIDs,可以明确引起血压轻度升高。荟萃分析表明NSAIDs升高平均血压约5. 0mm Hg。NSAIDs干扰许多降压药的作用,如利尿药、ACEI、ARBs及β受体阻滞药,选择性COX-2抑制药也有类似效果。
NSAIDs对绝大多数人仅有轻度的升压作用。但是在敏感个体,它可引起显著的水钠潴留、高血压,甚至急性肾功能不全。原因是NSAIDs干扰肾脏局部前列腺素的产生,尤其是前列腺素E2(PGE2)和前列腺素I2(PGI2),由此导致水钠潴留。高龄、糖尿病及慢性肾脏疾病患者更易出现这一情况。
其他干扰降压作用的药物包括拟交感胺类、缓解鼻充血药、抑制食欲的减肥药、苯丙胺类中枢神经兴奋药、莫达非尼及口服避孕药。糖皮质激素通过水钠潴留机制使血压显著升高。伴有明显盐皮质激素效应的糖皮质激素(如可的松、氢化可的松)可产生明显的水钠潴留,但是即使是没有盐皮质激素效应的药物(如地塞米松、曲安西龙)也可产生一定程度的水钠潴留。麻黄碱类药也能升高血压。甘草是烟草制品的成分,通过抑制皮质醇代谢,增加盐皮质激素受体敏感性而具有升压作用。用于治疗慢性肾脏疾病患者贫血的促红细胞生成药也能升高血压。
60.顽固性高血压如何评估?
对顽固性高血压患者的评估首先在于准确诊断;其次是找到原因,包括各种继发性高血压;另外还需要明确是否有靶器官损害。
准确评价患者的依从性及正确测量血压是排除假性耐药的关键。在大多数病例,疗效不佳的常见原因包括肥胖、盐摄入过多,阻塞性睡眠呼吸暂停及慢性肾脏疾病。靶器官损害如视网膜病变、慢性肾脏疾病及左心室肥大都是高血压控制不佳的诊断线索,而且慢性肾脏疾病患者需要慎重选择降压药及目标血压(<130/80mm Hg)。
61.顽固性高血压的非药物治疗包括哪些方面?
(1)减重:尽管还没有针对顽固性高血压的相关研究,但是减重本身具有降压效果,能减少高血压患者服药数量。近期有研究表明体重每减轻10kg,收缩压下降6mm Hg,舒张压下降4. 6mm Hg。较早的研究发现,减重的好处在已经服用降压药的患者最明显。虽然减重并保持体重很困难,医生还是应该鼓励所有超重或肥胖的顽固性高血压患者减重。
(2)限盐:减少盐摄入量能降低普通高血压患者的血压5~10/2~6mm Hg,黑人及老年人从限盐中获益更多。目前还没有针对顽固性高血压的相关研究。但是,对联用ACEI和氢氯噻嗪效果不佳的普通高血压患者限盐1个月后,其血压平均降低9/8mm Hg。顽固性高血压患者每日钠摄入量应该少于100mmol/L。
(3)控制饮酒:戒酒能显著改善对高血压的控制,可能机制在于戒酒消除了酒精的负面作用以及改善治疗依从性。普通男性每日酒精摄入量不应多于2drinks(1盎司),约合啤酒24盎司,葡萄酒10盎司,烧酒3盎司。女性及体重较轻者每日酒精摄入量不应多于1盎司。
(4)体育锻炼:一项针对黑人男性高血压患者的小样本研究,入选条件为未治疗时收缩压≥180mm Hg或舒张压≥110mm Hg,服用3种降压药后舒张压降低10mm Hg或<95mm Hg。对这些患者进行16周的有氧运动(每周3次)后,研究者发现其平均舒张压降低5mm Hg,平均收缩压降低7mm Hg,但后者无统计学差异。运动至32周以后,即使停服一些降压药,舒张压也能降低。荟萃分析发现,无论是否有高血压,规律的有氧运动能降低血压4/3mm Hg。基于这些研究结果,医生应该鼓励患者每天进行体育锻炼,每次至少30min。

图4-2 顽固性高血压诊断及治疗的流程
(5)高纤维、低脂饮食:多吃水果、蔬菜;提倡富含钾、镁、钙的低脂、低热量饮食(如DASH饮食),能降低血压达11. 4/5. 5mm Hg。虽然还没有针对顽固性高血压的饮食研究,但改变不良饮食习惯可能使其获益。
62.干扰降压效果的药物如何使用?
顽固性高血压患者应避免使用干扰降压效果的药物,特别是NSAIDs。如果临床上无法避免使用时,应该考虑使用最小的有效剂量。当开始此类药物治疗时,应该严密监测血压,必要时调整治疗方案。
与其他非成瘾性镇痛药一样,对乙酰氨基酚(扑热息痛)也增加高血压进展的风险,但较布洛芬小。因此,如果顽固性高血压患者必须使用NSAIDs类镇痛药,推荐使用对乙酰氨基酚。
63.利尿药在顽固性高血压治疗中的作用是什么?
造成顽固性高血压的部分原因是利尿药剂量不足或未使用利尿药。Mayo医学中心研究人员发现顽固性高血压患者常伴隐性容量负荷过重。增加利尿药剂量后,高血压往往更容易控制。对Rush大学高血压专科门诊进行的回顾性研究发现,顽固性高血压最常见的原因是降压药剂量不足,处理上常需要增加利尿药的剂量或根据肾功能情况改变利尿药的类型。另有报道在12例高龄顽固性高血压患者,在多药联用疗效不佳时,仅增加呋塞米剂量就可显著改善患者的高血压。
以上研究显示顽固性高血压常伴容量扩张,因此应用利尿药有利于高血压的控制。在多数患者,使用长效噻嗪类利尿药即可。一个对照研究比较了每日氢氯噻嗪50mg和氯噻酮25mg的降压效果,发现后者控制24h血压效果更好,尤其是夜间血压。由于氯噻酮的降压效果及对预后的影响较氢氯噻嗪更好,所以推荐顽固性高血压患者优先选用氯噻酮。与氢氯噻嗪相比,氯噻酮相关的复方制剂较少,因此常需要单独使用。慢性肾脏疾病患者(肌酐清除率<30ml/min)需使用襻利尿药。呋塞米是一短效制剂,每天至少需要服用2次。长效襻利尿药如托噻米也可考虑使用。
64.联合治疗在顽固性高血压治疗中的地位如何?
大量研究证实,联用两类不同的降压药可额外获益。尤其是噻嗪类利尿药,与大多数降压药联用时可显著增强其降压效果。在退伍军人单药治疗合作研究(Veterans Affairs Single Drug Therapy Cooperative Study)中,纳入单药治疗舒张压仍≥90mm Hg的患者,随机替换为另一类降压药(噻嗪类利尿药、ACEI、β受体阻滞药、钙通道阻滞药、α受体阻滞药)。如果舒张压仍无法达标,则增加患者先前使用的降压药进行联合治疗以比较两种药物联用的效果。结果发现含有噻嗪类利尿药的药物联用方案,其降压效果较不含利尿药者更好。
由于缺乏两种以上药物联用的对比研究,所以多药联用往往是经验性的。一般认为,联用不同机制的降压药可以获得更好的效果,比如ACEI或ARB与钙通道阻滞药及噻嗪类利尿药联用,在这一方案中,目前有多种复方制剂可供选择。
β受体阻滞药主要用于冠心病和充血性心力衰竭的治疗,而新的α、β受体阻滞药由于具有双重作用机制,所以在降压方面可能具有更好的疗效。近期的研究显示对顽固性高血压患者,在多药联用的基础上加上醛固酮受体拮抗药可显著改善血压控制。中枢性降压药降压效果较好,但是副作用较多,且没有其预后影响的研究。另外,具有扩管作用的药物如肼屈嗪、米诺地尔降压作用明显,但副作用很常见。尤其是米诺地尔,会反射性增加心率和水钠潴留,因此必须联用β受体阻滞药和襻利尿药。
药物联用必须个体化,需考虑药物适应证、禁忌证,患者是否合并慢性肾脏疾病、糖尿病等疾病,经济能力等。本文推荐的治疗并不是标准治疗,尤其在3种以上药物联用时。
广泛存在的顽固性高血压使降压药单药及联合治疗策略不断更新,主要依赖于容量负荷是否过重,肾素水平是否变化。推荐以年龄和种族为基础进行肾素检测。由于没有经过大型队列研究证实,故这些建议都是经验性的。另外根据前述的研究,顽固性高血压通常伴容量扩张,应根据容量状态来决定治疗方案。
最近研究发现ACEI或ARB与钙通道阻滞药联用较其他方案降压作用更好。但由于与之比较的药物并没有达到最大剂量,因此无法判断该联合用药的降压效果是否与使用较大剂量有关。目前推荐高血压联合用药应使用不同类型的降压药。最近的一项研究发现,在单用ARB血压不能达标者,增加利尿药或钙通道阻滞药的降压效果较增加ACEI更好。
65.盐皮质激素受体拮抗药在顽固性高血压中的应用有何特点?
由于顽固性高血压患者中原发性醛固酮增多症患病率较高,因此在多药联合时使用盐皮质激素受体拮抗药能显著增强降压效果。有研究收集76例顽固性高血压患者,平均使用4种降压药,且都包括利尿药及ACEI或ARB。在此基础上再给予螺内酯12. 5~50mg/d,血压进一步降低25/12mm Hg,黑人和白人都可观察到这一效果。螺内酯降压效果与基线血浆醛固酮及24h尿醛固酮浓度、血浆肾素活性及血浆醛固酮/肾素比值无关。另一项早期研究观察联用包括ACEI或ARB及利尿药在内的至少2种药物血压无法达标者,加用螺内酯能使血压进一步降低24/10mm Hg。
阿米洛利阻滞肾集合管远端上皮细胞钠通道,间接拮抗醛固酮作用。对38例低肾素型高血压,联用包括利尿药在内的多种药物无法使血压达标,用阿米洛利2. 5mg/氢氯噻嗪25mg复方制剂替代先前使用的利尿药后,可降低血压31/15mm Hg。其中26例将复方制剂剂量加倍可使血压进一步降低11/4mm Hg。
一项针对黑人高血压患者的随机双盲对照研究,联用利尿药(92%为噻嗪类利尿药,8%为襻利尿药)和钙通道阻滞药,如果血压仍无法达标,则随机每日给予阿米洛利10mg、螺内酯25mg或两药合用。结果与安慰剂组相比,阿米洛利组血压下降12. 2/4. 8mm Hg,螺内酯组血压下降7. 3/3. 3mm Hg,两药合并组血压下降14. 1/5. 1mm Hg,各组间有统计学差异。阿米洛利显著增加血浆肾素水平,而螺内酯不增加,因此长期给予螺内酯或许能更好地控制血压。
螺内酯和阿米洛利安全且耐受性良好。螺内酯最常见的副作用为胸痛及男性乳房增生。高钾血症在两种药都不常见,但老年人、糖尿病、慢性肾脏疾病及正在服用ACEI、ARB或NSAIDs类药物者仍需特别注意。盐皮质激素受体阻滞药治疗顽固性高血压的机制可能比噻嗪类利尿药更复杂,但减轻容量负荷仍然是其非常重要的一环。
66.顽固性高血压的药物服用方法有何特点?
新近的现况调查发现,高血压患者将日常服用的药物之一移至夜间服用,可使24h平均血压尤其是夜间血压控制更满意。而夜间血压预测心血管事件较白天更好。对除利尿药以外的其他类降压药,每天两次的给药方式治疗顽固性高血压效果更佳,但将降低患者的依从性,毕竟夜间服药更加麻烦且费用会增加。
(七)高血压危象
67.什么是高血压危象?
高血压危象是发生在高血压过程中的一种严重病情变化,包括高血压急症和高血压亚急症。高血压急症(hypertensive emergencies)的特点是血压严重升高(BP>180/120mm Hg)并伴发急性靶器官功能不全的表现。高血压急症需立即进行降压治疗以阻止靶器官进一步损害。高血压急症包括高血压脑病、颅内出血、脑梗死或蛛网膜下腔出血、急性冠脉综合征、急性左心衰竭伴肺水肿、急性肾衰竭、急性主动脉夹层、子痫。高血压亚急症(hypertensive urgencies)是高血压严重升高但不伴急性靶器官功能损害。对此类患者,需在24~48h使血压逐渐下降。
68.高血压危象有什么临床表现?
高血压危象一般在高血压的病程中受某种或多种诱因作用突然起病,临床表现凶险,病人出现剧烈头痛、耳鸣、眩晕或头晕、神态变化、恶心、呕吐、腹痛、尿频、少尿、排尿困难、视物模糊或暂时失明;病人常有自主神经功能失调的症状,如异常兴奋、发热、出汗、口干、皮肤潮红或面色苍白、手足颤抖等。反复发作可并发心绞痛、肺水肿、肾衰竭或脑出血等。
体格检查可见病人烦躁不安或精神委靡,血压显著升高,常以收缩压升高为主,可达200mm Hg以上,舒张压亦可增高到110mm Hg以上,心率加快;严重情况下并发心、脑及肾脏病变时可各有不同的特殊表现,如在并发高血压脑病时,病人出现神志模糊或昏迷、喷射性呕吐、抽搐、暂时性局部感觉或运动障碍,如眼球震颤、局限性肢体感觉减退或肢体无力癫  样抽搐、巴宾斯基征等病理反射阳性,眼底检查示视神经盘水肿或出血。并发心脏病变时病人可出现心绞痛、心律失常或急性心力衰竭的症状,其中主要为急性心力衰竭,病人表现为憋气、呼吸困难、端坐呼吸、咳嗽、咳泡沫样痰等症状;体格检查示双肺可闻及湿啰音,心界增大、心率增快、心音低弱、心尖部舒张期奔马律等,并发右心衰竭时尚有颈静脉怒张、肝大、胸腔或腹腔积液、周围性水肿、发绀等。并发急性肾功能不全时,病人出现少尿或无尿、全身水肿等。
样抽搐、巴宾斯基征等病理反射阳性,眼底检查示视神经盘水肿或出血。并发心脏病变时病人可出现心绞痛、心律失常或急性心力衰竭的症状,其中主要为急性心力衰竭,病人表现为憋气、呼吸困难、端坐呼吸、咳嗽、咳泡沫样痰等症状;体格检查示双肺可闻及湿啰音,心界增大、心率增快、心音低弱、心尖部舒张期奔马律等,并发右心衰竭时尚有颈静脉怒张、肝大、胸腔或腹腔积液、周围性水肿、发绀等。并发急性肾功能不全时,病人出现少尿或无尿、全身水肿等。
69.高血压危象如何处理?
应该使血压迅速下降至安全水平,预防进行性或不可逆性靶器官损害,但避免使血压下降过快过度,否则会引起局部或全身灌流不足。
高血压急症:这类病人应进入加强监护室,持续监测血压和尽快应用适合的降压药。降压目标是静脉给予降压药,1h使平均动脉血压迅速下降但不超过25%,在以后的2~6h血压降至160/100~110mm Hg。因为已经发现,无论正常血压或高血压患者,大脑血流随血压变化的自动调节机制下限均比休息的平均动脉压低25%。如果血压过度降低突破脑血流调节的阈值,可引起大脑缺血。如果这样的血压水平患者可耐受,临床情况稳定,在以后24~48h逐步降低血压达到正常水平。下列情况应除外:急性缺血性卒中,没有明确临床试验证据要求立即抗高血压治疗;主动脉夹层,应将收缩压迅速降至100mm Hg左右(如能耐受)。有些高血压急症患者用口服短效降压药可能有益,如卡托普利、拉贝洛尔、可乐定。
70.治疗高血压危象常用的药物有哪些?
高血压急症静脉用降压药多在几分钟内起效,常用药物见表4-13。
表4-13 高血压危象常用的降压药

71.如何预防高血压危象?
对高血压应进行规范化治疗,定期复诊监测血压变化,及时调整药物剂量,切不可擅自停服降压药,以免引起血压反跳。平时应合理安排工作和休息,保证充足睡眠。避免过度劳累及精神刺激。戒除烟酒及高脂饮食,避免情绪较大波动,生活起居规律,这样可有效预防高血压危象。
三、继发性高血压
72.什么是继发性高血压?
在高血压中10%以上属于继发性高血压。所谓继发性高血压,即发生高血压的原因是存在某种疾病,血压增高只是它的一个比较突出的表现。这种疾病即发生高血压的原因,如果不仔细深入检查,易被误诊为原发性高血压,就忽略了追根溯源,把一些可以查到引起高血压的确切原因同时也能给予有效治疗的继发性高血压放过。
73.常见的继发性高血压病因有哪些?
(1)肾脏疾病:包括急、慢性肾小球肾炎,妊娠高血压综合征,慢性肾盂肾炎(晚期影响到肾功能时),肾动脉狭窄,肾结石,肾肿瘤等。这种肾性高血压是继发性高血压中最多见的。
(2)内分泌疾病:如肾上腺皮质功能亢进、原发性醛固酮增多症和嗜铬细胞瘤等。
(3)血管疾病:主动脉狭窄、多发性大动脉炎等。颅脑病变使颅内压增高也可引起症状性高血压。
以下线索提示有继发性高血压的可能:①严重或顽固性高血压;②年轻时发病;③原来控制良好的高血压突然恶化;④突然发病;⑤合并周围血管病的高血压。
老年人高血压的继发性因素较易确定,因为睡眠呼吸暂停、慢性肾脏疾病、肾动脉狭窄及原发性醛固酮增多症在老年人比较常见。罕见的因素包括嗜铬细胞瘤、库欣综合征、甲状旁腺功能亢进、主动脉缩窄及颅内肿瘤。
74.阻塞性睡眠呼吸暂停与高血压有何联系?
未治疗的阻塞性睡眠呼吸暂停与高血压显著相关,与血压正常者未来发生高血压有关。睡眠呼吸暂停在顽固性高血压患者中尤其常见,连续评估41例顽固性高血压患者(男性24例),发现83%确诊有睡眠呼吸暂停(呼吸暂停-减弱指数≥10次/小时)。睡眠呼吸暂停有显著性别差异,男性更易患病且症状更严重。现况调查显示睡眠呼吸暂停越重,高血压控制就越难。
睡眠呼吸暂停与高血压的相互作用机制还不完全清楚。目前合理的解释是间歇性低氧血症及上呼吸道阻力增加导致交感神经系统(SNS)持续激活,进而心输出量和外周血管阻力增加及水钠潴留导致高血压。另外,睡眠呼吸暂停常伴氧自由基增加及一氧化氮生物利用度下降。
75.什么是肾实质性高血压?
肾实质性高血压是最常见的继发性高血压(以急慢性肾小球肾炎、糖尿病肾病最常见,其他包括结构性肾病和梗阻性肾病等),它既是顽固性高血压的病因也是其并发症之一。
在NHANES研究中,综合分析16589例研究对象资料,发现有3%血清肌酐超过1. 6mg/dl,推测美国有超过560万人患有慢性肾脏疾病。有75%的慢性肾脏疾病患者接受降压治疗,但是血压达标者(<130/85mm Hg)较少。研究者调查在肾脏专科就诊的慢性肾脏疾病患者,发现尽管平均服用3种不同类型的降压药,但慢性肾脏疾病患者的血压达标率不足15%。ALLHAT研究显示,慢性肾脏疾病患者血清肌酐>1. 5mg/dl是血压达标困难的强预测因子。
所有肾脏疾病在终末期肾病阶段80%~90%以上有高血压。机制包括肾单位减少,水钠潴留和细胞外容量增加;肾血流减少激活肾素-血管紧张素-醛固酮系统。应对所有高血压患者初诊时进行尿常规检查以筛查除外肾实质性高血压。体检时双侧上腹部如触及块状物,应疑多囊肾,并行腹部超声检查,有助于明确诊断。测尿蛋白、红细胞和白细胞及血肌酐浓度等,有助于了解肾小球及肾小管功能。肾实质性高血压必须严格限盐,每天<3g;使用降压药联合治疗,通常需要3种或3种以上,将血压控制在130/80mm Hg以下;联合治疗方案中应包括ACEI或ARB,有利于减少尿蛋白,延缓肾功能恶化。
76.什么是肾血管性高血压?
肾血管性高血压是继发性高血压的第二位原因。心导管检查发现高血压患者伴肾血管疾病很常见,超过20%者有单侧或双侧肾动脉狭窄(阻塞>70%)。但是肾动脉狭窄在高血压中的作用还不完全清楚。国外肾动脉狭窄患者中75%是由动脉粥样硬化所致(尤其在老年人)。在我国,大动脉炎是年轻人肾动脉狭窄的重要原因之一,纤维肌性发育不良在我国较少见。老年、吸烟、已知有其他部位动脉粥样硬化、不明原因的肾功能不全者发生肾动脉粥样硬化性狭窄的可能性增加。有发作性肺水肿病史,但心脏超声显示左心室收缩功能正常者,应该疑诊双侧肾动脉狭窄。在年龄<50岁的女性肾动脉狭窄患者,最常见的病因是纤维肌性发育不良。
顽固性高血压合并肾血管疾病的概率较高,特别是在老年人,而过去一直认为这是较少见的疾病。以前的系列研究显示年龄≥50岁的高血压患者有12. 7%存在继发因素,其中最常见的(35%)是肾血管疾病。经验显示,经手术及血管介入术治疗后的肾血管疾病患者血压更容易控制,但大型随机临床试验并没有证明这一点。
肾动脉狭窄体征是脐上闻及向单侧传导的血管杂音,但不常见。实验室检查有可能发现高肾素,低血钾。肾功能进行性减退和肾脏体积缩小是晚期患者的主要表现。
依赖非侵入性检查手段,肾动脉狭窄非常难以诊断。肾动脉彩色多普勒超声检查是敏感和特异性很高的无创筛查手段,另外还有磁共振血管造影(MRA)、核素扫描、CT血管造影(CTA)等检查手段,但是这些检查的阳性率和阴性预测值在不同危险度的患者和不同医疗机构之间存在很大的差别,而MRA对肾动脉狭窄的诊断高度敏感,但特异性低,而且显示轻微狭窄常有夸大。对临床高度怀疑肾动脉狭窄及需要做肾血管成形术的患者,推荐以上检查。肾动脉造影可确诊。
治疗可选择经皮肾动脉成形术、手术和药物。双侧肾动脉狭窄、肾功能受损及非狭窄侧肾功能较差者禁忌使用ACEI和ARB。
77.什么是原发性醛固酮增多症?
近年研究发现,原发性醛固酮增多症远比以前认为的要多,是继发性高血压的常见原因。
有研究调查600余例高血压患者,发现原发性醛固酮增多症的患病率是6. 1%。该研究还发现,原发性醛固酮增多症与高血压严重程度有关。在高血压3级患者(>180/110mm Hg)中,原发性醛固酮增多症患病率为13%。
由于肾上腺皮质病变导致醛固酮分泌增多,引起潴钠排钾,体液容量扩张而抑制肾素血管紧张素系统,表现为高血压和低血钾共存。从临床角度来说更重要的是,许多研究都发现,确诊为原发性醛固酮增多症的患者血钾水平通常并不低,这提示低钾是原发性醛固酮增多症发展过程中较晚期的表现,常在高血压以后发生。由于电解质异常,可出现肌无力、周期性麻痹、烦渴、多尿等症状。实验室检测血钾水平作为筛查方法。停用影响肾素的药物(如β受体阻滞药、ACEI等)后,血浆肾素活性显著低下,且血浆醛固酮水平明显增高提示该病。血浆醛固酮与血浆肾素比值大于50,高度提示原发性醛固酮增多症。
与普通高血压一样,目前不推荐对顽固性高血压进行醛固酮分泌的激发试验。肥胖可导致RAAS系统广泛激活,有研究表明脂肪细胞能够释放促分泌因子刺激醛固酮释放,且这一作用与血管紧张素Ⅱ无关。另外,有研究发现在顽固性高血压,过量的醛固酮与睡眠呼吸暂停有关(其因果关系还不确定)。这一研究结果提示不断增加的原发性醛固酮增多症患病率与肥胖之间的可能关系。
CT/MRI检查有助于确定是腺瘤或增生。如果是腺瘤,行手术切除效果好。如果是双侧肾上腺增生,应给予螺内酯治疗。
78.什么是嗜铬细胞瘤?
嗜铬细胞瘤是继发性高血压一个少见但非常重要的原因,其患病率在高血压患者中占0. 1%~0. 6%。病因是由于起源于肾上腺髓质、交感神经节或其他部位的嗜铬组织,持续或间断释放大量儿茶酚胺,引起持续性或阵发性高血压及多个器官功能和代谢紊乱。尽管嗜铬细胞瘤的临床特点具有多变性,但是其高血压的发生率达95%,而持续性高血压的发生率为50%。而且,嗜铬细胞瘤患者的血压具有明显的波动性。典型表现是血压骤升,伴剧烈头痛、面色苍白、大汗淋漓、心动过速,可诱发急性左心衰竭和脑血管意外。发作时尿与血儿茶酚胺及代谢物检测可明确是否存在儿茶酚胺分泌亢进。
尽管诊断技术不断进步,但是嗜铬细胞瘤患者从出现症状到最终确诊,平均仍需要3年。即使通过尸检,仍有许多患者被误诊。仅约55%的患者直接死于肿瘤,而不是先前认为的75%。
当高血压患者伴发作性头痛、心悸、大汗时,诊断嗜铬细胞瘤的特异性达90%。诊断嗜铬细胞瘤最佳的筛选试验是血清游离甲氧基肾上腺素(去甲肾上腺素、甲氧基肾上腺素),其敏感性99%,特异性89%。超声、CT、MRI、放射性核素检查可作出定位诊断。
79.什么是皮质醇增多症?
主要由于垂体腺瘤,促肾上腺皮质激素(ACTH)分泌增多,致肾上腺皮质增生,或肾上腺皮质腺瘤产生多量糖皮质激素(主要是皮质醇)引起。高血压机制包括皮质醇激活肾脏的盐皮质激素受体引起水钠潴留,刺激肾素底物的合成以及血管紧张素Ⅱ受体的表达。其他机制包括睡眠呼吸暂停及胰岛素抵抗综合征,都可引起血压升高。皮质醇增多症患者合并心血管疾病风险较大,因为其常与糖尿病、代谢综合征、睡眠呼吸暂停、肥胖以及血脂异常合并出现。
80%的患者伴高血压,典型表现为向心性肥胖、满月脸、多血质、皮肤紫纹、肌肉无力、血糖增高、骨质疏松等。尿-17羟、17-酮及血尿皮质醇多升高,地塞米松抑制试验、ACTH兴奋试验有助于诊断。颅内蝶鞍、肾上腺CT、MRI,放射性核素肾上腺扫描可确定病变部位。
由于库欣综合征发生高血压的机制涉及盐皮质激素受体的激活,所以常用的降压药(肾素系统阻滞药、肾上腺素能神经阻滞药、钙拮抗药及利尿药)效果不佳。外科切除产生促肾上腺皮质激素(ACTH)或皮质醇的肿瘤能有效降低血压。最有效的降压药是盐皮质激素受体阻滞药(螺内酯、依普利酮)。
80.什么是主动脉缩窄?
先天性主动脉缩窄可发生在胸、腹主动脉任何部位。狭窄常位于左锁骨下动脉起始端的远侧或动脉导管韧带的远端。发病机制涉及肾素-血管紧张素系统和交感神经活性。典型特征是上肢高血压、股动脉搏动减弱或消失。肩胛间区、胸骨旁、腋部有侧支循环的动脉搏动和杂音,腹部听诊有血管杂音。主动脉造影可确诊。为减少心力衰竭、感染性心内膜炎、卒中发生,应在婴幼儿期手术纠正。
(周 炜 郭小梅)
参考文献
[1]张维忠.高血压//陆再英,钟南山主编.内科学.第7版.北京:人民卫生出版社,2007
[2]《中国高血压防治指南》修订委员会主编.中国高血压防治指南(2005年修订版).北京:人民卫生出版社,2006
[3] Mancia G,De Backer G,Dominiczak A,et al.2007Guidelines for the management of arterial hypertension:the task force for the management of arterial hypertension of the European Society of Hypertension (ESH)and of the European Society of Cardiology(ESC). Eur Heart J,2007,28(12):1462-1536
[4] Calhoun DA,Jones D,Textor S,et al. Resistant hypertension:diagnosis,evaluation,and treatment:a scientific statement from the American Heart Association Professional Education Committee of the Council for High Blood Pressure Research. Circulation,2008,117(25):e510-e526
[5] Libby P,Bonow RO,Mann DL,et al. Braunwald’s heart disease:a textbook of cardiovascular medicine (8ed.). Philadelphia,PA:Elsevier Saunders,2007
第二节 血脂代谢异常
一、脂质的正常代谢与功能
81.血脂包括哪些成分?
血浆中所含脂类统称为血脂。包括:甘油三酯(TG)、少量甘油二酯和甘油一酯、磷脂、胆固醇(TC)和胆固醇酯及非酯化脂酸(游离脂酸、自由脂酸)。血脂的来源:一是外源性的,即消化道吸收来的;二是内源性的,即由体内组织动员或由肝脏合成而来。血脂只占体重的0. 04%,其含量受饮食、营养、疾病等因素的影响,因而是临床上了解患者脂类代谢情况的一个重要窗口。
82.体内胆固醇的代谢有何特点?
人体中胆固醇的总量约占体重的0. 2%,是体内最丰富的固醇类化合物。胆固醇广泛存在于全身各组织中,骨质约含10mg;骨骼肌约含100mg;内脏150~250mg;肝脏和皮肤含量稍高,约为300mg;脑和神经组织中含量最高,每100g组织约含2g,约占总量的1/4。
人体内胆固醇20%来自于食物,80%由体内合成。就食物而言,兽肉的胆固醇含量高于禽肉,肥肉高于瘦肉,贝壳类和软体类高于一般鱼类,而蛋黄、鱼子、动物内脏的胆固醇含量则最高。成年人除脑组织外各种组织都能合成胆固醇,其中肝脏和肠黏膜是合成的主要场所。体内胆固醇70%由肝脏合成,10%由小肠合成。其他组织如肾上腺皮质、脾脏、卵巢、睾丸及胎盘乃至动脉管壁,也可合成胆固醇。胆固醇的合成主要在胞质和内质网中进行,其合成的原料是乙酰辅酶A,合成途径可分为5个阶段:①乙酰乙酰辅酶A与乙酰辅酶A生成二羟甲基戊酸(6C中间代谢产物);②从二羟甲基戊酸脱羧形成异戊二烯单位(5C中间代谢产物);③6个异戊二烯单位缩合生成鲨烯(30C-中间代谢物);④鲨烯通过成环反应转变成羊毛脂固醇(30C中间代谢物);⑤羊毛脂固醇转变成胆固醇(27C化合物)。
胆固醇合成的过程中HMGCo A还原酶为限速酶,因此各种因素通过对该酶的影响可以达到调节胆固醇合成的作用。胰高血糖素等通过第二信使c AMP影响蛋白激酶,加速HMGCo A还原酶磷酸化失活,从而抑制此酶减少胆固醇的合成。胰岛素能促进酶的去磷酸作用,使酶活性增加,此外还能诱导HMGCo A还原酶的合成,从而增加胆固醇合成。甲状腺素亦可促进该酶的合成,使胆固醇合成增多,但其同时又促进胆固醇转变为胆汁酸,增加胆固醇的转化,而且此作用强于前者,故当甲状腺功能亢进时,患者血清胆固醇含量反而下降。另外,胆固醇可反馈抑制HMGCo A还原酶的活性,并减少该酶的合成,从而达到降低胆固醇合成的作用。
胆固醇在体内不被彻底氧化分解为CO2和H 2 O,而经氧化和还原转变为其他含环戊烷多氢菲母核的化合物。其中大部分进一步参与体内代谢,或排出体外。
83.胆固醇有哪些生理功能?
(1)形成胆酸:胆汁产于肝脏、储存于胆囊内,释放进入小肠与被消化的脂肪混合。胆汁的功能是将大颗粒的脂肪变成小颗粒,使其易与小肠中的酶作用。在小肠尾部,85%~95%的胆汁被重吸收入血,肝脏重吸收胆酸使之不断循环,剩余的胆汁(5%~15%)随粪便排出体外。肝脏需产生新的胆酸来弥补这5%~15%的损失,此时就需要胆固醇。
(2)构成细胞膜:胆固醇是构成细胞膜的重要组成成分,细胞膜包围在人体每一细胞外,胆固醇为其基本组成成分,占质膜脂类的20%以上。有研究曾发现给动物喂食缺乏胆固醇的食物,结果这些动物的红细胞脆性增加,容易引起细胞破裂。研究表明,温度高时,胆固醇能阻止双分子层的无序化;温度低时又可干扰其有序化,阻止液晶的形成,保持其流动性。因此,如果没有胆固醇,细胞就无法维持正常的生理功能,生命也将终止。研究表明体内胆固醇含量过低会引起情绪不稳定,可能与细胞功能不良有关。
(3)合成激素:激素是协调多细胞机体中不同细胞代谢作用的化学信使,参与机体内各种物质的代谢,对维持人体正常的生理功能十分重要。人体的肾上腺皮质和性腺所释放的各种激素,如皮质醇、醛固酮、睾丸酮、雌二醇以及维生素D都属于类固醇激素,其前体物质就是胆固醇。
84.什么是“坏”胆固醇?什么是“好”胆固醇?
胆固醇在体内有着广泛的生理作用,但当其过量时便会导致高胆固醇血症,对机体产生不利的影响。低密度脂蛋白胆固醇(LDL-C)能对动脉造成损害,被称为“坏”胆固醇。如果血液循环中低密度脂蛋白胆固醇水平过高,可引起动脉粥样硬化、进而造成斑块破裂和血栓形成、阻塞动脉血管,引起冠脉事件。
高密度脂蛋白胆固醇(HDL-C)则具有清洁疏通动脉的功能,被称为“好”胆固醇。高密度脂蛋白胆固醇水平过低(低于40mg/dl)则发生冠心病的危险性增加。高密度脂蛋白在体内循环时,可将胆固醇从动脉壁内运回肝脏。有的专家认为高密度脂蛋白可以清除动脉血管脂斑内过多的胆固醇,从而减缓胆固醇在血管内的沉积速度(图4-3)。

图4-3 “好”胆固醇与“坏”胆固醇
LDL-C.低密度脂蛋白胆固醇;HDL-C.高密度脂蛋白胆固醇
甘油三酯升高可能是由于超重、肥胖、体能活动不足、吸烟、酗酒以及高糖饮食占总热量的60%以上引起的。高甘油三酯患者通常出现低密度脂蛋白升高以及高密度脂蛋白降低,总胆固醇水平升高。许多心脏病或糖尿病患者也存在甘油三酯水平升高。血浆脂蛋白(α)是低密度脂蛋白胆固醇的一种遗传变异。血浆脂蛋白(α)升高是动脉壁内脂类沉积前期一种重要的危险因素。目前对血浆脂蛋白(α)尚不十分了解,但是它可能与动脉壁内物质相互作用、与动脉壁内脂类沉积有关。
85.体内甘油三酯的代谢有何特点?
甘油三酯是体内能量的主要来源,在血中以脂蛋白形式运输。各种脂蛋白中,乳糜微粒(CM)、极低密度脂蛋白(VLDL)及其残粒TG含量高,被统称为富含TG脂蛋白(TRL)。
循环中的甘油三酯主要有外源性和内源性两个来源。外源性甘油三酯由小肠从食物中吸收后以乳糜微粒的形式进入血液,运送至肝脏或脂肪组织。内源性甘油三酯则是人体利用甘油和脂肪酸经过磷脂酸途径或甘油一酯途径合成的。大米、面粉等主食中的主要成分是糖类,如葡萄糖可成为甘油和脂肪酸的主要原料。甘油一酯途径是指以甘油一酯为起始物,与脂酰Co A共同在脂酰转移酶作用下酯化生成甘油三酯。磷脂酸途径是指磷脂酸在磷脂酸磷酸酶的作用下水解而转变为甘油二酯,酯化后生成甘油三酯。
肝脏、脂肪组织、小肠是合成甘油三酯的主要场所。其中肝脏的合成能力最强,通过磷脂酸途径合成甘油三酯,但不能储存脂肪。脂肪组织甘油三酯的合成与肝脏基本相同,但脂肪组织不能利用甘油,只能利用糖分解提供的α-磷酸甘油。小肠黏膜上皮细胞合成甘油三酯有两条途径。餐后食物中的甘油三酯水解生成游离脂肪酸和甘油一酯,小肠吸收后经甘油一酯途径合成甘油三酯,这些甘油三酯参与乳糜微粒的组成;在饥饿情况下,小肠黏膜也能利用糖、甘油和脂肪酸作原料,经磷脂酸途径合成甘油三酯,这一部分甘油三酯参与极低密度脂蛋白组成。
甘油三酯的合成速度受激素的影响,如胰岛素可促进糖转变为甘油三酯。胰岛素分泌不足或胰岛素抵抗的糖尿病患者,不能很好地利用葡萄糖,脂肪酸合成受阻,脂肪氧化速度增加,酮体生成过多,导致患者体重下降。此外,胰高血糖素、肾上腺皮质激素等也影响甘油三酯的合成。
脂肪组织中的甘油三酯在一系列脂肪酶的作用下,分解生成甘油和脂肪酸,并释放入血供其他组织利用的过程,称为脂肪动员。催化由甘油三酯水解生成甘油二酯的脂肪酶是脂肪动员的限速酶,其活性受许多激素的调节称为激素敏感脂肪酶(hormone sensitive lipase,HSL)。胰高血糖素、肾上腺素和去甲肾上腺素与脂肪细胞膜受体作用,激活腺苷酸环化酶,使细胞内c AMP水平升高,进而激活c AMP依赖蛋白激酶,使HSL磷酸化,促进甘油三酯水解,这些可促进脂肪动员的激素统称为脂解激素(lipolytic hormones)。胰岛素和前列腺素等与上述激素作用相反,可抑制脂肪动员,称为抗脂解激素(antilipolytic hormones)。
86.甘油三酯有哪些生理功能?
甘油三酯是人体内含量最多的脂类,98%以上的甘油三酯储存在脂肪组织中,主要分布于皮下、内脏周围及大网膜、肠系膜等处。甘油三酯主要的生理功能如下。
(1)机体的能量来源:当机体的糖类耗尽时,甘油三酯能提供备用能量。人空腹时,体内储存的脂肪通过氧化可供50%以上的能量需求。
(2)保温和保护:脂肪不易导热,可防止热量散失而保持体温;人体的脂肪组织分布于皮下、内脏周围,犹如软垫,可在机体受外物机械撞击时起缓冲作用而保护内脏和肌肉。
87.磷脂有哪些生理功能?
磷脂有调整生物膜的功能。生物膜控制着细胞的新陈代谢、细胞间的热量生成与转移、信息传导、对外部侵害的抵御能力以及细胞的修复能力。生物膜上许多酶的活性与磷脂关系密切,足够的磷脂是维持酶高活性的物质保证。另外磷脂还可促进脂类代谢和转运,保证血管的通畅及正常肝脏功能。
88.什么是脂蛋白?
脂肪在血液中有赖于蛋白的携带与结合,脂肪与蛋白的结合即脂蛋白。用超速离心法可把血浆脂蛋白分为:乳糜微粒(CM)、极低密度脂蛋白(VLDL)、低密度脂蛋白(LDL)、高密度脂蛋白(HDL)。用电泳法可把血浆脂蛋白分为:乳糜微粒、前β-脂蛋白、β-脂蛋白、α-脂蛋白。脂蛋白具有微团结构,非极性的甘油三酯、胆固醇酯等位于核心,外周为亲水性的载脂蛋白和胆固醇磷脂等的极性基团,这样使脂蛋白具有较强水溶性,可在血液中运输(图4-4)。

图4-4 血浆脂蛋白的一般结构
89.什么是载脂蛋白?
脂蛋白中蛋白质部分称为载脂蛋白。载脂蛋白在肝脏和小肠黏膜细胞中合成。目前已发现了十几种载脂蛋白,结构与功能研究比较清楚的有Apo A、ApoB、ApoC、ApoD与ApoE五类。每一类脂蛋白又可分为不同的亚类,如ApoB分为B100和B48;ApoC分为CⅠ、CⅡ、CⅢ等。载脂蛋白在分子结构上具有一定特点,往往含有较多的双性α-螺旋结构,表现出两面性。分子的一侧极性较高,可与水溶剂及磷脂或胆固醇极性区结合,构成脂蛋白的亲水面;分子的另一侧极性较低,可与非极性的脂类结合,构成脂蛋白的疏水核心区。载脂蛋白的主要功能是稳定血浆脂蛋白结构,作为脂类的运输载体。
除此以外有些载脂蛋白还可作为酶的激活剂:如Apo AⅠ激活卵磷脂胆固醇脂酰转移酶(LCAT),ApoCⅡ可激活脂蛋白脂肪酶(LPL)。有些载脂蛋白也可作为细胞膜受体的配体,如ApoB48、ApoE参与肝细胞对乳糜微粒(CM)的识别,ApoB100可被各种组织细胞表面低密度脂蛋白(LDL)受体识别等。
90.乳糜微粒(CM)在体内是如何代谢的?其主要功能有哪些?
CM是在小肠黏膜细胞中生成的。食物中的脂类在细胞滑面内质网上经再酯化后与粗面内质网上合成的载脂蛋白构成新生的CM(包括甘油三酯、胆固醇酯和磷脂以及ApoB48),经高尔基复合体分泌到细胞外,进入淋巴循环最终进入血液。新生乳糜微粒入血后,接受来自HDL的ApoC和ApoE,同时失去部分Apo A,被修饰成为成熟的乳糜微粒。成熟分子上的ApoCⅡ可激活脂蛋白脂肪酶(LPL)催化乳糜微粒中甘油三酯水解为甘油和脂肪。此酶存在于脂肪组织、心和肌肉组织的毛细血管内皮细胞外表面上。脂肪酸可被上述组织摄取而利用,甘油可进入肝脏用于糖异生。通过LPL的作用,乳糜微粒中的甘油三酯大部分被水解利用,同时Apo A、ApoC、胆固醇和磷脂转移到HDL上,CM逐渐变小,成为以含胆固醇酯为主的乳糜微粒残余颗粒。肝细胞膜上的ApoE受体可识别CM残余颗粒,将其吞噬入肝细胞,与细胞溶酶体融合,载脂蛋白被水解为氨基酸,胆固醇酯分解为胆固醇和脂肪酸,进而可被肝脏利用或分解,完成最终代谢。由此可见,CM代谢的主要功能就是将外源性甘油三酯转运至脂肪、心和肌肉等肝外组织而利用,同时将食物中外源性胆固醇转运至肝脏。
91.极低密度脂蛋白(VLDL)在体内是如何代谢的?其主要功能有哪些?
VLDL主要在肝脏内生成,主要成分是肝细胞利用糖和脂肪酸(来自脂动员或乳糜微粒残余颗粒)自身合成的甘油三酯,与肝细胞合成的载脂蛋白ApoB100、Apo AⅠ和ApoE等加上少量磷脂和胆固醇及其酯。小肠黏膜细胞也能生成少量VLDL。VLDL分泌入血后,也接受来自HDL的ApoC和ApoE,ApoCⅡ激活LPL,催化甘油三酯水解,产物被肝外组织利用。同时VLDL与HDL之间进行物质交换,一方面是将ApoC和ApoE等在两者之间转移,另一方面是在胆固醇酯转移蛋白协助下,将VLDL的磷脂、胆固醇等转移至HDL,将HDL的胆固醇酯转至VLDL,这样VLDL转变为中间密度脂蛋白(IDL)。IDL有两条去路:一是可通过肝细胞膜上的ApoE受体而被吞噬利用,另外还可进一步被水解生成LDL。由此可见,VLDL是体内转运内源性甘油三酯的主要方式。
92.低密度脂蛋白(LDL)在体内是如何代谢的?其主要功能有哪些?
LDL由VLDL转变而来,LDL中主要脂类是胆固醇及其酯,载脂蛋白为ApoB100。LDL在血中可被肝及肝外组织细胞表面存在的ApoB100受体识别,通过此受体介导,吞入细胞内,与溶酶体融合,胆固醇酯水解为胆固醇及脂肪酸。这种胆固醇除可参与细胞生物膜的生成外,还对细胞内胆固醇的代谢具有重要的调节作用:①通过抑制HMG-Co A还原酶活性,减少细胞内胆固醇的合成;②激活酯酰Co A胆固醇酯酰转移酶(ACAT)使胆固醇生成胆固醇酯而贮存;③抑制LDL受体蛋白基因的转录,减少LDL受体蛋白的合成,降低细胞对LDL的摄取。除上述有受体介导的LDL代谢途径外,体内内皮网状系统的吞噬细胞也可摄取LDL(多为经过化学修饰的LDL),此途径生成的胆固醇不具有上述调节作用。因此过量的摄取LDL可导致吞噬细胞空泡化。从以上可以看出,LDL的功能是将肝脏合成的内源性胆固醇运到肝外组织,保证组织细胞对胆固醇的需求。
93.高密度脂蛋白(HDL)在体内是如何代谢的?其主要功能有哪些?
HDL在肝脏和小肠中生成。HDL中的载脂蛋白含量很多,包括Apo A、ApoC、ApoD和ApoE等,脂类以磷脂为主。HDL有三个亚类HDL1、HDL2、HDL 3,HDL1在人体中存在极少。HDL 2、HDL3按颗粒大小进一步分为2b、2a及3a、3b、3c五种亚型,体积递减,所含胆固醇的含量依次降低,逆转运胆固醇的能力依次增强。HDL分泌入血后,新生的HDL为HDL3,一方面可作为载脂蛋白供体将ApoC和ApoE等转移到新生的CM和VLDL上,同时在CM 和VLDL代谢过程中再将载脂蛋白运回到HDL上,不断与CM和VLDL进行载脂蛋白的变换。另一方面HDL可摄取血中肝外细胞释放的游离胆固醇,经卵磷脂胆固醇脂酰转移酶(LCAT)催化,生成胆固醇酯。此酶在肝脏中合成,分泌入血后发挥活性,可被HDL中 Apo AⅠ激活,生成的胆固醇酯一部分可转移到VLDL。通过上述过程,HDL密度降低转变为HDL2。HDL2最终被肝脏摄取而降解。由此可见,HDL的主要功能是将肝外细胞释放的胆固醇转运到肝脏,这样可以防止胆固醇在血中聚积,防止动脉粥样硬化,血中HDL2的浓度与冠状动脉粥样硬化呈负相关。各类脂蛋白的代谢途径见图4-5。

图4-5 各类脂蛋白的代谢途径
CM.乳糜微粒;VLDL.极低密度脂蛋白;IDL.中间密度脂蛋白;LDL.低密度脂蛋白;HDL.高密度脂蛋白
二、当今世界的血脂流行病学现况
94.为何血脂问题成为当今世界关注的健康焦点?
近年来,心脑血管疾病已成为我国死亡原因的第一位,其患病率与病死率还在上升,而且有逐渐年轻化的趋势。高危心血管病人群包括:糖尿病合并血脂异常者、早发冠心病家族史者、妇女更年期后并发血脂异常者、肥胖者。这些人中大部分合并血脂异常或存在血脂异常的因素,导致这个事实的主要原因包括:①生活条件的提高导致饮食习惯和结构的改变,人们饮食结构中肉类、蛋类、油脂类比例升高并且量也增多,另外长期食用大量的高脂盒饭、西式快餐(如汉堡、炸薯条等)等高脂饮食导致外源性脂质吸收增加。②随着饮食中某些自然健康成分的缺失而影响人体的正常脂质代谢,例如一些食品中的添加剂、激素等可影响人体发育。③现代工作与生活的压力、高度的时间紧迫感及竞争意识也与血脂升高密切有关。④一些不良嗜好(如吸烟、饮酒、缺乏运动)可直接影响人体血脂水平。现已有的证据说明血脂异常是导致动脉粥样硬化的主要原因。
95.目前我国居民血脂的现状如何?
中国人群血脂水平和血脂异常患病率虽然尚低于多数西方国家,但随着社会经济的发展,人民生活水平的提高和生活方式的变化,人群平均的血清总胆固醇(TC)水平正逐步升高。与此同时,与血脂异常密切相关的糖尿病和代谢综合征在我国也十分常见。调查发现中国人群血清脂质水平和异常率存在十分明显的地区差异,TC和LDL-C升高率的分布特点为城市显著高于农村,大城市高于中小城市,富裕农村高于贫穷农村,与社会经济发展水平密切相关,提示在经济转型期血脂异常防治工作面临的挑战和机遇并存。TC和LDL-C升高率在男性和女性都随年龄增高而升高,50~69岁组达高峰;70岁以后血脂水平稍降低;50岁以前男性血脂水平高于女性;50岁以后女性明显增高,反而高于男性。这些分布特点表明血脂异常的防治应以城市和富裕农村,中年男性和更年期以后女性为重点。
2002年的调查显示我国18岁以上血脂异常患病人数已高达1. 6亿,35岁以上的人群中有2500万人同时患高血压和高脂血症。虽然血脂异常没有明显的症状,可一旦发病却可能造成伤残或死亡的后果。但我国居民对血脂异常的重视度还远远不够,没有意识到血脂异常的危害性,大量患有血脂异常的人未能被及时发现,多数确诊患者的血脂控制并不理想。
96.我国调脂治疗的现状如何?
2002年《中国居民营养与健康状况调查》根据对我国12个大城市的高胆固醇血症患者的调查显示:各类血脂异常的总患病率高达18. 6%,以动脉粥样硬化为基础的缺血性心血管病发病率正在升高。血脂异常控制状况都未达到要求,血脂水平控制达标的只有26. 5%,其中冠心病患者控制达标的只有16.6%。经过5年的宣传教育,包括全国性的胆固醇教育计划等继续教育项目,到2006年的第二次中国临床血脂控制状况多中心协作研究,对全国21家省部级医院和6家县级医院的2237例正在服用调脂药物的患者的调查显示,按照2007年《中国成人血脂异常防治指南》推荐的LDL-C的目标值,总达标率为50%,随危险分层增加,达标率下降,低危组、中危组、高危组和极高危组达标率分别为91%、77%、49%和38%。该调查中1808例服用他汀类药物患者的总达标率为36%,其中低危组、中危组、高危组和极高危组达标率分别为86%、79%、39%和23%。危险分层越高患者的达标率越低。
国外不同研究资料结果显示,冠心病患者接受调脂治疗的比率为9%~68%,仅约40%高危患者的LDL-C水平降至2. 6mmol/L以下,并且相当一部分患者出院后未得到医师任何测定血脂或进行调脂治疗的建议,达标率也不容乐观。
分析调脂治疗现状与应达到的目标值水平间的差距,可能与患者、医师/医疗机构、药物和社会经济条件等多方面因素有关,主要包括:患者的依从性、医务工作者的医疗质量、药物的有效性、效价比和患者的经济条件等。尽管近年来的健康教育已逐步加深了广大医务工作者对血脂异常危险性的认识,但仍有很多高危患者没有接受正规的调脂治疗。对我国10余个城市三级医院的1000余位住院医师进行调查的结果表明,36. 0%的医师不了解调脂治疗的首要目标;35. 6%的医师对血脂检测对象不清楚;25. 4%的医师依据化验单参考值诊断血脂异常;27. 0%的医师不了解安全监测指标。由此看来,医师的再教育对提高患者接受调脂治疗的达标率具有至关重要的作用,尤其是对调脂治疗规范化,以及保持患者良好的长期依从性有重要影响。
97.血脂水平有性别差异吗?
基于大量的流行病学调查结果,观察到血清脂质及脂蛋白水平随年龄而变化,在男女两性之间存在差别。男性血清TC和LDL-C在20岁以后呈稳定的上升直至64岁,随后开始下降。女性血清TC和LDL-C水平在25岁前高于男性,25岁后缓慢上升,逐渐低于男性,至55~60岁与男性相等,60~70岁达峰值,此后开始下降。HDL-C在20~60岁男性中保持恒定,以后稍增高。在女性,HDL-C水平随年龄增长而缓慢上升,直至60~70岁以后稍下降,但其平均HDL-C水平则持续高于男性。血清甘油三酯水平(主要反映VLDL)在成年期均呈持续性上升趋势,但在男性中50~60岁时开始下降;而在女性中则70岁以后才见下降。
血脂水平随年龄变化的机制尚不十分清楚。已知年龄可影响全身各组织器官的胆固醇含量和代谢。与年龄增长相伴随的动脉粥样硬化病变部位富含胆固醇。此外,许多组织如肌肉、脂肪组织、皮肤和肌腱中胆固醇含量随年龄增长而明显增加。这些现象提示,随着年龄增长,体内胆固醇的排泄逐渐受损。然而,也有人观察到,胆汁中的胆固醇含量随年龄增长而增加。
98.儿童胆固醇水平需要重视吗?
在美国超过43%的出院冠心病患者年龄小于65岁,他们当中许多人的孩子也可能存在冠心病风险因素,需引起注意。有证据显示:动脉粥样硬化或动脉粥样硬化前期开始于青年时期;幼年时胆固醇水平升高,对成年后动脉粥样硬化形成起重要作用;饮食习惯和遗传对血胆固醇水平和冠心病发病风险有影响;儿童和青少年时期胆固醇水平低是有益的。应该阻止儿童及青少年吸烟;鼓励定期有氧运动;及时发现并治疗高血压;避免超重或积极减肥;积极诊治糖尿病。
美国国家胆固醇教育计划专家小组制定的2~19岁儿童和青少年血胆固醇标准如下:总胆固醇(mg/dl)水平:可接受<170;临界值170~199;过高200或以上。低密度脂蛋白胆固醇(mg/dl)水平:可接受<110;临界值110~129;过高130或以上。
99.老年人血脂代谢有何特点?
有研究观察到,在中年期后出现脂蛋白脂酶(水解甘油三酯的主要酶)活性下降,这可能部分与老年人甘油三酯分解代谢减低而致血浆VLDL水平升高有关。LDL生成速度也随着年龄的增长而增加,由于血浆中大多数LDL来自VLDL,推测肝脏合成和分泌VLDL的速率也随年龄增长而增加。有证据表明,老年人血浆LDL-C水平升高是由于机体分解代谢减低所致,主要表现为机体LDL受体活性下调。最初人们注意到狗的肝脏内LDL受体活性随年龄增长而降低。进一步研究发现人体内LDL受体数量随年龄增长而减少,致使肝脏清除血液中LDL的能力下降。分析其原因是由于肝脏及周围组织胆固醇储量随年龄增长而增加,继而抑制细胞膜上LDL受体的表达。但有人认为,这种变化可能仅仅反映LDL受体自身的反馈性下调作用,属可逆性,减少胆固醇摄入量和使用降脂药物可使受体表达能力再度上调。
随年龄增长而影响血脂变化可能受其他因素的相互作用,其中最主要的因素有饮食。在摄入低饱和脂肪及少胆固醇食物的人群中,并无随年龄增长而有血浆胆固醇升高的现象。动物实验也支持这种观点,LDL-C水平随增龄变化仅发生在用含有饱和脂肪食物喂饲的动物,而在用高糖和低脂肪食物喂饲的动物则并无随增龄而伴有的血浆LDL-C水平增加。对65岁以后,男性血浆总胆固醇和LDL-C水平开始降低的机制亦不清楚,可能是由于老年人对胆固醇吸收减少抑或肝脏合成胆固醇能力下降有关。有人对75岁男性进行代谢平衡研究,证实老年人的确存在胆固醇吸收减退现象。这种胆固醇吸收减少部分是由于老年人的脂肪摄入量减少,也可能与胆汁酸合成和排泄减少影响肠道对胆固醇的吸收有关。
三、血脂代谢异常与心脑血管疾病的关系及机制
100.血脂异常的定义是什么?可分为哪几种类型?
血浆中总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、甘油三酯(TG)超过正常范围称为高脂血症。脂质不溶或微溶于水,必须与蛋白质结合以脂蛋白的形式存在,才能在血液循环中转运,因此高脂血症常也称为高脂蛋白血症。由于认识到血浆中高密度脂蛋白胆固醇(HDLC)降低也是一种血脂代谢紊乱,因此称为血脂代谢异常更能全面、准确地反映血脂代谢紊乱状态。
血脂代谢异常按起因分类可分为原发性和继发性,按基因分类可分为家族性高胆固醇血症、家族性载脂蛋白B缺陷症、家族性混合型高脂血症、家族性异常β脂蛋白血症、家族性高甘油三酯血症、多基因家族性高胆固醇血症及家族性脂蛋白(α)升高血症。临床上一般按表型分为高胆固醇血症、高甘油三酯血症、混合型高脂血症及低高密度脂蛋白血症。其中前三种统称为高脂血症,在我国比较多见,据调查成人中血TC或TG升高者占10%~20%,甚至儿童中也有近10%者血脂升高,而且高脂血症的发生率还有逐渐上升的趋势,这与我国人民的生活水平明显提高、饮食习惯发生改变等原因有密切关系。
101.什么是高胆固醇血症?
高胆固醇血症相当于高脂蛋白血症ⅡA亚型。正常人的血TC应低于5. 2mmol/L,如超过5. 7mmol/L可诊断为高胆固醇血症,血总胆固醇含量介于二者之间者为边缘性或临界性升高,也属不正常情况。血总胆固醇升高的确切病因尚不清楚。绝大多数患者是胆固醇合成过多或分解代谢过少;有的患者可能因长期大量进食含胆固醇甚多的食物,如肥肉、猪油、动物内脏、贝壳类海鲜等,而使血总胆固醇升高;有的发病与家族遗传有关,其家人中多有血胆固醇升高者,且有的很年轻即发生了冠心病。此外,肥胖、年龄增长(老年)、女性绝经等也与血总胆固醇升高有关。
总之,大多数患者的发病是遗传基因缺陷或这种缺陷与环境因素相互作用所致,只是目前尚难对每位患者的病因作出诊断,因而称为“原发性高胆固醇血症”。少数患者的发病是由其他疾病引起的继发性高胆固醇血症,如甲状腺功能过低、慢性肾病、糖尿病所致;某些药物如利尿药中的氢氯噻嗪、激素类中的泼尼松或地塞米松等长期服用也可导致血胆固醇增高,因为这类患者的发病是在原有的疾病基础上产生,故称为继发性胆固醇血症。不论本病为原发或继发,它们常有血中的LDL-C升高。血胆固醇与低密度脂蛋白的增高是促发冠心病的重要危险因素,所以,高胆固醇血症的防治是预防冠心病与动脉粥样硬化的关键措施之一。
102.什么是高甘油三酯血症?
高甘油三酯血症相当于Ⅳ型。凡血TG超过1. 7mmol/L即为本症。其病因也与饮食过量密切相关,长期进食含脂质和糖类过多的食品、饮酒、吸烟,以及体力活动过少都可引起其发生。甘油三酯明显升高常见于家族遗传疾病,与遗传基因异常有关,这些患者的血液抽出后,上层往往像奶油状,下层则浑浊。他们较易发生急性胰腺炎。糖尿病、胆道阻塞等疾病也可促使“继发性高甘油三酯血症”产生。甘油三酯增高也是冠心病和动脉粥样硬化的危险因素,患者还同时有VLDL升高,如果其HDL-C明显降低,便更易促发冠心病。
103.什么是混合型高脂血症?
混合型高脂血症相当于ⅡB型。血中TC与TG同时升高者即可诊断为本病。其病因也与遗传、饮食或其他疾病有关,由于两种血脂成分均异常,以及HDL-C常常明显降低,引发冠心病的可能性更大。血脂异常确诊后,应检测血糖、肝肾功能和有关的心脑血管疾病,并注意尽可能确定有无促发血脂异常的其他疾病,必要时还需化验家族中有关成员的血脂,以便查明病因,为进一步治疗打下基础。
104.什么是低高密度脂蛋白血症?
低高密度脂蛋白血症即HDL水平<40mg/dl(<1. 04mmol/L)。许多流行病学的研究显示,低水平的高密度(α-)脂蛋白(HDL)与冠心病发病率的上升有关。此病不仅与基因遗传因素有关,而且与肥胖、少活动的生活方式、吸烟、糖尿病、尿毒症和肾病综合征及一些药物[噻嗪利尿药、β受体阻滞药、雄激素类固醇、促孕药物(如丙丁醇)]等因素有关。
105.引起血脂异常的主要原因有哪些?
血脂异常按病因分类可分为原发性血脂异常和继发性血脂异常,它们的病因各不同。
(1)原发性血脂异常:即未找到系统性疾病引起血脂异常,往往由于遗传因素或后天环境因素所致。生活方式不良所致原发性高脂血症,临床最多见。
①遗传因素:遗传可通过多种机制引起血脂异常,可能发生在细胞水平,主要表现为细胞表面脂蛋白受体缺陷及细胞内某些酶的缺陷,也可发生在脂蛋白或载脂蛋白分子上,多由基因缺陷引起。国内最常见的是家族性高胆固醇血症,不少见于近亲结婚者。
②饮食因素:饮食因素作用比较复杂,血脂异常的患者大多与饮食习惯密切相关。脂类和糖类摄入过多,可影响胰岛素分泌,加速低密度脂蛋白的合成,引起高甘油三酯血症。胆固醇和动物脂肪摄入过多与高胆固醇血症有关。其他膳食成分长期摄入过量及膳食纤维摄入过少也与本病发生有关。
③肥胖症:肥胖症常伴发高甘油三酯血症,部分患者胆固醇含量也可增高。如脂肪肝与血脂异常有密切关系。脂质和脂蛋白在肝脏代谢,当营养过剩,肝脏合成大量脂肪,部分储存在肝脏。当甘油三酯大量存积于肝脏时,可形成脂肪肝。因此,脂肪肝是严重高甘油三酯血症的标志。无论何种原因引起的脂肪肝,均可引起极低密度脂蛋白含量增高。至后期,肝细胞进一步损害,血浆甘油三酯和极低密度脂蛋白反而可降低,甚至出现低脂蛋白血症。
(2)继发性血脂异常:是指继发于系统性疾病的血脂异常或血脂调节功能受损(餐后血脂超标),如糖尿病、甲状腺功能低下、肾病综合征、肝病、肥胖症、痛风、异常球蛋白血症。继发性血脂异常在临床上相当多见,如不详细检查,其原发疾病往往被忽略,从而不能从根本上解决问题,不利于治疗。
①糖尿病与血脂异常:临床研究发现,许多糖尿病患者合并原发性血脂代谢紊乱,约40%可继发高脂血症(如果在患糖尿病之前已有血脂异常为原发性血脂异常;如果在患糖尿病后才逐渐发生血脂异常,应考虑为继发性血脂异常,在临床上有时很难严格区分原发性和继发性)。1型糖尿病患者最常出现乳糜微粒和极低密度脂蛋白代谢紊乱,当胰岛素严重缺乏伴酮症酸中毒时,上述两种脂蛋白均显著增高;不伴酮症的轻型患者,可正常或极低密度脂蛋白轻度增高,经胰岛素治疗后可好转。2型糖尿病脂代谢异常者更多见。临床资料表明这类糖尿病患者大多症状不明显,仅由于冠心病、卒中或其他周围血管疾病前来就诊,进一步做血糖检查才被发现,在控制体重、限制糖类摄入后,这类患者的血脂会得到一定程度的改善。
②甲状腺功能减退与血脂异常:甲状腺功能减退可影响脂蛋白代谢的各个环节,如LPL活力降低、IDL代谢障碍、LDL受体功能下降、血浆LDL清除减慢等,常表现为Ⅱa或Ⅱb型高脂血症。
③肾病与血脂异常:肾病综合征时,脂蛋白降解障碍和合成过多双重机制引起高脂血症。肾衰竭、透析、肾移植术后的患者常见血清TG升高,HDL降低。
106.血脂异常常见于哪些人群?
目前仍有许多患者对血脂异常的危害性认识不足,加上血脂异常本身并无什么症状,因此许多是在体检中发现血脂异常的。以下为血脂异常的易患高危人群,应定期常规检查血脂:①有家族性高脂血症者;②有冠心病或动脉粥样硬化病家族史者,尤其是直系亲属中有早发病或早病死者;③已有冠心病、缺血性脑血管病或周围动脉粥样硬化病者;④有肥胖、高血压、糖尿病、脂肪肝、吸烟者;⑤有黄瘤者;⑥饮食习惯不良,喜食高脂、高糖、高盐、夜宵者及缺乏运动者。
107.血脂异常可引起症状吗?
由于高血脂的发病是一个慢性过程,轻度高血脂通常没有任何不适感,但没有症状不等于血脂不高,定期检查血脂至关重要。极严重高血脂偶可出现头晕、胸闷不适等症状,但这些无特殊性。因此,血脂异常不引起特征性症状,只有引起动脉粥样硬化和急性胰腺炎时才有相应的症状。
108.普通人群需要定期检查血脂吗?
大多数血脂异常的患者通常无任何症状,因此人们往往并不知道自己的血脂情况,此时只有通过检测血浆中血脂含量才能得知血脂是否异常。明确血脂情况可早期预防冠心病或卒中。以下人群可考虑作为接受血脂检查的对象:①30岁以上男性;②绝经期后女性。普通人:每2年检查一次血脂;40岁以上者:每年检查一次血脂;高危人群和血脂异常者:听从医生指导,定期复查血脂。
109.血脂异常可引起哪些疾病?
血脂本来是人体内的必备物质。在通常情况下,血脂在血管内随血液流动,为人体提供能源和发挥生理功能。只有TC、LDL-C、TG过高和(或)HDL-C过低时才变成危害健康的“杀手”。
LDL-C穿过血管上皮细胞,到达血管壁,沉积下来,发生粥样改变就可能会对人体造成极大危害。这种情况如果发生在心脏,就引起冠心病;发生在脑,就会出现脑卒中;如果堵塞眼底血管,将导致视力下降、失明;如果发生在肾脏,就会引起肾动脉硬化,肾衰竭;发生在下肢,会出现肢体坏死、溃烂等。此外,高血脂可引发高血压,诱发胆结石、胰腺炎,加重肝炎,导致男性性功能障碍、老年痴呆等疾病。最新研究提示高血脂可能与癌症的发病有关。
(1)血脂异常与冠心病:冠心病的发病中有若干危险因素起重要作用,包括高胆固醇血症、高血压、吸烟和糖尿病、低高密度脂蛋白血症。在以上各因素中高胆固醇血症最被重视,高胆固醇血症,特别是LDL-C增高,是发生冠心病的最重要的危险因素。根据最近的研究发现,在东方人群中血清总胆固醇每增加0. 6mmol/L(23mg/dl),冠心病发病的相对危险增加34%,因此在东方人群中防治高脂血症是预防冠心病的重要措施之一。
(2)血脂异常与高血压:血脂异常与高血压不仅都是导致动脉硬化的危险因素,而且两者关系密切。两者都较易发生于体型肥胖者;嗜高脂、高盐、高糖饮食或烟酒者,生活无规律、压力大、精神紧张者;有糖尿病、高血压或高血脂家族史者。另外,许多血脂异常者常合并高血压,对高脂血症患者进行有效治疗,可降低收缩期血压3~5mm Hg,这表明两者一定呈因果关系,其机制尚不十分清楚。
(3)血脂异常与脑卒中:脑卒中的原因有高血压、高血脂、吸烟、饮酒、肥胖、高龄、糖尿病、血液病等。当血液中胆固醇增高时,容易形成动脉粥样硬化斑块,这些斑块在动脉壁内堆积,导致脑动脉管腔狭窄、血栓形成或脱落阻塞脑血管,引起脑栓塞。研究表明,长期调脂治疗能明显减低脑卒中的发病率和致残率。
(4)血脂异常与糖尿病:绝大多数糖尿病患者在患病前期和发病早期合并高甘油三酯血症或混合性高脂血症,其本质的关系是超重、肥胖症。血脂异常可加重糖尿病,更容易导致脑卒中、冠心病、肢体坏死、眼底病变、肾脏病变、神经病变等,这些远期并发症是造成糖尿病患者残疾或过早死亡的主要原因。积极调节血脂对控制血糖、预防并发症有益。调整血糖能在一定程度上改善血脂,但要达到理想水平,还需要调脂干预治疗。糖尿病的脂代谢状况已成为糖尿病患者病情控制优劣的标准。
110.高胆固醇血症与高低密度脂蛋白胆固醇血症是如何引起动脉粥样硬化的?
大量临床研究已经反复证实,随着血胆固醇的长期增高,冠心病事件的发生率增加,长期控制血胆固醇于合适的水平,可以预防动脉粥样硬化的发生与发展,而降低血胆固醇可以减轻动脉粥样斑块,减少冠心病事件。血清TC在4. 5mmol/L(173mg/dl)以下人群冠心病发病率显著减少,冠心病患者血清TC多在5. 0~6. 5mmol/L(192~250mg/dl),血清TC水平越高,冠心病发病越多、越早。
胆固醇在血中主要以LDL-C的形式存在,目前公认其氧化产物ox-LDL是致动脉粥样硬化最强脂蛋白,其血中水平越高,动脉粥样硬化的危险性越大。当血管内皮损伤或血清胆固醇水平过高,大量LDL滞留于动脉内皮下,经细胞外基质分子(尤其是蛋白聚糖)以及一些辅助分子如脂蛋白脂酶(Lp L)、分泌型鞘磷脂酶(S-SMase)、分泌型磷脂酶A2(sPLA2)等作用下被氧化修饰标记形成ox-LDL,并吸引血液中的单核细胞、淋巴细胞等迁移至内皮下转化为巨噬细胞。转化后的巨噬细胞大量吞噬修饰的脂质颗粒,形成泡沫细胞。T细胞等炎症细胞进入该区域,与巨噬细胞一同介导非适应性炎症反应。滞留的脂蛋白不断增多,并吸引中层的平滑肌细胞迁移至内膜,促进胶原纤维帽的形成。如果超过细胞胆固醇流出的能力,则泡沫细胞最终死亡,释放出的胆固醇聚集成脂质池,随后平滑肌细胞收缩型衍变为合成型,产生大量纤维包裹脂质池,形成典型的粥样硬化斑块。斑块不断进展导致纤维帽变薄、斑块破裂,最终导致急性心血管事件发生如急性心肌梗死和缺血性卒中等。总之,LDL滞留于易损、处于病变前状态的动脉壁区,引发一系列的生物学反应,随后发生脂蛋白修饰,尤其是巨噬细胞与T细胞为主的慢性和非适应性炎症反应,以及平滑肌细胞位置和表型的变化。
LDL-C每降低1mmol/L,可减少23%的主要冠脉事件。近年研究发现,不同LDL组分在动脉粥样硬化中所起的作用不同。颗粒较小而密度较大的LDL(sd LDL)与动脉粥样硬化的关系最密切。多项研究表明sd LDL能预测冠心病发生的危险性,sd LDL升高时,发生冠心病和心肌梗死的危险性分别比正常对照者高4. 5倍和6. 9倍。
111.HDL-C都是“好”胆固醇吗?“好”胆固醇是如何抗动脉粥样硬化的?
HDL的质比量更重要已成为共识,血浆HDL-C水平不能代表HDL的全部功能。近年有研究认为HDL也有“好”、“坏”之分。“好”HDL是正常的、具有抗炎作用的HDL,能促进胆固醇逆转运。“坏”HDL是受损、具有促炎作用的HDL,其促进胆固醇逆转运的能力减弱,抗炎、抗氧化活性降低。正常情况下HDL发挥“好”的功能,应激状态或慢性炎症状态时,HDL颗粒结构发生变化,变成小而密的HDL,失去抗动脉粥样硬化作用。目前临床上主要通过检测HDL颗粒中胆固醇的含量,即HDL-C的水平间接反映血清HDL的含量,但几乎不能提供HDL功能方面的信息。因此如何评价HDL的水平和功能是临床亟须解决的问题。
大量的研究结果均表明,HDL-C浓度与冠状动脉粥样硬化发生的危险性呈负相关。HDL-C具有逆转运胆固醇的作用,即将动脉壁中多余的胆固醇直接或间接地转运给肝脏,经相应的受体途径进行分解代谢,转化为胆汁酸或直接通过胆汁从肠道排出。有研究观察到,HDL能显著抑制表皮因子诱导的血管平滑肌细胞增生,这种作用与其所含的Apo AⅠ和Apo AⅡ有密切关系。HDL的抗平滑肌细胞增生作用也可能是其抗动脉粥样硬化的机制之一。所以高密度脂蛋白是一种抗动脉粥样硬化的血浆脂蛋白,是冠心病的保护因子,俗称“血管清道夫”。美国Framingham心脏研究发现冠心病的相对危险性在LDL-C水平稳定不变的情况下,随着HDL-C水平的下降冠心病危险性增加,HDL-C水平增加则冠心病危险性下降。干预性试验中升高血高密度脂蛋白可使动脉粥样硬化减退,流行病学资料发现血清HDL-C每增高0. 4mmol/L(15mg/dl),则冠心病危险性降低2%~3%。近年来,如何针对升高HDLC进行许多研究,并取得了很大的进展。然而,新开发的一种胆固醇酯转运蛋白(CETP)抑制药托斯瑞比(torcetrapib)虽能显著升高HDL-C,但并没有产生抗动脉粥样硬化和减少心血管病事件的益处。因而促使人们开始特别关注HDL的功能,而非只注意血浆HDL-C浓度。
112.TG是致动脉粥样硬化的独立危险因素吗?
TG与冠心病的相关性一直存在争议。对流行病学调查资料进行单因素分析,观察到血浆TG水平与冠心病患病率和病死率呈正相关;但进行多因素分析观察发现血浆TG水平与冠心病的关系不存在。近年来,对高甘油三酯血症在动脉粥样硬化中的意义的认识正在加深。早期FHS研究认为,血浆TG水平是50岁以上人群发生冠心病的独立危险因素。Stampfer等研究提示血浆TG水平是心肌梗死发生的独立危险因素。冠脉造影研究提示富含TG脂蛋白与冠脉狭窄程度呈显著正相关。也有研究发现,血浆TC水平不高时,TG浓度与冠心病的关系不明显,而在血浆TC升高的基础上,TG水平对冠心病的患病率和病死率的影响却十分显著。
饮食中脂肪以TG存在,吸收后以乳糜微粒循环于血中,餐后12h后从血中消除,血TG恢复至原有水平,TG以VLDL循环于血中,VLDL如转变为小而致密的低密度脂蛋白(sd LDL)则致动脉粥样硬化能力增高。PROVE IT-TIMI 22研究分析显示:血清TG>200mg/dl(2. 26mmol/L),即使LDL-C<70mg/dl,仍与死亡、心肌梗死、急性冠脉综合征的风险增高56%相关。近年提出所谓致动脉粥样硬化性脂蛋白谱(atherogenic lipoprotein profile,ALP)的新观点。认为富含TG的脂蛋白(TRL)与富含胆固醇的脂蛋白(CRL)之间通过脂质交换机制达到平衡。通过脂质交换机制,LDL-C大小及分型比例受TG水平的控制。当TG增高时,LDL-C亚型分布,s LDL增加而且HDL-C也减少,形成高TG、HDL-C低下及sd LDL的三联征(即ALP),ALP具有极强的致动脉粥样硬化作用。
113.家族性混合型高脂血症(FCHL)与冠心病有何关系?
1973年Goldstein等发现FCHL是早发心肌梗死幸存者中最常见的血脂代谢异常。血浆TG、TC和ApoB升高是其常见表现形式。VLDL在肝脏分泌的增加以及TG富集的脂蛋白残基(如CM及VLDL残基)清除延迟均是血浆TG、TC和ApoB升高的原因之一。研究发现VLDL1和VLDL2过度分泌以及循环系统中VLDL1的增加将导致FCHL个体血浆TG升高。FCHL个体有胰岛素抵抗和SLDL颗粒占优势的特征。脂肪组织是循环系统中自由脂肪酸的主要供体,同时血浆高水平自由脂肪酸将导致骨骼肌中葡萄糖摄取降低,并增加肝脏脂蛋白的合成。因此,脂肪、肌肉组织以及肝脏均可作为基因差异显示的候选组织或器官。
114.FCHL与哪些基因有关?
最初Goldstein等认为TG和TC升高呈现的家族聚集性及TG的双峰分布提示FCHL的遗传模式为常染色体显性遗传。几个特定人群的研究显示高ApoB血症和高甘油三酯血症存在隐性遗传模式。研究显示FCHL、家族性异常β脂蛋白血症、家族性脂质异常性高血压、X综合征的表型特征相似。不同人群的研究显示FCHL存在多个遗传连锁位点,因此FCHL为多基因遗传。
目前已发表了3个FCHL家系的基因组筛查资料。首先在芬兰隔离人群、荷兰及墨西哥人群均证实FCHL与1q21-23区域连锁。最近采用定位克隆策略,在美国、芬兰及荷兰人群证实位于该区域编码上游转录因子1(USF1)的基因为FCHL的致病基因,其他前瞻性研究也证实该基因与糖尿病性状相关。研究发现USF1基因通过刺激脂肪酸的合成作用于VLDL-TG的代谢途径,从而影响VLDL、ApoB、TC及TG的水平。目前,FCHL家系血浆总胆固醇或甘油三酯表型的全基因组扫描及候选基因筛查提示以下连锁位点:1p31、2p、2q31、4p、6q、8p22、8q23、10p、10q、11q23、11p、12p13、16p12、16q24、17p11、19q、20q13、21q21、22q13。有关FCHL家系SLDL颗粒表型的遗传连锁位点为:9p、11q、14q与16q。
采用参数模型进行分析,证实FCHL家系与1q21-23区域连锁。该分析方法的优点是利于显性基因的检测,并可避免外显率降低。虽然该区域涵盖Apo A2基因,但随后的候选基因分析并未发现FCHL与Apo A2基因相连锁。荷兰家系则采用非参数连锁分析方法,该方法揭示了几个可能的遗传连锁位点。荷兰FCHL家系的入选标准为TC>615mmol/L和(或)TG>213mmol/L,除外体重指数>30kg/m2、2型糖尿病、甲状腺功能减退、肾功能不全、肝病及降脂治疗者。该家系还证实了11p的连锁区域,而另一连锁区域1p31则涵盖了肥胖基因(瘦素受体基因)可调控血浆瘦素水平。但荷兰人群却未证实FCHL与1q21-23连锁。诊断标准、分析方法及人群的异质性也可能是原因之一。
美国人群研究证实FCHL与1q21-23同样连锁(峰值遗传标记为D1S104),而且也证实与11q22-23区域的Apo A1-C3-A4基因簇相连锁。FCHL的诊断和遗传分析方法与芬兰人群相同。研究个体中有2型糖尿病、肥胖及降脂治疗者。对FCHL家系的表型分析,已在中国FCHL人群证实ApoB与脉压相关,并发现FCHL个体代谢综合征患病率为61%。
目前与FCHL表型相关的候选基因包括:脂蛋白脂酶基因、Apo A1-C3-A4基因簇、肝酯酶基因(HL)、一氧化氮合酶基因、过氧化物酶体增殖物活化受体γ(PPARγ)、肿瘤坏死因子受体超家族成员1B(TNFRSF1B)、卵磷脂胆固醇酰基转移酶基因(LCAT)、锰过氧化物歧化酶(SOD2)以及脂肪酸结合蛋白2基因(FABP2)等。这些基因并非FCHL的主要调控基因。而VLDL受体、LDL受体和ApoB基因与FCHL均未显示相关。虽然FCHL个体近1/3的患者表现为脂蛋白脂酶活性异常,但仍有一些连锁分析并未显示FCHL与脂蛋白脂酶基因相关,说明LPL基因可能是FCHL的修饰基因。荷兰研究发现FCHL人群ApoB表型与1p21连锁,其他研究证实该染色体区域的遗传标记D1S1627与血浆瘦素水平相关,暗示瘦素受体基因DNA的变异是可能的影响因素之一。然而候选基因策略仍是研究修饰基因的有效工具。不同的结论可能是样本量、遗传异质性、种族差异或分析策略不同所致。
四、血脂异常的临床诊断
115.如何对受检者采样才能准确测量血脂水平?
(1)空腹12h(可少量饮水)后取前臂静脉血(只查TC时可以不空腹)。
(2)取血前应有2周保持平时的饮食习惯,近期内无急性疾病、外伤、手术等。
(3)取血前24h内不饮酒,不做剧烈运动。
(4)取血前最好停止应用影响血脂的药物(如血脂调节药、避孕药、某些降血压药、激素等)数天或数周,否则应记录用药情况。
(5)除卧床的患者外,一律以坐位5min后取血。
(6)止血带使用不超过1min,静脉穿刺成功后即松开止血带,让血液缓缓吸入针管。
(7)由于血脂的个体内变动较大,最好测2~3次(间隔1周),取平均值。
(8)建议采用TC、TG、HDL-C及LDL-C四项指标。上述四项一律采用血清测定。
(9)复查:如首次检测发现异常则宜复查禁食12~14h后的血脂水平,1~2周血清胆固醇水平可有10%的变异,实验室的变异容许在3%以内,在判断是否存在高脂血症或决定防治措施之前,至少应有两次血标本检查记录。
(10)有些患者空腹血脂正常,但餐后血脂明显升高,属于血脂调节异常,对怀疑为此类患者建议复查餐后血脂。
116.采样后标本应如何处理?
(1)血标本应尽快送实验室,室温下静置30~45min后离心(最多不得超过3h);及时吸出血清,在密闭的小试管中保存。
(2)血清放在4℃冰箱中,测定值在3d内稳定。如不能在3d内分析,应贮存在- 20℃冰箱中,可稳定数周。长期贮存则应在- 70℃以下。血清不可反复冰冻、融化,其中LDL-C值最不稳定。
117.不同时间检测血脂水平会有差异吗?
不同的季节抽血测定血脂时,往往会发现血脂结果差异较大,这是因为:①人们在不同的季节所摄入食物的数量和质量有很大的不同。如炎热的夏季人们喜欢清淡饮食,而寒冷的冬天食用肉类和脂类食物较多。②人体内部的生理、生化过程均随周围环境的变化而发生周期性改变。如夏季代谢较快,而冬季代谢较慢。因此,同一患者夏季血脂水平可能较冬季血脂水平低。
118.血脂水平分层的标准是什么?
与西方人相比,中国人的血脂水平比欧美人低25%~30%。如果按照国外的血脂标准,中国人的血脂多数只是轻中度升高,因此2007年我国正式发布由多个学科联合制定的《中国成人血脂异常防治指南》,既吸收了国际上循证医学的证据和经验,又结合我国人群的特点。在具体标准上有别于国际指南,对适应我国心血管病防治形势的需要,加强心血管病的防治具有十分重要的指导意义(表4-14)。
表4-14 血脂水平分层标准表4-14 血脂水平分层标准

119.血脂异常危险分层的标准是什么?
首先分清血脂异常是原发性的还是继发性的。前者则根据临床上是否已有冠心病或其他部位动脉粥样硬化性疾病及有无危险因素,结合血脂水平,全面评价,决定饮食治疗和生活方式调节的方法并给予指导,决定是否需要药物治疗及选择药物和制定血脂目标水平。属后者则诊治其原发病,不参与危险分层。2007年《中国成人血脂异常防治指南》引入了心血管病综合危险的概念,按照有无冠心病及其等危症、有无高血压及其他心血管病危险因素,并结合血脂水平,综合评估心血管病的发病危险,从而指导临床血脂异常的干预(表4-15)。
我国人群血脂增高不仅增加冠心病发病危险,还增加了缺血性脑卒中的发病危险。如果TC<200mg/dl,且不具备其他的危险因素,心血管疾病及脑卒中的风险将大大降低。如果TC为200~239mg/dl,冠心病的危险度将是TC<200mg/dl者的2倍。如果TC≥240mg/ dl,冠心病的危险度比前者提高2倍以上,并且此时需检查血清LDL-C水平。LDL-C水平越高,冠心病的危险度越高。LDL-C水平在危险分层中要优于TC水平。目前认为LDL-C<100mg/dl最好,但并不是每个人必须如此。如果没有任何危险因素稍高一点也无妨。一般影响LDL-C水平的危险因素包括:吸烟、高血压、HDL-C过低、糖尿病、早发缺血性心血管病家族史及高龄。HDL可运载血液中1/5~1/3的胆固醇。据统计,男性的HDL-C平均水平为40~50mg/dl,女性为50~60mg/dl。HDL-C≥60mg/dl时被认为对心脏有保护作用,HDL-C <40mg/dl时将增加冠心病及脑卒中的危险。TG升高常见于肥胖患者。TG≥150mg/dl时显著增加冠心病及脑卒中的危险。ATPⅢ认为降低TG治疗比升高HDL-C更重要。
表4-15 血脂异常危险分层方案

其他危险因素包括:年龄(男≥45岁,女≥55岁)、吸烟、低HDL-C、肥胖和早发缺血性心血管病家族史。冠心病等危症包括糖尿病、缺血性脑卒中、症状性颈动脉病、腹主动脉瘤、周围动脉疾病、高血压或正在接受降压药物治疗合并≥3项缺血性心血管病危险因素者
五、血脂异常的预防与治疗
120.预防及治疗血脂异常有何意义?
与一般发达西方国家不同,目前我国很多地区,尤其在内地农村,人群中高脂血症尚不十分多见,因此并未引起重视。随着当前经济的发展、人们生活水平的提高,导致部分人群饮食结构不均衡;另外医疗水平的提高使平均寿命增加,冠心病、高血压、糖尿病等老年病也相应增多,从而血脂异常的患者正逐渐增多,由血脂异常引起的一系列疾病也增多,并可加重患者原有的基础疾病,给社会和个人都造成负担,因此应重视对高脂血症,包括高胆固醇血症、高甘油三酯血症和低高密度脂蛋白血症的积极预防。
从临床流行病学一级冠心病预防(临床上未发现冠心病或其他部位动脉粥样硬化性疾病者)及二级冠心病预防(临床上已发生冠心病或其他部位动脉粥样硬化性疾病者)等大量资料已无可争辩地证实TC或LDL-C升高是冠心病最重要的独立危险因素之一。而各种治疗干预,特别是他汀类对降低TC或LDL-C,从而降低冠心病患病率、病死率及粥样斑块的回缩具有肯定的疗效。因此冠心病事件从某种角度来说是可以预防的,冠心病患者即使总胆固醇水平在“正常”范围,仍可从降脂治疗中获益。同时,血脂水平的控制对高血压、脑卒中、糖尿病都有预防和治疗作用。
121.如何预防血脂异常?
预防措施以饮食控制为主,多食用蔬菜、水果、杂粮类高纤维食品,适当地食用蛋类、瘦肉,控制盐、食用油的量(盐<6g/d,食用油<25g/d),尽可能少食用高脂肪、高热量的食品,如各类糕点、糖果(具体饮食调节方式见后)。另外还包括其他非药物性的生活方式调节措施,如加强锻炼、控制体重、戒烟、戒酒。这些方法还需要依靠多种途径进行广泛和反复的健康教育,并与整个心血管疾病及其他慢性病防治的卫生宣教相结合,目的是使人群中血脂保持在较低水平或降低,以普遍提高健康水平。
122.血脂异常患者开始调脂治疗及药物治疗的标准及其目标值是什么?
调脂治疗的主要目的是防治动脉粥样硬化性心血管病,因此在治疗前需要评估心血管病的危险。我国人群流行病学资料表明,高血压对我国人群心血管病的致病作用强于其他危险因素。根据心血管病的综合危险决定开始干预的切入点和干预的强度,成为新指南的基点,不同的危险人群开始药物治疗的LDL-C水平以及需达到的目标值有很大的不同(表4-16)。
表4-16 血脂异常患者开始调脂治疗的TC和LDL-C值及其目标值

极高危患者包括:心血管病合并①多重危险因素(特别是糖尿病);②严重及未得到很好控制的危险因素(特别是长期吸烟);③代谢综合征;④脑卒中
123.血脂异常的治疗原则是什么?
(1)根据血脂异常的类型结合血脂水平及是否已有冠心病或冠心病等危症以及有无心血管危险因素,进行全面评价,决定调脂方案,分层达标,将血脂控制在合适的靶目标水平。
(2)综合处理各种心脑血管危险因素,防治心脑肾血管粥样硬化事件。
(3)由于血脂异常与饮食和生活方式有密切关系,所以饮食治疗和改善生活方式是血脂异常治疗的基础措施。无论是否进行药物调脂治疗都必须坚持控制饮食和改善生活方式。
(4)提高生存率和生活质量。
(5)选择合适的调脂药物,需要定期地进行调脂疗效和药物不良反应的监测。
124.目前调脂治疗的观点有哪些改变?
见表4-17。
表4-17 调脂治疗观点的改变

125.目前国内常用的调脂药有哪些?作用机制分别是什么?
(1)他汀类:具有竞争性抑制细胞内胆固醇合成早期过程中限速酶的活性,继而上调细胞表面低密度脂蛋白(LDL)受体,加速血浆LDL的分解代谢,此外还可抑制VLDL的合成。因此他汀类药物能显著降低TC、LDL-C和ApoB,也降低TG水平和轻度升高HDL-C。此外,他汀类还具有稳定斑块、抗炎、保护血管内皮功能等作用,这些作用可能与冠心病事件的减少有关。近20年来临床研究显示,他汀类是当前防治高胆固醇血症和动脉粥样硬化性疾病非常重要的药物。
国内已上市的他汀类药物有:瑞舒伐他汀、阿托伐他汀、辛伐他汀、普伐他汀、洛伐他汀和氟伐他汀。他汀类药物使LDL-C降低18%~55%;HDL-C升高5%~15%;TG降低7%~30%(各类他汀类药物的标准剂量降LDL-C幅度见表4-18)。另外,国产中药血脂康胶囊含有多种天然他汀成分,其中主要是洛伐他汀,可使TC降低23%,LDL-C降低28. 5%,TG降低36. 5%,HDL-C升高19. 6%。
表4-18 各类他汀类药物的标准剂量降脂幅度

(2)贝特类:亦称苯氧芳酸类药物。其作用机制是激活过氧化酶体激活型增殖体受体(PPAR)增强脂蛋白酶的作用,使血中富含TG的CM、VLDL加速降解,降低血中TG水平,进而降低s LDL水平。常用剂量可使TG降低40%~50%,HDL-C升高20%。对轻、中度升高的LDL-C也有所下降。国内常用的贝特类有微粒化非诺贝特(力平脂)、苯扎贝特(必降脂)、吉非贝齐(诺衡)。贝特类药物主要适用于TG升高为主的患者。
(3)烟酸:属B族维生素,当用量超过作为维生素作用的剂量时,可有明显的降脂作用。烟酸的降脂作用机制尚不十分明确,可能与抑制脂肪组织中的脂解及减少肝脏中VLDL合成和分泌有关。已知烟酸能增加Apo AⅠ和Apo AⅡ的合成。
烟酸有速释剂和缓释剂两种剂型。速释剂不良反应明显,一般难以耐受,现多已不用。缓释型烟酸片不良反应明显减轻,较易耐受。轻、中度糖尿病患者坚持服用,也未见明显不利作用。烟酸缓释片常用量为1~2g,1/d。一般临床上建议,开始用量为0. 375~0. 5g,睡前服用;4周后增量至1g/d,逐渐增至最大剂量2g/d。烟酸可使TC降低5%~20%,LDL-C降低5%~25%,TG降低20%~50%,HDL-C升高15%~35%。适用于高甘油三酯血症,低高密度脂蛋白胆固醇血症或以TG升高为主的混合型高脂血症。
(4)胆固醇吸收抑制药:胆固醇吸收抑制药依折麦布(ezetimibe)口服后被迅速吸收,且广泛的结合成依折麦布-葡萄糖苷酸,作用于小肠细胞的刷状缘,有效地抑制胆固醇和植物固醇的吸收。由于减少胆固醇向肝脏的释放,促进肝脏LDL受体的合成,又加速LDL的代谢。
常用剂量为10mg/d,使LDL-C约降低18%,与他汀类药物合用对LDL-C、HDL-C和TG的作用进一步增强,未见有临床意义的药物间药动学的相互作用,安全性和耐受性良好。考来烯胺可使此药的曲线下面积增大55%,故两者不宜同时服用,必须合用时须在服用考来烯胺前2h或后4h服此药。环孢素可增高此药的血药浓度。
(5)其他调脂药
①普罗布考:此药通过渗入到脂蛋白颗粒中影响脂蛋白代谢,产生调脂作用。可使血浆TC降低20%~25%,LDL-C降低5%~15%,而HDL-C也明显降低(可达25%)。主要适用于高胆固醇血症尤其是纯合子型家族性高胆固醇血症。该药虽使HDL-C降低,但可使黄色瘤减轻或消退,动脉粥样硬化病变减轻,其确切作用机制未明。有些研究认为普罗布考虽然降低了HDL-C水平,但它改变了HDL-C的结构和代谢功能,提高了HDL运载胆固醇到肝脏进行代谢的能力,因此更有利于HDL-C发挥抗动脉粥样硬化的作用。普罗布考尚有抗氧化作用。常用剂量为0. 5g,2/d。
②ω-3脂肪酸:为长链多不饱和脂肪酸,主要包括廿碳五烯酸(EPA,C20:5n-3)和廿二碳六烯酸(DHA,C22:6n-3),二者为海鱼油的主要成分,制剂为其乙酯,高纯度的制剂用于临床。ω-3脂肪酸制剂降低TG和轻度升高HDL-C,对TC和LDL-C无影响。当用量为2~4g/d时,可使TG下降25%~30%。主要用于高甘油三酯血症;可与贝特类合用治疗严重高甘油三酯血症,也可与他汀类药物合用治疗混合型高脂血症。ω-3脂肪酸还有降低血压、抑制抗血小板聚集和炎症的作用,改善血管反应性。GISSI研究对心肌梗死后患者用ω-3脂肪酸(800mg/d)治疗3. 5年,与安慰剂组比较,全因死亡危险降低20%,冠心病死亡危险降低30%,猝死危险减少45%。与他汀类药物或其他降脂药合用时,无不良的药物相互作用。ω-3脂肪酸制剂(多烯酸乙酯)中的廿碳五烯酸(EPA)和廿二碳六烯酸(DHA)的含量应大于85%,否则达不到临床调脂效果。ω-3脂肪酸制剂的常用剂量为0. 5~1g,3/d。近来还发现ω-3脂肪酸有预防心律失常和猝死的作用。
126.各类调脂药物分别有哪些不良反应?
(1)他汀类:大多数人对他汀的耐受性良好,副作用通常较轻且短暂,包括头痛、失眠、抑郁以及消化不良、腹泻、腹痛、恶心等消化道症状。有0. 5%~2. 0%的病例发生肝脏转氨酶如谷丙转氨酶(ALT)和谷草转氨酶(AST)升高,且呈剂量依赖性。由他汀引起并进展成肝衰竭的情况罕见,减少他汀剂量常可使升高的转氨酶回落。当再次增加剂量或选用另一种他汀后,转氨酶常不一定再次升高。胆汁淤积和活动性肝病被列为使用他汀类药物的禁忌证。因此服用他汀类药物时应注意监测肝功能。
他汀可引起肌病,包括肌痛、肌炎和横纹肌溶解。肌痛表现为肌肉疼痛或无力,不伴肌酸激酶(CK)升高。肌炎有肌肉症状,并伴CK升高。横纹肌溶解是指有肌肉症状,伴CK显著升高超过正常上限的10倍(即10×ULN,表示酶学指标的正常上限升高倍数)和肌酐升高,常有褐色尿和肌红蛋白尿,这是他汀类最危险的不良反应,严重者可引起死亡。在安慰剂对照试验中,不同他汀类药物的肌肉不适发生率不同,一般在5%左右。有些患者无肌肉不适而有轻至中度的CK升高,由于CK升高不具特异性,与药物的关系须仔细分析后判定。接受他汀治疗的患者出现严重的肌炎(以肌肉疼痛、触痛或无力,通常伴CK水平高于10×ULN为特征)可导致横纹肌溶解、肌红蛋白尿和急性肾坏死,威胁生命。单用标准剂量的他汀类治疗很少发生肌炎,但当使用大剂量他汀或与其他药物合用时,包括环孢素、贝特类、大环内酯类抗生素、某些抗真菌药和烟酸类,肌炎的发生率增加。多数他汀类药物由肝脏细胞色素(cytochrome P-450,CYP450)进行代谢,因此同其他与CYP药物代谢系统有关的药物同用时会发生不利的药物相互作用。联合使用他汀类药物和贝特类药物有可能会增加发生肌病的危险,必须合用时要采取谨慎、合理的方法。他汀类药物忌用于孕妇。
(2)贝特类:这类药物常有的副作用为胃肠道反应,偶有皮疹、白细胞下降及转氨酶升高。
(3)烟酸:烟酸的常见不良反应有颜面潮红、高血糖、高尿酸(或痛风)和上消化道不适等。这类药物的绝对禁忌证为慢性肝病和严重痛风;相对禁忌证为溃疡病、肝毒性和高尿酸血症。缓释型制剂的不良反应轻,易耐受。
(4)胆固醇吸收抑制药:最常见的不良反应为头痛和恶心,CK和ALT、AST升高超过3× ULN的情况仅见于极少数患者。
(5)普罗布考:常见的副作用包括恶心、腹泻、消化不良等;亦可引起嗜酸细胞增多,血浆尿酸浓度增高;最严重的副作用是引起QT间期延长,但极少见,因此有室性心律失常或QT间期延长者禁用。
(6)ω-3脂肪酸:该类制剂的不良反应不常见,有2%~3%服药后出现消化道症状,如恶心、消化不良、腹胀和便秘;少数病例出现转氨酶或CK轻度升高,偶见出血倾向。有研究表明,每日剂量高至3g时,临床上无明显不良反应。
127.如何鉴别他汀类诱导的肝酶异常和肝病引起的肝酶异常?
他汀类诱导的肝酶异常通常具有以下特点:①呈剂量依赖性;②绝大多数转氨酶水平<3倍正常值高限(120U/L);③常见于开始治疗或增大剂量的开始3个月内;④绝大多数为孤立性无症状性转氨酶增高,与肝衰竭无明确关系;⑤一过性肝酶异常;⑥停药可迅速恢复。而肝病引起的肝酶异常无以上特点。
128.他汀类引起肝酶异常时应怎样处理?
处理措施包括:①合并严重肝损伤和肝功能不全者,不管转氨酶高低及其成因,均应立即停药并进行护肝处理。②他汀类所致无症状性孤立性转氨酶增高者轻度增加,无须停药;半个月内连续2次>2倍正常值高限(80U/L),减量或换药。③其他原因所致肝酶异常或慢性活动性肝病可继续用他汀。④联合使用保肝药物有助于医患沟通和减少医疗纠纷。
129.不同类型的血脂异常如何选择药物?
调脂治疗应在非药物治疗基础上,根据血脂异常类型及程度、患者疾病种类、危险因子、药物的作用机制与副作用以及调脂治疗的目标来选择用药。
(1)高胆固醇血症(ⅡA型):首选他汀类药物。常用剂量为瑞舒伐他汀5~10mg/d,阿托伐他汀10~80mg/d,辛伐他汀5~40mg/d,普伐他汀5~40mg/d,洛伐他汀10~80mg/d,氟伐他汀20~80mg/d,血脂康0. 3~0. 6g/d。
(2)混合型高脂血症(ⅡB型):①如果TG升高但<3. 4~4. 5mmol/L(300~400mg/dl),而TC或LDL-C很高,则首选他汀类。他汀类既有强力降低TC、LDL-C的作用,也有轻度降低TG的作用。对心血管病的高危或极高危患者伴显著的LDL-C水平,单纯增加他汀类剂量仍可能难以达标,可联合标准剂量他汀类与依折麦布、胆酸螯合剂或烟酸,进一步改善LDL-C的达标率。②如果TG显著升高,如>5. 65mmol/L(500mg/dl)以上,TC或LDL-C轻中度增高,有诱发急性胰腺炎的危险,则应首选贝特类,降低TG,改变sd LDL,升高HDL-C,从而改善致动脉粥样硬化表型,即前述的脂质三联征。严重高TG患者若伴有冠心病通常需要联合他汀类和贝特类(烟酸类)。③如果TC或LDL-C、TG均升高则选他汀类或贝特类。如果患者是冠心病或其他动脉动粥样硬化,则他汀类更好。
(3)高甘油三酯血症:首先强调非药物治疗,包括控制饮食、减轻体重,减少饮酒尤其应戒烈性酒等。如不能降低TG至4. 07mmol/L(360mg/dl)以下,宜选贝特类。如已确诊冠心病、其他心血管病或糖尿病患者,宜用贝特类,目标是将TG降至1. 7mmol/L(150mg/dl)以下。
(4)低高密度脂蛋白症:无冠心病或冠心病危险因素的孤立性低HDL水平患者,常见于素食人群中,这些人群的LDL水平及冠心病的发病率很低,因此孤立性低HDL水平而无其他冠心病危险因素存在的患者,除升高HDL水平外无须给予其他药物。多吃豆制品和少量饮葡萄酒(每日不超过100ml)可增加高密度脂蛋白胆固醇水平。他汀类、贝特类、烟酸都具有升高HDL-C的作用。药物升高HDL-C最明显的为烟酸可高达20%~30%,贝特类升高为20%,他汀类一般在10%左右。所以可根据患者血脂异常类型、危险程度来选择调脂药物。
(5)家族性混合型高脂血症(FCHL)患者首选普罗布考。
130.如何联合应用调脂药物?
为了提高血脂达标率,特别是对高危和极高危患者,同时降低不良反应的发生率,不同类别调脂药物的联合应用是一条合理的途径。由于他汀类药物作用肯定、副作用少、可降低总病死率以及有调脂外的多效性作用,联合调脂方案多由他汀类与另一种调脂药组成。
(1)他汀类药物与依折麦布:10mg/d他汀类药物与依折麦布联合应用,降低LDL-C的作用与80mg/d他汀类药物相当。降脂达标率由单用他汀类的19%提高到合用的72%,但不增加肝脏毒性、肌病和横纹肌溶解的发生,是提高LDL-C达标率的有效方法。
(2)他汀类与贝特类药物:此种联合治疗适用于混合型高脂血症患者,适合治疗有致动脉粥样硬化危险的血脂异常,尤其是糖尿病和代谢综合征伴有的血脂异常。合用时应高度重视安全性,密切监测ALT、AST和CK。
(3)他汀类与烟酸类药物:联合治疗可显著升高高密度脂蛋白胆固醇(HDL-C),而不发生严重的不良反应。由于烟酸增加他汀类药物的生物利用度,可能会增加肌病的危险,因此需监测ALT、AST、CK和血糖。
(4)他汀类与ω-3脂肪酸:可用于治疗混合型高脂血症。服用较大剂量的ω-3脂肪酸会增加出血危险和热卡摄入,不利于长期应用。
131.为什么临床上调脂首选他汀类药?
随着他汀类药物延缓动脉粥样硬化进程的研究,相继报道了缩写为“4S”即“WOS”、“CARE”、“LIPID”及“AFCAPS/TAXCAPS”的5个举世瞩目的研究,取得了调脂治疗的突破性进展。这5个用他汀类进行的大型长周期的冠心病一级、二级预防研究,取得了大致相似的结果,共同证实了他汀类调节血脂,主要是把TC或LDL-C水平降低20%~30%以上,可使冠心病的患病率及病死率明显降低。而且TC或LDL-C降得相当低的服药组未见脑出血、癌症、自杀、车祸及暴力事件所致的创伤性死亡事件增多。这5个研究被公认具有里程碑意义,奠定了他汀类调脂预防冠心病的基石。其后的一系列他汀类循证研究(包括我国的CCSPS)将调脂治疗引入他汀时代,使专业工作者都认同“调脂治疗冠心病,首要目标是降低LDL-C水平,降低LDL-C水平首选他汀类”。其中阿托伐他汀应用最广,适应证包括:心绞痛、非致死性心肌梗死、冠心病、心力衰竭、致死或非致死性脑卒中、某些类型的心脏手术及糖尿病。目前我国他汀类药物的应用存在不足、不规范的问题。
132.他汀类调脂药有哪些局限性?
他汀类药在调脂药中独占鳌头,但用他汀类长期治疗后仍有70%~80%的临床事件未获改善。为提高疗效,一些专家提出LDL-C水平应降得越低越好,至少应降低30%~40%。在我国进行的两次调脂达标调查研究证实,即使服用了他汀类药物,其达标率仍不高。他汀类药物剂量加倍,LDL-C水平的降幅只能再额外增加6%,调脂治疗中依靠增加他汀类药物剂量,进一步获得降脂疗效有限,而安全性问题却明显增多。很少有他汀类药物能将LDL-C水平降到1. 8mmol/L以下。因此,增加他汀类药物剂量的强化降脂,不是调脂提高疗效的唯一方法,也不是最好的方法。
133.冠心病患者如何进行调脂治疗?
动物和人体的饮食和药物干预显示,LDL-C降低的幅度与动脉粥样硬化病变的稳定和逆转有关,这进一步支持了LDL-C“低一点,好一些”的观点,特别是在已经明确心血管病的患者中。理论上,所有人都应该将LDL-C维持在50mg/dl的“新生儿”水平,以预防动脉粥样硬化。
依据两项研究(TNT、IDEAL研究),对所有冠心病和有其他动脉粥样硬化临床证据的患者,应将LDL-C<100mg/dl作为目标值;此外,LDL-C<70mg/dl也是合理的。对稳定性冠心病患者将LDL-C降至低于目前推荐的目标值,仍可显著获益。
134.“粥样斑块”消退LDL-C需下降多少?
据统计多数急性心肌梗死是由轻度狭窄的不稳定斑块引起,其中狭窄<50%的占68%,50%~70%的狭窄占18%,狭窄>70%的占14%。对冠心病患者10年随访研究(冠脉造影)证明:LDL-C下降,冠脉“粥样斑块”病变进展延缓、冠脉造影已有病变消退、临床事件下降约50%。阻止冠脉粥样斑块进展,LDL-C需下降44%。通过冠脉内超声(IVUS)研究平均LDL-C水平与斑块体积百分数(PAV)变化的相关性结果表明:当LDL-C降至76mg/dl时,斑块处于稳定状态;<76mg/dl时,斑块才会逐渐缩小。
135.什么是调脂治疗三步走策略?
(1)控制血脂代谢紊乱:开始施行调脂治疗,最先降低的是血浆中的脂质水平。根据浓度梯度水平LDL-C将从高浓度的血管壁转运至低浓度的血浆中,从而使血管壁中LDL-C的浓度降低。
(2)稳定/缩小粥样斑块:当血管壁中的LDL-C水平降低时,LDL-C又从高浓度的斑块中转运至低浓度的血管壁中,使斑块中的LDL-C降低,从而达到稳定、缩小斑块的目的。
(3)减少心脑血管事件:当粥样斑块稳定、缩小时,心血管事件明显减少。
从三步走的策略中可以进一步明确,血浆LDL-C水平降低到一定程度可起到稳定、缩小斑块、减少心血管事件发生的作用。
136.糖尿病患者调脂治疗的重点是什么?
(1)以LDL-C为首要治疗目标:首选他汀类,LDL-C水平降低30%~40%。
(2)以甘油三酯血症为治疗目标:TG为150~199mg/dl时采用非药物治疗,包括治疗性饮食、减轻体重、减少饮酒、戒烈酒等。TG水平在200~499mg/dl时用贝特类药物。
(3)以低HDL-C血症作为治疗目标:HDL-C低于40mg/dl是冠心病的独立预测因素。HDL-C低的患者如果LDL-C水平较高,治疗的首要目标是LDL-C。LDL-C达标后,当有高甘油三酯血症时,下一个目标是纠正低HDL-C。治疗性生活方式的改变包括戒烟、减轻体重、减少饱和脂肪和胆固醇摄入以及增加不饱和脂肪摄入、规律运动。生活方式治疗未能达标时加用药物治疗,选用贝特类或烟酸类。
137.儿童血脂异常的治疗有什么特点?
目前推荐对儿童高胆固醇血症首选胆酸螯合剂(考来烯胺或考来替泊),所用剂量应因人而异,一般主张从小剂量开始,逐渐增加药物剂量,以到达理想的降低血浆胆固醇水平的效果。他汀类如阿托伐他汀、辛伐他汀等已批准用于儿童严重高胆固醇血症的治疗。
138.老年人的调脂治疗应注意哪些方面?
PROSPER研究与其他大规模的临床试验证实,调脂治疗防治冠心病的临床益处不受年龄的影响,对老年心血管危险人群同样应进行积极的调脂治疗。由于老年人罹患心血管病的绝对危险度高于一般成年人,调脂治疗的收益可能较好。在肝肾功能正常的老年人采用的调脂药物的剂量一般无须特别考虑。但由于老年人常患多种慢性疾病需服用多种药物治疗,加之不同程度的肝肾功能减退及药物的代谢动力学改变,易发生药物相互作用和不良反应。因此,降脂药物剂量的选择需要个体化,起始剂量不宜太大,在监测肝肾功能和肌酶的条件下合理调整药物用量。在出现肌无力、肌痛等症状时需与老年性骨、关节和肌肉疾病鉴别,及时监测血清CK水平。
139.如何进行非药物治疗措施?
血脂异常与饮食和生活方式有密切关系,饮食治疗和改善生活方式是治疗血脂异常,提高达标率的基本措施。有些患者即使采用了正规调脂治疗,但其生活方式不健康(吸烟、高TC摄入、缺乏运动等),对其血脂水平的调控产生了负面作用,影响调脂治疗的达标。新的指南提出治疗性生活方式改变,并给予较多的具体指导意见,显示了非药物干预的重要性(表4-19)。
表4-19 治疗性生活方式改变(TLC)的基本要素

(1)调节饮食结构:控制总热卡量、减低脂肪,尤其是胆固醇及饱和脂肪酸的摄入量;适当增加蛋白质和糖类的比例;增加纤维、维生素的摄入;多吃水果、蔬菜。
(2)改善生活方式:减少饮酒和戒烈性酒、戒烟、有氧运动、减肥。目标:腰围男性<85cm、女性<80cm;体重指数男性<25kg/m2、女性<24kg/m2。Framingham子代研究资料表明,体重每增加2. 25kg,血清HDL-C水平即下降5%。体育活动不足是心脏病的主要风险因素。美国心脏协会建议最好每天保证至少30min的体育活动,如果无法每天坚持,至少应尽可能安排体育活动。不一定安排连续30min的运动量,可以分为每次10min或15min。规律的体育活动可提高部分人的高密度脂蛋白胆固醇水平,从而影响血胆固醇水平。体育活动还有助于控制其他心脏病风险因素,如超重、糖尿病、高血压等。有氧运动(利用氧气为大块肌群供应能量的运动)可提高心脏和呼吸频率,有助于心脏在静息及锻炼过程中更有效的工作。定期进行快走、慢跑、游泳等激烈的体育活动对肺功能也有好处。即使是轻微的活动,只要每天坚持,也同样对人体有益。步行、园艺、家务或跳舞等简单的活动也会让你受益匪浅。有研究表明每周运动1h以上者比每周运动少于1h者的血清HDL-C浓度高6~8mg/dl。吸烟可降低高密度脂蛋白胆固醇水平。多数研究资料显示,吸烟者比不吸烟者的血浆HDL-C浓度低3~5mg/dl。吸烟还会降低身体对体育活动的耐受性,使通过运动将胆固醇降到健康标准更加困难。令人欣慰的是,无论烟龄多长、烟瘾多大,只要戒烟,心脏病和卒中的风险就会降低。戒烟一年后,心脏病和卒中风险下降一半,然后风险继续下降,直到与非吸烟者一样。如果不吸烟,应避免暴露在二手烟中。如果有饮酒习惯,请注意适度饮酒。适度饮酒可升高HDL-C但这取决于肝脏是否能正常合成HDL。长期大量饮酒可损害肝脏功能,反而会造成血清HDL-C水平下降。
140.饮食治疗的主要内容是什么?
血脂异常,特别是血总胆固醇升高者,必须首先进行饮食治疗。即使服用调脂药物,也应以饮食治疗为基础,否则药物的疗效也将被无严格节制饮食所降低。长期坚持饮食疗法可使血脂下降10%甚至20%,轻度血脂异常者,不一定服药也可使血脂降至合适水平。通过控制饮食中的胆固醇和饱和脂肪酸含量的摄入,以有利于心血管病的其他危险因素如肥胖、糖尿病等的及时防治,并增加心血管的保护因素。
影响血清总胆固醇的主要营养成分是饱和脂肪酸及膳食胆固醇,以及因膳食热量的摄入与消耗不平衡而导致超重和肥胖。因此膳食治疗的主要内容是降低饱和脂肪酸及胆固醇的摄入量,控制总热量和增加体力活动来达到热量平衡,同时为防治高血压还应减少食盐摄入量。这是治疗血清胆固醇升高的第一步,同时也要贯穿在降脂治疗(包括药物治疗)的全过程。
141.如何制定饮食治疗的目标?
对高胆固醇血症进行膳食治疗的目的不仅是为了降低血清胆固醇,同时需要保持患者在其性别、年龄及劳动强度的具体情况下有一个营养平衡的健康膳食,还要有利于降低心血管病的其他危险因素,增加保护因素。由于高脂血症患者的膳食往往不平衡,因此膳食治疗的目标是对有关的营养成分规定一个限度,高血清胆固醇膳食治疗目标为:总脂肪<25%~35% kcal;饱和脂肪酸<7% kcal;多不饱和脂肪酸8%~10% kcal;单不饱和脂肪酸12%~14% kcal;糖类>55% kcal;蛋白质15% kcal左右;胆固醇<300mg/d,冠心病、糖尿病或高LDL-C患者<200mg/d。
此方案大体相当于目前我国大城市中年人群营养素平均摄入量,因此对高脂血症患者是可以做到的,其中最关键的是脂肪、饱和脂肪酸和胆固醇的摄入量。合理膳食是血脂异常治疗的基础,可使胆固醇降低2%~8%。至于蛋白质和糖类的热量百分比可以互有增减,例如蛋白质热量百分比为12% kcal,糖类热量百分比为58% kcal也可。热量百分比的计算方法:
脂肪(或脂肪酸)% kcal={[脂肪(或脂肪酸)摄入量(g)×9]/总热量(kcal)}×100%
蛋白质% kcal={[蛋白质摄入量(g)×4]/总热量(kcal)}×100%
糖类% kcal={[糖类摄入量(g)/总热量(kcal)]}×100%
142.中国人膳食成分中脂质的主要来源有哪些?
(1)总脂肪:肉类(尤其肥肉)、动物油脂、植物油(植物油固然能提供不饱和脂肪酸,但它和动物油一样能提供较高的热量,有些植物油也含一定量的饱和脂肪酸,故植物油也不应摄入过多)。
(2)饱和脂肪酸:家畜肉类(尤其是肥肉、肉皮)、动物油脂、奶油糕点等,这些食品中也含有丰富的胆固醇。一些植物性食品,如棕榈油、椰子油等饱和脂肪酸含量占大部分,但不含胆固醇。饱和脂肪酸摄入增多可明显升高血总胆固醇水平。患者如每天摄入肉类超过75g、蛋类每周超过4个,或食用油类煎炸食品每周达5~7次,或食用奶油糕点每周5~7次者,都应视为不合理的膳食,予以教育使之改正。
(3)胆固醇:蛋类(主要是蛋黄)、动物内脏(肝、肾、肚、脑等)、鱼子、海产食品(鱿鱼、墨鱼、干贝、蟹黄)等中含有。胆固醇饮食可升高血LDL-C水平。成人每日摄入的胆固醇不应超过300mg(相当于1个鸡蛋的胆固醇含量),如已患冠心病或其他动脉粥样硬化症,每日摄取的胆固醇应减少至200mg。如经常食用肥肉或动物内脏,虽然<75g/d,亦应予以引导,建议改用瘦肉(包括畜、鱼及家畜的瘦肉)。常见的高胆固醇食品和低胆固醇食品见图4-6、图4-7。

图4-6 常见的高胆固醇食品

图4-7 常见的低胆固醇食品
(4)反式脂肪酸:由于植物油有高温不稳定及无法长时间储存等问题,故将液态植物油氢化改变为固态成为反式脂肪酸。人们日常饮食中的反式脂肪酸主要来源于那些使用氢化油的“大户”,如植物性固体油脂,某些烘烤食品,如炸薯条、炸鸡块等快餐食品,沙拉酱等。另外还包括薄脆饼干、焙烤食品、谷类食品、面包、快餐(如法国油炸食物、炸鱼、洋葱圈、人造黄油特别是黏性人造黄油)。反式脂肪酸能升高LDL,降低HDL,因而增加冠心病的危险性。研究结果显示,对心血管疾病的发生发展,人造脂肪负有极大的责任,它导致心血管疾病的概率是饱和脂肪酸的3~5倍,甚至还会损害人们的认知功能。此外,人造脂肪还会诱发肿瘤(乳腺癌等)、哮喘、2型糖尿病、过敏等疾病,对胎儿体重、青少年发育也有不利影响。
(5)不饱和脂肪:存在于茶油、橄榄油、芥花子油、红花子油、葵花子油、玉米油和大豆油中。另外核桃油、花生油、大豆油里都含有不饱和脂肪酸,其中核桃油的不饱和脂肪酸高达92%以上。不饱和脂肪酸能使胆固醇酯化,降低血中胆固醇和甘油三酯,同时还能降低血液黏稠度,改善血液微循环。
143.不饱和脂肪酸为何能调节血脂?
不饱和脂肪分为单不饱和脂肪酸和多不饱和脂肪酸。橄榄油、茶子油、山核桃富含单不饱和脂肪酸。多不饱和脂肪酸根据不饱和双键的位置又分为ω-3和ω-6,深海鱼类富含ω-3,植物油如红花油、玉米油、葵花子油、大豆油等富含ω-6。多不饱和脂肪酸包含人体必需脂肪酸。尽管单不饱和脂肪酸和多不饱和脂肪酸也增加血浆胆固醇的合成,但可显著降低TC和LDL-C的水平。尤其是ω-3脂肪酸不仅能降低血胆固醇、低密度脂蛋白,也能降低甘油三酯,且并不降低高密度脂蛋白和促使低密度脂蛋白的氧化,故ω-3脂肪酸具有调节血脂、抗动脉硬化、抗血栓、降血压等防治心脑血管疾病的作用。
144.常见的调脂食品有哪些?
大部分水果、蔬菜、谷类及豆类为低脂食品,并且不含胆固醇。
(1)葡萄:葡萄、葡萄汁与葡萄酒一样含有一种白藜芦醇,是能降低胆固醇的天然物质。动物实验也证明,它能使胆固醇降低,还能抑制血小板聚集,所以葡萄是高脂血症患者最好的食品之一。
(2)苹果:苹果因富含果胶、纤维素和维生素C,有非常好的降脂作用。如果每天吃两个苹果,坚持1个月,大多数人血液中的低密度脂蛋白胆固醇会降低,而对心血管有益的高密度脂蛋白胆固醇水平会升高。实验证明,大约80%的高脂血症患者的胆固醇水平会降低。
(3)大蒜:大蒜是含硫化合物的混合物,可以减少血中胆固醇和阻止血栓形成,有助于增加高密度脂蛋白,使冠心病发作的危险减少。因此,经常食用大蒜,对高脂血症和冠心病有良好的防治效果,并可预防卒中的发作。但眼睛和胃有炎症者特别是溃疡病患者,不宜食用。
(4)韭菜:韭菜除了含钙、磷、铁、糖和蛋白、维生素A、维生素C外,还含有胡萝卜素和大量的纤维等,能增强胃肠蠕动,有很好的通便作用,能排出肠道中过多的营养,其中包括多余的脂肪。
(5)洋葱:在欧洲被誉为“菜中皇后”,其营养成分丰富,除不含脂肪外,含蛋白质、糖、粗纤维及钙、磷、铁、硒、胡萝卜素、硫胺素、核黄素、尼克酸、抗坏血酸等多种营养成分。洋葱是目前所知唯一含有前列腺素A的植物。这种物质是较强的血管扩张药,能舒张血管,降低血液黏稠度,增加冠状动脉血流量,还有降低和预防血栓形成的作用,并含有二烯丙基二硫化合物和部分氨基酸,具有降脂、降压,抗动脉粥样硬化和预防心肌梗死的功能。此外,生洋葱还有广谱杀菌作用。洋葱最适合中老年人食用,可每天吃100g左右。
(6)豆类:种类较多,如黄豆、黑豆、青豆、绿豆、豌豆、扁豆等,它们是人体蛋白质的良好来源,也是防治高血脂和冠心病的健康食品。可替代主食,由于含糖量极低,尤其适合糖尿病患者食用。
(7)蕈类:主要有蘑菇、香菇、草菇、平菇等高等菌类食物,是一种高蛋白质、低脂肪、富含天然维生素的健康食品。具有独特的保健作用,特别是香菇,具有降胆固醇作用,可防止脂质在动脉壁沉积,香菇素还有降压作用。高血压患者可将香菇煎水代茶喝。
(8)胡萝卜:富含果胶酸钙,与胆汁酸磨合后从大便中排出。身体要产生胆汁酸势必会动用血液中的胆固醇,从而促使血液中胆固醇的水平降低。
(9)燕麦:含有丰富的亚油酸和皂甙素等,可防治动脉粥样硬化。高脂血症是动脉硬化的重要危险因素之一,也是引起冠心病的重要原因。燕麦所含的脂肪中,主要成分是不饱和脂肪酸。经常吃莜面,可以明显降低血脂。
(10)玉米:玉米含有丰富的钙、磷、硒和卵磷脂、维生素E等,均具有降低血清胆固醇的作用。印第安人几乎没有高血压、冠心病,这主要是得益于他们以玉米为主食的缘故。
(11)坚果类:虽然脂质含量高,但大部分为不饱和脂肪酸,如杏仁、山核桃。
(12)海带:海带富含牛磺酸、食物纤维藻酸,可降低血脂及胆汁中的胆固醇。
此外,其他富含纤维素、果胶及维生素C的新鲜绿色蔬菜、水果和海藻,如芹菜、甘蓝、青椒、山楂、鲜枣、柑橘以及紫菜、螺旋藻等,均具有良好的降脂作用。
145.如何具体实施饮食治疗方案?
饮食防治的主要原则是降低饱和脂肪酸和胆固醇的摄入量,同时控制总热量和增加运动。
(1)低脂肪饮食:少食动植物油脂,减少饱和脂肪酸的摄入量和控制热量。植物油中也有一定量的饱和脂肪酸,并且能提供较高的热能,也要加以控制摄入量。在减少脂肪的摄入量时,需要补充必需脂肪酸。尽量不吃煎炸食物,食物中尽量少放油,尽量用低脂或不含脂肪的食物代替脂肪含量高的食物。美国心脏协会建议每日热量中总的脂肪占25%~35%,饱和脂肪低于7%,反式脂肪低于1%。
(2)限制胆固醇的摄入量:少食富含胆固醇的食品:如动物内脏、脑、鱼子、鱿鱼等海产动物食品。膳食中胆固醇含量不宜超过300mg/d。低密度脂蛋白胆固醇水平较高或正在服用降血胆固醇药物的人每日摄取的胆固醇量应低于200mg。
(3)补充优质的大豆蛋白质:为了减少胆固醇和脂肪摄入量,就要减少含胆固醇和脂肪高的肉类食品的摄入量,补充优质的大豆蛋白质是非常必要的。食用大豆蛋白可以有效地降低胆固醇,有益心血管健康。
(4)补充维生素和矿物质:多吃蔬菜和水果,补充维生素和矿物质。维生素和矿物质可促进新陈代谢,对防治血脂异常有积极作用。例如维生素B促进代谢,降低胆固醇的作用。维生素E减少血小板聚集,改善血液循环,预防心脑血管疾病。
(5)补充纤维素:纤维素有助于降低血液中胆固醇的含量,还可以减少脂肪的摄入量,减少甘油三酯。每天至少摄取25~30g膳食纤维,最好来自全麦、水果、蔬菜、豆类。
(6)补充卵磷脂、深海鲑鱼油:卵磷脂能降低血液中的胆固醇,分解脂肪酸,促进脂肪代谢,防止动脉粥样硬化,称为血液的清道夫。深海鲑鱼油主要作用就是降低脂肪、低密度脂蛋白、胆固醇,此外还有减缓血小板聚集,延缓血栓形成的作用,具有预防动脉粥样硬化,防止心脑血管疾病的重要功能。
(7)减少食盐摄入量:高血压和高血脂是互相影响的,为了防治高血压还应该减少食盐摄入量。
(8)少糖戒烟戒酒:糖、烟、酒都会提升脂肪和胆固醇的含量。
综上所述患者应以谷类为主食,粗细搭配。我国营养学家推荐玉米、燕麦,可与大米、面粉等配合食用。豆类、淡水鱼、植物油、含植物纤维素较多的绿色植物[如蔬菜、水果(苹果、香蕉等)]等都含胆固醇较少,应鼓励适当多吃。当然,患者还需严格控制体重,使每日从食物中获得的总热量能维持理想的体重。
饮酒可使血中的高密度脂蛋白升高,能加强防治高胆固醇血症的作用。饮酒量以每日摄入的酒精不超过20g(白酒不超过50g)为宜,葡萄酒较合适,但必须严格限制摄入量。如有高血压、糖尿病与肝胆疾病等则应戒酒。但饮酒对甘油三酯升高者不利,酒精除供给较高的热量外,还使甘油三酯在体内合成增加。因此,权衡利弊,对于防治心血管病而言,专家们多力主限酒或戒酒。
茶叶中所含的茶色素可降低血总胆固醇,防止动脉粥样硬化与血栓形成,绿茶比红茶更好。至于咖啡是否对血脂代谢有利则尚无定论。维生素C与维生素E可降低血脂,调整血脂代谢,它们在深色或绿色植物(蔬菜、水果)及豆类中含量颇高,这也是这些植物受推荐的重要原因。个人的饮食量与种类等尚需结合具体情况请医师指导和选用。
具体膳食控制方案见表4-20,这个方案的重点是根据上述食物来源来指导患者限制某些食物摄入量,并选择适当品种,同时考虑到有利于降低其他危险因素水平,如限盐、增加抗氧化维生素(蔬菜、水果)等。此控制方案列为对高脂血症膳食治疗的总体要求,实际应用时要针对患者的血清总胆固醇(或LDL-C)水平及其目前膳食存在的主要问题加以个体化。
表4-20 高脂血症膳食控制方案

146.血脂异常的治疗还有哪些措施?
其他调脂治疗措施有外科手术治疗、透析疗法和基因治疗等。外科手术治疗包括部分小肠切除和肝脏移植等,现已基本不用。基因治疗对单基因缺陷所致的家族性高胆固醇血症是一种有希望的治疗方法,但目前技术尚不成熟。
透析疗法是一种通过血液体外转流而除去血中部分LDL的方法,能降低TC、LDL-C,但不能降低TG,也不能升高HDL-C。这种措施降低LDL-C的作用也只能维持1周左右,故需每周重复一次。每次费用昂贵,且属于有创性治疗,甚至可能同时移出血液中的某些有益成分。因此不适用于一般的血脂异常治疗,仅用于极个别的对他汀类药物过敏或不能耐受者或罕见的纯合子家族性高胆固醇血症患者。
147.如何进行调脂治疗进程监测?
饮食与非调脂药物治疗后3~6个月复查血脂水平,如能达标即继续治疗,但仍需每6个月至1年复查1次,如持续达标可每年复查一次。药物治疗开始前应进行安全性检查(包括肌酶、肝酶等),开始后4~8周复查,如能达标,逐步改为每6~12个月复查一次,如血脂仍未达标则调整剂量或药物种类4~8周后复查,达标后延长为每6~12个月复查一次,未达标则考虑再调整用药或联合用药种类。在药物治疗时,必须监测不良反应,包括肝肾功能、血常规,必要时测定肌酶。
(张文娟 郭小梅)
参考文献
[1]中国成人血脂异常防治指南制定联合委员会.中国成人血脂异常防治指南.中华心血管病杂志,2007,35(5):390-413
[2]中华心血管病杂志编辑委员会血脂异常防治对策专题组.血脂异常防治建议.中华心血管病杂志,1997,25(3):169-175
[3] National Cholesterol Education Program(NCEP)Expert Panel on Detection,Evaluation,and Treatment of High Blood Cholesterol in Adults(Adult Treatment PanelⅢ). Third Report of the National Cholesterol Education Program(NCEP)Expert Panel on Detection,Evaluation,and Treatment of High Blood Cholesterol in Adults(Adult Treatment PanelⅢ)final report. Circulation,2002,106(25):3143-3421
[4]赵水平.《中国成人血脂异常防治指南》药物治疗部分解读.临床药物治疗杂志,2007,5(5):5-10
[5]裴卫东,张建,何冉,等.高脂血症家族遗传因素与心血管病危险因素的聚集性研究.高血压杂志,2001,9(2):94-96
[6]裴卫东,孙余华,柔卫军,等.家族性高脂血症家系血浆载脂蛋白B与代谢综合征得相关性研究.中华医学杂志,2005,85(5):313-317
[7]裴卫东.家族性混合型高脂血症临床诊断标准及遗传流行病学研究进展.高血压杂志,2001,9(2):173-174
[8]裴卫东,孙余华.家族性混合型高脂血症遗传易感基因的研究进展.中国循环杂志,2005,20(3):235-237
[9] Smith Jr SC,Allen J,Blair SN,et al. AHA/ACC Guidelines for secondary prevention for patients with coronary and other atherosclerotic vascular disease:2006Update. Circulation,2006,113(22):2363-2372
[10]陈灏珠.动脉粥样硬化和冠状动脉粥样硬化性心脏病//叶任高,陆再英主编.内科学.第6版.北京:人民卫生出版社,2004:263-302
[11]傅祖植.血脂异常和脂蛋白异常血症//叶任高,陆再英主编.内科学.第6版.北京:人民卫生出版社,2004:821-831
[12]傅祖植.代谢综合征//叶任高,陆再英主编.内科学.第6版.北京:人民卫生出版社,2004:813-814
[13]叶平,江瑛,尹先东,等.血脂和代谢//胡大一主编.心脏病学实践2008---规范化治疗.北京:人民卫生出版社,2008:307-337
第三节 吸 烟
一、概 述
148.香烟燃烧后的烟雾中含有哪些有害物质?
香烟燃烧后的烟雾中含有4000多种有害物质,主要有尼古丁、烟焦油、多环芳香烃、酚、β-萘胺、苯并芘、亚硝胺、吲哚、一氧化碳、氢氰酸、乙醛、丙烯醛、氨、肼、甲醛等化学物质,及镉、镍、砷、铅、钋等元素,从现代医学观点来看可分为四大类。
(1)一氧化碳:在香烟烟雾中的浓度约万分之四,与红细胞的结合力为氧和红细胞结合力的210倍,所以一氧化碳被吸入人体后,红细胞输送氧气的能力会降低,而使体内持续较长时间的慢性缺氧。
(2)尼古丁:进入人体后会产生如下作用:四肢末梢血管收缩、心跳加快、血压上升、呼吸变快、精神状况改变(变得情绪稳定或精神兴奋),并促进血小板凝集,这是造成心血管阻塞、高血压、卒中等心血管疾病的主要帮凶。
(3)刺激性物质:这些物质不但会对眼睛、鼻腔和咽喉产生刺激,也会刺激支气管黏膜下腺体的分泌,导致急性支气管炎及慢性支气管炎。
(4)致癌物质:香烟的致癌物质有四十余种,除公认的致癌物质尼古丁以外,烟雾中含有较多的放射性元素,它们在吸烟时挥发,并随烟雾被人体吸收,在体内积蓄,不断地释放α射线,从而损伤机体组织细胞,对人体免疫力造成破坏,为癌细胞生长创造环境。
149.香烟有哪些种类?“三低烟”是否降低吸烟的危害?
我国国家标准规定,香烟盒标焦油量分小于10mg、10~15mg、大于15mg三个等级;烟气烟碱量分小于0. 4mg、0. 4~1. 0mg、大于1. 0mg三个等级;烟气一氧化碳量分小于10mg、10~15mg、大于15mg三个等级。低焦油、低烟碱和低一氧化碳合称“三低烟”。
焦油是一种细小颗粒状物质,含苯并芘、7,12-苯蒽甲酯、亚硝胺等致癌物,在香烟烟气中毒性最强、危害最大。烟碱也叫尼古丁,对人体中枢神经有强烈刺激和麻醉作用,会使人成瘾。一氧化碳是香烟烟气中含量较多的气体,进入人体后会与血红蛋白结合,严重削弱红细胞携氧能力,可促发心肌梗死、卒中等心脑血管疾病。
调查显示,70%烟民倾向选择“三低”烟;56. 83%认为“抽低焦油烟对健康危害小,较安全”。但事实并非如此。美国历时6年对94万人进行的跟踪调查显示,吸低焦油、中焦油和高焦油烟者,死于肺癌的风险一样,只有从不吸烟和戒烟多年者患肺癌风险显著偏低。英国研究发现,1971~1991年,英国烟草标准焦油量大幅降低,但这期间男烟民的肺癌死亡率却明显上升。
“三低烟”比普通烟口感淡,很多人吸这种烟时会大口吸且吸得深,这就使烟气中的有害物质更多地进入肺深处。认为“三低烟”安全的烟民还会毫无顾忌地增加吸烟量,结果反而使吸入有害物质的总量增加。再者,香烟烟气中除焦油、烟碱、一氧化碳外,还有苯、甲醛、肼、亚硝基化合物、1,3-丁二烯及放射性元素等同样具有致癌性的物质,“三低烟”中这些物质的含量可能仍然较高。
即使不改变吸烟习惯和吸烟量,“三低烟”中有害物质的含量也足以对人体产生不可忽视的毒性。因此,要远离吸烟相关的疾病危险只有彻底戒烟,并非换吸“三低烟”。《国际烟草控制框架公约》第11条明确指出:“低焦油”、“低烟碱”、“淡味”、“柔和”等用语是虚假的和误导性的。
150.什么是二手烟?二手烟怎样危害人体?
二手烟又称被动吸烟,即不抽烟的人吸取其他吸烟者喷吐的烟雾的行为。一般说来被动吸烟15min以上时,就可以认为二手烟现象成立。
二手烟实际上由两种烟雾构成,一种是吸烟者呼出的烟雾,称为主流烟;一种是香烟燃烧时所产生的烟雾,称为分流烟。不吸烟的人无论吸入哪种烟雾,都算二手烟。由于吸烟人群较大,绝大多数人不可能完全避免接触香烟的烟雾,因而二手烟现象是非常普遍的。
研究结果也显示,香烟烟雾中的四大类有害物质对烟民和二手烟吸入者的毒害是相同的。更值得注意的是,分流烟中的一些有害物质比主流烟含量更高,如一氧化碳,分流烟是主流烟的5倍;焦油和烟碱是3倍;氨是46倍;亚硝胺(强烈致癌物)是50倍。吸二手烟对身体影响与吸烟者相似,因为对吸二手烟者的尿检发现,他们的小便中也含有尼古丁等物质的代谢物。
美国伊利诺伊大学流行病学家斯泰纳领导的研究小组在2007年的《美国公共卫生杂志》上撰文认为,对22项从美国、加拿大、欧洲、印度、日本和中国等国家和地区收集来的有关“二手烟”污染的调查数据进行分析后,发现那些在被二手烟严重污染场合工作的非吸烟者,患肺癌的风险不亚于主动吸烟者。因此,必须重视二手烟的公共卫生问题,限制吸烟者在指定的吸烟区吸烟十分必要。
151.目前吸烟在我国及世界范围内的流行病学现状怎样?
调查数据显示,中国吸烟人数高达3. 5亿,是世界上吸烟人口最多的国家,也是世界上最大的烟草生产国和消费国。中国每天有5. 4亿人受被动吸烟的危害。
世界卫生组织指出:中国每年因与烟草有关的疾病而死亡的人数在100万左右,如果吸烟率保持不变,这个数字将在2020年前增长到220万。
无烟草青少年运动组织提供的资料显示,我国约有1. 8亿儿童生活在二手烟的环境中,40%~80%的儿童在家里也受到二手烟的伤害。
北京市爱国卫生运动委员会等2007年进行的调查发现,80. 8%的吸烟者是自己在15~25岁开始吸烟的,所以预防吸烟必须从青少年做起。
2006年11月北京大学中国经济中心发布的最新《中国吸烟成本估算》显示,2005年,我国吸烟导致的疾病和直接成本估算为1665. 60亿元,吸烟导致的间接成本是861. 11亿~1205. 01亿元,烟民一年烧掉的财富高达2500亿元左右。
世界卫生组织指出,烟草是造成人类死亡的第二大原因。约一半的吸烟者(全球约6. 5亿人)最终会死于吸烟所导致的疾病。每年还有成千上万的人因为被动吸烟而死亡。
世界卫生组织发表的《发展中国家烟草控制研究》认为,在世界范围内提高10%的烟草税,将迫使约4200万人戒烟,从而使约1000万人免于死亡,其中900万人在发展中国家。
从全球范围看,公共场所禁烟时代已经悄然来临。截至2007年5月底,《烟草控制框架公约》缔约方共有147个国家,占世界总人口的80%左右。2006年1月9日,此公约在我国也已正式生效,到2011年,我国将对公众提供防止接触烟草烟雾的普遍保护。
152..吸烟有哪些危害?
全世界每年因吸烟死亡的人数达250万之多,烟是人类第一杀手。有资料表明,长期吸烟者的肺癌发病率比不吸烟者高10~20倍,喉癌发病率高6~10倍,冠心病发病率高2~3倍,循环系统发病率高3倍,气管炎发病率高2~8倍。
(1)心血管疾病:吸烟与冠心病、高血压、猝死、血栓闭塞性脉管炎的发病高度相关,吸烟促使血液形成高凝状态,促发血管栓塞事件,并且降低人体对心脏病先兆的感应能力。
(2)呼吸系统疾病:慢性支气管炎、肺气肿、慢性肺源性心脏病和肺癌。
(3)消化系统疾病:消化性溃疡、慢性胃炎、食管癌、慢性结肠病变、胰腺癌和胃癌。
(4)脑血管疾病:吸烟显著增加脑出血、脑梗死、蛛网膜下腔出血的危险。另外吸烟可损伤脑细胞、损害记忆力、影响对问题的思考及引起精神紊乱等。
(5)内分泌疾病:吸烟20支/日,可使糖尿病危险增加1倍,吸烟亦促发甲状腺疾病。
(6)口腔疾病:如唇癌、口腔癌、口腔白斑、白色念珠菌感染、口腔黏膜色素沉着、口腔异味等。
(7)眼科疾病主要包括:中毒性视神经病变、视觉适应性减退、黄斑变性、白内障等。
(8)加速机体衰老进程:促发老年脏器功能衰退和死亡。
153.吸烟与哪些心脑血管疾病密切相关?
吸烟目前在全世界已被公认为是直接影响心血管疾病的“独立”危险因素。所谓“独立”,就是它不需要其他危险因素同时存在。在工业发达国家,吸烟已上升到死亡原因的50%,吸烟者中有一半死于心血管疾病。
世界卫生组织认为,吸烟是引起发病和死亡的第一位可预防的病因。吸烟不仅对呼吸系统有损害,据报道,75%的冠心病和高血压患者有吸烟史,吸烟者冠心病发病率比不吸烟者高3. 5倍,冠心病病死率比不吸烟者高6倍。吸烟者冠状动脉粥样硬化病变比不吸烟者广泛而严重。若吸烟与多种危险因素如高血压、高胆固醇血症等同时存在时,冠心病的发病率可增加9~12倍。
冠心病患者在吸烟后可引起心肌缺血、缺氧,使心肌应激性增强,心室颤动的阈值降低。所以有冠心病的吸烟者更易发生心律不齐,发生猝死的危险性也增高。
同样,吸烟可诱发脑卒中,其发生卒中的危险是不吸烟者的2~3. 5倍。如果高血压患者吸烟,卒中的危险性升高近20倍。
此外,吸烟者易患闭塞性动脉硬化症和血栓闭塞性脉管炎。动脉粥样硬化阻塞最常发生的部位是颈总动脉和颈内动脉,直接影响大脑的血液供应。
二、吸烟的致病作用机制
154.吸烟对血管内皮细胞功能有何影响?
研究发现,香烟中的有毒成分可通过以下途径造成血管内皮细胞损伤和功能紊乱。
(1)氧化应激:香烟焦油中含半醌自由基,已知氧自由基是血管内皮细胞损伤的重要原因之一。一氧化氮(NO)是内源性内皮舒张因子,吸烟时产生的超氧阴离子可降低NO生物活性,且抑制内皮细胞表达一氧化氮合酶。
(2)缩血管物质增加:缩血管物质增加是动脉痉挛的原因之一,内皮素-1是最重要的缩血管物质,烟草提取物可以与血小板协同作用,通过蛋白激酶诱导内皮细胞大量表达缩血管物质内皮素-1(ET-1)。
(3)肿瘤坏死因子(TNF-α):具有抑制内皮细胞生长的作用,有研究发现尼古丁可促进人脐静脉内皮细胞分泌TNF-α。
(4)线粒体偶联因子6(CF6):CF6是线粒体ATP合酶的一个亚单位,存在于心肌细胞和血管内皮细胞膜上。循环血液中的CF6是一个强烈的血管收缩肽,能抑制胞浆磷脂酶A 2的活性,减少脂质花生四烯酸释放,从而影响前列环素I2(PGI2)合成,是内源性前列腺素PGI2合成抑制因子。有研究发现吸烟的急性心肌梗死患者发病后血浆CF6吸烟者较非吸烟者水平有增高趋势。吸烟可引起内皮损伤导致CF6上升,导致血管痉挛,同时也造成内皮依赖的血管舒张功能异常。血管收缩痉挛、血流切应力的变化更可促进CF6自内皮的释放。
(5)苯并[a]芘:是香烟烟雾的主要有害成分之一。热休克蛋白70(HSP70)具有分子伴侣作用,能协助新合成的蛋白质多肽正确折叠而发挥正常功能,对维护血管内皮的正常功能有重要意义。研究发现一定剂量的环境污染物苯并[a]芘能抑制血管内皮细胞HSP70的表达。
155.吸烟造成心脑血管疾病发病率明显增高的病理机制有哪些?
(1)损伤内皮细胞,破坏血管内膜屏障的保护功能。
(2)血脂异常。长期吸烟者血液内高密度脂蛋白(HDL)显著降低,胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白(LDL)升高。吸烟使LDL升高的同时还使其易氧化,氧化低密度脂蛋白(ox-LDL)是损伤血管内皮细胞及其平滑肌细胞的主要物质;HDL可刺激血管内皮细胞生成前列环素,而前列环素是最有效的扩张血管和抑制血小板聚集的物质,吸烟者血内HDL降低,前列环素也降低,从而引起周围血管及冠状动脉收缩、管壁变厚、管腔狭窄和血流缓慢,造成心肌缺血、缺氧。
(3)凝血和血小板功能异常激活。吸烟使体内血液儿茶酚胺浓度升高,可直接激活血小板,并能诱导血浆纤维蛋白原水平升高,导致凝血系统功能亢进紊乱;吸烟还可影响花生四烯酸的代谢,使前列环素生成减少,从而使血管收缩、血小板凝聚功能增强。
(4)激活血管炎症细胞。香烟中的尼古丁对中性粒细胞有活化作用,中性粒细胞与内皮细胞黏附,进而内皮细胞表达细胞间黏附分子-1(ICAM-1)m RNA,且呈剂量依赖性增加趋势。中性粒细胞通过黏附分子与血管内皮作用,黏附及内皮细胞炎症反应使内皮功能失调,促进血栓形成。可溶性黏附分子-1、E-选择素、P-选择素等均对吸烟量呈剂量依赖性增加,表明内皮细胞及血小板的活化改变与吸烟指数有关。
(5)血液流变学异常。烟雾中的一氧化碳与血红蛋白结合,形成碳氧血红蛋白,影响红细胞的携氧能力,造成组织缺氧,从而诱发冠状动脉痉挛。慢性组织缺氧也引起代偿性红细胞增多,血液黏稠度增高。
156.长期吸烟可以引起血脂谱的变化吗?
(1)对血清总胆固醇(TC)水平的影响:国外流行病学研究发现,吸烟者血清TC水平通常比不吸烟者高10%~15%。同时发现,全血中一氧化碳血红蛋白(COHb)浓度高达10%~20%,推测血清TC高水平可能与血中一氧化碳浓度有关。与此同时,暴露于烟雾中的LDL易被氧化修饰形成ox-LDL,可能是CO增加了LDL被氧化修饰的敏感性。
(2)对血清高密度脂蛋白胆固醇(HDL-C)的影响:吸烟与血清HDL-C水平呈负相关。无论男、女吸烟者,其血清HDL-C水平均比不吸烟者低0. 13~0. 23mmol/L(5~9mg/dl)。Willel等对191例20~40岁的绝经期前妇女的调查发现,吸烟者平均血清HDL-C水平较不吸烟者低0. 18mmol/L(7mg/dl),两组相比有显著差异( <0. 005),吸烟>25支/日者平均血清HDL-C水平又较吸烟1~14支/日者低。此外,吸烟者血清甘油三酯和TC/ HDL-C也较不吸者高。但吸烟者的血清HDL-C与甘油三酯水平呈负相关。
<0. 005),吸烟>25支/日者平均血清HDL-C水平又较吸烟1~14支/日者低。此外,吸烟者血清甘油三酯和TC/ HDL-C也较不吸者高。但吸烟者的血清HDL-C与甘油三酯水平呈负相关。
(3)对血清甘油三酯(TG)的影响:香烟中含的尼古丁和CO,通过刺激交感神经释放儿茶酚胺,使血浆游离脂肪酸增加,游离脂肪酸最终被脂肪组织摄取而形成TG,儿茶酚胺又能促进脂质从脂肪组织中释放,这也导致TG水平升高。
157.吸烟对动脉粥样硬化斑块的稳定性有什么影响?
(1)烟雾中的有毒物质有促进血管壁细胞增殖的作用。其促进血管平滑肌细胞增殖作用可能与内皮素合成酶释放增多有关。
(2)吸烟可以降低脂质斑块的稳定性。吸烟者LDL的氧化易患性增加,即ox-LDL水平增高。ox-LDL是重要的致动脉硬化物质,可通过同时上调巨噬细胞基质金属蛋白酶9(MMP9)和基质金属蛋白酶12(MMP12)的表达和分泌,而提高富含巨噬细胞粥样斑块的不稳定性。吸烟还可降低对氧磷酶活性,对氧磷酶是一种结合在HDL上的有机磷酸酯化合物水解酶,可防止LDL的氧化修饰,低对氧磷酶与严重冠状动脉疾病相关。
158.吸烟引起心脑血管病变的严重程度是否与吸烟量有关?
吸烟引起的心脑血管病变与烟龄和每日吸烟量有关。开始吸烟的年龄愈早、每日吸烟量愈大(每天大于40支)、烟龄愈长,不仅患冠心病、动脉粥样硬化的危险愈大,而且形成动脉粥样硬化的病变也愈严重。被动吸烟者可引起与吸烟者类似的血管病变。
159.少量吸烟也有心血管病危险吗?
许多烟民认为,吸烟量较少或吸烟时不吸入烟气就对他们的健康没有危害,哥本哈根大学的一项研究报道,尽管有的烟民每天仅吸用3~5g烟草,有的并不把燃烧产生的烟吸入肺内,但是他们发生心肌梗死和死亡的危险性仍然有所增加。
这项研究包括1976年从哥本哈根普通人群中抽样的6505例女性和5644例男性。在登记注册时,对受试者调查现在和以往的吸烟习惯,然后对他们随访至1998年来确定初次心肌梗死的发生和各种原因引起的死亡率。出于研究目的,每天吸一支香烟相当于1g烟草,一支方头雪茄相当于3g烟草,一支雪茄相当于5g烟草。
研究者指出,每天吸掉3~5g烟草的女性发生心肌梗死的可能性较从未吸烟的女性增加2倍以上。另外,在研究过程中这类女性较从未吸烟者的死亡可能性增加86%。在男性中,与不吸烟者相比,每天吸掉6~9g烟草者相应危险性增加的幅度相似。
在不吸入烟气的女性烟民中,心肌梗死和各种原因所致死亡危险性也有所增加。而在男性中,仅有各种原因所致的死亡率较不吸烟者明显增加。
女性对这种吸烟习惯的不良影响特别敏感。因为女性较男性更易罹患呼吸系统疾病,而且吸烟改变了雌激素对心脏的保护作用。
研究人员强调,虽然从毒理学的角度来看,吸烟和发病率之间剂量-反应关系的低限阈值没有降低,但是从公共健康的角度来看,认识到即使是低烟草消耗量也会导致相关危险性增加是非常重要的。
三、吸烟与心脑血管疾病
160.吸烟与高血压有直接关系吗?吸烟怎样导致血压升高?
吸烟与高血压对有些人存在直接关系,如有人观察到连续一次吸多支烟,其吸入的尼古丁会刺激神经血管收缩,这时心率和收缩压就会出现一过性升高。
长期大量吸烟,如每天吸烟20支左右,血压会高于不吸烟者;每天吸烟多于20支者,心血管疾病发生的危险性要比每天少于20支者增加1倍以上。
在未治疗的高血压病患者中,吸烟者24h的收缩压和舒张压均高于不吸烟者;尤其是夜间血压明显高于不吸烟者,而夜间血压升高与左心室肥厚直接相关。
吸烟升高血压的机制:烟叶内含有尼古丁会兴奋中枢神经和交感神经,使心率加快,同时也促使肾上腺释放大量儿茶酚胺,使小动脉收缩,导致血压升高。尼古丁还会刺激血管内的化学感受器,反射性地引起血压升高。长期大量吸烟还会促进大动脉粥样硬化,小动脉内膜逐渐增厚,使整个血管渐渐硬化。
161.高血压患者若吸烟会有什么严重危害?
高血压患者若吸烟,由于香烟中的尼古丁会促使心动过速、血管收缩,使血压升高。高血压患者大量吸烟时,会更加重全身大、小血管的硬化,特别是大、中动脉的粥样硬化,引起冠心病和脑卒中。此外,更严重的是,有吸烟习惯的高血压患者,由于对降压药的敏感性降低,抗高血压治疗不易获得满意疗效,甚至不得不加大剂量。
162.吸烟为什么可以导致冠心病?
40多年来,美、英、芬兰、日本等国家的流行病学调查证实,冠心病的病死率与吸烟呈显著正相关,成年以前开始吸烟的人危害程度更高。我国流行病学调查资料表明,大量吸烟比不吸烟者的冠心病发病率高2. 6倍以上,心绞痛发生率高3. 6倍以上。美国、英国、加拿大和瑞典,对1200万人的观察结果表明,男性中吸烟者的总死亡率、心血管病的患病率和病死率比不吸烟者增加1. 6倍,吸烟者致死性和非致死性心肌梗死的相对危险性较不吸烟者高2. 3倍。
其他群组的研究结果还表明,在两性吸烟者中,冠心病的死亡危险,随着开始吸烟年龄越小、每天吸烟支数越多、吸烟期限越长及吸入越深越多而增加。还有资料表明,每日吸烟在20支以上者,其患冠心病危险与胆固醇水平为400mg/dl或收缩压在250mm Hg相当。
吸烟在许多工业化国家被认为是导致冠心病的主要危险因素,这是因为烟草燃烧时释放的烟雾中含有4000余种已知的化学物质,其中与冠心病有关的化学物质有10余种,能激惹和加重冠心病发病的主要成分是尼古丁和一氧化碳。特别严重的是,吸烟能诱发冠状动脉痉挛,使冠状动脉中的血流减慢,血流量减少,血液黏稠度增加,导致心肌缺氧,甚至引起心肌梗死。因此,吸烟是冠心病的重要危险因素,是唯一最可避免的死亡原因。
163.冠心病患者吸烟会产生什么不良后果?
据分析,一支卷烟的烟雾中含焦油40mg、尼古丁3mg、一氧化碳(CO)30mg,这三种物质对人体危害极大。它们被吸收入血后,通过血循环,尼古丁可直接刺激血管运动中枢,并刺激肾上腺素和去甲肾上腺素释放,引起心率加快、末梢血管收缩、血压上升。这些血管活性物质还可直接损伤血管内皮,尼古丁可使血中胆固醇水平增高,高密度脂蛋白水平下降,以致动脉粥样硬化病程进展加速,一氧化碳与血红蛋白结合的能力比氧与血红蛋白结合的能力高250倍,且一旦结合不易解离,使结合了一氧化碳的血红蛋白失去携氧能力。血中一氧化碳血红蛋白浓度过高时,可使血氧浓度下降,组织供氧不足。
冠心病患者吸烟可加速其病情进展和引起心脏病发作。有人对冠心病患者在吸烟前的心电图、心动冲击图与在15min内吸2支烟后的心电图、心动冲击图进行比较,发现吸烟后情况一般较差,有的检查结果明显恶化。少数患者大量吸烟时由于严重诱发低氧和心脏兴奋性增高,可诱发心室颤动等严重心律失常,成为猝死的原因之一。
164.冠心病患者戒烟可迅速得到益处吗?
德国老年研究中心研究了急性冠脉综合征后3周康复期间的吸烟行为对继发心血管事件的影响,在康复初期,4. 3%的患者报道仍在吸烟,而13. 4%到康复结束时是吸烟者。报道表明,自我报道的吸烟与继发的心血管疾病强烈相关。戒烟与继发疾病风险减少40%有关。
与持续吸烟者相比,复吸者继发心血管事件的风险减小29%,戒烟者减小36%,从不吸烟者减小56%。不吸烟对心脏病患者的好处毋庸置疑。
165.冠心病心脏骤停患者若不遵医嘱持续吸烟会有什么严重后果?
医学研究证实,在猝死的病例中,冠心病占80%以上,美国某健康研究机构连续11年对800例发生过心跳骤停的患者进行调查随访,发现其中绝大多数为吸烟者,平均年龄为60岁。这些病人经过抢救康复后,2/3的患者出院后继续吸烟,1/3的患者不再吸烟。经过5年以上的追踪调查发现210例死于心跳骤停,其中185例是吸烟者,只有25例是戒烟者。由此得出结论,吸烟可促使已确诊为冠心病的患者发生心跳骤停,从而诱发猝死。
166.“隐匿型冠心病”与吸烟有关吗?
隐匿型冠心病或无胸痛症状的冠心病一般见于高龄老年人、糖尿病患者或其他慢性疾病。前者无症状是由于痛阈升高和冠脉侧支循环较好;后者无症状则是因神经受损。高龄老年人和糖尿病患者发生心肌梗死时,可能无胸痛,而表现为心力衰竭、心律失常、血压下降、休克等症状。
中年人既非高龄,又能排除糖尿病,得了冠心病为何不一定出现胸痛症状呢?研究认为与长期、大量吸烟有关。美国科学家对长期大量吸烟者与不吸烟者进行分组研究,将金属探头置于人的肢体并逐渐升温,直到受试者不能耐受为止。调查显示每吸一支烟后,人对高温的痛阈就会升高,而不吸烟者痛阈无变化。研究表明,尼古丁会影响神经而对疼痛的敏感性降低,掩盖了冠心病病情的真相。因此,对吸烟者要注意采用运动心电图或长程心电图排查冠心病患者。
167.被动吸烟也是冠心病的危险因素吗?
调查显示,34%的冠心病患者长期吸入二手烟。
香港中文大学医学院研究组在2004~2006年,进行了一项有关男士在家中吸烟令伴侣增加患冠心病风险的对照研究,访问了507例新界东医院联网女病人,平均年龄71岁,其中239人患有冠心病,全部受访者均无吸烟习惯,34%冠心病患者长期在家中吸入二手烟,而非冠心病患者一组则有25%吸入二手烟。
在冠心病患者一组中,26. 5%受访者表示其丈夫每天吸烟超过一包,23. 2%表示每天吸入10h以上家居二手烟,47. 5%表示吸二手烟已超过10年。至于对照组方面,仅13%受访者表示其丈夫每天吸烟超过一包,17%表示每天吸入10h以上家居二手烟。
研究显示,如果女士长期在家里吸入二手烟,患冠心病的风险比其他人高1. 6倍,而丈夫在家中吸烟时间越多,伴侣患冠心病的机会也越高。如果丈夫每天在家里吸烟超过一包,伴侣罹患冠心病的风险会增加3. 9倍,而丈夫持续在家里吸烟超过10年,伴侣患上冠心病的风险则增加3. 6倍。
负责研究的专家表示,一般人在家中吸入二手烟的危害,比在街上吸到的更大,因家居环境比较密闭、空气不流通,一旦有人吸烟,家里就变成吸烟房,致使家人直接吸入二手烟的机会更高。
168.女性吸烟致冠心病的风险与男性相同吗?
女性发生冠心病的平均年龄比男性晚10年左右,而绝经期后冠心病的发病率明显增加。
女性吸烟者处于特殊的危险状态,她们比男性吸烟者心脏病发作的危险性高,还可能提前1~2年绝经。
吸烟使妇女发生冠心病的危险增加5倍,每日吸烟超过35支者则增加10倍。国外一组12万名护士的追踪观察发现,女性每日吸烟≥25支,其致死性冠心病、非致死性心肌梗死及心绞痛的相对危险分别增加5. 5倍、5. 8倍和2. 6倍。我国女性吸烟者近年明显增加,女性心肌梗死者中的吸烟患者所占比例高于自然人群。
169.吸烟与早发冠心病有显著关系吗?
早发冠心病是指男性在55岁之前,女性在65岁之前发生冠心病。早发冠心病的危险因素主要包括:父母双亲的早发冠心病病史、血浆低密度脂蛋白水平升高、高密度脂蛋白水平降低、吸烟、高血压和糖尿病。
冠心病是一种由遗传和环境因素共同作用的多病因疾病,环境因素在早发冠心病中具有一定的作用。一般认为,早发冠心病的发生与危险因素的聚集以及环境因子的暴露强度高有关。国外有研究提示,吸烟是早发冠心病的环境危险因素之一,吸烟与早发冠心病具有显著的联系。我国冠心病患者具有较高的吸烟率,吸烟不仅使冠心病的发生率增加,而且吸烟率高和吸烟量大已成为早发冠心病的重要环境危险因子。
170.冠心病年轻化与吸烟有关吗?
冠心病一向予人“老年病”的常见病感觉,近年来年轻化趋势却发展迅速,40~50岁的患者大幅上升,40岁以下的青年人患冠心病的比例也不断增加,最小的患者甚至只有20岁。对冠心病患者年轻化趋势,长期吸烟是主要原因。
一般来说,吸烟患冠心病的危险概率比不吸烟的高出3倍左右。而近来,在40岁以下年轻组吸烟者患冠心病的危险明显增加,约是不吸烟者的7倍。另外,吸烟量也与心肌梗死的危险存在剂量-效应关系,每日吸烟支数大于20支的吸烟者患心肌梗死的危险是不吸烟者的6. 3倍,每吸一支烟危险增加5. 6%,男女无差别。专家强调,年轻人吸烟发生心肌梗死的危险比老年人高,尤其是重度吸烟者,与不吸烟者比较,老年人发生急性心肌梗死的危险为2. 55倍,而年轻人为3. 55倍。二手烟同样有害,最严重者心肌梗死的危险大约增加60%。
戒烟能够使心血管事件死亡率下降,因此,无论年龄大小,也无论吸烟时间长短,都应尽早戒烟,但要注意逐渐戒掉。
171.吸烟能增加脑血管病的发病率吗?
目前已证实,吸烟不仅增加冠心病发病率和死亡率,而且还显著增加脑血管病的发病率。我国29个省市自治区脑血管流行病学调查也表明,吸烟是脑卒中的危险因素之一。
吸烟量大、吸烟时间长者,其脑血管病的发病率是不吸烟者的2. 5倍。且每日吸烟量和持续时间的长短与脑血管病发病率呈正相关。国外资料表明,停止吸烟能减少卒中的危险,其卒中危险可在2~4年减少。这种减少不限于吸烟者的年龄或吸烟量,任何年龄段中,重度吸烟者戒烟后均能减少卒中的危险。
吸烟已证明可引起血液黏度显著升高及血管壁损害,易促使卒中的发生和发展。吸烟促发卒中的病理过程是随着吸烟时间的推移,吸烟量不断增加,自动调节能力下降,易导致卒中,故吸烟是卒中的独立危险因素。
四、烟草依赖与戒烟治疗
172.烟瘾与遗传基因有关吗?
据报道,美国的一项研究显示吸烟成瘾与遗传基因有密切关系。
由弗吉尼亚英联邦大学进行的这项研究首次推断吸烟源于父母遗传。有关人士称,这项结果将有助于烟民制定最理想的戒烟疗法。研究人员分析了778对孪生子的习性,他们当中有些一起长大,有些早在幼年时就分开生活。结果发现,人们倾向嗜烟的有三个因素,其中六成基于遗传基因,两成基于家庭环境,另外两成基于个人经历。
研究结果还表明,即使不在一起长大的双胞胎,其吸烟与否的趋向也是相同的,这说明在吸烟行为上遗传基因的影响已超过了环境的影响。这些研究结果证明了人类基因在影响人类吸烟与否及吸烟数量上起着重要作用。研究人员指出,一些基因可能使香烟中尼古丁变得更容易令人上瘾或感到愉快,还有某些基因则具备一种使人容易接受吸烟的特性。不过,研究人员强调,“坏基因”不能作为吸烟的借口,基因或许使人吸烟时感到畅快,容易上瘾,可是它没驱使吸烟者去拿起香烟,所以,吸烟仍然是自愿的行为。
173.烟草依赖是一种慢性病吗?
世界卫生组织已将烟草依赖作为一种疾病列入国际疾病分类(ICD-10)(F17. 2,属精神神经疾病),确认烟草是目前人类健康的最大威胁。烟草依赖又称尼古丁依赖,特点为无法克制的尼古丁觅求冲动,以及强迫性地、连续地使用尼古丁,以体验其带来的欣快感和愉悦感,并避免可能产生的戒断症状。
吸烟成瘾的实质就是尼古丁依赖,尼古丁依赖具有药物成瘾的全部特征。它是一种明确的神经精神疾病,从烟草中反复摄取尼古丁会导致大脑的神经通路发生变化,从而在戒烟时会产生强烈的吸烟欲望,这种欲望会削弱甚至摧毁戒烟的决心。烟草依赖的确切机制尚不清楚,有证据显示与α4β2尼古丁乙酰胆碱受体上调和多巴胺能通路发生功能性改变有关。烟草依赖的原因与社会环境、心理因素和遗传因素都有密切的关系,而且互为因果。戒烟是一件较难的工作,需要很强的意志、决心和毅力。只有少数吸烟者第一次戒烟就完全戒掉,大多数吸烟者均有戒烟后复吸的经历,需要多次努力才能最终戒烟。
174.戒烟的益处有哪些?
各个时期戒烟均有益处。戒烟2~12周后,循环系统和呼吸得到改善;戒烟数个月后,咳嗽、胸闷和气短症状将明显改善,精力增加,肺活量增加,呼吸道感染的机会降低;戒烟1年后,患早期冠心病的风险将比吸烟时降低一半;戒烟5年后,发生脑卒中的机会和不吸烟者相当,由于吸烟所致的口腔和食管肿瘤风险将减少一半;戒烟10年后,生活质量将和不吸烟者相当,肺癌的病死率将是吸烟者的一半。另外,30岁以前戒烟能使肺癌的风险减少90%。
戒烟后心脏病风险的降低更为迅速,1年内吸烟所致的死亡风险将减半,15年内绝对风险与从未吸烟者类似。吸烟使肺功能随年龄降低的速度加快,戒烟能轻度升高肺功能,逆转肺功能降低的速度。无论何时戒烟,戒烟者的寿命都将长于持续吸烟者。一项对英国男医生进行的为期50年的前瞻随访队列研究发现,吸烟者与不吸烟者相比平均早死亡约10年,60、50、40或30岁时戒烟分别可赢得约3、6、9或10年的预期延长寿命。
《2007年版中国临床戒烟指南》提出“早戒比晚戒好,戒比不戒好”,是指早戒者比晚戒者可增加更多的寿命年数,而戒烟增加的寿命年数都是“健康的生命年数”,戒烟者与继续吸烟者相比,在他们的生命中更少地伴有疾病和残疾。
175.“五日戒烟法”具体应怎样实施?
五日戒烟法是埃及戒烟协会于1988年第一个“世界无烟日”前推行的一种戒烟法。埃及早在1981年就立法,禁止在封闭的公共场所吸烟,违者罚款10埃镑,广播电视、报刊不登香烟广告,学校教育学生不抽烟等。
埃及艾因•夏姆斯大学等医学院成功地开办了多期五天戒烟班,参加者戒烟率高达95%,一些有50年烟龄的人也高兴地成功戒烟。具体做法是有组织有计划地举办戒烟班,系统地学习吸烟有害的科学知识,举行讲座,传授经验,使吸烟者从心理上产生对烟的厌恶感,增强戒烟的决心。在这五天中,要按照生理需求制订膳食,合理安排生活。
五日戒烟法主要是有组织地科学地执行戒烟计划。要求:①要早睡早起,放松精神。饮食清淡,多吃富含维生素C的蔬菜、新鲜水果,以及维生素B类食品,不要喝刺激性饮料,喝酸性果汁和温水,两餐之间喝6~8杯水加速体内残积的尼古丁排出体外。不要食用容易引起烟瘾的高糖、高脂食品。②可增加蛋、奶制品,尽量少接触吸烟环境,并开展劝阻别人吸烟的活动。③在戒烟的5d内要充分休息,生活要有规律。克制强烈的吸烟嗜欲,打消吸烟念头,用深呼吸、喝水等来分散烟瘾,忍不住烟瘾时可立即淋浴。④饭后到户外散步,做深呼吸15~30min。⑤尽量避免吃家禽类食物,不要吃油炸食物、糖果和甜点。
过了最初5d,可按下列方法保持戒烟“战绩”。①意志法:戒烟意志起着决定作用,但完全靠意志戒烟也不实际,如果你决定戒烟,需将意志和不抽烟的环境结合起来才有效。②代偿法:当想抽烟时,用别的东西代偿,将大部分时间用在看报纸和书刊杂志、种花或工作学习上,或转移兴趣的方向,如嚼口香糖、吃瓜子等,实在想抽时叼烟斗、嚼口香糖,用钢笔或铅笔取代手持烟的习惯动作。③戒烟反应对付法:头晕时洗脸、淋浴;饭后刷牙漱口,嘴里难受时漱口;焦虑胸闷时做10次深呼吸;感到无聊时听音乐、深呼吸;疲倦时深呼吸、休息;失眠时喝牛奶、放松身体;等车等人时吃瓜子、嚼口香糖;穿干净没有烟味的衣服;参加宴会时避免和抽烟的人攀谈;喉咙干或谈话时喝茶、喝咖啡。④厌恶法:买几包不想抽的烟,在最不想抽的时候,强迫自己抽,直到对烟恶心为止。在患感冒或消化道疾病时对香烟常产生一种生理上的自然厌恶,此时戒烟效果显著。⑤恐惧法:多了解吸烟有害的书籍、广播和资料,从而产生恐惧,增强在心理和情绪上戒烟的动力。
176.医生怎样帮助患者戒烟?
国外许多《戒烟指南》指出,医生应领跑戒烟运动。因此,医师必须自己加强相关知识学习,有丰富的戒烟知识和技术,自己不吸烟或带头戒烟。
烟草是医生职业生涯中面对的最大的可预防性致病因素。医生首先应该不吸烟,而且医生是帮助吸烟者戒烟的最佳人选。医生劝导戒烟效果与劝导程度成正比,3min以下的简短建议可使戒烟成效增加30%,3~10min的建议可使之增加60%,10min以上的详细建议可使之增加130%。
具体干预措施包括“5A法”和“5R法”干预:①对愿意戒烟者采用“5A法”进行干预,即“询问(ask)、建议(advice)、评估(assess)、帮助(assist)和安排随访(arrange)”。②对不愿意戒烟者采用“5R法”进行干预,即“相关(relevance)、风险(risks)、益处(rewards)、障碍(roadblocks)和重复(repetition)”。
最后,对曾吸烟者,要防止复吸。
177.“5A”疗法具体应怎样实施?
(1)第一步:询问(ask)。了解患者是否吸烟及吸烟量。
执行问诊制度,保证每个患者就诊时,医生都能询问其基本情况,并将其烟草使用情况记录下来,最好使用统一的记录系统。具体来讲,医生要询问患者是否吸烟,并将答案记录在病历中。对吸烟的患者,要询问他们对尼古丁的依赖程度及其对戒烟的兴趣。
(2)第二步:建议(advice)。强化吸烟者的戒烟意识。
强化吸烟者的戒烟意识,就是要用一种清晰的、强烈的、个性化的方式,劝说每位吸烟者戒烟。
①告诉吸烟者“毫不犹豫”地戒烟!应该以清楚的言语告诉吸烟者戒烟以及戒烟的时间。
②强调戒烟的重要性!烟草使用不仅是一个最能有效预防的病因,而且也是影响疾病预后的主要因素。应充分与吸烟者交流戒烟的重要性。
③告知吸烟者为什么应该戒烟!结合吸烟者的病史和症状,以及被动吸烟对吸烟者的孩子和家庭的危害等,告知吸烟者为什么应该戒烟。
(3)第三步:评估(assess)。明确吸烟者戒烟的意愿。
在第二步时,医生尝试强化吸烟者的戒烟意识。而这一步则要了解在强化吸烟者的戒烟意识方面的成效,以及吸烟者是否决心戒烟。可以询问诸如以下这些问题:“您希望尝试一下戒烟吗?”或“对于戒烟这一问题,您有什么想法?”
对那些已经决定戒烟的吸烟者,可以进行第四步,对吸烟者的戒烟努力提供具体的支持。另一方面,对那些还没有决定戒烟的吸烟者,不能强迫他们戒烟,应提供动机干预,具体详见“5R”方法,在此过程中要避免争论。
(4)第四步:帮助(assist)。帮助吸烟者戒烟。
①帮助吸烟者树立正确的戒烟观念。
②审查戒烟的理由。
③让吸烟者观察自己的吸烟类型:为了有效地准备开始戒烟,应告知吸烟者关注自己的吸烟行为并进行记录,也就是让吸烟者记吸烟日记。记录吸烟者每次吸烟的时间,吸烟的场所以及吸烟者当时的心情等。至少要连续记录2~3d,最好记录1周。通过对吸烟行为进行观察,吸烟者可以了解自己的“吸烟特点”,即在什么时间和什么场合吸烟?了解这些特点有助于为吸烟者设计出个性化的维持戒烟方案。
④确定开始戒烟的日期。
⑤创造一个有助于吸烟者戒烟的环境。
为帮助吸烟者自然地在其生活中不再吸烟,要告知吸烟者如何创造一个较容易戒烟的环境。为开始这项工作,吸烟者应通知配偶、家庭成员、朋友、同事和其他密切接触的人,自己已经戒烟了,使他们明白自己想戒烟的愿望并能够配合。鼓励吸烟者告知家人、朋友、同事等尽量克制在自己面前吸烟,要求他们不要邀请自己外出饮酒。其次,吸烟者要通知周围生活相关人员,如果有人也想开始戒烟,可以组成一个戒烟小组,彼此交换信息、互相鼓励。
⑥回顾以往的戒烟经历。建议吸烟者认真回顾自己以往的戒烟经历,并从中找出哪些是对自己有帮助的,哪些是导致复吸的原因,以便在这次的戒烟过程中汲取经验教训。
⑦对面临的挑战要有思想准备。要告诉吸烟者在戒烟过程中会遇到的挑战。包括在戒烟的开始几周会出现戒断症状及戒断症状的强度。戒断症状在戒烟的第1~3周最明显,对香烟的心理依赖会持续很长时间。
⑧请吸烟者签一份戒烟协议。
⑨选择适当的戒烟方法。让吸烟者自己选择采用“逐渐减量法”或“突然停止法”。吸烟量较小者(<20支/日)建议选择“突然停止法”,该法虽然在戒烟的开始2周会出现一系列不适症状,但由于戒烟药物的使用,不适症状会明显减轻。对吸烟量较大者(>20支/日),建议选择“逐渐减量法”。该法持续时间较长,往往不容易坚持,应特别强调强化戒烟的理念和决心。
⑩鼓励使用戒烟药物。除特殊情况外,应鼓励使用戒烟药物。同时,要向吸烟者强调戒烟药物虽可帮助吸烟者戒烟成功,但戒烟过程中的意志力仍是十分重要的。
 控制吸烟者持续的吸烟欲望。
控制吸烟者持续的吸烟欲望。
 处理戒断症状。戒烟后血液中尼古丁浓度减低,加上心理上和行为习惯的原因会出现渴望吸烟、头晕目眩、胃部不适、便秘、紧张、易激惹、注意力不能集中、抑郁及失眠等戒断症状群。这些症状在戒烟2~3周后可迅速消失。需要告知吸烟者寻找解决戒断症状的方法,并强调这些症状只在戒烟的早期出现,戒烟成功后,不仅这些症状会消失,而且还会感觉自己比戒烟前更轻松,更充满活力。
处理戒断症状。戒烟后血液中尼古丁浓度减低,加上心理上和行为习惯的原因会出现渴望吸烟、头晕目眩、胃部不适、便秘、紧张、易激惹、注意力不能集中、抑郁及失眠等戒断症状群。这些症状在戒烟2~3周后可迅速消失。需要告知吸烟者寻找解决戒断症状的方法,并强调这些症状只在戒烟的早期出现,戒烟成功后,不仅这些症状会消失,而且还会感觉自己比戒烟前更轻松,更充满活力。
 提供电话咨询。
提供电话咨询。
(5)第五步:随访(arrange)。吸烟者开始戒烟后,应安排长期随访,随访时间至少6个月。近期的随访应频繁,安排在戒烟日之后的第1周、2周和第1个月内,随访次数不要少于6次。随访的形式可以要求戒烟者到戒烟门诊复诊,或通过电话了解其戒烟情况。
178.“5R”干预法应怎样实施?
对不愿意戒烟的吸烟者采用5R法,即“相关、风险、益处、障碍、重复”,来动员不愿意戒烟的吸烟者,增强其戒烟动机。
相关(relevance):要帮助吸烟者懂得戒烟与个人健康密切相关。如果能结合吸烟者的患病状态、患病危险性、家庭或社会情况(如家里有小孩)、健康问题等其他重要问题,效果会更好。
风险(risks):应让吸烟者知道吸烟可能造成的其本人的短期和长期的危害以及吸烟的环境危害。提出并强调与吸烟者本人具体情况相关的风险,并着重强调吸低焦油/低尼古丁的卷烟或其他形式的烟草(如无烟的烟草、雪茄和烟斗)并不能减少这些风险。
益处(rewards):让吸烟者认识戒烟的潜益处,并强调那些与吸烟者最可能相关的益处,如促进健康、增加食欲、改善体味、节约金钱、良好的感觉、养育更健康的孩子、为孩子树立一个好的榜样、不再担心吸烟会影响别人。
障碍(roadblocks):医生应告知吸烟者在戒烟过程中可能遇到的障碍及挫折,并告知吸烟者如何处理这些障碍。
重复(repetition):每遇到不愿意戒烟的吸烟者,都应重复上述干预。对曾经戒烟失败的吸烟者,要告知他们大多数人都是在经历过多次戒烟尝试后才成功戒烟的。
179.怎样防止戒烟者复吸?
大多数复吸发生在戒烟后不久,也有少数人在戒烟数个月甚至几年后出现复吸。防止复吸是戒烟过程中非常重要的环节,除前面已经提到的方法外,可以采取初级简单的或规范强化的方案。
(1)防止复吸的初级方案:每次与最近戒烟成功者见面时,都需要实施这些干预。对每个不再复吸的前吸烟者,我们都要表示祝贺并给予强烈的支持,从而使其完全抵制吸烟。医生应当鼓励吸烟者积极讨论以下几个问题:从戒烟中得到的好处,在戒烟中取得的成功经验,所碰到的或预料到的妨碍戒烟的问题,如压抑、体重增加、酗酒或家庭内其他人吸烟等。
(2)防止复吸的规范强化方案:在实施防止复吸的规范方案期间,吸烟者需识别那些可能不利于成功戒烟的因素。他们可能报告的问题及可采取的相应对策如下。
①缺少支持:可以安排随访或电话访视,帮助吸烟者寻找其周围存在的支持力量,介绍他们参加可以提供戒烟咨询或支持的组织,如戒烟俱乐部或门诊。②心情不好或忧郁:可以说一些鼓励的话,严重者给予药物治疗,或转诊给戒烟专家。③强烈或持续的戒断症状:继续提供戒烟咨询,分析戒断症状的原因,延长戒烟药使用时间或联合两种以上药物治疗。④体重增加:建议规律运动,强调健康饮食控制,使吸烟者确信戒烟后体重增加是正常的,是可以自我控制的,不会太严重。⑤精神委靡不振或时常感到饥饿是常见的自然反应,要进一步调查吸烟者确实没有沉溺于周期性的吸烟。
戒烟后预防复发是戒烟最大的难题,除识别那些可能不利于成功戒烟的因素外,还要以治疗慢性病的心态戒烟,否则会减少戒烟者的热忱,产生对戒烟绝望的情感。可建立戒烟热线咨询,回答关于戒断症状的问题,讨论相关治疗的问题,缓解那些突出的或持续时间过长的戒断症状。
180.什么是尼古丁替代疗法?
研究表明,单纯靠意志力戒烟成功的仅为5%,而通过专业戒烟药物进行辅助治疗可以有效提高戒烟成功率,其中尼古丁替代疗法(NRT)是由WHO推荐的一线戒烟方法。
造成吸烟者成瘾的物质是香烟中的尼古丁。长期吸烟的人适应于血液高浓度尼古丁含量。停烟后,由于新陈代谢,血液中尼古丁含量逐渐减少,尼古丁在血液中的半衰期为30min,当血液中尼古丁含量低于吸烟的稳定水平时,吸烟者就会产生烦躁,不适应症状,需要补充尼古丁而吸烟,这就是吸烟成瘾的原因。
尼古丁替代疗法的基本原理是将不同剂型的尼古丁,通过不同途径输送给吸烟者,让吸烟者获得压制烟瘾的浓度。这种吸收方式既可以让烟民避免在吸烟时遭受来自一氧化碳和焦油的危害,又可消除或降低烟民断烟时难熬的痛苦。尼古丁替代疗法的产品可以单独或联合使用,为烟民代烟、减烟或戒烟,在戒烟时要使用尼古丁含量递减的代替品,按照一定进度和个人情况需要逐步减少剂量,最终达到戒烟的目的。此过程大多是2~4个月,因人而异,可以缩短,也可能延长。
在国际上,尼古丁替代疗法的产品已陆续开发出各种剂型,有贴片、咀嚼胶、喷剂、吸入器和含片五种,吸入渠道依次是口腔和鼻腔内膜、皮肤和肺部。各种剂型的产品在使用方式和购买价格上各有不同,但都可针对烟民在代烟、减烟或戒烟时,适应其不同的要求,以达到安全和有效使用。
(1)尼古丁贴片:尼古丁贴片使用时需选取躯干或四肢的清洁、干燥、无毛、没有伤口的部位,撕去保护纸后迅速将之粘贴到相应的部位,同时紧压10~20s,以确保贴得牢固。不同的剂量规格保留时间不一。目前主要有16h和24h两种类型。规定的保留时间过后,撕下旧的贴片,在粘新贴片时要更换不同的部位。标准疗程一般为12周,治疗时间不推荐超过6个月。然而,某些戒烟者为了避免复吸可能需要治疗更长的时间。
(2)尼古丁咀嚼胶:美国食品与药品管理局(FDA)于1984年批准尼古丁咀嚼胶剂上市,1995年批准为非处方药。剂型有每片2mg和4mg。应根据患者对尼古丁的依赖程度来选择咀嚼胶的规格。尼古丁依赖程度低者使用2mg规格咀嚼胶。尼古丁依赖程度高(FTND≥6或吸烟>20支/日)或早期使用2mg规格咀嚼胶治疗失败者,应该使用4mg规格咀嚼胶。咀嚼技巧:为预防尼古丁戒断症状,或有吸烟欲望时,可使用一片咀嚼胶。开始时应慢慢地咀嚼,30min后所有尼古丁会从咀嚼胶中释放出来。咀嚼时,尼古丁透过口腔黏膜直接进入体内,吞咽下的尼古丁在胃中被分解而失去作用,并可引起不适,因此不要强烈地咀嚼。大部分吸烟者每天需用8~12片合适剂量的咀嚼胶,每天最大剂量不超过24片咀嚼胶。疗程长短因人而异,临床经验显示1个疗程至少需要3个月。然后持续减少尼古丁用量。当每天只需1~2片尼古丁咀嚼胶时,可考虑停止使用。为达到尼古丁的最大吸收量,应在使用咀嚼胶前15min内避免饮用降低口腔p H的饮料,如咖啡、果汁和碳酸饮料。使用咀嚼胶的同时避免进食或饮水。副作用包括恶心、下颌关节酸痛、消化不良、呃逆等。优点是使用者能自行控制剂量并代替吸烟时的口感。
(3)尼古丁鼻喷剂:使用较少。具体用法为:当吸烟者有吸烟欲望时,头稍微后仰,将制剂喷入鼻孔,尼古丁可通过鼻黏膜吸收。鼻喷剂中的尼古丁较贴剂或咀嚼胶中的尼古丁更易吸收。通常鼻喷剂的初始剂量为每小时喷1~2次(每喷1次约0. 05ml,含尼古丁0. 5mg),最高剂量为每天喷80次(大约半瓶),最佳剂量为每天至少喷16次。疗程一般为8周,再用4~6周逐渐停用,以防止戒断症状发生。使用时需注意喷鼻时不要用鼻吸气或吞咽。副作用包括鼻部刺激感、打喷嚏、咳嗽、流眼泪等。
(4)尼古丁吸入剂:尼古丁吸入剂的具体用法是初始剂量一般为4~12支/日,通常每喷一次需呼吸20min后再喷下一次;经调整后一旦确立了最佳剂量,就要维持3个月,然后再用3个月逐渐减量至停用。通过吸入剂吸入的尼古丁实际上并不是真正的吸入,因为尼古丁主要不通过肺吸收,而是通过口腔黏膜、食管和胃吸收,因此不易成瘾,使用安全、有效。
(5)尼古丁舌下含片:尼古丁舌下含片起效迅速,释放均匀。与其他剂型相比,尼古丁舌下含片提高了尼古丁的稳定性,解决了尼古丁易挥发、遇光和空气易氧化等问题,并且使尼古丁的释放不受p H的影响;提高了生物利用度,减少了因口服给药对胃肠道的刺激,并避免了首关效应;含化时间延长,符合吸烟者的习惯,利于帮助戒烟;使用方便。剂量规格是每片2mg,起始剂量是每小时1~2片,最高剂量每日20片,应用4周后逐渐减量,推荐治疗时间为12周。
181.非尼古丁替代的戒烟辅助药有哪些?
WHO建议使用的戒烟辅助药中,一线药物包括尼古丁替代疗法类产品和盐酸安非他酮。所有的NRT剂型均有效,大约使戒烟成功率加倍。二线药物是指在一线药物无效时临床医生可选用的药物,包括可乐定和去甲替林。
盐酸安非他酮是一种具有多巴胺能和去甲肾上腺素能的抗抑郁药,其缓释片被用于戒烟。安非他酮是口服药,至少在戒烟前1周开始服用,疗程为7~12周。使用容易,不含尼古丁。副作用有口干、易激惹、失眠、头痛和眩晕等。癫  患者、并用单胺氧化酶抑制药者、厌食症或不正常食欲旺盛者禁用。对尼古丁严重依赖的吸烟者,联合应用尼古丁替代治疗可使戒烟效果增加。
患者、并用单胺氧化酶抑制药者、厌食症或不正常食欲旺盛者禁用。对尼古丁严重依赖的吸烟者,联合应用尼古丁替代治疗可使戒烟效果增加。
可乐定为α2-肾上腺素能受体激动药,可减少戒断期中枢蓝斑部位去甲肾上腺素能神经元放电,进而减轻戒断症状中交感神经系统功能亢进的症状。剂量为0. 1~0. 3mg,每日2次,使用3~10周。副作用包括口干、忧郁、头晕等。因可乐定具有降血压作用,使用受到限制,一般只用于较重的依赖者。
去甲替林是三环类抗抑郁药,具有抗胆碱能作用和拟肾上腺素能作用,能提高情绪、减轻焦虑、改善睡眠等。研究显示,去甲替林可提高戒烟疗效。一般戒烟前10~28d使用,25mg/d,之后增加剂量到75~100mg/d,使用12周。副作用包括口干、镇静、头晕等。冠心病患者慎用。
酒石酸伐尼克兰(varenicline)是最近在美国和欧洲上市的一种用于帮助成年烟民戒烟的戒烟药。该药是一种选择性的尼古丁乙酰胆碱受体的部分激动药。该化合物的激动特性可以减轻烟瘾和戒断症状。另外,在治疗期间,它的拮抗特性又可以减少吸烟时的满足感,从而减少复吸的可能性。伐尼克兰有0. 5mg和1mg两种剂型,在戒烟日之前1~2周开始治疗,疗程12周,同时考虑减量。副作用包括失眠、恶心、胃肠胀气以及便秘等。
(黄 晴 郭小梅)
参考文献
[1]王辰主编. 2007年版中国临床戒烟指南(试行本).北京:人民卫生出版社,2008
[2]中国预防医学科学院,等.被动吸烟水平及相关行为//中国预防医学科学院等主编. 1996年全国吸烟行为的流行病学调查中国吸烟与健康研究.北京:中国科学技术出版社,1997:58-59
[3] Andrea P. A study warns of cigars′role in some heart disease. Wall Street Journal-Eastern Edition 1998,231:B1
[4] Jaakkola MS,Samet JM. Occupational exposure to environmental tobacco smoke and health risk assessment. Environ Health Perspect. 1999,107(Suppl 6):829-835
[5] Menotti A,Mulder I,Nissinen A,et al. Cardiovascular risk factors and 10-year all-cause mortality in elderly European male populations. The FINE study. Eur Heart,2001,22(7):573-579
[6] Ahijevych K,Wewers ME. Passive smoking and vascular disease. J Cardiovasc Nurs,2003,18(1):69-74
[7] Pechacek TF,Babb S. How acute and reversible are the cardiovascular risks of secondhand smoke?BMJ,2004,328(7446):980-983
[8]杨功焕,马杰民,刘娜,等.中国人群2002年吸烟和被动吸烟的现状调查.中华流行病学杂志,2005,26(2):77-83
[9] Stranges S,Bonner MR,Fucci F,et al. Lifetime cumulative exposure to secondhand smoke and risk of myocardial infarction in never smokers:results from the western New York health study,1995-2001. Arch Intern Med,2006,166(18):1961-1967
[10] Joseph AM,Hecht SS,Murphy SE,et al. Smoking reduction fails to improve clinical and biological markers of cardiac disease:A randomized controlled trial. Nicotine Tob Res,2008,10(3):471-481
第四节 超重与肥胖
一、概 述
182.什么是超重?什么是肥胖?
随着人们生活水平的不断提高,居民的饮食结构和生活习惯发生了较大的变化,表现为从膳食中摄入的能量和脂肪日渐增加,体力消耗却日渐减少,当食入的能量高于能量的消耗时,脂肪组织就积聚下来,导致体内脂肪堆积过多和(或)分布异常,体重随之增加。当一个人的体重超出标准体重的10%时,称为超重;超出标准体重的20%,称为轻度肥胖;超出标准体重的30%,称为中度肥胖;超出标准体重的50%以上,称为重度肥胖。
肥胖症是以体内脂肪过多为主要特征的、多病因的、能够合并多种疾病的慢性代谢性疾病。肥胖是2型糖尿病、心脑血管疾病和社会心理障碍的重要危险因素。目前,肥胖症已被世界卫生组织列为与癌症并列的21世纪威胁人类健康的最严重疾病。
183.肥胖是如何分类的?
对肥胖有许多不同的分类方法,稍不注意就容易造成混淆。临床上的肥胖症一般即指单纯性肥胖,不包括内分泌因素所致的继发性肥胖。常用的分类方法如下。
(1)按病因:①单纯性肥胖,是各类肥胖中最常见的一种,约占肥胖人群的95%以上。它主要是由于糖类及动物性脂肪摄取量超过了人体的消耗量,人体把多余的物质转化为脂肪储存在各组织及皮下而发生的,一般男性的脂肪沉积在腹部,女性多沉积于乳房、臀部、大腿上部。②继发性肥胖,是由内分泌紊乱或代谢障碍引起的一类疾病,占肥胖病的1%左右。肥胖只是这类患者的重要症状之一,同时还会有其他临床表现,治疗时主要治疗原发病,运动及控制饮食的减肥方法均不宜采用。③药物引起的肥胖,有些药物在有效地治疗某种疾病的同时,还有使患者身体肥胖的副作用。如应用肾上腺皮质激素类药物治疗过敏性疾病、风湿病、类风湿病、哮喘病等,同时也可使患者身体发胖;治疗精神病的吩噻嗪类药物,也能使患者产生性功能障碍及肥胖。这类肥胖患者约占肥胖病的2%。一般情况而言,只要停止使用这些药物后,肥胖情况可自行改善。
(2)按脂肪分布:分为中心型肥胖和周围型肥胖。中心型肥胖又称为上半身肥胖、苹果型肥胖、腹型肥胖、内脏性肥胖,以男性为多,脂肪主要分布于腹部,对人类健康危害最大;另一种为外周型肥胖,又称为下半身肥胖、梨型肥胖、四肢型肥胖、皮下性肥胖,以女性为多,脂肪主要分布于外周和臀部。
(3)按起病年龄:分为幼年起病型肥胖和成年起病型肥胖。①幼年起病型肥胖又称体质性肥胖、脂肪细胞增生肥大型肥胖。其主要特点:起病于婴幼儿期;发病原因主要是遗传因素,也存在后天的过营养;增多的脂肪呈全身性分布;脂肪细胞变化,数量增多,体积肥大;对胰岛素不敏感;治疗效果差。②成年起病型肥胖,又称获得性肥胖,脂肪细胞肥大型肥胖。其主要特点是:起病多在20~25岁以后;发病原因存在遗传因素,但后天过营养显得更突出;增多的脂肪主要分布在躯干;脂肪细胞的变化主要以体积增大为主;相对治疗效果好,饮食可控制。
(4)按脂肪组织种类:①黄色脂肪组织增多型肥胖。其主要特点:病理所见呈单泡脂肪细胞,细胞呈圆形或卵圆形,直径25~200μm,常密集而呈多边形,细胞质内含一个大的脂肪滴,其他成分被推向细胞的一侧;脂肪分布主要在皮下组织、网膜、肠系膜、黄骨髓等;其主要功能为储脂、保温、参与脂肪代谢、缓冲保护内脏、产热、产生并分泌脂肪细胞源性活性因子等;含量约占成人体重的10%,为体内最大的“能量库”。②棕色脂肪细胞增多型肥胖。其主要特点:病理所见为多泡脂肪细胞,含多个较小的脂肪滴和较多的线粒体,细胞核圆形居细胞中央部,富含丰富的血管和神经;脂肪分布主要在肩胛间区和腋窝等处;其主要功能是产热、抗寒、保温;其含量成人很少,新生儿含量多,1年后开始减少,占体重的2%~5%。
二、流行病学及危害
184.超重和肥胖的流行病学特点是什么?
早在1948年世界卫生组织(WHO)就提出肥胖症是一种可影响人类身体健康的慢性疾病。近几十年来,随着研究的不断深入,发现肥胖具有以下流行病学特点。
(1)在世界各国流行广泛:肥胖症患病率在欧美等国家一般在20%左右。按照美国第三次全国营养与健康调查,估计成人超重和肥胖人数达到9700万。经过年龄调整的资料,体重指数(BMI)在25~29. 9kg/m2的男、女人群中分别占39. 4%、24. 7%;BMI≥30kg/m2者分别占19. 8%、24. 9%。1999年的调查显示,其超重率为34%,肥胖率为27%。
根据1992年我国全国营养调查材料,20~60岁成年人BMI≥25kg/m2者占该人群的14. 4%(城市24. 6%,农村10. 4%);BMI≥30kg/m2者占1. 5%(城市2. 9%,农村1. 0%)。国际生命科学学会中国办事处中国肥胖问题工作组数据汇总分析协作组对20世纪90年代的20~70岁24万人的调查材料分析显示,BMI在25~29. 9kg/m2者为22. 4%,BMI≥30kg/m2者占3. 01%。1995~1997年11个省(市)调查资料发现超重(BMI在25~29. 9kg/m2)检出率为21. 51%,但肥胖(BMI≥30kg/m2)的检出率为2. 92%。
从整体上看,我国人群超重和肥胖症流行的发展阶段略晚于欧美发达国家,肥胖症患病率远低于西方人群。根据世界卫生组织(WHO)超重和肥胖症分类标准来衡量,我国成人体重超重与肥胖症之比为8∶1,而欧美国家的比例已达2∶1甚至接近1∶1。这意味着我国肥胖症发病率的潜在上升危险性很大。如能不失时机地进行预防,减缓超重和肥胖症患病率的上升速度是完全可能的,这对控制慢性病有重要意义。
(2)全球增长迅速:生活方式现代化、膳食结构改变和体力活动减少,使超重和肥胖症的患病率,无论在发达国家或发展中国家的成年人或儿童中,都以惊人的速度在增长,经济发达国家和经济迅速增长的国家中增长更为突出。在过去10年间,大多数欧洲国家肥胖症患病率增长10%~40%,英国增长达2倍;在1976~1993的近20年中,日本男性和女性的肥胖症患病率分别增加了2. 4和1. 8倍。经济转型引起的膳食结构改变和体力活动减少是发展中国家肥胖症患病率迅速升高的主要原因。随着我国改革开放后经济的迅速发展,超重和肥胖发生率也同时迅速增长。与20世纪80年代相比,20世纪90年代我国15个35~59岁人群的超重和肥胖症患病率大大增加,而在20世纪90年代末增长更快。其中4个人群BMI≥25kg/m2的男性超过50%,3个人群BMI≥25kg/m2的女性超过50%。
我国人群超重和肥胖症患病率的总体规律是北方高于南方;大城市高于中小城市;中小城市高于农村;经济发达地区高于不发达地区;很显然,肥胖与经济发展密切相关。
185.中国居民超重和肥胖的现状及变化趋势如何?
近二三十年来,中国居民超重和肥胖率呈明显上升趋势,2002年中国居民营养与健康状况调查资料与第三次全国营养调查(1992年)相比,2002年中国居民超重率和肥胖率分别上升了38. 6%和80. 6%,达到17. 6%和5. 6%,近10年间肥胖人数增加了1亿人。其他一些大规模的研究也证实此种变化趋势。2002年中国居民中超重者约2. 0亿人,肥胖者约6000万人,如按2006年全国人口估计,18岁以上超重者和肥胖者分别达2. 4亿和7000万。
2002年中国居民营养与健康状况调查结果显示,18岁以上成年人腰围平均值为:城市男性83. 6cm,城市女性78. 6cm,农村男性77. 8cm,农村女性75. 7cm。性别间及不同经济发展地区间差异明显。按男性腰围≥85cm、女性腰围≥80cm作为腹部肥胖的切点,2002年中国18岁以上成人腹部肥胖率为:城市男性37. 6%,城市女性30. 4%,农村男性20. 4%,农村女性24. 5%。不同性别间及不同经济发展地区间腹部肥胖率也存在明显差异。
186.超重和肥胖与哪些慢性病有关?
肥胖症患者往往有高血压、高血脂和葡萄糖耐量异常;肥胖是影响冠心病发病和死亡的一个独立危险因素。值得警惕的是,中心性肥胖症患者要比全身性肥胖者具有更高的疾病危险,当体重指数只有轻度升高而腰围较大者,冠心病的患病率和病死率就增加。肥胖症患者多在餐后较长时间内血脂持续在较高水平,富含甘油三酯的低密度脂蛋白(LDL)中的较小而致密的颗粒有直接致动脉粥样硬化的作用。防治超重和肥胖症的目的不仅在于控制体重本身,更重要的是肥胖与许多慢性病有关,控制肥胖症是减少慢性病患病率和病死率的一个关键因素。
根据WHO的报告,肥胖者发生肥胖相关疾病或症状的相对危险度如下。
(1)危险性显著增高(相对危险度大于3):2型糖尿病、胆囊疾病、血脂异常、胰岛素抵抗、阻塞性睡眠呼吸暂停综合征。
(2)危险性中等增高(相对危险度2~3):冠心病、高血压、骨关节病、高尿酸血症和痛风、脂肪肝。
(3)危险性稍增高(相对危险度1~2):女性绝经后乳腺癌、子宫内膜癌、男性前列腺癌、结肠直肠癌、生殖激素异常、多囊卵巢综合征、生育功能受损、背下部疼痛、麻醉并发症。
187.超重和肥胖与高血压有何联系?
随着体重指数(BMI)增加,收缩压和舒张压水平也较高。高血压病患者是指收缩压≥140mm Hg和(或)舒张压≥90mm Hg,或需要用降压药才能将血压控制在接近正常水平(低于140/90mm Hg)者。肥胖者的高血压患病率高,肥胖持续时间越长,尤其是女性,发生高血压的危险性越大。而控制饮食和增加运动使体重降低时,使血容量、心排血量和交感神经活动下降,血压也随之降低。
对我国24万人群的汇总分析显示,BMI≥24kg/m2者的高血压患病率是BMI在24kg/ m2以下者的2. 5倍,BMI≥28kg/m2者的高血压患病率是BMI在24kg/m2以下者的3. 3倍。男性腰围达到或超过85cm,女性腰围达到或超过80cm,其高血压患病率是腰围正常者的2. 3倍。一些减轻体重的试验表明,经减重治疗后,收缩压和舒张压也随平均体重的下降而降低。超重和肥胖引发高血压的机制可能与胰岛素抵抗、代谢综合征有关。
188.超重和肥胖与2型糖尿病有何联系?
超重、肥胖和腹部脂肪蓄积是2型糖尿病发病的重要危险因素。我国24万人群数据的汇总分析显示,如以空腹血糖≥7. 0mmol/L或餐后2h血糖仍≥11. 1mmol/L诊断为2型糖尿病,BMI≥24kg/m2者的2型糖尿病的患病率为BMI在24kg/m2以下者的2. 0倍,BMI≥28kg/m2者的2型糖尿病患病率为BMI在24kg/m2以下者的3. 0倍。男性腰围≥85cm和女性腰围≥80cm时,糖尿病的患病率分别为腰围正常者的2~2. 5倍。
肥胖症患者的胰岛素受体数减少和受体缺陷,发生胰岛素抵抗(对胰岛素不敏感)现象和空腹胰岛素水平较高,影响到对葡萄糖的转运、利用和蛋白质合成。中心型脂肪分布比全身型脂肪分布的人患糖尿病的危险性更大;肥胖持续的时间越长,发生2型糖尿病的危险性越大。儿童青少年时期开始肥胖、18岁后体重持续增加和腹部脂肪堆积者患2型糖尿病的危险性更大。
腰围超标、血清甘油三酯和低密度脂蛋白胆固醇升高、高密度脂蛋白胆固醇降低、血压升高和空腹血糖异常高等危险因素中,如出现多个因素聚集,即临床上定义的代谢综合征,有很强的致动脉粥样硬化作用。代谢综合征与胰岛素抵抗密切相关,肥胖、腰围超标和缺少体力活动是促进胰岛素抵抗进展的重要因素。
189.超重和肥胖与高脂血症有何联系?
我国24万人群数据的汇总分析显示,BMI≥24kg/m2者的血脂异常(甘油三酯≥200mg/ 100ml)检出率为BMI<24kg/m2者的2. 5倍,BMI≥28kg/m2者的血脂异常检出率为BMI<24kg/m2者的3. 0倍,腰围超标者高甘油三酯血症的检出率为腰围正常者的2. 5倍。BMI≥24kg/m2和≥28kg/m2者的高密度脂蛋白胆固醇降低(<35mg/100ml)的检出率分别为BMI<24kg/m2者的1. 8倍和2. 1倍。腰围超标者高密度脂蛋白胆固醇降低的检出率为腰围正常者的1. 8倍。
190.超重和肥胖与冠心病有何联系?
我国10个人群的前瞻性研究显示,体重指数增高是冠心病发病的独立危险因素,冠心病事件(指急性心肌梗死、冠心病猝死和其他冠心病死亡)的发病率随体重指数的上升而增高。前述的高血压,糖尿病和血脂异常都是冠心病和其他动脉粥样硬化性疾病的重要危险因素,而超重和肥胖导致这些危险因素聚集,大大促进了动脉粥样硬化的形成。BMI≥24kg/m2和BMI≥28kg/m2的个体,有2个及以上危险因素聚集者动脉粥样硬化的患病率分别为BMI<24kg/m2者的2. 2和2. 8倍。腰围超标危险因素聚集者的患病率为腰围正常者的2. 1倍。表明超重肥胖是促进动脉粥样硬化的重要因素之一。
芬兰的一项前瞻性随访研究显示腹型肥胖与男性急性冠脉事件有关,腹型肥胖越明显,冠脉事件越多,如腰臀比(WHR)>0. 98,冠心病危险增加3倍;腰围>95. 5cm,冠心病危险增加2倍,BMI>28. 7kg/m2,冠心病危险增加1. 5倍。另一项巴黎前瞻性研究对7079例无冠心病的43~52岁男性随访23年的结果显示,腰围处于第五分位者发生心肌梗死的危险为处于第一分位者的2~6倍。
191.超重和肥胖与心力衰竭有何联系?
肥胖除了增加冠心病的危险外,对左心室肥厚也有显著影响。高血压遗传流行病学网络研究显示:随着体重指数增加,左心室肥厚检出率显著增加,并且左心室肥厚的发生随肥胖和糖脂代谢危险因素的增多而增加,这在正常和高血压人群中均呈相同趋势。左心室肥厚是心功能不全的代偿阶段,当心功能失代偿时即出现心力衰竭。Framingham心脏研究对5881人平均随访14年,结果显示体重指数每增加1kg/m2,心力衰竭的危险性增加5%~7%,且肥胖程度越重,心力衰竭危险性也越高。
192.超重和肥胖与心律失常有何联系?
肥胖常导致心房增大和左心室舒张功能不全,二者均为心房颤动的危险因素。Framingham的一项社区研究对75282例随访14年,结果显示BMI每增加1kg/m2,心房颤动发生率增加4%,肥胖者心房颤动危险性较对照组增加1. 5倍。肥胖所致的另一个严重心律失常是心源性猝死,肥胖者常有QT间期延长和QT间期分布离散,这些变化往往是室性心律失常和心电不稳定所致心源性猝死的电生理基础。研究表明QT间期及离散度与体重指数高度相关,PPSI研究显示随着腰围和体重指数增加,猝死的危险性将增加。
193.超重和肥胖与脑卒中有何联系?
我国脑卒中的发病率较高,对10个人群的前瞻性分析表明,肥胖者缺血性脑卒中发病的相对危险度为2. 2。脑动脉粥样硬化是缺血性脑卒中的病理基础。其发病危险因素与冠心病很相似,超重、肥胖导致的危险因素聚集是导致缺血性脑卒中增高的原因之一。
194.超重和肥胖与癌症有何联系?
与内分泌有关的癌症(如妇女绝经后的乳腺癌、子宫内膜癌、卵巢癌、宫颈癌,男性的前列腺癌)及某些消化系统癌症(如结肠直肠癌、胆囊癌、胰腺癌和肝癌)的发病率与超重和肥胖呈正相关,但究竟是促进体重增长的膳食成分(如脂肪)还是肥胖本身与癌症的关系更重要还需进一步研究证实。
195.超重和肥胖与睡眠呼吸暂停综合征有何联系?
肥胖引起睡眠中呼吸暂停,是由于在颈、胸部、腹部和横膈部位的脂肪堆积过多,使胸壁的运动受阻,在躺下时上呼吸道变窄和气流不通畅引起的呼吸困难。因血液二氧化碳浓度过高和血氧浓度低可抑制呼吸中枢,出现暂时窒息现象。如伴有严重呼吸道疾病,则容易产生肺动脉高压、心脏扩大和心力衰竭等。
196.超重和肥胖与内分泌代谢紊乱有何联系?
脂肪细胞不仅贮存脂肪,还具有内分泌功能,同时也是许多激素作用的靶器官。肥胖者血浆中胰岛素明显高于正常水平,并经常存在胰岛素抵抗,中心性肥胖患者的激素水平改变更大。肥胖者血循环中的性激素平衡被破坏,尤其是腹部脂肪过多的女性常有排卵异常、雄激素过多,往往伴生殖功能障碍。有的中度肥胖妇女发生多囊性卵巢综合征。体力活动常常能通过减轻体重而提高机体对胰岛素的敏感性。
197.超重和肥胖与胆石症和脂肪肝有何联系?
肥胖者胆结石的患病率是非肥胖者的4倍,腹部脂肪堆积者的危险性更大。肥胖患者的胆汁中胆固醇过饱和及其胆囊活动减少,可能是形成胆结石的原因。胆结石患者的胆囊感染率增加,容易引起胆绞痛和急性胰腺炎。
腹部脂肪比较容易分解,并由门静脉进入肝脏。肥胖常常是非酒精性脂肪肝的危险因素。有报道经B超检查200名体重超重(BMI≥24kg/m2)者中伴脂肪肝者达41. 5%;而574名非超重者的脂肪肝检出率为11. 3%。另有一些报道示重度肥胖者检出脂肪肝、肝纤维化、炎症和肝硬化者较多;肥胖合并血糖耐量异常或糖尿病患者的脂肪肝更严重。
198.超重和肥胖与骨关节病和痛风有何联系?
临床上常观察到肥胖者中膝关节疼痛和负重关节的骨关节病较多。肥胖者痛风的发生率较高与高尿酸血症直接相关。痛风性关节炎是在关节内由于尿酸盐形成的痛风石引起反复发作的急性炎症。但体重增加与尿酸水平上升的关系还不太清楚,可能与肥胖引起的代谢变化(内源性核酸分解代谢产生嘌呤并合成尿酸较多)和饮食因素(含嘌呤较多的动物性食品)有关。
199.肥胖易导致哪些心理问题?
由于文化背景、种族等的差异,人们对肥胖的态度不同,例如在经济不发达时期,我国曾把肥胖称为“发福”,并作为富裕的象征。在发达国家和迅速发展的国家中,肥胖者必须与来自社会和环境的偏见和歧视作斗争。肥胖者也往往受社会观点、新闻媒介宣传的影响,对自身的体形不满,总认为在社交中会受到排斥,尤其在受到中、高等教育的年轻女性中易受这种心理驱使,把“减肥”作为时尚;往往出现体重处于正常范围的人还在奋力减重的现象,有人甚至因此导致厌食症。从小就发胖的儿童容易产生自卑感,对各种社交活动产生畏惧而不愿积极参与,造成心理问题。
暴饮暴食是肥胖患者中常见的一种心理病态行为。其主要特点是常常出现无法控制的食欲亢进,大多发生于傍晚或夜间,在夜里醒来后想吃东西。越来越多的观察发现,饮食习惯不良有时与肥胖患者的节食行为有关,如在上顿少吃或不吃后下顿大量进食的现象,严重影响治疗效果。还有人为了怕发胖,在大量进食美餐后自行引吐,这些与肥胖相伴的心理变化都有害于身心健康。
三、病因与发病机制
200.肥胖症有哪些病因?
(1)单纯性肥胖症:无明显内分泌、代谢病病因可寻者。分为体质性肥胖症(又称幼年起病型肥胖症)和获得性肥胖症(又称成年起病型肥胖症)。
(2)继发性肥胖症:有明显的内分泌、代谢病等病因可查。①下丘脑病:下丘脑综合征,各种病因如炎症后遗症、创伤、肿瘤、肉芽肿等均可导致下丘脑综合征性肥胖症;肥胖性生殖无能症。②垂体病:垂体ACTH细胞瘤(又称库欣病);垂体生长激素(GH)细胞瘤(又称肢端肥大症);垂体泌乳素(PRL)细胞瘤。③甲状腺功能减退症:原发性甲状腺功能减退;下丘脑-垂体性甲状腺功能减退。④胰岛病:2型糖尿病早期;胰岛素瘤(又称胰岛B细胞瘤);功能性自发性低血糖症。⑤肾上腺皮质功能亢进症:又称皮质醇增多症、库欣综合征。⑥性腺功能减退症:女性绝经期肥胖症;多囊卵巢综合征;男性无睾或类无睾症。⑦其他:痛性肥胖;水钠潴留性肥胖症;颅骨内板增生症;性幼稚-色素性视网膜炎-多指(趾)畸形综合征。
(3)药物性肥胖症:精神病患者长期服用氯丙嗪、某些疾病长期使用胰岛素、促进蛋白质合成制剂、糖皮质激素等均可使患者食欲亢进而导致肥胖症。
201.引起单纯性肥胖最重要的两大原因是什么?
(1)饮食类型及饮食方式不健康:工业发达国家的肥胖症患病率远远高于不发达国家,其原因之一是发达国家人群的能量和脂肪摄入(尤其是饱和脂肪的摄入量)大大高于不发达国家。随着我国的经济发展和食物供应丰富,人们对食物能量的基本需求满足以后,膳食模式发生了很大变化,高蛋白质、高脂肪食物的消费量大增,能量的总摄入往往超过能量消耗。与我国传统的膳食模式相比,很多城市,尤其在大城市的人们摄入富含高能量的动物性脂肪和蛋白质增多,而谷类食物减少,富含膳食纤维和微量营养素的新鲜蔬菜和水果的摄入量也偏低。已有研究证明含脂肪多而其他营养素密度低的膳食,引起肥胖的可能性最大。因此限制总能量和脂肪摄入量是控制体重的基本措施。
进食行为也是影响肥胖症发生的重要因素。不吃早餐常常导致其午餐和晚餐时摄入的食物较多,而且一日的食物总量增加。我国的膳食指南提出,三餐的食物能量分配及间隔时间要合理,一般早、晚餐各占30%,午餐占40%。晚上吃得过多而运动相对较少,会使多余的能量在体内转化为脂肪而储存起来。现在很多快餐食品因其方便、快捷受人们青睐,但快餐食品往往富含高脂肪和高能量,其构成比较单调,经常食用会导致肥胖,并有引起某些营养素缺乏的可能。胖人的进食速度一般较快;而慢慢进食时,传入大脑摄食中枢的信号可使大脑做出相应调节,较早出现饱足感而减少进食。此外,进食行为不良,如经常性暴饮暴食、夜间加餐、喜欢零食,尤其是感到生活乏味或在看电视时进食过多零食,是许多人发生肥胖的重要原因。由于食物来源比较丰富,在家庭中的备餐量往往超出实际需要量较多,为了避免浪费而将多余的食物吃下,也可能是造成进食过量的原因之一。
(2)体力活动过少:随着现代交通工具的日臻完善,职业性体力劳动和家务劳动量减轻,人们处于静态生活的时间增加。大多数肥胖者相对不爱活动;坐着看电视是许多人在业余时间的主要休闲消遣方式,成为发生肥胖的主要原因之一。据报道,每日坐着看电视4h以上的妇女肥胖发生倾向比1h以下妇女高2倍。另外,某些人因肢体伤残或患某些疾病而使体力活动减少;某些运动员在停止经常性锻炼后未能及时相应地减少其能量摄入,都可能导致多余的能量以脂肪的形式储存起来。经常性体力活动或运动不仅可增加能量消耗,而且可使身体的代谢率增加,有利于维持机体的能量平衡,还可以增强心血管系统和呼吸系统功能。因高强度剧烈运动不易长期坚持,而且在此高强度运动的短期内,主要以消耗体内糖类(肌糖原、肝糖原等)提供的能量为主,而不是首先消耗脂肪。在进行中、低强度体力活动时,更多动员体内脂肪分解以提供能量。由于中、低强度的体力活动可长期坚持,被氧化的脂肪总量比高强度剧烈运动多。因此,应强调多进行有氧的中、低强度体力活动,如走路、慢跑、扫雪、打羽毛球等。另外,经常参加锻炼者比不经常锻炼者的静息代谢率高;在进行同等能量消耗的运动时,经常锻炼能更多地动员和利用体内储存的脂肪,对预防超重和肥胖更有利。
202.还有哪些因素参与肥胖症的发生?
(1)社会因素:全球肥胖症患病率的普遍上升与社会环境因素的改变有关。经济发展和现代化生活方式对进食模式有很大影响。在中国,随着家庭成员减少、经济收入增加和购买力提高,食品生产、加工、运输及贮藏技术有改善,可选择的食物品种更丰富。随着妇女更广泛地进入各行各业,在家为家人备餐的机会日益减少;加上家庭收入增加,在外就餐和购买现成的加工食品和快餐食品的情况增多,其中不少食品的脂肪含量过多。特别是经常上饭店参加“宴会”和“聚餐”者,常常进食过量。在遇到烦恼、愤怒等不顺心事时,有人往往以进食消愁。此外,经常性地吃肉过多(尤其是猪肉含较多脂肪和蛋白质)容易导致消化器官(肠道、肝脏)和肾脏负担过重,并使脂肪在体内蓄积,也不利于健康。
政策、新闻媒体、文化传统以及科教宣传等对膳食选择和体力活动都会产生很大影响。新闻媒体(包括电视、广播和印刷的宣传材料)在现代消费群体中有举足轻重的作用,电视广告对儿童饮食模式的影响甚至起着第一位作用。然而广告中所宣传的食品,许多是高脂肪、高能量和高盐的方便食品和快餐食品,这些广告对消费者,尤其是对儿童饮食行为的误导不容忽视。
(2)经济及教育水平:体重增加受文化教育水平及经济水平的影响。据报道,不同的社会经济状况及教育水平对肥胖的影响亦不同,在发达国家,社会经济地位与肥胖的发生呈负相关,而在发展中国家则相反。对上海地区1. 4万名健康人群的肥胖与文化程度关系的调查结果表明,文盲组、小学文化组、高中组及大专以上文化组的肥胖发生率分别为24. 9%、22. 3%、10. 6%、11. 6%,可见文盲组人群肥胖发生率高于其他组。
(3)遗传因素:多项研究表明单纯性肥胖具有遗传倾向,肥胖者的基因可能存在多种变化或缺陷。一些对双胞胎、领养子女家庭和家系的调查发现,肥胖有一定的家族聚集性。双亲均为肥胖者,子女中有70%~80%的人表现为肥胖;双亲之一(特别是母亲)为肥胖者,子女中有40%的人较胖;而双亲体重正常者其子女肥胖发生率仅为10%。人群的种族、性别不同及年龄差别对致肥胖因子的易感性也不同。研究表明遗传因素对肥胖形成的作用占20%~40%。
另外,基因突变与某种调节体重的遗传物质也可能参与肥胖的发病。1950年,Ingalls等发现1个基因的阴性突变可以导致肥胖,他将该基因称为肥胖基因(ob基因)。1994年,研究人员利用突变基因的定位克隆技术克隆了小鼠和人的ob基因,并且鉴定了其所表达的蛋白,将其命名为Leptin(瘦素)。瘦素可通过血脑屏障,主要作用于下丘脑腹侧正中核受体及脂肪等末梢组织受体,起到减轻体重的作用。ob基因的发现和克隆使人们从分子水平上认识肥胖,为肥胖相关研究和肥胖症的治疗提供了依据。近年又发现数种单基因突变引起人类肥胖症,如瘦素受体基因、阿片-促黑素细胞皮质素原(POMC)基因、激素原转换酶-1(PC-1)基因、黑皮素受体4(MC4R)基因和过氧化物酶体增殖物激活受体γ(PPAR-γ)基因突变肥胖症。但上述类型肥胖症极为罕见,绝大多数肥胖症是复杂的多基因系统与环境因素综合作用的结果。
203.如何理解遗传在肥胖发生过程中的作用?
研究显示肥胖的发生发展及其引发的其他病理状态与遗传学背景或基因异常有关,作为一种非常典型的与生活方式相关的代谢性疾病或流行病,遗传易感性对肥胖的发生可能只居于次要地位。
众所周知,遗传变异是非常缓慢的过程,但是在20世纪后期,肥胖却已成为全球最受关注的疾病之一。如在中国过去20年里,民众生活水平迅速提高,生活方式也发生巨大变化,许多中老年人目睹并亲身体验了这种变化,过去的能量摄入相对不足到现在的摄入相对过量,直接改变了自己和他人的脂肪储存和肥胖状态。可以肯定的是,在此短短的20年间,中国人的遗传背景没有什么改变。同样,在西方工业化和肥胖逐渐加重的过去50年间,人类的遗传学背景也不会发生明显的变化。这些都从另一个角度说明,仅用遗传学背景改变难以合理解释肥胖的迅速流行趋势。从社会和个体角度讲,生活水平提高伴随的能量摄入相对过量,社会生活方式的变化导致的能量消耗相对减少,是肥胖发生的根本原因;遗传易感性可能是某些个体易发肥胖的辅助因素。
因此,改变环境和生活方式应该是预防肥胖的关键,它不仅是可能的,也证明是有效的。
204.神经-内分泌系统调节紊乱与肥胖有何联系?
(1)下丘脑与高级神经活动异常:饱食中枢位于下丘脑腹内侧核,摄食中枢位于下丘脑腹外侧核,它们之间有神经纤维联系,在功能上相互调节、相互制约。当下丘脑病变或体内某些代谢改变时可影响食欲中枢发生多食,产生肥胖。精神因素常影响食欲,精神过度紧张而肾上腺素能神经受刺激伴交感神经兴奋时,食欲受抑制。
(2)内分泌因素:除下丘脑因素外,体内其他内分泌激素紊乱也可引起肥胖。
①胰岛素:是胰岛B细胞分泌的激素。其功能是促进肝细胞糖原合成,抑制糖异生;促进脂肪细胞摄取葡萄糖合成脂肪,抑制脂肪分解。后两个作用在肥胖症发病机制中特别重要。肥胖症者胰岛素分泌特点为:空腹基础值高于正常或正常高水平;口服葡萄糖耐量试验过程中,随血糖升高,血浆胰岛素更进一步升高;血浆胰岛素高峰往往迟于血糖高峰,故在餐后3~4h可出现低血糖反应。近年还发现肥胖患者胰岛素受体数量及亲和力均降低,存在胰岛素不敏感性和抵抗性。由于存在胰岛素不敏感和抵抗,为满足糖代谢需要,胰岛素必须维持在高水平,而高胰岛素血症对于脂肪细胞和脂肪代谢来说,会使脂肪合成增加,分解减少,使肥胖进一步发展。肥胖症者体重减轻至正常后,血浆胰岛素水平及胰岛素受体可恢复正常,表明这种改变是继发性的。
②肾上腺糖皮质激素:是肾上腺皮质束状带分泌的激素,在人体中主要为皮质醇。单纯性肥胖者可有一定程度的肾上腺皮质功能亢进,血浆皮质醇正常或升高;而在继发性肥胖中,库欣综合征血浆皮质醇明显增高。
③生长激素:是垂体前叶分泌的一种蛋白质激素,具有促进蛋白质合成,动员储存脂肪及抗胰岛素作用,但在作用的初期,还表现为胰岛素样作用。生长激素与胰岛素在糖代谢的调节中存在相互拮抗作用。如果生长激素降低,胰岛素作用相对占优势,可使脂肪合成增多,造成肥胖。
④甲状腺激素:与肥胖症的关系尚不明确。肥胖者一般不存在甲状腺功能异常,即使肥胖者基础代谢率可能比正常人稍低,也不代表甲状腺功能低下。偶见两者合并存在。
⑤性腺激素:性激素本身并不直接作用于脂肪代谢。女性机体脂肪量多于男性,女性机体脂肪所占百分率明显高于男性,皮下脂肪除个别部位外,一般比男性相应部位厚度增加一倍。在妇女妊娠期、绝经期、男性或雄性家畜去势后均可出现肥胖,但其机制尚不清楚。有研究者认为绝经期肥胖与垂体促性腺激素分泌过多有关。
(3)儿茶酚胺:是由脑、交感神经末梢、嗜铬组织主要是肾上腺髓质生成的,能促进脂肪分解,大脑皮质通过儿茶酚胺及5-羟色胺调节下丘脑功能,交感神经通过儿茶酚胺调节胰岛素分泌。肥胖患者脂肪组织对儿茶酚胺类激素作用不敏感,但体重减轻后可恢复正常。
205.什么是肥胖症发病的“调定点”学说?
“调定点”(set point)亦称调节点。目前关于肥胖症发病是因为肥胖者体内“调定点”水平较高引起的学说比较流行。这一学说认为,每个人的体内都有一个体重控制系统,控制着机体的能量平衡,个人体内脂肪含量的多少、体重的变化都由这一控制系统进行设定和调节的,人们将这个调节水平称为调定点。调定点设定后,当机体摄入量增加时,调定点可使机体代谢率增高、消耗增加;当体重下降时,调定点又可使机体代谢率降低、消耗减少,从而使体重在一定范围内保持稳定。
一般认为,肥胖者的调定点水平较高。这一理论可以解释为什么大多数肥胖者减肥非常困难,或即使体重减轻后也很难长期保持的原因。
人体的调定点不是一成不变的。长期高热量、高脂肪饮食,体重增加后,调定点可以升高,如果长期保持不良饮食习惯,高体重可引起适应,体重调定点将不可逆升高;某些药物和体育运动可使调定点降低;下丘脑损伤时,调定点也可能发生改变;调定点还受心理、环境、文化等因素的影响,是一个可以变动的点。有关调定点在体内是如何发挥作用的机制还不清楚,有待进一步研究。
四、病理生理
206.肥胖时脂肪组织有哪些改变?
(1)易发生肥胖时期:人类一生中有三个时期最容易发生肥胖:婴幼儿期至5岁以前;青春发育期;40岁以后。妊娠期、哺乳期及绝经期最突出。婴幼儿期肥胖最不引人注意,因为通常认为婴儿越胖越好,表示营养充足、喂养得法。
(2)正常脂肪组织:脂肪组织主要由脂肪细胞、少数纤维母细胞和少量细胞间胶原物质组成。脂肪组织所含脂肪都存在于脂肪细胞内,在神经、体液因素影响下,中性脂肪合成和分解代谢极为活跃。脂肪组织平均含脂肪约80%,含水约18%,含蛋白质约2%。深部脂肪组织比皮下脂肪组织含水略多。肥胖者脂肪组织含水比瘦人多。肥胖者体重下降后,脂肪组织减少,脂肪组织含水也减少。
(3)肥胖时脂肪组织改变:不同部位皮下脂肪组织的脂肪细胞大小不同。正常人皮下脂肪细胞平均长67~98μm,每个脂肪细胞含脂量约0. 60μg。肥胖时,脂肪细胞明显肥大,皮下脂肪细胞长达127~134μm,增大50%~100%,每个脂肪细胞含脂量0. 91~1. 36μg。当肥胖发生和发展很快时,一般仅见脂肪细胞肥大,当缓慢长期持续肥胖时,脂肪细胞既肥大,同时数量也增多。一个正常人全身脂肪细胞数可从(2. 68±0. 18)×1010增至(7. 70±1. 35)×1010,脂肪细胞数增加了3倍。一般认为脂肪细胞肥大和增生在肥胖症发生、发展过程中并不完全一致,并且影响治疗。正常女性脂肪细胞较男性多。既往无肥胖史的老年性肥胖主要是脂肪细胞肥大。长期严重肥胖的成年患者,除脂肪细胞肥大外,多少伴有脂肪细胞增生。出生时体重超重,婴儿期明显肥胖,青春发育期肥胖,到了成年大都要肥胖。这种成年肥胖患者,其脂肪细胞肥大和增生同时并存,治疗起来最不容易取得疗效和巩固疗效。可见婴幼儿期是否肥胖是脂肪细胞多少的关键时期。在这一年龄段,比其他年龄段更适合脂肪细胞增生。
(4)脂肪沉积的原因:①进食过多的糖和脂肪而没有相适应的能量消耗。②进食正常,但动用脂肪库不足及糖生成脂肪过多。故不论蛋白质、脂肪或糖,如热量过剩,除去因产热消耗外,多余的热量即贮存于体内。因蛋白质及糖贮存能量有限,故大部分多余热量以脂肪形式贮存于皮下组织,而引起肥胖。③肥胖和正常人在代谢上有明显差别。同样饮食,肥胖者合成代谢较正常人亢进;肥胖者在休息、立位或散步时消耗的能量较正常人少;肥胖者在不活动状态对冷的反应较弱,不如正常人能增加代谢率。在日常生活中,人们的活动差异很大,对热量的需要亦不同,少者每日只需1500kcal左右,多者在3000kcal以上,但体重能保持相当恒定。其主要原因是由于神经-内分泌系统对人体活动、摄食及代谢等过程进行生理调节所致。病理情况下产生的继发性肥胖,主要是由于神经-内分泌系统对脂肪、糖类的代谢调节紊乱所致。
207.肥胖时机体的物质代谢出现哪些改变?
(1)能量代谢的变化:大多数肥胖患者基础代谢率一般正常,部分患者偏低。同时大多数肥胖患者不喜欢活动,每日活动量少,而且越肥胖者越不喜欢体力活动。人们往往认为肥胖患者能量代谢是低水平的,实际上,肥胖者非脂肪组织的基础代谢率并不低于正常人,肥胖患者能量代谢和正常人之间迄今尚未发现差别。正常人多日进食能量过多,在没有增加活动和能量需要的条件下可以维持原体重不变。机体脂肪组织没有增加,人没有发胖。一般认为这是由于多余能量以饭后蛋白质的特殊动力作用形式消耗了。肥胖患者饭后特殊动力作用作为处理多余能量手段方面可能存在缺陷。
(2)脂类代谢变化:肥胖症者存在不同程度的脂类代谢紊乱,脂肪合成过多,脂肪水解和脂肪分解氧化无明显异常。血浆甘油三酯、游离脂肪酸和胆固醇一般高于正常水平,特别是餐后易发生高甘油三酯血症,机体合成过多的脂肪经血液运送到脂肪组织贮存。首先贮存在腹部脂肪组织,引起腹部肥胖。若不加以干预,甘油三酯继续向肝脏等内脏组织贮存,引起脂肪肝等。
(3)糖代谢变化:多数肥胖患者有程度不同的糖代谢障碍,肥胖患者患糖尿病的风险高于非糖尿病患者。肥胖者由于常有高游离脂肪酸血症,机体脂肪酸代谢旺盛,直接抑制葡萄糖在三羧酸循环中进行氧化代谢;又由于多数患者胰岛素分泌及其相关的信号通路异常,影响葡萄糖的转运和细胞内代谢,引起血糖升高和胰岛素抵抗。这充分说明肥胖症和糖尿病有十分密切的相关性。
(4)蛋白质代谢变化:多数肥胖者的蛋白质代谢基本正常。血浆蛋白和氨基酸含量均正常。与正常人比较,进低热量膳食时,不容易出现负氮平衡,即蛋白质分解代谢率较低。但对摄入蛋白质食物过多者,易转化为脂肪贮存。
(5)水、盐代谢变化:肥胖患者的脂肪组织所占比重增大,其含水量远少于其他组织,因而全身所含水分比正常人低。少数肥胖患者短期体重增加特别快,难以用进食多余能量转变为脂肪来解释。患者自觉脸、手、脚肿胀,下肢水肿,说明有水、钠潴留。这类肥胖患者在接受低热量饮食治疗时,最初几天体重下降特别快,而且幅度大,显然是利尿消肿的结果。
208.肥胖导致心血管病的机制是什么?
相对于其他心血管病的发病机制,肥胖致心血管病的机制有其特殊性,体内过多脂肪可导致:①交感神经激活;②压力反射障碍;③下丘脑-垂体轴紊乱;④高瘦素血症和低脂联素血症;⑤肾素血管紧张素系统(RAS)激活;⑥脂肪压迫肾脏;⑦阻塞性睡眠呼吸暂停综合征等。上述因素可致心输出量增加、心肌肥厚和功能损害,血管内皮功能受损和动脉顺应性改变等。
在肥胖介导的心血管损害中有两个病理生理过程起重要作用。
(1)胰岛素抵抗:腹型肥胖易导致内脏脂肪分解,产生的游离脂肪酸易在肝脏和肌肉酯化,形成脂质异位沉积,产生胰岛素抵抗。Reaven报道非糖尿病人群中胰岛素抵抗越重,心血管病发病率越高,其他许多研究也显示胰岛素抵抗与高血压、冠心病、糖脂代谢紊乱有关联。因此,胰岛素抵抗被认为是上述疾病的共同病理生理基础。
(2)脂肪病变:许多研究证实除贮脂外,脂肪也是一个重要的内分泌器官,能分泌瘦素、脂联素、抵抗素、内脏素(visfatin)等多种脂肪因子,白介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)、C反应蛋白(CRP)等多种炎症因子和血管紧张素Ⅱ(ATⅡ)、一氧化氮(NO)、内皮素-1(ET-1)、纤溶酶原激活物抑制物-1(PAI-1)等多种血管活性物质。这些因子通过旁分泌或自分泌作用于心血管系统,在损害血管内皮和启动血管粥样病变中起重要作用。
在众多脂肪分泌的因子中,脂肪的RAS发挥着特殊的作用,脂肪组织中存在完整的RAS,脂肪细胞产生的血管紧张素原(AGT)和ATⅡ可作用于脂肪细胞进一步影响其分泌功能。研究表明腹型肥胖时内脏脂肪的RAS系统激活,敲除血管紧张素原基因可减轻体重,降低血压和增加小鼠的活动能力;敲除血管紧张素Ⅰ型受体亚型基因能防止高脂诱导的肥胖,改善胰岛素抵抗和糖耐量异常,增加肌肉的脂肪酸氧化,增加能量消耗。最近研究表明某些血管紧张素Ⅱ受体阻滞药(ARB)有防止高脂诱导的肥胖,减少内脏脂肪和增加能量消耗的作用。
部分脂肪因子对心血管有保护作用,如脂联素。研究表明瘦素抵抗或缺乏时可导致心肌肥厚,而外源性瘦素可逆转心肌肥厚。当脂联素缺乏时,予压力负荷可致小鼠的心肌肥厚,其机制与ERK激活和AMPK抑制有关,予脂联素可逆转心肌肥厚。最近研究还发现血管周围的脂肪能分泌一种脂肪细胞源性的舒血管因子(ADRF),能激活酪氨酸激酶信号通路,开放大血管ATP依赖的钾通道和小血管电压依赖的钾通道,导致血管舒张。而这种血管旁脂肪依赖的舒张反应在自发性高血压大鼠受到损害。
五、临床表现
209.肥胖症有哪些临床表现?
肥胖可见于任何年龄。幼年型者自幼肥胖;成年型者多起病于20~25岁;但临床以40~50岁的女性为多,60~70岁以上的老年人亦不少见。男性脂肪分布以颈部及躯干、腹部为主,四肢较少;女性则以腹部、腹以下臀部、胸部及四肢为主。新生儿体重超过3. 5kg,特别是母亲患有糖尿病的超重新生儿就应认为是肥胖症的先兆。儿童生长发育期营养过度,可出现儿童肥胖症。轻度肥胖者常无症状,中重度肥胖者可有下列临床表现。
(1)一般表现:体重超过标准10%~20%,一般没有自觉症状。而由于水肿致体重增加者,增加10%即有睑部肿胀、两手握拳困难、双下肢沉重感等自觉症状。体重超过标准30%以上才表现出一系列临床症状。中、重度肥胖者表现为上楼时感觉气促,体力劳动易疲劳,怕热多汗,呼吸短促,下肢轻重不等的水肿。负重关节易出现退行性变,可有酸痛。脊柱长期负荷过重,可发生增生性脊椎骨关节炎,表现为腰痛及腿痛。患者皮肤上可有淡紫纹或白纹,分布于臀部外侧、大腿内侧及下腹部,较皮质醇增多症的紫纹细小,呈淡红色,皱褶处易磨损,引起皮炎、皮癣。平时汗多怕热、抵抗力较低而易感染。
(2)内分泌代谢紊乱:空腹及餐后血浆胰岛素增高,基值可达30m U/L,餐后可达300m U/ L,比正常人高出一倍以上,患者既具有高胰岛素血症,C肽分泌增加,同时又存在胰岛素抵抗(肥大脂肪细胞对胰岛素不敏感,胰岛素受体数减少),造成糖耐量减低或糖尿病。总脂、胆固醇、甘油三酯及游离脂肪酸常增高,呈高脂血症及高脂蛋白血症,成为动脉粥样硬化、冠心病、胆石症等疾病的基础。肥胖者血浆总蛋白、白蛋白、球蛋白通常在正常范围,某些氨基酸可增加,如精氨酸、亮氨酸、异亮氨酸、酪氨酸、苯丙氨酸等,这样,血糖和血浆氨基酸的增高形成刺激胰岛B细胞的恶性循环,于是肥胖加重。
甲状腺功能一般正常,过食时T3增加,节食时减少,而T 4则无变化。少数患者(文献报道2%~18%)131 I吸收率减低,但用TRH后,TSH和T 3释放正常,说明下丘脑、垂体、甲状腺轴尚正常。肥胖者T 3受体减少,可能是产热减少之故,体重减轻后可恢复。
血中皮质醇及24h尿17-羟类固醇,17-酮类固醇可偏高,但地塞米松抑制试验及昼夜规律存在,说明肾上腺皮质功能正常而前述变化由于肥胖所致。
在低血糖及精氨酸刺激下,生长激素(GH)分泌迟钝。肥胖者GH浓度在不同年龄组有所不同,25岁以下者较正常人低,与体重呈负相关,30岁以上者与正常人相同。尽管肥胖青少年GH分泌减少,但并无生长障碍。
女性肥胖者多闭经不育,说明性腺功能异常,有时有多囊卵巢伴经少或闭经、多毛、男性化等症候群。男性肥胖者性激素改变较明显,雌激素增多而雄激素减少,多有阳萎不育、类无睾症。
(3)心血管系统表现:重度肥胖者可能由于脂肪组织中血管增多,有效循环血容量、心搏出量、输出量及心脏负担均增高,有时伴高血压进一步加重心脏负担,引起左心室肥大,同时心肌内外有脂肪沉着,更易引起心肌劳损,以致左心扩大与左心衰竭。伴有冠心病者可出现心绞痛、心肌梗死。加之肺泡低换气综合征,偶见骤然死亡者。周围循环阻力一般正常或偏低,每单位体重供血量也减低,肥胖减轻后上述症状亦可减轻或恢复。
(4)消化系统表现:食欲持续旺盛,善饥多食,多便秘、腹胀,好吃零食、糖果、糕点及甜食;部分患者不及时进食可有心悸、出汗及手颤。伴胆石症者,可有慢性消化不良、胆绞痛。肝脂肪变性时肝大,严重者可发生肝硬化。
(5)肺泡低换气综合征(匹克威克综合征):这是严重肥胖症的一个临床综合征。由于大量脂肪堆积于体内,体重过增,活动时须消耗能量,耗氧量亦增多,故肥胖者一般不喜欢运动,活动少而嗜睡,稍多活动或体力劳动后易疲乏无力,肥胖者总摄氧量增加,但按单位体表面积计算则比正常低。由于腹腔和胸壁脂肪组织太多,腹壁增厚,横膈抬高,影响呼吸运动,肺部通气不良,换气受限,导致二氧化碳潴留,血二氧化碳结合率超过正常范围,呈呼吸性酸中毒;血二氧化碳分压升高,动脉血氧饱和度下降,氧分压下降,出现发绀,继发性红细胞增多症;肺动脉高压,右心负荷加重,形成慢性肺源性心脏病而心力衰竭;同时静脉回流淤滞,静脉压升高,颈静脉怒张,肝大;由于脂肪组织大量增加,血总循环量随之增加,心输出量和心搏出量加大,加重左心负荷,出现高搏出量心力衰竭,构成匹克威克综合征。表现为呼吸困难,不能平卧,间歇或潮式呼吸,脉搏快速,可有发绀、水肿、神志不清、嗜睡、昏睡等。
(6)其他:肥胖者嘌呤代谢异常,血浆尿酸增加,使痛风的发病率明显高于正常人。肥胖者还可伴睡眠呼吸暂停综合征、静脉血栓、某些自身免疫性疾病(神经性皮炎等)以及某些癌症(男性前列腺癌、大肠癌,女性乳腺癌、子宫内膜癌),发病率增高,且麻醉或手术并发症高。另外,肥胖者社会适应能力下降、紧张及退缩增加、自尊心下降,易出现焦虑、抑郁等各类情感障碍。
210.肥胖可并发哪些疾病?
(1)增加病死率:肥胖者的病死率比正常体重者明显增高,随着体重的增加,病死率也有所增加。研究表明,肥胖者因糖尿病而死亡者比正常体重组明显增高约3. 8倍;其次是肝硬化、阑尾炎、胆石症的病死率,肥胖者也增加一倍左右;心血管、肾病及意外事故的病死率也较高。
(2)高血压:肥胖者患高血压的概率比非肥胖者高。肥胖者常伴心输出量和血容量增加,同时脂肪细胞还分泌一系列细胞因子,影响机体血压。但在血压正常的肥胖者,周围血管阻力降低,而有高血压的肥胖者周围血管阻力正常或升高。高血压为肥胖症高病死率的重要因素。
(3)冠心病:肥胖者发生冠心病的概率远高于非肥胖者。其原因有:①体重超过标准,引起心脏负担加重和高血压;②肥胖者多喜欢吃油腻食物,进食过多的饱和脂肪酸,促进动脉粥样硬化形成;③高甘油三酯血症、高胆固醇血症及高脂蛋白血症,使血液黏度增加,血凝固性增加,易发生动脉粥样硬化、微循环障碍及冠状动脉栓塞;④肥胖者脂肪组织分泌一系列细胞因子,触发体内炎症反应,损伤血管内皮;⑤体力活动减少,冠状动脉侧支循环削弱或不足。同时肥胖时体重负担增加,也是促进冠心病产生心力衰竭的原因之一。
(4)2型糖尿病:肥胖症患者发生2型糖尿病的发病率是非肥胖成人的4倍。肥胖常为糖尿病早期表现,中年以上发病的2型糖尿病者有40%~60%起病时和早期有多食和肥胖。
糖尿病的发病率与肥胖呈正比。肥胖的糖尿病者起病前摄食过多,刺激B细胞过度而失代偿时发生糖尿病。肥胖者脂肪组织对胰岛素较不敏感,葡萄糖进入肥大的脂肪细胞膜时需较多胰岛素,于是脂肪越多者,对胰岛素要求越多,使B细胞负担过重终致衰竭,出现糖尿病。一般肥胖症初期空腹血糖正常,糖耐量试验在服糖后3~4h有时出现低血糖反应,因迟发性高胰岛素血症所致。随病情进展糖耐量逐渐下降,餐后2h血糖高于正常,然后空腹血糖升高,终于出现糖尿病。当体重恢复正常时,糖耐量可恢复正常。
(5)胆囊炎、胆石症及脂肪肝:由于肥胖,消化功能及肝功能紊乱,高热量饮食、油腻食物及脂类代谢紊乱,使胆固醇过多达饱和状态,而发生胆结石,主要为胆固醇结石。其发生率较正常体重者高1倍。胆石症可发生胆绞痛,继发感染者发生急性或慢性胆囊炎。有68%~94%的肥胖症患者,其肝脏有脂肪变性,过半数肝细胞有脂肪浸润者占25%~35%,严重脂肪肝可发展为肝硬化。肥胖者的肝脏脂肪酸和甘油三酯浓度均比正常者高。
(6)感染:肥胖者对感染的抵抗力降低,易发生呼吸系统感染。肺炎发生率较高。皮肤皱褶处易磨损引起皮炎,皮肤疖肿、泌尿系统及消化系统感染发生率也高。有报道阑尾炎发生率为正常人2倍。在急性感染、严重创伤、外科手术以及麻醉情况下,肥胖者应激反应差,往往病情险恶,耐受手术及麻醉能力低,术后恢复慢,并发症及病死率增加。
此外,肥胖者身体反应变得缓慢,易遭受各种外伤、车祸等意外,易发生骨折及严重的肢体受伤。妊娠前及妊娠期间体重增加可影响产程及其后果。据报道,体重较重的产妇并发妊娠高血压综合征和糖尿病均较体重较轻的产妇多,需施行剖宫产者亦较多,产程较长,新生儿的平均出生体重也较重。
六、诊 断
211.肥胖患者询问病史有哪些要点?
(1)患者的饮食习惯及运动情况:粗略计算每日所进热量,饮食过多而活动过少是单纯性肥胖症的主要外因。
(2)家族史:单纯性肥胖症患者常有父母肥胖,其弟兄辈及患者本人也自幼肥胖,家庭生活习惯多喜甜食、进食量及次数较多、喜吃零食等。
(3)个人出生史及身体发育状况,第二性征发育情况及性功能状态:单纯性肥胖症患者无第二性征发育障碍,性功能多正常;而继发性肥胖症患者多有第二性征发育障碍及性功能低下。
(4)既往史:应询问患者既往健康状况,有无脑膜炎、脑炎、颅脑创伤、肿瘤病史,因继发性肥胖症都有明确的病因,肥胖仅为其临床表现之一,尤其注意询问有无神经精神病史、风湿免疫性疾病史及内分泌和代谢性疾病病史,如甲状腺功能减退、皮质醇增多症、巨人症及肢端肥大症、多毛闭经溢乳、下丘脑综合征等病史。
(5)用药史:应了解患者的用药史,尤其是精神科用药和糖皮质激素,因其可引起药物性肥胖。
212.肥胖患者体格检查有哪些要点?
(1)测量患者身高(m)、体重(kg)、腹围、臀围和体温、血压等:计算体重指数、理想体重等,了解患者有无肥胖及其程度。目前认为测定腹围更为简单可靠,是诊断腹部脂肪堆积(即中心性肥胖)最重要的临床指标。脂肪在身体内的分布,尤其是腹部脂肪堆积的程度,与肥胖相关性疾病有更强的关联。在体重指数并不太高者,腹部脂肪增加(腰围大于界值)是独立的危险性预测因素。同时使用腰围和体重指数可以更好地估计与多种相关慢性疾病的关系。另外还需观察是否合并体温调节异常(下丘脑综合征时体温调节异常)和血压升高。
(2)观察身体外形及脂肪分布情况:单纯性肥胖症患者,男性脂肪分布以颈项部、头部、躯干部为主;女性以腹部、下腹部、胸部乳房及臀部为主。继发性肥胖随不同病因而异,如向心性肥胖,表现为满月脸、水牛背、多血质外貌、紫纹。痤疮为皮质醇增多症的特征。女性肥胖、多毛、闭经不孕可能为多囊卵巢所致。体态肥胖、面容虚肿、皮肤干而粗糙、反应迟钝为甲状腺功能减退特征。四肢末端肥大、面容丑陋为肢端肥大症特征。
(3)视力及视野检查:下丘脑及垂体性肥胖尤其是该部位的肿瘤可致视力障碍、偏盲等。详细的体格检查是继发性肥胖症病因诊断的主要线索。
213.如何测量体重指数?
目前判断体重超重和肥胖常用的简单方法是世界卫生组织推荐的体重指数(BMI)。BMI最常用于估计成人的低体重和超重。在流行病学调查中及临床上,已有大量证据表明用BMI较单用体重更能准确反映体脂的蓄积情况。
体重指数(BMI)=个体的体重(kg)/身高的平方(m2)
在测量时,受试者应当空腹、脱鞋、只穿轻薄的衣服。测量身高的量尺(最小刻度为1mm)应与地面垂直固定或贴在墙上。受试者直立、两脚后跟并拢靠近量尺,并将两肩及臀部也贴近量尺。测量人员用一根直角尺放在受试者的头顶,使直角的两个边一边靠紧量尺另一边接近受试者的头皮,读取量尺上的读数,准确至1mm。称量体重最好用经过校正的杠杆型体重秤,受试者全身放松,直立在秤底盘的中部。测量人员读取杠杆秤上的游标位置,读数准确至10g。
214.如何测量腹围和臀围?
腹部脂肪过多(中心性肥胖)是许多慢性疾病的独立危险因素。腹部脂肪过多比周围脂肪(如臀部和四肢脂肪)过多对健康具有更大的危害。腰围是临床上估计患者腹部脂肪过多的最简单的和实用的指标,不仅可用于对肥胖者的最初评价,在治疗过程中也是判断减重效果的良好指标。腰围与臀围的比值也可以指示脂肪的区域性分布,但腰围与臀围的比值对腹部脂肪累积程度和对某些疾病危险度的估计并不比单独测量腰围更灵敏。
腰围的测量方法是让受试者直立,两脚分开30~40cm,用一根没有弹性、最小刻度为1mm的软尺放在右侧腋中线胯骨上缘与第12肋骨下缘连线的中点(通常是腰部的天然最窄部位),沿水平方向围绕腹部一周,紧贴而不压迫皮肤,在正常呼气末测量腰围的长度,读数准确至1mm。臀围是测量臀部的最大周径。
215.单纯性肥胖者一般需做哪些实验室检查?
由于绝大多数肥胖症患者是单纯性肥胖。故需要明确肥胖者是否患有其他慢性疾病,除肥胖患者的自诉外,还要进行一些必要的实验室辅助检查。
(1)血常规:因肥胖影响呼吸功能导致长期低氧血症者可出现代偿性红细胞和血红蛋白增加。
(2)血脂:检查指标有胆固醇、甘油三酯、高密度脂蛋白等,肥胖者多伴血脂代谢异常。
(3)血糖和胰岛素水平:检查指标有空腹及葡萄糖负荷后血糖和血胰岛素水平变化等,看是否合并糖耐量异常、胰岛素抵抗或糖尿病。
(4)肝功能和肝胆B超:检查指标有转氨酶、胆红素等,看是否合并脂肪肝、肝硬化和胆石症。
(5)肾功能:检查指标有肌酐、尿素氮和尿酸等。
(6)动脉血气分析:肥胖严重影响呼吸功能时可有低氧血症、高碳酸血症和呼吸性酸中毒等。
(7)心电图和心功能:肥胖并发高血压、冠心病时,可出现心室肥厚、心肌缺血或心律失常等变化。
(8)其他:如眼底及微循环检查等,主要观察肥胖相关疾病如高血压、糖尿病等对微循环血管的损伤。
216.怀疑继发性肥胖者需做哪些检查?
由于一部分肥胖是某些疾病引起的继发性肥胖,所以为了确诊还需要做一些特殊检查。(1)下丘脑及垂体功能的实验室检测:激素测定(ACTH、FSH、LH、TSH、GH、PRL),借以了解下丘脑及垂体功能,对下丘脑及垂体性肥胖的诊断有帮助。
(2)TRH兴奋试验:于清晨静脉注射TRH 200~500μg,在注射前及注射后15、30、60、90min分别采血测TSH水平。正常人于注射后30min血清TSH出现峰值,可达10~30μg/L。甲状腺功能亢进时TSH无增高(无反应)。原发性甲状腺功能减退时血清TSH基础值增高,静脉注射TRH后TSH值明显增高(明显兴奋)。继发性甲状腺功能减退如病变在下丘脑,经TRH刺激后TSH明显升高;如病变在腺脑垂体经TRH刺激后TSH无升高。垂体瘤、肢端肥大症晚期等垂体病致TSH分泌不足,血清TSH水平低下,TRH刺激后反应差,提示垂体TSH储备功能差。
(3)LH-RN(LRH)兴奋试验:鉴别性腺功能低下为原发性还是继发性。上午8时静脉注射LRH 100μg,于注射前及注射后15、30、60min采血测LH;然后隔日静脉注射(或肌注)LRH 100μg,共3次后重复前述试验。正常人女性于注射后15min出现LH峰值,增至基础值的3倍以上,绝对值增加7. 5nmol/L以上,男性较女性低一倍。原发性性功能低下者,LH基值增高,注射LRH后LH峰值超过基值4~5倍。反应明显者病变在垂体者,LH基值低,注射LRH后反应差或无反应;病变在下丘脑者,LH基值低,注射LRH后呈正常或延迟反应(峰值出现于注射LRH后60或90min)。
(4)周围腺体激素测定
①甲状腺激素:TT 3、TT 4、FT 3及FT 4测定以了解甲状腺功能,结合TSH、血清蛋白结合碘、甲状腺吸碘率和基础代谢率等检查。如果上述检查指标低于正常值,且伴有皮肤苍白、心率减慢、血脂高等则属于甲状腺功能减退的继发性肥胖。
②肾上腺皮质激素:血尿皮质醇、24h尿17-羟类固醇及17-酮类固醇、24h尿游离皮质醇测定,对皮质醇增多症性肥胖的诊断有帮助。皮质醇增多症早期与单纯性肥胖经上述化验鉴别仍困难者,应进行小剂量地塞米松(2mg/d)抑制试验,前者不被抑制。
③胰岛功能:胰岛素及C肽测定,对胰腺性肥胖症诊断有帮助。
④性腺功能:雌二醇、睾酮、卵泡雌激素、黄体生成素测定,确定是否属于性腺功能减退的继发性肥胖。
(5)立卧位水试验:显示患者于立位时有水潴留现象。患者于清晨空腹排尿后,于20min内饮水1000ml,然后每小时排尿一次,连续4h,记录尿量。第一天取卧位(不用枕头),第二天取立位。如活动或工作的正常人立位条件下排水量为饮水量的80%左右,卧位时排尿量等于饮水量甚至超过饮水量;水钠潴留性肥胖症时立位尿量低于卧位尿量50%以上。
(6)B超:对肾上腺皮质增生、肿瘤及胰岛细胞瘤诊断有帮助。
(7)CT、MRI:对下丘脑、垂体肿瘤、空泡蝶鞍、肾上腺肿瘤和胰岛素瘤诊断有帮助。
(8)颅骨X线摄片:若显示有额骨或其他颅骨内增生,并伴剧烈头痛,则是颅骨内板增生的继发性肥胖。
217.肥胖的诊断标准有哪些?
(1)体重指数(BMI):是目前临床最为常用的指标。研究表明,大多数个体的体重指数与身体脂肪的百分含量有明显的相关性,能较好地反映机体的肥胖程度。但在具体应用时还应考虑其局限性,如对肌肉很发达的运动员或有水肿的患者,体重指数值可能过高估计其肥胖程度。老年人的肌肉组织与其脂肪组织相比,肌肉组织的减少较多,计算的体重指数值可能过低估计其肥胖程度。相等BMI值的女性的体脂百分含量一般大于男性。如有适当仪器条件时,同时测定体脂百分含量(体脂%)会有助于判断肥胖程度。
2003年《中国成人超重和肥胖症预防控制指南(试用)》以BMI≥24为超重,≥28为肥胖;男性腰围≥85cm和女性腰围≥80cm为腹型肥胖。2004年中华医学会糖尿病学分会建议代谢综合征中肥胖的标准定义为BMI≥25。
(2)相对体重:肥胖度=(实际体重-标准体重)/标准体重×100%。标准体重常用的计算法有:①男性标准体重(kg)=[身高(cm)- 100]×0. 9;女性标准体重(kg)=[身高(cm)-100]×0. 85。②男性标准体重(kg)=身高(cm)- 105;女性标准体重(kg)=身高(cm)- 100。若计算值- 10%~10%为正常范围,>10%为超重,>20%为肥胖,20%~30%为轻度肥胖,30%~50%为中度肥胖,>50%为重度肥胖,>100%为病态肥胖。
(3)用CT或MRI扫描腹部第4~5腰椎间水平面计算内脏脂肪面积时,以腹内脂肪面积≥100cm2作为判断腹内脂肪增多的切点。
(4)脂肪含量:体内脂肪含量的正常范围男性为10%~20%,女性为15%~25%;如果男性>25%,女性>30%则诊断为肥胖病。通过测定体内脂肪含量判定肥胖最准确,但操作复杂,在临床上并不实用。
(5)其他:利用皮肤皱褶卡钳测量皮下脂肪厚度:25岁正常肩胛下皮下脂肪厚度平均为12. 4mm,超过14mm为肥胖;另外还有X线软组织拍片计算皮肤脂肪厚度,超声波反射摄像法估计皮下脂肪厚度等方法(标准同卡钳法)。临床都不作为常规检查。
七、治 疗
218.肥胖症的治疗原则是什么?
肥胖症治疗的两个主要手段是减少热量摄取及增加能量消耗。强调以行为、饮食、运动为主的综合治疗,必要时辅以药物或手术治疗,最终目的是纠正患者体内异常的能量代谢状态,降低肥胖相关疾病的发病率,提高患者生存质量,改善患者预后。继发性肥胖症应针对病因治疗。各种并发症及伴随疾病同时给予相应处理。
结合患者实际情况制定合理减肥目标极为重要,体重过分和迅速下降而不能维持往往使患者失去信心。一般认为,肥胖患者体重减轻5%~10%,就能明显改善各种与肥胖相关的心血管病危险因素以及并发症。
219.肥胖症的非药物治疗有哪些方面?
(1)控制饮食
①低热量饮食:热量的摄入每天15~20kcal/kg,饮食严格按规定时,3~12个月可减轻体重8%。
②低脂饮食:一般来说,高脂饮食可以明显促进肥胖,特别是对有遗传倾向的人。但现已证明,如果在不减少饮食热量的前提下,低脂饮食没有明显减肥作用。如果将低脂饮食与低热量饮食联合,则可取得满意效果。
③极低热饮食:在饮食中规定极低热量的摄入,每天小于15kcal/kg,其中包括足量的蛋白质(30~100g/d)及必需的维生素和矿物质,以最大限度地减少蛋白质的损失。但极低热量饮食不能超过12周,否则患者难以坚持,而且可引起虚弱、脱发、抑郁、心律失常等,有一定危险性。
总之,控制饮食主要从摄入量及成分两方面进行。量要少,但是,同时要注意各种营养素的搭配,控制糖和脂肪的摄取,由于肥胖者多食欲旺盛,加上食量减少,饥饿感非常强,致使减肥常常由于不能坚持而导致失败,而且一旦恢复饮食,体重又反弹,所以减肥后的体重维持与减肥同样重要。同时注意不宜控制水的摄取,否则会造成对健康的损害。
(2)运动减肥
①运动减肥机制:运动后体内乳酸及脂肪酸氧化,消耗的糖原贮备的恢复也需消耗能量。此外运动引起的内分泌变化、体温增高均可使运动后的休息代谢率高于运动前,且至少持续1~2h甚至更长。
②运动减肥特点:运动减肥同其他减肥方法一个显著的不同在于它对身体成分的不同影响。其他减肥方法在减去体脂的同时,大多伴有蛋白质的减少,而运动肥胖在减去体脂的同时却能使运动者蛋白质有所增加。在一些运动减肥者身上,似乎体重下降并不明显。但身体成分已发生了改变,身体看起来更加结实、健康。
(3)行为治疗:改变日常行为方式是减肥的基础,自我监督、控制是行为治疗中最重要的工具,包括完成每日规定的食谱、进食的环境、每日完成的运动量等。控制诱发食欲的刺激,少买有诱惑力的食物,限制进食次数、地点,降低进食速度等。此外,对坚持执行治疗方案者给予精神或物质奖励,社会及周围人群的支持等都有助于减肥。
220.如何合理安排饮食?
大多数超重和肥胖的个体,或需要预防体重进一步增加的个体,都需要调整其膳食以达到减少热量摄入的目的。合理膳食包括改变膳食的结构和食量。应避免吃油腻食物和吃过多零食,少食油炸食品,少吃盐;尽量减少吃点心和加餐,控制食欲,七分饱即可。尽量采用煮、煨、炖、烤和微波加热的烹调方法,用少量油炒菜。适当减少饮用含糖饮料,养成饮用白水和茶水的习惯。进食应有规律,不暴饮暴食,不要一餐过饱,也不要漏餐。减重膳食构成的基本原则为低能量、低脂肪、适量优质蛋白质、含复杂糖类(如谷类);增加新鲜蔬菜和水果在膳食中的比重。合理的减重膳食应在膳食营养素平衡的基础上减少每日摄入的总热量;既要满足人体对营养素的需要,又要使热量的摄入低于机体的能量消耗,让身体中的一部分脂肪氧化以供机体能量消耗所需。注意饮食的能量密度(能量密度系指一定体积的食物或膳食所产生的能量),即选择体积较大而所含的能量相对低一些的食物,因1g脂肪提供9kcal能量,而1g蛋白质或1g糖类只提供4kcal能量。1两煮鸡块要比1两炸鸡块的能量低得多。蔬菜和水果的体积大而能量密度较低,又富含人体必需的维生素和矿物质,以蔬菜和水果替代部分其他食物能给人以饱腹感而不致摄入过多能量。在平衡膳食中,蛋白质、糖类和脂肪提供的能量比,应分别占总能量的15%~20%、60%~65%和25%左右。
不要认为限食就是单纯限制谷类主食量,不吃或少食谷类主食的观点和做法是不可取的。谷类中的淀粉是复杂的糖类,有维持血糖水平的作用,不致使进食后血糖升高太快,也不致很快出现低血糖。低血糖会导致饥饿感而使进食的食物量加大。富含淀粉的谷类食物也富含膳食纤维,对降低血脂和预防癌症也有一定好处。减少总的食物摄取量时,也要相应减少谷类主食量,但不要减少谷类食物占食物总量的比例。限制和减少能量摄入应以减少脂肪为主。血脂异常者应限制摄入富含饱和脂肪和胆固醇的食物(如肥肉、内脏、蛋黄)。适当注意选择一些富含优质蛋白质(如瘦肉、鱼、蛋白和豆类)的食物。优质蛋白质含必需氨基酸较多,适量优质蛋白质可以与谷类等植物蛋白质的氨基酸起互补作用,提高植物蛋白质的营养价值。在能量负平衡时,摄入足够蛋白质可以减少人体肌肉等瘦组织中的蛋白质被动员作为能量而被消耗。超重和肥胖症的“治疗”应以限制和调配饮食为基础,但只限制饮食而不合并增加体力活动或不采取其他措施时,减重的程度和持续效果均不易达到满意的程度。建议采用中等降低能量的摄入并积极参加体力活动的做法,使体重逐渐缓慢地降低到目标水平。因此,最好使其每天膳食中的热量比原来日常水平减少约1/3,这是达到每周能降低体重0. 5kg的目标的一个重要步骤。低能量减重膳食一般设计为女性1000~1200kcal/d,男性1200~1600kcal/d,或比原来习惯摄入的能量低300~500kcal。避免用极低能量膳食(即能量总摄入低于每天800kcal的膳食),如有需要,应在医护人员的严密观察下进行。在用低能量饮食时,为了避免因食物减少引起维生素和矿物质不足,应适量摄入含维生素A、维生素B2、维生素B6、维生素C及锌、铁、钙等微量营养素补充剂。可以按照推荐的每日营养素摄入量设计添加混合营养素补充剂。一些临床观察结果发现,用上述中等低能量膳食1年后降低体重的效果,与用极低能量膳食的效果一样好,甚至更好。
221.肥胖症的运动治疗有何重要性?
增加体力活动与适当控制膳食总能量和减少饱和脂肪酸摄入量相结合,促进能量负平衡,是世界公认的减重良方,即使在用药物减肥情况下,二者仍是不可缺少的主要措施。提倡采用有氧活动或运动,有氧运动多为动力型的,并有大肌肉群(如股四头肌、肱二头肌等)参与的运动,例如:走路、骑车、爬山、打球、慢跑、跳舞、游泳、划船、滑冰、滑雪及舞蹈等。因为中等或低强度运动可持续的时间长,运动中主要靠燃烧体内脂肪提供能量。没有必要进行剧烈运动以减肥。在上述中、低强度活动/运动时,机体的氧消耗量增加,运动后数小时内氧消耗量仍比安静水平时的氧消耗量大,表明运动可以增加能量代谢。不同运动水平增加的能量消耗占总能量消耗的比例有差别,极轻体力劳动可能提高总能量消耗仅3%,而重体力劳动或剧烈运动可达40%。
采用增加体力活动与限制饮食相结合的减体重措施,其总体效益优于单独限制饮食。单独控制饮食时虽可降低总体重,但除脂肪组织减少外,肌肉等去脂体质(fat free mass,FFM)也会丢失,静息代谢率(resting metabolic rate,RMR)也可能降低,使机体的基础能量需要减少,即可在低水平上建立新的能量平衡,使机体储存脂肪的消耗也较少;因此,单纯限制饮食使体重下降达到一定水平后,体重下降的速度减慢或不再下降。如果要使体重维持在已降低的较低水平或使体重进一步降低,需要摄入能量更低的膳食,而极低能量膳食中的营养素往往不能满足需要,对健康有损害。体重的频繁波动有害于健康。在维持能量负平衡的条件下,体力活动或运动能维持RMR不降低或降低较少,能消耗更多体脂,并多保留FFM,适当控制饮食加体力活动有利于长期保持减重后体重不反弹。
222.利用体力活动减重如何进行?
中等强度体力活动消耗的能量,男、女分别为4. 8~7. 0和3. 3~5. 1kcal/min,而低强度活动则分别是1. 9~4. 6和1. 4~3. 2kcal/min。如用心率来大致区分,进行中等强度体力活动量时的心率为100~120/min,低强度活动时则为80~100/min。
每天安排进行体力活动的量和时间应按减体重目标计算,对需要亏空的能量,一般多考虑采用增加体力活动量和控制饮食相结合的方法,其中50%(40%~60%)应该由增加体力活动的能量消耗来解决,其他50%可由减少饮食总能量和减少脂肪的摄入量以达到需要亏空的总能量。增加体力活动的时间,可以有意识地结合日常活动来安排。
如希望在1个月内减体重4kg,即每周计划减体重1kg,则需要每天亏空能量约1100kcal,其中通过增加运动量以消耗550kcal,即每天需要增加中等强度体力活动2h或低强度体力活动3~4h。
如计划在1个月内减体重3kg,则每周需减体重0. 75kg,即每天需要亏空能量约800kcal,其中通过运动增加消耗400kcal,每天需要增加中等强度体力活动1. 5~2h,或低强度体力活动2. 5~3. 5h。
如计划在1个月内减体重2kg,即每周减体重0. 5kg,则每天需要亏空能量约550kcal,其中由体力活动增加消耗300kcal。最好每天增加中等强度体力活动1~1. 5h,或低强度体力活动2~3h。
如计划在1个月内减体重1kg,即每周减体重0. 25kg,则每天需要亏空能量约为270kcal,其中由增加体力活动量每天消耗150kcal。每天至少增加中等强度体力活动1h或低强度体力活动约2h。
肥胖者对体力活动量的安排应根据其体能、年龄和兴趣等因素进行,可以某一项活动为主,再配合其他一些活动以达到需要亏空的能量。
例如一个肥胖患者,女性,35岁,身高1. 56m,体重64kg,BMI为26. 3kg/m2,计划将体重减轻至58kg,即需要减体重6kg,并拟在2个半月内达到减体重目标,每月减体重2. 5kg,每周需减体重0. 625kg,则每天需要亏空能量670kcal,由增加运动量以消耗能量350kcal。为其设定的活动处方是:在原有活动量的基础上每天增加散步30min(消耗能量100kcal),骑车上下班30min(消耗能量180kcal),下班回家后带孩子玩15min(消耗能量75kcal),1d通过增加活动消耗能量355kcal,其余的能量要通过减少能量摄入(315kcal/d)来解决。
另一名男性肥胖患者计划1个月内减轻体重4kg,每天需要亏空能量1100kcal,1d需要从增加活动量来亏空550kcal。为其增加活动量的处方:在原有的活动基础上每天增加游泳30min(消耗能量250kcal),快走30min(消耗能量150kcal),打羽毛球30min(消耗能量150kcal)。可以用能量消耗相等的或相似的体力活动或运动来取代或交换,例如游泳可与慢跑、跳绳或骑车交换;打羽毛球可以打排球、网球或跳舞来代替;快走可以打乒乓球、慢速度游泳或骑车来取代。
223.如何增加体力活动量?
先从一些日常活动开始,然后可以每天进行快步走、慢跑、打羽毛球、打乒乓球等活动,因为体力活动总量与坚持活动的时间、强度和频率有关,能坚持较长时间的中等量活动(如快步走)或短时间的剧烈活动(如跑步)都可达到消耗能量的效果,对超重和肥胖者应选择有氧运动,1d增加快步走路30~45min可消耗能量100~200kcal,是一种可行而安全的运动处方,应尽量减少静坐(如看电视、看书、写字、玩电脑游戏等)的时间,也可在静态生活间穿插一些做操或家务劳动等体力活动。
224.怎样安排运动量和运动时间?
进行体力活动时应有准备活动和放松活动,需要注意在哪些情况下应停止活动。在制定运动量、运动强度和类型时,应满足个体化的特点和需要,可以调换运动的方式和内容以引起兴趣,便于长期坚持。与一般健身运动相比,以减肥为目的的运动时间应延长些;但是运动量可循序渐进,由小运动量开始,每日安排30min,待适应后再逐步增加至所应达到的目标。每天30~60min甚至更多时间的活动不要求一定是连续的,每次活动的总时间可以累加,但每次活动时间最好不少于10min。实施运动计划过程中,应注意逐渐增加运动量和强度,避免过量,以预防急性和慢性肌肉关节损伤,过量的运动负荷会使免疫功能下降。对有心、肺疾病或近亲中有严重心血管病史者,在决定进行剧烈活动前,最好按照医生的建议逐步增加活动量。在剧烈活动前应有充分的热身和伸展运动,逐渐增加肌肉收缩和放松的速度,可改善心肌氧应,增加心脏的适应性;运动后要有放松活动,让体温慢慢下降,使肌张力逐渐降低,以减少肌肉损伤和酸痛的概率。
如出现以下症状时,应立即停止运动:①心跳不正常,如出现心率比日常运动时明显加快、心律不齐、心悸、心慌、心率快而后突然变慢等。②运动中或运动后即刻出现胸部、上臂或咽喉部疼痛或沉重感。③特别眩晕或轻度头痛、意识紊乱、出冷汗或晕厥。④严重气短。⑤身体任何一部分突然疼痛或麻木。⑥一时性失明或失语。
225.肥胖症行为疗法如何进行?
一种方法是建立节食意识,每餐不过饱;尽量减少暴饮暴食的频度和程度。注意挑选脂肪含量低的食物。细嚼慢咽以延长进食时间,使在进餐尚未完毕以前即对大脑发出饱足信号,有助于减少进食量。另一种方法就是进食时使用较小的餐具,使中等量的食物看起来也不显得单薄;也可按计划用餐,即在进餐前将一餐的食物按计划分装,自我限制进食量,使每餐达到七分饱;也可使漏餐者不致在下一餐过量进食。餐后加点水果可以满足进食欲望。改变进食行为常常有助于减少进食量而没有未吃饱的感觉。
医疗保健人员应协助肥胖患者制订规划并支持和指导减肥措施的执行。医务人员需要了解肥胖者的肥胖史,曾做过哪些处理。减肥措施受过哪些挫折、存在的问题,以及肥胖症对其生活有何影响,以示对患者的关心;应向肥胖症患者说明肥胖对健康带来的可能危险,建立共同战胜肥胖症的伙伴关系。应让患者采取主动、积极参与制订改变行为的计划和目标,不能由医疗保健人员单方面决定。制订的减重目标要具体,并且是可以达到的。例如在制订体力活动目标时,以“每天走路30min或每天走5000步”代替“每天多活动点”。建立一系列短期目标,例如开始时每天走路增加30min,逐步到增加45min,然后到60min。膳食脂肪占总能量的百分比由原来的35%下降到30%,再逐步下降到28%~25%。对患者的监测有助于评价患者的进步,在前一阶段结果的基础上,为患者提供如何实施进一步目标的信息。与患者保持经常联系,关心和帮助患者改变行为是非常必要的。教会需要减肥的对象进行自我监测:观察并记录某些行为,如每天记录摄入食物的种类、量和摄入时间,进行了哪些运动,使用哪些药物,改变行为后所得到的结果等。经常测量体重对长期保持适当体重是非常重要的。对行为的自我监测通常可以使患者向所希望的目标方向改变。对自我监测记录,某些患者可能会感到烦琐,但非常有用。
226.肥胖症用药物控制体重的适应证和禁忌证是什么?
大多数肥胖症患者在认识到肥胖对健康的危害后,在医疗保健人员的指导下控制饮食量、减少脂肪摄入,并增加体力活动,常可使体重显著减轻。但由于种种原因体重仍然不能减低者,或行为疗法效果欠佳者,可考虑用药物辅助减重。如果有的肥胖患者因担心增加体力活动可能加重原有的疾病或使病情出现新的变化,也有必要采用药物辅助减重。但长期用药可能会产生药物副作用和耐药性,因此选择药物治疗应十分慎重,根据患者个体情况衡量可能得到的益处和潜在危险做出决定。减重药物应该在医生指导下应用。
根据《中国成人超重和肥胖预防控制指南(使用)》,药物减重的适应证为:食欲旺盛,餐前饥饿难忍,每餐进食量较多;合并高血糖、高血压、血脂异常和脂肪肝;合并负重关节疼痛;肥胖引起呼吸困难或有阻塞性睡眠呼吸暂停综合征;BMI≥24有上述合并症情况,或BMI≥28不论是否有合并症,经过3~6个月单纯控制饮食和增加活动量处理仍不能减重5%,甚至体重仍有上升趋势者。下列情况不宜应用减肥药物:儿童;孕妇、乳母;对减肥药有不良反应者;正在服用其他选择性血清素再摄取抑制药。
227.如何选择减重药物?
肥胖的病因可能因人而异,不同人对药物的反应也可能不同。过去曾有人用中枢性作用药物芬氟拉明(fenfluramine)和芬特明(phentermine)等降低食欲,由于芬氟拉明对心脏瓣膜损害的副作用得到证实,有些国家如美国已禁用。目前我国国家药品监督部门尚未对此作出决定,但卫生部已规定在保健食品中禁止加芬氟拉明。
目前美国FDA批准用于肥胖症长期治疗的药物只有西布曲明和奥利司他两种,其有效性及心血管和消化系统的副作用限制了进一步应用。新近开发的利莫那班已经获得欧盟批准上市。
228.西布曲明治疗肥胖的机制是什么?如何应用?
西布曲明(sibutramine)属于中枢性减重药,是5-羟色胺(5-HT)和去甲肾上腺素(NA)的再摄取抑制药,具备双重作用机制。用药后增加饱腹感而不破坏食欲,使摄食减少,体重减轻,饮食限制较少。并由于中枢系统5-HT和NA功能的协同效应,中枢选择性地传至棕色脂肪的冲动增强。间接激活β3受体,增加产热,提高代谢率以增加能量消耗,加速棕色脂肪组织代谢,有效减少腹部/内脏脂肪。西布曲明不刺激单胺神经递质释放,也不是单胺氧化酶抑制药。对许多神经递质受体没有亲和性,它没有引起神经毒和原发性肺动脉高压的潜在危险,也没有引起神经兴奋滥用和生理性依赖的风险。
(1)药动学特征:单次口服剂量的90%以上被吸收。每日给1次药足够维持有效血药浓度。代谢物主要由肾脏排泄,少部分(8%)由粪便排泄。
(2)剂量与用法:用于饮食控制和运动不能减轻及控制体重的肥胖症治疗。推荐用于体重指数(BMI)≥30kg/m2或≥28kg/m2及同时伴有其他危险因素如糖尿病、血脂异常等的肥胖症患者。推荐剂量为每天服药1次,1次10mg,早晨单独服用或与早餐同时服用。如体重减轻不明显,4周后剂量可增加至每天15mg,若患者无法耐受10mg/d剂量,可降至5mg/d。不推荐使用15mg/d以上的剂量。
(3)常见不良反应:口干、厌食、失眠、便秘等。
(4)禁忌证:对本品成分过敏;严重肝、肾功能不全;接受单胺氧化酶抑制药(MAOI)和其他中枢性食欲抑制药治疗者;神经性厌食;血压不能控制或控制不好的高血压;有冠心病、心力衰竭、心律失常和卒中病史;胆石症;闭角型青光眼。
(5)注意事项:在治疗前及治疗中要定期监测血压,如有血压持续升高或心率持续增快则应考虑减少西布曲明的用量或停药。
229.奥利司他治疗肥胖的机制是什么?如何应用?
奥利司他(orlistat)属非中枢性减重药,是特异性胃肠道脂肪酶抑制药,通过竞争性抑制作用,与胃肠道脂肪酶(胰脂肪酶、胃脂肪酶)的活性丝氨酸部位形成共价键,使酶失活。失活的酶不能将食物中的脂肪(主要是甘油三酯)水解为可吸收的游离脂肪酸和单酰基甘油,而以原形随粪便排出,从而减少热量摄入,促进能量负平衡达到减重的目的。配合平衡的低热量饮食,能使脂肪吸收减少30%,体重降低5%~10%,并能改善血脂、减轻胰岛素抵抗。该药对脂肪酶的作用具有高度选择性,对胃肠道的其他酶类如胰酶、淀粉酶和糜蛋白酶无作用,因此不影响糖类、蛋白质和磷脂等吸收。停用该药后脂肪酶活性迅速恢复。
(1)药动学特征:几乎所有口服的奥利司他(97%)均经粪便清除,其中83%以原形被清除。
(2)适应证:结合低热量饮食,适用于肥胖和体重超重者包括那些已经出现与肥胖相关的危险因素的患者的长期治疗。具有长期的体重控制(减轻体重、维持体重和预防反弹)疗效。本药可降低与肥胖相关的危险因素及与肥胖相关的其他疾病的发病率,包括高胆固醇血症、2型糖尿病。
(3)剂量与用法:成人推荐剂量为120mg,每天3次,餐前服。如果有一餐未进或食物中不含脂肪,则可省略一次服药。长期服用奥利司他的治疗效果(包括控制体重和改善危险因素)可以持续。患者的膳食应营养均衡,热能较低,大约30%热能来自脂肪,食物中应富含水果和蔬菜。脂肪、糖类和蛋白质的摄入应分布于每日三餐。大剂量给药不能增强疗效。
(4)不良反应:主要是胃肠道不良反应,与药物阻止脂肪的吸收有关。如胃肠排气增多、大便紧急感、脂肪(油)性大便、脂肪泻、大便次数增多和大便失禁。
因奥利司他本身仅有3%从肠道吸收,几乎无全身性副作用,也无心血管方面的副作用。老年人使用很安全,老年便秘者服用后尚可缓解便秘。如能在3~6个月服药期间养成良好的饮食习惯,则在减重后的体重反弹较少。由于脂肪吸收减少,是否影响脂溶性维生素吸收的问题值得关注。奥利司他4年临床观察数据显示,血液中脂溶性维生素水平仅有轻微改变,均能维持在正常范围内。但在用此药时适当补充些脂溶性维生素(如维生素A、维生素D、维生素E等)更好。
230.利莫那班治疗肥胖的机制是什么?
利莫那班(rimonabant)是一种新型的减肥药物,拮抗内源性大麻素CB1受体。内源性大麻素系统是由大麻素受体和相应的化学信使构成的一个生理系统,参与体重调节和糖脂代谢。内源性大麻素物质与大麻素CB1受体结合后激活受体,调节食物摄入、能量储存和消耗。其长期过度活化导致肥胖、胰岛素抵抗和糖脂代谢紊乱。
利莫那班作为特异性CB1拮抗药,分别通过作用于中枢和外周CB1受体两条途径实现其减肥效应。利莫那班的减肥效应可以分为两个阶段:在药物治疗初期,体重的减轻源于药物拮抗中枢部位CB1受体所产生的明显的食欲抑制、摄食减少。之后机体对药物的耐受性产生,食欲抑制效应减弱甚至消失。随后出现的长时间的体重减轻效应来源于药物的外周作用机制,即利莫那班通过作用于胃肠道、脂肪细胞、骨骼肌和肝脏上的CB1受体调节体内能量代谢,从而减轻体重。
近年来数个临床研究都证实,利莫那班能明显减少肥胖患者腰围、减轻体重;同时还改善代谢和心血管危险因素,升高体内高密度脂蛋白,降低甘油三酯,改善糖耐量和胰岛素敏感性。
231.药物治疗肥胖要注意什么?
药物治疗仅适用于因肥胖而致疾病危险性增加的患者,而不应该用于美容的目的,对低危的肥胖者应首选膳食和运动疗法。如果在用药物减重治疗的最初6个月内有效,可以考虑继续使用。但必须记住,药物只是全面治疗计划中的一个部分,只起辅助作用。只有在前述改善饮食结构和增加体力活动的基础上用药物辅助减重才能收到较好的效果。药物能辅助肥胖症患者更好地依从其膳食治疗和运动疗法的方案。个别患者在用药的最初试验期内减重效果不明显,有时即使增加剂量也不见效。目前对减重药物治疗的风险/益处的相对关系尚未作出最后评价,为了避免发生不良后果,最好不要自己在药店随意买减重药,服用中枢性减重药者尤应谨慎。中枢性药物治疗一定要在医生的指导下进行,医生可根据患者的肥胖程度和已存在的并发症及各种危险因素程度制定合理的治疗方案,并应对患者加强随访,检查和监测血压、心率和各项相关因素指标的变化。对使用中枢性减肥药者的随访,起初至少每2~4周1次,3个月以后可以改为每个月1次。
232.如何选择外科方法治疗肥胖症?
肥胖的外科治疗就是使肥胖的患者通过手术在短期内减轻体重。在精心选择的患者中,约2/3可得以维持较长的生存期。起初的肥胖患者应以饮食治疗(超低热量饮食)和运动疗法为主,减食疗法应在医师指导下进行,既要长期坚持,又要保持营养平衡,不要滥用减肥药。虽然很多人可成功地减轻体重,但不论是否伴有行为调节和药物治疗,肥胖患者的体重恢复率较高。一般认为,体重指数(BMI)≥40kg/m2且不伴有并发症的患者适合手术治疗。此外,BMI≥35kg/m2且伴有与肥胖有关的并发症(如糖尿病、睡眠性呼吸暂停综合征、肥胖性唤起不足综合征或高血压等)也适合手术治疗。禁忌证包括较严重的精神紊乱、酒精成瘾及可校正的内分泌紊乱。外科治疗分为阻碍吸收手术(其特点是减少消化道吸收面积或阻碍食物与消化液的混合)和限制性手术(通过物理或机械性手段阻碍食物的摄入)两种类型。
233.肥胖症常用的外科治疗方法有哪些?
(1)吸收不良手术:以空肠短路为代表,使食物在小肠内停留时间缩短,使营养物质吸收少。这一手术开始于20世纪50年代,其体重降低效果明显,但伴有气胀综合征、腹泻、电解质失衡、肝纤维化、肾结实等并发症。20世纪70年代出现了胆胰转流术,即切除远端胃,在距回盲瓣上方250cm处切断小肠,取其远端与残胃吻合。由于转流小肠内有胆胰液,故食物潴留或细菌过度繁殖减少,但仍有腹泻、贫血、吻合口溃疡、骨质脱矿物质和蛋白质吸收不良等并发症。20世纪90年代又出现了十二指肠转位术,其改进点有:①做一垂直型胃2/3切除、制作一胃小弯胃管,而不做水平型胃切除;②保留幽门;③在十二指肠处切断,其近端与距回盲部上方250cm处切断的远端吻合,远端用吻合器闭合,距回盲瓣上方250cm处切断的近端则与距回盲瓣上方100cm处的回肠做端侧吻合,形成所谓的100cm共同通道。
(2)吸收不良/限制性手术:联合小肠吸收不良和胃限制性操作,后者是指制作一胃上部小袋,容量约30ml,出口小,直径约1cm。小袋内食物经Roux-Y胃空肠吻合口排入小肠。Roux-Y型胃短路术已代替了空回肠转流术,大大减少了并发症。即将切断的空肠远端与提上的空肠做端侧吻合,Roux-Y肠襻的长度为75cm,这一术式既缩短了胃的容积,又有一定程度的吸收不良功能,减少体重,并发症少,已成为目前理想的减肥手术之一。
(3)限制性手术:手术操作较转流术时间快,较符合生理,在方法上有水平型胃切开制作一胃大弯胃管,可应用硅环以缩窄胃出口,或用补片制作垂直捆扎胃成形术。在胃上方做一捆扎术,操作最简单,不需切开胃壁,也不需做吻合,近期多经腹腔镜完成。主要并发症有胃脱垂,导致胃小袋容量增加和胃梗阻。
(4)其他手术:如传统负压吸脂术,在全麻或硬脊膜外麻醉下,利用电动负压吸引器吸除脂肪组织。手术在吸出脂肪细胞的同时,还将较多的血管、神经末梢一起破坏,易出血、形成血肿,术后皮肤易凹凸不平。
234.肥胖的外科手术治疗有哪些并发症?
胃肠道改建术的手术病死率为0. 5%~1%,5%~10%的患者可出现手术相关的并发症。手术后营养不良是主要的并发症,主要表现为腹泻、呕吐甚至水电解质紊乱,严重者可出现低蛋白质血症。大部分患者通过饮食或药物治疗可以克服,故密切监测手术后营养状况、协助患者养成良好的饮食习惯是手术成功的关键。虽然胃肠道改建术可有效地减轻体重50%以上,但有15%~40%的患者不能维持充分的减肥效果。医生应该根据患者的具体情况以及身体耐受情况来制定合理的减重目标和个体化方案。
235.女性肥胖者有哪些需要注意的地方?
爱美是人类的天性,尤其是女孩和年轻女性特别注意自身的体型和形象,把纤细身材作为美的象征。这个人群对减肥信息比较敏感,个别人即便体重处于正常范围还要进一步减肥,往往因限食不当而引起进食行为紊乱,如神经性厌食症或在暴饮暴食后自行引吐等心理、行为障碍。许多妇女在孕期和哺乳期为了加强营养而摄食过多,在这一阶段由于内分泌的生理性变化而使机体对能量和脂肪储存能力加强,有些妇女在孕期和产后体重增加较多,并且在产后仍保持较高水平。坚持母乳喂养和合理营养不仅对儿童的生长发育有益,而且可能是预防妇女产后肥胖的有益措施。妇女在进入中年以后,往往由于生活比较安定、家庭负担减轻、内分泌发生变化(如更年期以后雌激素分泌减少),体脂蓄积增加而发胖。一些调查发现我国一些大城市中老年女性的超重率高达40%。肥胖妇女中骨关节病和胆囊病的患病率较高,在反复减重和减重后体重反弹者中更为常见,值得引起注意。
236.老年人肥胖需要注意哪些地方?
超重和肥胖开始的年龄有愈来愈年轻化的趋势,老年人中超重和肥胖症的比例也在增加。对体重超重尚未达到肥胖程度的老年人,适当控制饮食和增加体力活动对他们的健康是有益的。对老年人不必过分强调减重,而防止体重继续增长是非常重要的。如果老年人没有刻意限食而体重在继续下降,则应警惕有无潜在的其他慢性疾病。老年人(主要指65岁以上者)如果要进行减重,对其健康情况(包括体检和实验室检查)应有较全面的了解,其减重措施应当个体化,着重针对其产生肥胖的可能原因和存在的并发症。在设计老年人的减重方案时,应考虑超重和肥胖可能使老年人的心血管疾病和糖尿病的危险性增加,肥胖引起的骨关节症使其关节活动功能受限等问题;应全面评估其相关慢性疾病的危险因素,衡量减重措施的利和弊,并评价减肥是否能改善其机体的功能或减少其疾病的危险因素。针对个体设计营养和运动方案可以预防因减重可能造成的机体损害。
237.戒烟与肥胖有何联系?
许多长期吸烟者往往在戒烟后出现体重迅速上升的现象。可能由于戒烟后避免了香烟的尼古丁和其他有毒物质对人体的危害,也可能由于戒烟者常以吃零食来抑制烟瘾,因而摄入的能量相应增加。可以通过减少摄入热量和增加体力活动来预防在戒烟后体重增长过多。吸烟对人体健康的危害往往大于因戒烟后体重的可能变化所产生的影响,而戒烟后的体重上升往往是可以预防的。
八、预 防
238.如何预防超重与肥胖?
虽然肥胖症是一种多因素引起的复杂疾病,但改变环境和生活方式无疑是预防肥胖的关键;它不仅是可能的,也证明是最有效的。必须要采取综合措施预防和控制肥胖症,积极改变人们的生活方式。包括改变膳食、增加体力活动、矫正引起过度进食或活动不足的行为和习惯。鼓励摄入低能量、低脂肪、适量蛋白质和糖类以及富含微量元素和维生素的膳食。控制膳食与增加运动相结合以克服因单纯减少膳食能量所产生的不利作用。二者相结合可使基础代谢率不致因摄入能量过低而下降,达到更好的减重效果。积极运动可防止体重反弹,还可改善心肺功能,产生更多、更全面的健康效益。同时还要防治与肥胖相关的疾病,将防治肥胖作为防治相关慢性病的重要环节。
(龚俊荣 周 炜)
参考文献
[1]程桦.肥胖症//陆再英,钟南山主编.内科学.第7版.北京:人民卫生出版社,2008:807-811
[2]中华人民共和国卫生部疾病控制司主编.中国成人超重和肥胖症预防控制指南.北京:人民卫生出版社,2006
[3]牛胜田,崔彦红,高凌,等译.肥胖的防治//世界卫生组织主编.世界卫生组织咨询会报告.北京:人民卫生出版社,2001:15-30
[4]郑成竹,李际辉.中国肥胖病外科治疗指南(2007).中国实用外科杂志,2007,27(10):759-762
[5]张洪义.外科手术治疗病态性肥胖症的现代进展.空军总医院学报,2006,22(3):165-167
[6]祝之明.肥胖与心血管病变---从流行病学到发病机制.中国糖尿病杂志,2006,14(6):402-404
[7] Graham I,Atar D,Borch-Johnsen K,et al. European guidelines on cardiovascular disease prevention in clinical practice:full text. Fourth Joint Task Force of the European Society of Cardiology and other societies on cardiovascular disease prevention in clinical practice(constituted by representatives of nine societies and by invited experts). Eur J Cardiovasc Prev Rehabil,2007,14(Suppl 2):S1-S113
[8] Nelson ME,Rejeski WJ,Blair SN,et al. Physical activity and public health in older adults:recommendation from the American College of Sports Medicine and the American Heart Association. Circulation,2007,116(9):1094-1105
[9] Klein S,Burke LE,Bray GA,et al. Clinical implications of obesity with specific focus on cardiovascular disease:a statement for professionals from the American Heart Association Council on Nutrition,Physical Activity,and Metabolism:Endorsed by the American College of Cardiology Foundation. Circulation,2004,110(18):2652-2967
[10] Clinical Guidelines on the Identification,Evaluation,and Treatment of Overweight and Obesity in A-dults- The Evidence Report. National Institutes of Health. Obes Res,1998,6(Suppl 2):51S-209S
第五节 高血糖与糖尿病
一、概 述
239.何谓“糖尿病”?
糖尿病(diabetes millitus,DM)是一组以慢性血葡萄糖(简称血糖)水平增高为特征的代谢性疾病,是由于胰岛素分泌和(或)作用缺陷所引起。长期糖类以及脂肪、蛋白质代谢紊乱可引起多系统损害,导致眼、肾、神经、心脏、血管等组织器官的慢性进行性病变、功能减退及衰竭;病情严重或应激时可发生急性严重代谢紊乱,如糖尿病酮症酸中毒(DKA)、高血糖高渗性昏迷等。本病使患者生活质量显著降低,寿命缩短,病死率增高,应尽早积极防治。
240.什么是葡萄糖调节受损?
疾病可能已存在一段时间,最初血糖正常,以后血糖随着疾病进展而变化,首先出现空腹血糖和(或)负荷后血糖升高,但尚未达到糖尿病诊断标准,称为葡萄糖调节受损。IGR代表了正常葡萄糖稳态和糖尿病高血糖之间的中间代谢状态,也有称为“糖尿病前期”的,包括空腹血糖调节受损和(或)糖耐量减低,二者可同时存在。
241.糖尿病是怎样分型的?
糖尿病的诊断应尽可能依据静脉血浆血糖,而不是毛细血管血的血糖检测结果。若没有特殊提示,本书中所提到的血糖均为静脉血浆葡萄糖。血糖的正常值和糖代谢异常的诊断切点主要依据血糖值与糖尿病并发症的关系来确定。
目前国际上通用WHO糖尿病专家委员会提出的病因学分型标准(1999)。
(1)1型糖尿病(T1DM):B细胞破坏,常导致胰岛素绝对缺乏。①自身免疫性:分急性型及缓发型。②特发性:无自身免疫证据。
(2)2型糖尿病(T2DM):从以胰岛素抵抗为主伴胰岛素分泌不足到以胰岛素分泌不足为主伴胰岛素抵抗。
(3)其他特殊类型糖尿病
①胰岛B细胞功能的基因缺陷:包括青年人中的成年发病型糖尿病(MODY)迄今已发现6种亚型,按其发现先后,分别为不同的基因突变所致:MODY1/肝细胞核因子4a(HNF-4a),MODY2/葡萄糖激酶(GCK),MODY3/肝细胞核因子1a(HNF-1a),MODY4/胰岛素启动子1(IPF1),MODY5/肝细胞核因子1β(HNF-1β),MODY6/神经源性分化因子1(Neuro D1/BETA2);线粒体基因突变糖尿病;其他类型。
②胰岛素作用的基因缺陷:A型胰岛素抵抗、Rabson-Mendenhall综合征、脂肪萎缩型糖尿病等。
③胰腺外分泌疾病:胰腺炎、创伤/胰腺切除术后、胰腺肿瘤、囊性纤维化病、血色病、纤维钙化性胰腺病等。
④内分泌病:肢端肥大症、库欣综合征、胰升糖素瘤、嗜铬细胞瘤、甲状腺功能亢进症、生长抑素瘤、醛固酮瘤等。
⑤药物或化学品所致糖尿病:吡甲硝苯脲、喷他脒、烟酸、糖皮质激素、甲状腺激素、二氮嗪、β肾上腺素受体激动药、噻嗪类利尿药、苯妥英钠、α-干扰素等。
⑥感染:先天性风疹、巨细胞病毒等。
⑦不常见的免疫介导糖尿病:僵人综合征、抗胰岛素受体抗体(B型胰岛素抵抗)、胰岛素自身免疫综合征等。
⑧其他可能与糖尿病相关的遗传性综合征包括:Down综合征、Klinefelter综合征、Turner综合征、Wolfram综合征、Friedreich共济失调、Huntington舞蹈病、Laurence-Moon-Biedel综合征、强直性肌营养不良症、Prader-Willi综合征等。
(4)妊娠期糖尿病(GDM)。
242.什么是1型糖尿病?
1型糖尿病患者年龄一般小于30岁。绝大多数1型糖尿病是自身免疫性疾病,其胰岛B细胞被破坏达80%以上,患者出现糖尿病症状。导致胰岛B细胞大量破坏的原因,可能是遗传与环境因素相互作用引发特异性自身免疫反应选择性破坏胰岛B细胞。因为胰岛B细胞绝大部分被破坏,任何刺激胰岛素分泌的因素都不能促使B细胞合成与分泌胰岛素,胰岛素绝对缺乏,易发生酮症,必须用胰岛素治疗。
243.什么是2型糖尿病?
2型糖尿病是最常见的糖尿病类型,占糖尿病患者的90%以上。发病与遗传因素及环境因素(多食、肥胖、体力活动减少)有关,而与自身免疫紊乱无直接关系。2型糖尿病患者多为成年人。欧洲人2型糖尿病的特点是通常在50岁以后发病。但亚太地区20~30岁年龄段人群中已越来越普遍,并且在青春期前的儿童中也开始出现2型糖尿病。
2型糖尿病中绝大多数患者具有超重或肥胖,以胰岛素抵抗为主,患者多肥胖,因胰岛素抵抗,胰岛素敏感性下降,血中胰岛素增高以补偿其胰岛素抵抗,但相对患者的高血糖而言,胰岛素分泌仍相对不足。此类患者早期症状不明显,常在明确诊断之前就可发生大血管和微血管并发症。饮食治疗和口服降糖药多有效。
另一部分患者以胰岛素分泌缺陷为主,临床上需要补充外源性胰岛素。如果治疗及时,能在早期应用胰岛素,相当部分患者损伤的B细胞可修复;如果治疗不及时,高血糖的毒性作用可使B细胞功能进一步损伤。
244.世界范围内糖尿病的流行病学特点有哪些?
据WHO估计,目前全世界糖尿病患者总数已超过1. 3亿。在全世界范围内的成人人群中出现糖尿病的广泛流行,这种倾向与生活方式的改变和社会经济的发展密切相关,尤其在由贫穷向富裕转变的群体中表现得更明显。值得重视的是发展中国家人民和发达国家土著人群常面临这种威胁,据估计25~30年后,发达国家糖尿病患者将增加30%~40%,而发展中国家糖尿病患者将可能增加170%~200%,预测到2025年世界糖尿病患者总数将达2. 99亿,新增加的糖尿病患者约2/3或3/4在发展中国家。
245.我国糖尿病流行病学的现状如何?
近20年来,我国糖尿病患病率显著增加。1980年全国14个省市30万人的流行病学调查结果显示,糖尿病患病率为0. 67%。1994年全国19个省市21万人的调查显示,25~64岁年龄段糖尿病的患病率为2. 5%(人口标化率为2. 2%),糖耐量减低为3. 2%(人口标化率为2. 1%)。这一数字与同等发展水平国家的数据相近,比1980年增加了近3倍。
2002年全国营养调查同时调查了糖尿病的流行情况。该调查主要根据空腹血糖诊断空腹血糖调节受损和糖尿病,空腹血糖较高的部分患者进行了口服葡萄糖耐量(OGTT)试验。在18岁以上的人口中,城市糖尿病的患病率为4. 5%,农村为1. 8%。18~44岁、45~59岁和60岁以上3个年龄组城市的糖尿病患病率分别是1. 95%、7. 78%、13. 13%;而农村相应年龄组分别为0. 98%、2. 96%、4. 41%。
按照国际糖尿病联盟(IDF)公布的资料,2003年我国20岁以上的成年人口约为8. 78亿,糖尿病的患病率为2. 7%,估计糖尿病患病总人数为2400万,其中农村1100万,城市1300万。60岁以上的患者约占1100万。预计到2025年,我国20岁以上的成年人口约为10. 79亿,糖尿病的患病率为4. 3%,患者总计4600多万,其中农村1450万,城市3165万。60岁以上的人群占2500万。
246.我国糖尿病的流行特点有哪些?
(1)在我国患病人群中,以2型糖尿病为主,约占93. 7%,1型糖尿病占5. 6%,其他类型糖尿病仅占0. 7%。
(2)经济发达程度和个人收入与糖尿病患病率有关:流行病学研究发现,人均年收入高低与糖尿病的患病率密切相关。同时,中心城市和发达地区患病率显著高于欠发达地区。
(3)国内缺乏儿童糖尿病的流行病学资料,从临床工作中发现,20岁以下的人群2型糖尿病患病率显著增加。
(4)未诊断的糖尿病比例高于发达国家:1994年25岁以上人口全国调查确认的糖尿病患者,新诊断的糖尿病患者占总数的70%,远高于发达国家美国的48%。所以应积极在群众中宣传糖尿病知识,定期对高危人群进行普查。
(5)我国2型糖尿病患者超重人群比肥胖人群多,平均体重指数(BMI)在24kg/m2左右,而白种人糖尿病患者的平均BMI多超过30kg/m2。与此相对应的是,中国2型糖尿病患者的胰岛功能可能更差,更易出现B细胞功能衰竭。
糖尿病患病率的急剧增加可能有多种原因。首先是环境因素,由于我国经济的迅速发展,生活水平提高引起膳食结构改变,膳食中总热量、蛋白质、脂肪的来源从以植物为主转向以动物为主,总热量过剩,同时缺乏足够的体力运动,对糖尿病的无知,总脂肪量和糖类摄入过多,最终导致肥胖。其次是社会老龄化,我国男性预期寿命已达71岁,女性达74岁,而2型糖尿病是一种年龄相关性疾病,年龄越大,患病率越高。另外遗传因素也是重要原因,中国人可能为糖尿病的易感人群,富裕国家华人患病率在10%以上,明显高于当地的白种人,提示这种可能性的存在。这些因素共同导致了糖尿病发病率的增加。
二、病因与发病机制
247.1型糖尿病的病因有哪些?
1型糖尿病的病因主要是以易感人群为背景的病毒感染、化学物质所致的胰岛B细胞自身免疫性炎症导致B细胞破坏和功能损害,胰岛素分泌缺乏。1型糖尿病的病因由两部分构成:遗传因素和环境因素,两者所占比例可不相同。1型糖尿病又分为急性起病和缓慢起病,前者包括免疫介导的经典1型糖尿病和非免疫介导的特发1型糖尿病,后者指成人隐匿性自身免疫糖尿病(LADA),不同的类型病因有所不同。
248.2型糖尿病的病因有哪些?
(1)肥胖:2型糖尿病的一个重要因素可能就是肥胖。吃高热量的食物和运动量的减少是引起肥胖的关键因素。遗传原因可引起肥胖,同样也可引起2型糖尿病中心型肥胖患者的多余脂肪集中在腹部,他们比那些脂肪集中在臀部与大腿上的人更容易发生2型糖尿病。
(2)遗传因素:和1型糖尿病类似,2型糖尿病也有家族发病的特点。因此很可能与基因遗传有关。这种遗传特性2型糖尿病比1型糖尿病更明显。例如:双胞胎中的一个患了1型糖尿病,另一个有40%的机会患上此病;但如果是2型糖尿病,则另一个就有70%的机会患上2型糖尿病。
(3)年龄:年龄也是2型糖尿病的发病因素。有一半的2型糖尿病患者多在55岁以后发现,高龄患者容易出现糖尿病也与年纪大的人容易超重有关。
249.1型糖尿病的发病机制是什么?
正常胰岛有巨大的储备功能,只有胰岛细胞破坏耗竭80%~90%,临床才出现糖尿病症状。目前认为,1型糖尿病是一种由T淋巴细胞介导的,以免疫性胰岛炎和选择性B细胞损伤为特征的自身免疫性疾病。迄今发现与1型糖尿病发病有关的基因位点共17个,分布在不同的染色体上。现将1型糖尿病1基因(即HLA基因,定位于6p21)定为1型糖尿病的主效基因,其余皆为次效基因。Todd等发现HLA-DQβ链等位基因对胰岛B细胞损伤的易感性和抵抗性起决定作用。目前认为1型糖尿病的发病机制如下。
(1)环境因素:目前认为病毒感染、牛奶蛋白和亚胺及化学物质的摄入是环境因素的导火索。
(2)环境因素-病毒感染机制:主要有腮腺炎病毒、风疹病毒、巨细胞病毒及柯萨奇B4病毒等。
(3)致病方式:①病毒进入B细胞,直接迅速破坏B细胞;②病毒进入B细胞,长期滞留,使细胞生长与代谢速度减慢,寿命缩短;③病毒抗原在B细胞表面表达,引发自身免疫应答,B细胞遭受自身免疫破坏(分子模拟引起自身免疫)。
250.2型糖尿病的发病机制是什么?
2型糖尿病的发病机制十分复杂,尚未完全阐明。现在认为,主要与胰岛素作用的缺陷有关,即胰岛素抵抗及B细胞胰岛素分泌的缺陷有关。
(1)胰岛素抵抗致糖尿病机制包括在器官组织水平的抵抗、受体水平的胰岛素抵抗及受体后缺陷导致的胰岛素抵抗。
胰岛素抵抗在器官组织水平主要反映在:①肝抵抗,主要表现为肝糖产生及输出增多,造成空腹高血糖症,同时肝糖原产生及输出增多也是餐后血糖增高的原因之一。②肌抵抗,致胰岛素刺激的葡萄糖摄取、处理减少,肌糖原合成及储存减少。③脂抵抗,致使胰岛素的抑制脂肪分解作用减弱,血游离脂肪酸水平增高。血浆高游离脂肪酸浓度可同时促进肝糖产生过多及抑制肌细胞胰岛素介导的葡萄糖转运和肌糖原的合成。
受体水平的胰岛素抵抗:主要是由于基因突变引起。
受体后缺陷导致的胰岛素抵抗:主要是由于胰岛素与受体结合后信号转导及其下游事件等细胞内一系列的代谢过程异常,如IRS家族异常、葡萄糖载体蛋白异常、细胞内葡萄糖磷酸化障碍、线粒体氧化磷酸化障碍、己糖胺/葡糖胺代谢途径活性增高及脂肪细胞因子的作用导致胰岛素抵抗。
(2)胰岛B细胞胰岛素分泌缺陷在2型糖尿病发病中的作用。胰岛素分泌缺陷以内因即遗传缺陷作为基础,但是环境因素,如高血糖症、血脂异常亦可诱发或加重胰岛素分泌缺陷,即所谓的B细胞的“葡萄糖中毒”或“脂中毒”。表现为:胰岛素对葡萄糖刺激的第一相分泌消失,第二相延缓;对葡萄糖刺激的感知选择性反应迟钝或丧失。
(3)B细胞胰淀素分泌异常。关于胰淀素与2型糖尿病发病的关系目前仍不清楚。过去认为胰淀素过多,沉积于B细胞内质网或高尔基体可能会引起B细胞凋亡,导致糖尿病。但Gebre-Medhin提出完全相反的观点,认为胰淀素可能对B细胞有保护作用。其依据为胰淀素缺乏的B细胞更容易受四氧嘧啶损害而发生糖尿病,且B细胞胰岛素m RNA表达减低,及葡萄糖转运子的定位被扰乱。但胰淀素对胰岛B细胞功能确系有益抑或有害,以及与2型糖尿病发病的关系,尚有待进一步研究确定。
251.糖尿病慢性并发症的发病机制是什么?
自1992年胰岛素应用于临床以来,糖尿病患者因急性并发症死亡者明显减少,糖尿病慢性并发症现已成为糖尿病患者致死、致残和增加经济负担的主要原因。糖尿病慢性并发症侵犯人体各种组织器官,主要包括大血管(心血管、脑血管、四肢大动脉,尤其是下肢)、微血管(肾血管、眼底及心肌等)、神经(自主神经和躯体神经)、皮肤及骨关节等。糖尿病慢性并发症的病因及发病机制现在还不十分明确,常有多种因素参与,如代谢紊乱、遗传易感性、血流动力学改变和血液流变学异常等。其中高血糖和氧化应激是导致糖尿病慢性并发症发生的两个重要因素。高血糖主要通过蛋白质非酶糖化途径、山梨醇代谢旁路途径、二酯酰甘油和蛋白激酶C通路途径导致慢性并发症发生;氧化应激中,重要的是氧自由基的产生增加参与了糖尿病慢性并发症的发生。
252.糖尿病性心脏病包括哪些?
糖尿病性心脏病是指糖尿病患者在糖、脂肪等代谢紊乱的基础上发生冠状动脉病变、心肌微血管病变、代谢紊乱及心脏自主神经病变,从而所并发或伴发的心脏病,其中包括糖尿病心肌病变,糖尿病心血管自主神经病变和(或)高血压以及动脉硬化性心脏病变。临床上可采用无创伤性检查在早期帮助诊断,如心电图、运动试验、超声心电图、左心功能核素检查、潘生丁核素心肌显影;创伤性检查如心导管冠脉造影等更有助于确诊。
253.糖尿病心脏病发生的危险因素包括哪些?
糖尿病患者加速动脉粥样硬化性心脏病和心肌病的发生除高血糖外,主要还与其常合并脂质代谢异常、高血压病、血液流变学异常及胰岛素抵抗或高胰岛素血症等有关。
254.糖尿病心脏病的发生机制是什么?
糖尿病患者发生血管粥样硬化的机制不仅包括传统的危险因素,如高龄、女性、遗传、高血糖、血脂紊乱、高血压、吸烟和肥胖等,还包括胰岛素抵抗(IR)、内皮细胞功能受损、纤溶异常、氧化应激增强、慢性炎症反应因子和细胞因子增高、清蛋白尿等非传统危险因素。
255.双相胰岛素分泌的生理意义有哪些?
(1)一相(早相)胰岛素分泌的生理意义:①抑制肝葡萄糖生成,减少肝糖原输出;②激活外周组织对葡萄糖的摄取;③抑制胰升血糖素的分泌;④减少脂肪分解和游离脂肪酸的释放;⑤其总效应是减少餐后血糖的升高幅度,缩短血糖升高的持续时间,抑制后期高胰岛素血症。
(2)二相(后相)胰岛素分泌的生理意义:①使餐后升高的血糖恢复正常;②维持平稳的基础血糖水平。
256.1型糖尿病、2型糖尿病胰岛素分泌缺陷分别有哪些现象?
(1)1型糖尿病:①胰岛素分泌常完全缺如或严重缺乏;②经治疗后,胰岛功能可有一定恢复,但可再度出现胰岛素严重缺乏;③胰岛分泌少量胰岛素对改善病情的不稳定性有重要意义。
(2)2型糖尿病:①胰岛素抵抗相对稳定;②B细胞功能进行性下降;③一相胰岛素分泌不足或缺失通过胰升血糖素分泌和内源性葡萄糖生成增多导致血糖升高,而二相胰岛素分泌相对增加易引起餐后低血糖症;④口服降糖药或外源性胰岛素可模拟生理性胰岛素分泌,使餐后胰岛素高峰与血糖高峰同步。
三、诊 断
257.1型及2型糖尿病的临床表现主要有哪些?
糖尿病的临床表现因类型不同、病期不同、病情不同、病情轻重和有否并发症不同、年龄不同、个体所处状态的不同等而殊异,归纳起来包括以下几方面。
(1)慢性代谢紊乱症候群:患者的高血糖可引起口渴、多饮、多尿;由于葡萄糖利用障碍,糖丢失过多,机体为补充能源,脂肪分解代谢亢进,蛋白质代谢负平衡,肌肉日渐消瘦,体重减轻,疲乏无力。儿童则生长发育阻滞。如1型糖尿病常有“三多一少”症(多饮、多食、多尿和消瘦)。2型糖尿病肥胖或超重者多,症状相对较轻,发病后有的也会出现体重减轻。高血糖时可使房水、晶体渗透压发生变化而致屈光障碍、视物模糊,患者还可发生皮肤瘙痒或顽固性的外阴瘙痒等症。
(2)急性代谢紊乱症候群:1型糖尿病有的可以酮症酸中毒为首发表现。2型糖尿病,尤其是老年人轻型糖尿病可以高渗性昏迷为首发表现。其临床表现类似急性酮症酸中毒。
(3)餐后迟发反应性低血糖症:2型糖尿病患者B细胞功能障碍,进餐后胰岛素分泌释放高峰延迟,使餐后3~5h血浆胰岛素水平不适当升高,可发生餐后迟发性低血糖症。2型糖尿病尤其肥胖者可以此症为首发表现。
(4)糖尿病慢性并发症的临床表现:2型糖尿病相当一部分患者多无“三多一少”症状,而以各种并发症或伴发病首诊于临床各科。如突发视力减退(糖尿病视网膜病变)首诊于眼科;突发肢体活动不灵、口眼歪斜首诊于神经科(脑血管病);突发急性心肌梗死首诊于心脏科(冠心病);也有以水肿、尿少、蛋白尿首诊于肾病科;还有以关节肿痛、骨折(Charcot关节、骨质疏松)就诊于骨科等的。英国糖尿病前瞻性研究(UKPDS)的研究对象均为初诊2型糖尿病,入选时已患有多种糖尿病并发症(表4-21)。
表4-21 UKPDS新诊断非胰岛素依赖型糖尿病患者的并发症

总之,糖尿病在慢性冗长的病程中,可发生多器官脏器的并发症并呈现相关表现而首诊于非糖尿病各科,导致延误诊断和早期治疗。
(5)并发感染及其相关症候群:糖尿病患者易并发皮肤疖肿、痈肿、泌尿系感染、肺结核、真菌性阴道炎(外阴瘙痒)等,临床上呈现相应症状,就诊者也可以上述相关感染的临床表现而发现或初诊为糖尿病。
(6)“无症状”性高血糖或糖尿病:这些患者主要是2型糖尿病或糖耐量减低状态,尤其是超重或肥胖者多不呈现糖尿病的“三多一少”及其相关临床症状,常在健康检查或流行病调查或因其他疾病状态被检测出高血糖而获诊断。
258.糖尿病的实验室检查包括哪些?
糖尿病是一种代谢紊乱综合征,其特征之一是高血糖。血糖定量和尿糖定性检查早已被列为诊断、治疗和鉴别糖尿病的常规项目,但对某些空腹血糖正常或轻度偏高,偶尔出现糖尿,临床症状不明显的非典型病例,常需要加测其他试验以确定有无糖代谢异常。目前,糖尿病的实验室检查手段多种多样,包括空腹和餐后血糖、糖化血红蛋白、血清胰岛素、C肽、血脂分析、肝肾功能检查等,用于糖尿病诊断、糖尿病急性并发症的处理、糖尿病肾病的诊断以及长期治疗过程中血糖控制状况的监测等。有关糖尿病及其急性、慢性并发症的实验室检查见表4-22。
表4-22 糖尿病的实验室检查

259.哪些血糖状态需要做OGTT检查?
大多数筛查性计划均把空腹葡萄糖或随机血糖作为第一步检查。然而,流行病学研究结果提示,若使用目前的诊断标准,有相当数量的人可能仅有空腹血糖或负荷后血糖异常。若这部分人群不行OGTT检查,则可能会漏诊糖尿病而被误认为正常。所以建议只要是空腹或随机血糖为正常上限的人群,均应行OGTT检查,以降低糖尿病的漏诊率。需要强调的是Hb A 1 c检测的是前三个月的血糖平均水平,因此不能用来诊断糖尿病和糖尿病前期,同样由于OGTT检查是用来检测当天空腹及进食后1、2、3h的血糖水平,所以也不能用来监测血糖控制的好坏。
260.糖尿病的诊断标准是什么?
目前我国常用的糖尿病诊断标准为世界卫生组织(WHO)1999标准见表4-23、表4-24。
表4-23 糖代谢分类(WHO,1999)

表4-24 糖尿病诊断标准

261.如何区分是1型还是2型糖尿病?
单用血糖水平不能区分1型还是2型糖尿病。即使是被视为1型糖尿病典型特征的酮症酸中毒,有时在2型糖尿病也会出现。患者起始的分类有时的确很困难。
年轻糖尿病患者的分类尤为困难,因为1型、2型和成人迟发性自身免疫性糖尿病(LADA)在青年人群中发病率相近。LADA开始起病时类似于2型糖尿病,但在数月或数年之内将会很快进展为胰岛素依赖型。尽管在欧洲2型糖尿病的发病年龄常在50岁以上,然而在太平洋岛屿的居民和其他一些高发族群,如南亚的东南亚人,20~30岁年龄组发病的人数逐渐增加,而目前同样的情形也出现于青少年前期儿童。
因此如果对诊断有任何不确定时,可先做一个临时性分类,用于指导治疗。然后依据对治疗的初始反应再重新评估。
包括ASDIAB(Asia diabetes study group)在内的许多研究结果提示,血清C肽和谷氨酸脱羧酶抗体(GAD)的检测有助于鉴别诊断。
四、糖尿病的治疗
262.糖尿病的治疗基本原则是什么?
绝大多数糖尿病是终身性疾病,其病情的变化与患者的饮食、运动、情绪等明显相关,而糖尿病早期,尤其是2型糖尿病可无明显不适而不引起重视,但根据英国前瞻性糖尿病研究(UKPDS)及糖尿病控制与并发症试验(DCCT)的研究结果,严格的糖尿病控制是延缓和预防慢性并发症最关键的方法和最有效的措施,因此,糖尿病教育和糖尿病控制引起WHO、国际糖尿病联盟(IDF)和国内外糖尿病专家的高度重视。1989年,第42届WHO大会要求各成员国重视糖尿病的防治,要制订和实施糖尿病的防治计划,逐渐实现糖尿病的三级预防。一级预防是指预防糖尿病的发病;二级预防是指对糖尿病做到早诊断、早治疗;三级预防是指延缓和预防糖尿病并发症的发生和发展。而糖尿病教育则是贯彻三级预防的关键。1991年,IDF向全世界宣布,每年11月14日为“世界糖尿病日”。1995年,世界糖尿病日宣传的主题为“糖尿病的教育”,口号是“无知的代价”,这是指对糖尿病无知将付出高代价,指出糖尿病教育是防治糖尿病的核心。糖尿病教育应贯穿于糖尿病诊治的整个过程。
263.糖尿病治疗的主要方面包括哪些?
主要包括:糖尿病患者的教育和管理、严格控制肥胖和超重、糖尿病饮食治疗、糖尿病运动治疗、糖尿病患者血糖的自我监测、糖尿病药物治疗、高血压和高脂血症的药物治疗。
264.糖尿病教育和管理包括哪些形式?
每位糖尿病患者一经诊断就应接受糖尿病教育,可以是糖尿病教育课堂或个体化的饮食和运动指导,后者的针对性更强。这样的教育和指导应该是长期地和随时随地地进行,特别是当血糖控制较差需要调整治疗方案或因出现并发症需要进行胰岛素治疗时,具体的教育和知道是必不可少的。每个糖尿病治疗单位最好有一名受过专门培训的糖尿病教育护士,定期开设教育课程。最好的糖尿病管理是团队式管理,糖尿病管理团队的主要成员应包括:执业医师[基层医师和(或)专科医师]、糖尿病教育者(教育护士)、营养师、患者。必要时还可以增加眼科医师、心血管医师、肾病医师、血管外科医师、产科医师、足病医师和心理医师。
应该建立呼叫和回呼系统,以确保所有患者都能进行咨询和得到及时正确的指导,这种系统也可以为基层医护人员提供指导和服务。
265.糖尿病教育内容包括哪些?
(1)疾病的自然过程;
(2)糖尿病的症状;
(3)并发症的防治,特别是足部护理;
(4)个体化的治疗目标;
(5)个体化的生活方式干预措施和饮食计划;
(6)规律运动和运动处方;
(7)饮食、运动与口服药、胰岛素治疗或其他药物之间的相互作用;
(8)自我血糖监测和尿糖监测(当血糖监测无法实施时),血糖结果的意义和应采取的相应干预措施;
(9)当发生紧急情况(如疾病、低血糖、应激和手术)时应如何应对;
(10)糖尿病妇女受孕必须做到有计划,并全程监护。
266.血糖自我监测的适用范围是什么?自我监测的频率是多少?监测时间包括哪些?
血糖的自我监测是指导血糖控制达标的重要措施,也是减少低血糖风险的重要手段。指尖毛细血管血糖检测是最理想的方法,但如条件所限不能查血糖,尿糖检测也是可以接受的。
(1)血糖自我监测适用于所有糖尿病患者,但对注射胰岛素和妊娠期的患者,为了达到严格控制血糖,同时减少低血糖的发生,这些患者必须进行自我血糖监测。对那些没有使用胰岛素治疗的患者有一些证据显示自我血糖监测有利于改善血糖控制,但也有不支持的证据。
(2)血糖自我监测的频率取决于治疗的目标和方式。①血糖控制差的患者或病情危重者应每天监测4~7次,直到病情稳定,血糖得到控制。当病情稳定或已达血糖控制目标时可每周监测1~2次。②使用胰岛素治疗者在治疗开始阶段每日至少测血糖5次,达到治疗目标后每日自我监测血糖2~4次。③使用口服药和生活方式干预的患者每周监测血糖2~4次。
(3)血糖监测时间:①餐前血糖检测,当血糖水平很高时空腹血糖是首先要关注的,有低血糖风险者(老年人、血糖控制较好者)也应测定餐前血糖。②餐后2h血糖监测适用于空腹血糖已获良好控制但仍不能达到治疗目标者。③睡前血糖监测适用于注射胰岛素的患者,特别是注射中长效胰岛素患者。④夜间血糖监测适用于胰岛素治疗已接近治疗目标而空腹血糖仍高者。⑤出现低血糖症状时应及时检测血糖。⑥剧烈运动前宜监测血糖。
267.糖尿病饮食治疗原则和目标是什么?
饮食和营养治疗是糖尿病治疗的重要组成部分,也可以说是所有治疗的基础。对饮食不予以足够的重视,2型糖尿病就不可能得到理想的控制。不良饮食结构和习惯还可能导致相关的心血管危险因素如高血压、血脂异常和肥胖等的出现或加重。
营养治疗的原则:控制总热量的摄入,合理均衡各种营养物质。
营养治疗的目标:①获得并维持理想的血糖水平。②减少心血管危险因素,包括血脂异常和高血压。③提供均衡营养的膳食。④维持合理体重。超重的患者体重减少目标是体重在3~6个月减少5%~10%;消瘦的患者应通过均衡的营养计划恢复理想体重,并长期维持理想体重。
268.2型糖尿病的体力活动为什么很重要?
体力活动在2型糖尿病的管理中占重要地位。运动增加胰岛素敏感性,可以改善血糖控制,有利于减轻体重。糖尿病患者如果能坚持规律的运动12~14年可以显著降低病死率。
(1)运动频率和时间为每周至少150min。
(2)中等强度的体力活动包括:快走、打太极拳、骑车、打高尔夫球和园艺活动。
(3)较强体力活动为:舞蹈、有氧健身、慢跑、游泳、上坡骑车。
(4)每周最好进行2次肌肉运动,如举重训练,训练时阻力为轻或中度。
(5)运动项目要与患者的年龄、社会、经济、文化背景及体质相适应。
(6)养成健康的生活习惯,将有益的体力活动融入到日常生活中。
(7)活动量大或激烈活动时应建议糖尿病患者调整食物及药物,以免发生低血糖。
269.糖尿病的口服降糖药有哪些?
高血糖的药物治疗多基于2型糖尿病的两个主要异常病理生理改变---胰岛素抵抗和胰岛素分泌受损。口服降糖药根据作用机制的不同,可以分为促胰岛素分泌剂(磺脲类和格列奈类)和非促胰岛素分泌剂(双胍类、噻唑烷二酮类和α-糖苷酶抑制药)。磺脲类药物和格列奈类药物直接刺激胰岛素分泌;噻唑烷二酮类药物可改善胰岛素抵抗;双胍类药物主要减少肝脏葡萄糖的输出。
270.双胍类药物的作用机制是什么?使用的注意事项有哪些?有哪些常用药物?
该类药物有苯乙双胍(降糖灵)和二甲双胍。苯乙双胍由于乳酸酸中毒的发生率高,目前已被淘汰。目前临床上使用的双胍类药物主要是盐酸二甲双胍。
双胍类药物的主要作用机制是:抑制肝糖产生和肝糖输出;促进外周组织利用葡萄糖;抑制脂肪分解;减轻胰岛素抵抗。此外,二甲双胍还有抑制食欲、减少肠道糖吸收的作用。
许多国家和国际组织制定的糖尿病指南中推荐二甲双胍作为超重和肥胖2型糖尿病患者的一线用药。临床试验显示,二甲双胍可以使Hb A 1 c下降1%~2%;UKPDS亚组试验显示二甲双胍可以减少肥胖2型糖尿病患者心血管事件和病死率。此外,双胍类药物还可以防止和延缓糖耐量异常向糖尿病的进展。单独使用二甲双胍类药物不导致低血糖,并有使体重下降的趋势,但常常引起胃肠道不适等副作用,二甲双胍与胰岛素或促胰岛素分泌剂联合使用时可增加低血糖发生的危险性。双胍类药物严重副作用是诱发乳酸性酸中毒。因此,双胍类药物禁用于肾功能不全[血肌酐水平男性>1. 5mg/dl、女性>1. 4mg/dl,或肾小球滤过率<60ml/(min•1. 73m2)]、肝功能不全、严重感染、严重缺氧或接受大手术的患者。在进行造影检查使用碘化造影剂时,应暂时停用二甲双胍。
市售盐酸二甲双胍、格华止、美迪康、迪化糖锭、君力达和甲福明等成分都是二甲双胍。
271.磺脲类药物的作用机制是什么?使用的注意事项有哪些?有哪些常用药物?
磺脲类药物属于促胰岛素分泌剂,主要的作用机制分为胰腺内作用和胰腺外作用。胰腺内作用:使B细胞膜上的K ATP通道关闭是胰岛素释放的主要机制,磺脲类药物和葡萄糖(通过转运、磷酸化、氧化代谢产生ATP)均可通过此机制刺激B细胞释放胰岛素。目前研究认为磺脲类药物刺激胰岛B细胞分泌胰岛素的分子机制包括两条途径,依赖K ATP通道的途径和不依赖K ATP通道的途径。胰腺外作用:减轻肝脏和肌肉组织的胰岛素抵抗。临床试验显示,磺脲类药物可以使Hb A 1 c降低1%~2%,是目前许多国家和国际组织制定的糖尿病指南中推荐的控制2型糖尿病患者高血糖的主要用药。磺脲类药物如果使用不当可以导致低血糖,特别是在老年患者及肝、肾功能不全的患者宜选择格列喹酮。患者依从性差时,建议服用每天一次的磺脲类药物。
目前在我国上市的磺脲类药物主要为格列本脲、格列奇特、格列吡嗪、格列喹酮和格列美脲。
272.噻唑烷二酮类药物的作用机制是什么?使用的注意事项有哪些?有哪些常用药物?
噻唑烷二酮类药物是一类作用于过氧化酶增殖体激活受体(PPAR)的药物。主要作用机制是高度选择性激活PPARγ,噻唑烷二酮类药物是PPARγ受体的配体,具有作用包括:改善胰岛素抵抗状态、调节能量代谢、其他作用(如调节多种蛋白质的作用)等。主要单独或与其他口服降糖药联合应用对肥胖的2型糖尿病患者和严重胰岛素抵抗的患者效果较好,并且与胰岛素联合应用可减少1型糖尿病和需要胰岛素治疗的2型糖尿病患者的胰岛素剂量,另外可治疗糖耐量减低、非糖尿病胰岛素抵抗状态,如肥胖、高血压、多囊卵巢综合征及代谢综合征等。
体重增加和水肿是噻唑烷二酮类药物常见的副作用。这种副作用在与胰岛素联合使用时表现更明显。由于存在体液潴留的不良反应,已经有潜在心力衰竭危险的患者应用该药物可以导致心力衰竭加重。噻唑烷二酮类药物单独使用时不导致低血糖,但与胰岛素或促胰岛素分泌剂联合使用时可增加发生低血糖的风险。
在使用噻唑烷二酮类药物之前应检查肝功能,并在使用过程中注意肝功能的监测。有活动性肝病或转氨酶增高超过正常上限2. 5倍的患者禁用本类药物。有关评价噻唑烷二酮类药物对心血管系统影响的临床试验正在进行中。近期研究提示此类药物可能增加女性患者骨折的风险。
目前在我国上市的主要有马来酸罗格列酮和盐酸吡咯列酮。噻唑烷二酮类药物是许多国家和国际组织制定的糖尿病指南中推荐控制2型糖尿病患者高血糖的主要用药之一。
273.α-糖苷酶抑制药的作用机制是什么?使用的注意事项有哪些?有哪些常用药物?
α-糖苷酶抑制药的作用机制为抑制糖类在小肠上部的吸收,降低餐后血糖,并通过对餐后糖负荷的改善而改善空腹血糖,适用于以糖类为主要食物成分和餐后血糖升高的患者。α-糖苷酶抑制药可使Hb A 1 c下降0. 5%~0. 8%,不增加体重,并且有使体重下降的趋势,可与磺脲类、双胍类、噻唑烷二酮类或胰岛素合用。临床研究显示阿卡波糖可防止或延缓糖耐量减低进展为2型糖尿病,STOP-NIDDM次级终点分析显示可降低糖耐量异常者发生心血管疾病的风险。
α-糖苷酶抑制药的常见不良反应为胃肠道反应。服药时从小剂量开始,逐渐加量是减少不良反应的有效方法。单独服用本类药物通常不会发生低血糖;合用α-糖苷酶抑制药的患者如果出现低血糖,治疗时需使用葡萄糖、牛奶或蜂蜜,而食用蔗糖或淀粉类食物纠正低血糖的效果差。
国内上市的α-糖苷酶抑制药有阿卡波糖和伏格列波糖。
274.格列奈类药物的作用机制是什么?使用的注意事项有哪些?有哪些常用药物?
格列奈类药物为非磺脲类的胰岛素促泌剂,其作用机制与磺脲类药物相似。不同之处主要表现在与胰岛B细胞上的结合位点不同。与磺脲类药物比较存在以下优势:不引起胰岛素的直接胞泌,不抑制细胞内蛋白质(胰岛素原)合成;是一种“快开-快闭”,即起效快、作用时间短的胰岛素促泌剂,具有“快进、快效、快出”的特点;其胰岛素促泌作用具有葡萄糖依赖性,其作用强度与血糖水平呈正相关;餐前服药,刺激胰岛素快速释放,而两餐之间不刺激胰岛素分泌,对保护胰岛B细胞有重要意义;“进餐给药,不进餐不给药”的用药原则为给药提供了更大的灵活性,而且很容易在进餐同时被记住,大大增加了患者的依从性;具有较好的胰腺特异性,对血管平滑肌和心肌的作用很弱,不影响心肌“缺血预适应”。
格列奈类药物可降低Hb A 1 c 1. 0%~1. 5%,可单独使用或与其他降糖药物联合应用(磺脲类除外)。格列奈类药物可引发低血糖,但低血糖的发生频率和程度较磺脲类药物轻。
我国上市的格列奈类有瑞格列奈和那格列奈。
275.为什么糖尿病患者需要胰岛素治疗?开始胰岛素治疗后需要注意哪些方面?
胰岛素治疗是控制高血糖的重要手段。1型糖尿病患者需依赖胰岛素维持生命,也必须使用胰岛素治疗才能控制高血糖。2型糖尿病患者虽然不需要胰岛素来维持生命,但由于口服降糖药的失效和出现口服药物使用的禁忌证时,仍需要使用胰岛素控制高血糖,以减少糖尿病急、慢性并发症发生的危险。在某些时候,尤其是病程较长时,胰岛素治疗可能会变成最佳的、甚至是必需的保持血糖控制的措施。
开始胰岛素治疗后应该继续坚持生活方式干预,并加强对患者的宣教,鼓励和指导患者进行自我血糖监测,以便于调整胰岛素剂量和预防低血糖的发生。所有开始胰岛素治疗的患者都应该接受低血糖危险因素、症状和自救措施的教育。理想的胰岛素治疗应该接近生理性胰岛素分泌的模式,包括基础胰岛素和餐时胰岛素两部分的补充。理想的基础胰岛素的作用应该能覆盖全天24h,无明显峰值,避免空腹和餐前低血糖。餐时胰岛素注射后能在进餐后30min左右达到峰值,从而通过抑制肝糖输出和促进葡萄糖的利用以降低餐后高血糖。此外,理想的餐时胰岛素还能在血糖下降到正常水平时其作用降至基础水平,避免下餐前出现低血糖。
276.2008年ADA/EASD关于胰岛素起始和调整方案是什么?
2008年ADA/EASD共识中关于起始和调整胰岛素的方案见图4-8。
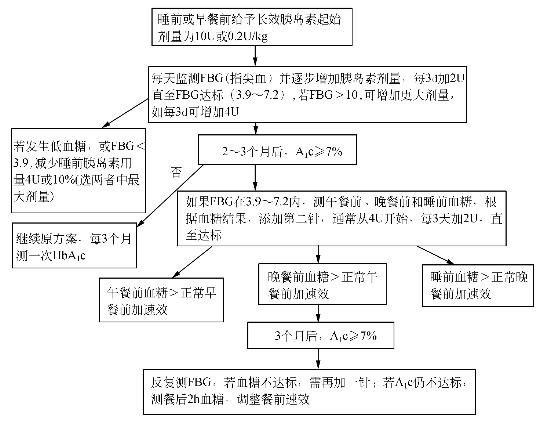
图4-8 2008年ADA/EASD共识中关于起始和调整胰岛素的方案(血糖:mmol/L)
277.2型糖尿病治疗的新进展有哪些?
“从三位一体到八重奏--- 2型糖尿病治疗新途径”:第68届美国糖尿病协会班丁奖得主,国际著名学者Ralph. DeFronzo教授提出,糖尿病高血糖可由胰岛素分泌减少、胰岛素抵抗和作用降低、肝脏葡萄糖产生和释放增加这三要素,即所谓三位一体起主流作用。胰岛素抵抗时脂肪组织脂解加强,游离脂肪酸水平增加,而腹型肥胖可减少胰岛素分泌。肌细胞内脂质的异常积累也可阻碍胰岛素发挥作用,从而使血糖浓度增加,因此脂肪组织和脂质代谢异常为导致高血糖的第四位因素。噻唑烷二酮能提高脂肪细胞对胰岛素的敏感性,对调节脂质代谢是有益的。导致高血糖的第五位因素是肠促胰岛激素(如胰升糖素样肽1,GLP-1),2型糖尿病患者此激素分泌减少,继而胰岛素分泌减少,胰升糖素分泌增加,导致血糖浓度升高,应用GLP-1类似物(如艾塞那肽)或二肽基肽酶4(DPP-4)抑制剂格列汀类,可提高血GLP-1水平,改善血糖控制,临床使用有效。胰岛A细胞分泌胰升糖素,其相对或绝对增加为产生高血糖的第六因素,胰岛A细胞与B细胞之间的失平衡可导致糖、脂质、氨基酸代谢异常。参与血糖升高的第七位是肾脏,肾小管对葡萄糖的重吸收与钠依赖性葡萄糖转运蛋白2(SGLT2)有关,而2型糖尿病患者的SGLT2增强,葡萄糖重吸收增加,使血糖升高。应用SGLT2抑制剂促进尿糖的排出,可使血糖水平降低。参与高血糖的第八位因素是大脑,尤其是下丘脑积极参与血糖调控,其作用已受到重视。
针对2型糖尿病高血糖发生的八个因素,DeFronzo教授提出针对诸因素已有多种抗糖尿病药物;针对胰岛素抵抗可采用噻唑烷二酮和二甲双胍;ADOPT研究显示罗格列酮能改善胰岛B细胞功能;GLP-1类似物和DPP-4抑制剂对保护胰岛功能有良好效果,前者作用于大脑(下丘脑),通过抑制食欲、降低体重、抑制胃排空,并通过调节胰岛A、B细胞,使血糖降低。DeFronzo教授提出,在饮食、运动、改变生活方式的基础上,联合应用二甲双胍、噻唑烷二酮和艾塞那肽,可较全面地控制糖尿病高血糖。
五、糖尿病并发症及其处理
278.糖尿病的并发症有哪些?
(1)急性严重代谢紊乱:指糖尿病酮症酸中毒和高血糖高渗状态。
(2)感染性并发症:疖、痈等皮肤化脓性感染;足癣、体癣等皮肤真菌感染;白色念珠菌感染导致的女性真菌性阴道炎、巴氏腺炎。糖尿病合并肺结核发生率较非糖尿病高;肾盂肾炎和膀胱炎也多见于女性,反复发作可转为慢性。
(3)慢性并发症:糖尿病慢性并发症可遍及全身各重要器官,发病机制极为复杂。主要分为大血管病变、微血管病变(糖尿病肾病、糖尿病视网膜病变、糖尿病心肌病变)、神经系统并发症(中枢神经系统并发症、周围神经病变、自主神经病变)、糖尿病足及其他。
279.什么是糖尿病酮症酸中毒?
酮症酸中毒是糖尿病患者最常见的急性并发症。主要发生在1型糖尿病,在感染等应激情况下2型糖尿病患者也可发生。在各种诱发因素作用下,胰岛素缺乏以及拮抗激素升高,导致高血糖、高酮血症和酮尿症以及蛋白质、脂肪、水和电解质代谢紊乱,同时发生代谢性酸中毒为主要表现的临床综合征。
主要症状:烦渴、多尿、夜尿增多;体重下降;疲乏无力;视物模糊;呼吸深;腹痛、恶心、呕吐;小腿肌肉痉挛。
实验室检查血糖明显升高,代谢性酸中毒,尿糖及尿酮体阳性。应积极抢救。
治疗原则:大量补液,用胰岛素控制血糖,纠正酸中毒,纠正电解质紊乱,对症处理以及处理诱发因素。
280.什么是糖尿病非酮症性高渗综合征?
糖尿病非酮症性高渗综合征是糖尿病的严重急性并发症,大多发生在老年2型糖尿病,主要原因是在体内胰岛素相对不足的情况下,出现引起血糖急剧升高的因素,同时伴严重失水,导致血糖显著升高。常伴有神经系统功能损害症状,严重者昏迷,病死率高。
主要临床表现:严重脱水,进行性意识障碍、神经精神等症状。
实验室检查:严重高血糖,血浆有效渗透压升高,尿糖强阳性,无明显酮症。
治疗原则:应积极抢救,大量补液,用胰岛素控制高血糖,纠正电解质紊乱,处理诱发因素。
281.糖尿病并发感染的特点有哪些?
糖尿病容易并发各种感染,血糖控制差的患者更常见、更严重。糖尿病并发感染可形成一个恶性循环,即感染导致难以控制的高血糖,而高血糖进一步加重感染。感染可诱发糖尿病急性并发症,感染也是糖尿病的重要死因之一。糖尿病感染易感性机制是机体细胞及体液免疫功能减退;局部因素,如血管及周围神经病变;其他因素有血糖大幅度波动等。
糖尿病患者常见的感染有泌尿系感染、肺炎、肺结核、胆道感染、皮肤感染、外耳炎和口腔感染。
(1)泌尿系感染常可导致严重的并发症,如严重的肾盂肾炎、肾及肾周脓肿、肾乳头坏死和败血症。常见的致病菌是大肠杆菌及克雷伯菌。
(2)肺炎常见的致病菌包括葡萄球菌、链球菌及革兰阴性菌。毛霉菌病及曲霉病等呼吸道真菌感染亦多见于糖尿病患者。
(3)糖尿病患者结核的发生率显著高于非糖尿病患者,并且非典型的影像学表现在糖尿病患者中更多见。
(4)皮肤葡萄球菌感染是糖尿病患者的常见感染之一,常见于下肢。足部溃疡的常见致病菌包括葡萄球菌、链球菌、革兰阴性菌及厌氧菌。糖尿病患者中牙周炎的发生率增加,并且导致牙齿松动。外耳炎常常是被忽略的感染灶。
282.什么是糖尿病视网膜病变?应如何治疗?
糖尿病视网膜病变的主要危险因素包括糖尿病病程、血糖控制不良、高血压及血脂紊乱,其他的危险因素还包括妊娠和糖尿病肾病等。2型糖尿病患者也是发生其他眼部疾病的高危人群,这些眼病包括白内障、青光眼、视网膜血管阻塞及缺血性视神经病变等。糖尿病视网膜病变是导致工作年龄段成年人群失明的主要原因。在2型糖尿病成年患者中,20%~40%出现视网膜病变,8%有严重视力丧失。2001年中华医学会糖尿病学分会对中国大城市24496例住院糖尿病患者糖尿病并发症的回顾性分析发现,2型糖尿病并发眼病者占35. 7%,2型糖尿病视网膜病变的患病率随病程和年龄的增长而上升。
糖尿病视网膜病变可分为早期的非增殖型糖尿病视网膜病变(NPDR)和晚期严重的增殖型糖尿病视网膜病变(PDR)。在NPDR中,微血管瘤、出血、硬性渗出、棉絮斑、视网膜内微血管异常、静脉串珠样改变是常见的眼底特征。而PDR的特点是出现新生的异常血管、玻璃体出血及纤维状瘢痕。NPDR的另一个并发症是发生黄斑水肿,以接近黄斑中央部位出现肿胀及硬性渗出沉积为特点。
糖尿病视网膜病变的治疗分为药物治疗和局部手术治疗。
药物治疗:①控制糖尿病。②ACEI/ARB。③改善视网膜微循环的治疗。2,5-二羟基苯磺酸钙,胰激肽原酶,递法明,前列腺素E,可改善血流黏度、减少毛细血管通透性的药物,抗血栓治疗,其他如抗氧化剂等。④针对病因治疗的药物,如醛糖还原酶抑制药、AGEs抑制药、β 型PKC抑制药、细胞因子阻滞药、基质金属蛋白酶(MMPs)抑制药等。
局部手术治疗:①激光光凝治疗;②冷凝治疗;③玻璃体切割。
283.什么是糖尿病肾脏病变?应如何预防及治疗?
糖尿病肾病是造成肾衰竭的最常见原因之一,在亚太地区的患病率较高。
2001年国内住院患者回顾分析显示2型糖尿病并发肾病的患病率为34. 7%。早期糖尿病肾病的特征是尿液中白蛋白排泄轻度增加(微量白蛋白尿),逐步进展至大量白蛋白尿和血清肌酐上升,最终发生肾衰竭,需要透析或肾移植。随着肾功能的逐渐减退,发生心血管疾病的危险性也会明显增高。因此,微量白蛋白尿与严重的肾脏病变一样,都应视为心血管疾病和肾衰竭的危险因素。在糖尿病肾病的早期阶段通过严格控制血糖和血压,可防止或延缓糖尿病肾病的发展。糖尿病肾病常见于病史超过10年的患者,是1型糖尿病患者的主要死亡原因;在2型糖尿病仅次于心、脑血管病。糖尿病肾损害的发生、发展可分为五期。
(1)Ⅰ期:为糖尿病初期,肾体积增大,肾小球入球小动脉扩张,肾血浆流量增加,肾小球内压增加,肾小球滤过率(GFR)明显增高。
(2)Ⅱ期:肾小球毛细血管基底膜增厚,尿白蛋白排泄率(UAER)多数正常,可间歇性增高(如运动后、应激状态),GFR轻度增高。
(3)Ⅲ期:早期肾病,出现微量白蛋白尿,即UAER持续在20~200μg/min(正常<10μg/ min),GFR仍高于正常或正常。
(4)Ⅳ期:临床肾病,尿蛋白逐渐增多,UAER>200μg/min,即尿白蛋白排出量>300mg/ 24h,相当于尿蛋白总量>0. 5g/24h,肾小球滤过率下降,可伴有水肿和高血压,肾功能逐渐减退。
(5)Ⅴ期:尿毒症,多数肾单位闭锁,UAER减低,血肌酐、尿素氮升高,血压升高。
糖尿病肾病的预防分为三级:一级预防是指阻止早期糖尿病肾病的发生;二级预防是指阻止早期糖尿病肾病向临床糖尿病肾病发展;三级预防是指已确定为临床糖尿病肾病的患者向ESRD发展。其具体措施为持久而良好的控制血糖和血压,定期监测、及时发现微量清蛋白尿,系统教育、监测及治疗糖尿病。
糖尿病肾病的治疗是综合性的,主要由以下几部分组成:①饮食治疗,限制蛋白质的摄入量;②控制血糖;③降压治疗,ACEI、钙通道阻滞药、ARB、β受体阻滞药、利尿药、α受体阻滞药;④调脂治疗;⑤其他治疗,如氨基胍(AG)、醛固酮拮抗药、PKC抑制药等。
284.糖尿病神经病变是什么?如何治疗?
糖尿病诊断10年内常有明显的临床糖尿病神经病变的发生,其发生率与病程相关。神经功能检查发现60%~90%的患者有不同程度的神经病变,其中30%~40%无症状。2001年国内调查发现,61. 8%的2型糖尿病患者并发神经病变。在吸烟、年龄超过40岁以及血糖控制差的糖尿病患者中神经病变的患病率更高。糖尿病神经病变包括局部神经病变、弥漫性多神经病变(近端和远端多神经病变)和自主神经病变(心血管、消化系统、泌尿生殖系统、汗腺、周围血管、瞳孔等)。
治疗的目标为缓解症状及预防神经病变的进展与恶化。
病因治疗主要包括纠正高血糖、高血压、血脂紊乱及其他治疗;给予维生素B1、维生素B12、甲基B12等神经营养素;改善神经微循环;止痛以及针对直立性低血压、尿潴留、肌无力、感觉缺如或减退、勃起功能障碍等的治疗。
糖尿病神经病变有许多特征,其中最常见且最重要的是外周神经病变。末梢感觉的慢慢丧失通常是无症状的,然而却会增加足溃疡和截肢的危险。少部分外周神经病变患者足部会出现疼痛,呈烧灼感或针刺感,夜间加重。疼痛的治疗通常无法令人满意,但有证据显示三环类抗抑郁药和抗惊厥药加巴喷丁有较好疗效。所有罹患外周神经病变的患者都应接受足部护理的教育,以降低发生足部溃疡的概率。
可以通过以下检查来了解患者是否有足部感觉异常:10g压力的尼龙丝检查、128Hz的音叉检查震动觉、用针检查两点辨别感觉、用棉花絮检查轻触觉和足跟反射。周围血管病变可以通过触诊足背动脉和胫后动脉的搏动来检查,如足背动脉、胫后动脉搏动明显减弱时,则需要检查腘动脉和股动脉搏动。采用多普勒超声检查踝动脉与肱动脉的比值(ABI,<0. 9提示有明显的缺血;>1. 3也属于异常,提示动脉有钙化)。必要时可进行经皮氧分压、血管超声、血管造影或CT、核磁血管造影检查。对有危险因素的患者,应该对患者本人及其家属进行下列教育:每天检查脚,特别是足趾间隙;有时需要有经验的医护人员来帮助检查足;定期洗足,用干燥而柔软的毛巾擦干,尤其是擦干足趾间隙;洗足时的水温要合适,低于37℃;不宜用热水袋或电热器等物品直接给足部加温;避免赤足;避免自行修剪胼胝或用化学制剂来处理胼胝或趾甲;穿鞋前先检查鞋内有否异物或异常;不穿过于紧或毛边的袜子或鞋子;干燥皮肤可以使用油膏类护肤品;每天换袜子;不穿高过膝盖的袜子;水平地剪趾甲;由专业人员修除胼胝或过度角化的组织;一旦有问题,及时找到专科医生或护士。不合适的鞋袜可以引起足溃疡。让患者学会选择合适的鞋袜。这类鞋子鞋内应该有足够的空间,透气性好,鞋底较厚硬而鞋内较柔软,能够使足底压力分布更合理。
285.糖尿病足是什么?其发病机制主要包括哪些方面?应如何治疗?
糖尿病足是指发生于糖尿病患者,与局部神经异常和下肢远端外周血管病变相关的足部感染、溃疡和(或)深层组织破坏,是糖尿病下肢神经病变、血管病变的结果。患者从皮肤到骨与关节各层组织均可受累,严重者可发生局部或全足坏疽,需要截肢。
其发病机制与这些因素有密切关系:神经病变、血管病变、感染及其他因素。
糖尿病足的处理涉及糖尿病专科、骨科、血管外科、普通外科、放射科、感染科等多个专科,需要医生和护士的密切配合。
糖尿病足是完全可以预防的,只要严格控制糖尿病及其相关的高血压、高血脂等问题,进行有效的足部护理和定期的检查,就可以预防糖尿病足的发生、发展,避免截肢。
糖尿病足的非手术治疗包括以下方面:①控制代谢紊乱;②改善循环功能;③改善神经功能;④抗感染;⑤高压氧;⑥中药;⑦坏疽的局部处理等。
糖尿病足的非手术治疗包括以下方面:①两阶段清创和延期缝合。第一阶段清创包括溃疡及溃疡下骨性突出物的切除,第二阶段清创一般在4~8d后进行,包括伤口的再次清创和进一步骨切除,为关闭伤口提供有利条件,然后用新鲜组织闭合伤口。②限制性前足骨切除术。③重建术。④皮肤移植。⑤其他,如血管重建或置换。
286.什么是糖尿病大血管病变?应如何治疗?
大血管并发症(冠心病、脑血管病和外周血管病)不是糖尿病的特异性并发症,但是,糖尿病使发生心血管疾病的危险性增加2~4倍,使大血管病变更严重、更广泛、预后更差、发病年龄更早。中华医学会糖尿病学分会慢性并发症调查组报道2型糖尿病并发症患病率分别为:高血压34. 2%,脑血管病12. 6%,心血管病17. 1%,下肢血管病5. 2%。“中国心脏调查”研究发现,糖尿病是冠心病的重要伴发疾病:①中国冠心病患者的糖代谢异常患病率(包括糖尿病前期和糖尿病)约为80%,较西方人高;②中国冠心病人群负荷后高血糖的比例更高;③冠心病患者单纯检测空腹血糖会漏诊75%糖尿病前期和糖尿病患者。在亚洲人群中,卒中是心血管疾病中最常见的形式。与欧洲人相比,亚洲人的血压和卒中间的相关性更明显。空腹血糖和餐后2h血糖升高,即使未达到糖尿病诊断标准,发生心血管疾病的危险性也明显增加。
由于糖尿病高血糖对心脑血管的毒性作用与其对其他脏器作用一样是一个非常缓慢而隐匿的过程,在出现症状之前已有一定的功能损害,因而一旦2型糖尿病确诊,就应着手防治心脑血管病变。主要措施有:①控制血糖。②调脂治疗。生活方式的干预、他汀类及贝特类药物的使用。③降压治疗。目标血压<130/80mm Hg,老年人则应<140/90mm Hg。对糖尿病伴高血压,首选ACEI和ATⅡ受体拮抗药,钙拮抗药、β受体阻滞药、α受体阻滞药和利尿药也可使用。④降低血流黏滞度,用阿司匹林、低分子肝素、低分子右旋糖酐等药物。
287.糖尿病大血管病变的筛查和治疗包括哪些方面?
(1)筛查:糖尿病确诊后至少每年评估心血管病变的危险性,评估的内容包括当前或以前心血管病病史;年龄;腹型肥胖;常规的心血管危险因素(吸烟、血脂异常和家族史);血脂谱和肾脏损害(低高密度脂蛋白胆固醇、高甘油三酯和尿白蛋白排泄率增高等);心房颤动(可导致卒中)。静息时的心电图对2型糖尿病患者的筛查价值有限,对有罹患大血管疾病可能性的患者(如有明显家族史、吸烟、高血压和血脂异常),应行运动试验来评估心脏情况。
(2)治疗:①控制高血压,改善血脂异常,可用阿司匹林、血管紧张素转化酶抑制药。②HOPE研究结果表明,雷米普利辅助其他治疗,可显著降低55岁以上、合并一个以上其他心血管疾病危险因素糖尿病患者的病死率。因此,建议这类患者(无论血压高低)都应该使用血管紧张素转化酶抑制药。③糖尿病患者在急性心肌梗死接受溶栓治疗时,即使存在视网膜病变,也是安全的。β受体阻滞药在心肌梗死后的糖尿病患者群中的有效性等同于普通人群。④戒烟和减少酒精摄入。⑤应严格控制所有可治疗的危险因素,以最大限度地降低大血管病变的风险,而不能只关注血糖。应始终保持对心血管病变的警惕。当存在自主神经病变时,发生心绞痛或心肌梗死时常是无痛性的,体格检查难以检出缺血性心脏病。
288.什么是糖尿病性心肌病?应如何诊断?
糖尿病性心肌病是1972年Ruble等最先发现的,他们在对长期糖尿病患者进行尸检过程中发现这些患者的心肌有弥漫性小灶性坏死和纤维化,无冠状动脉狭窄,心脏扩大,ECG有ST段下降等,从而提出一种新型的心脏病---糖尿病性心肌病。
本病的主要病理改变是心肌微血管的内皮细胞和内膜纤维增生,毛细血管基底膜增厚,血管腔变窄,使心肌发生广泛而持久的慢性缺血缺氧,造成心肌退行变性和广泛的小灶性坏死,最后导致心功能减退、心脏扩大和各种心律失常。本病的诊断主要借助病史以及有心脏扩大、心力衰竭等临床表现,实验室检查提示有心肌病存在并能排除其他原因的心肌病和心脏病者,即可作出此诊断。表4-25为糖尿病心肌病与冠心病的鉴别诊断。
表4-25 糖尿病心肌病与冠心病的鉴别诊断

289.如何治疗糖尿病心肌病?
(1)血糖控制:血糖控制差将会导致心血管病死率危险增加,Hb A 1 c水平每升高1%,心血管病死率增加11%。最近一项研究证实Hb A 1 c和心力衰竭相关。改善血糖控制对心血管发病率和病死率将起到积极效果。但UKPDS未能得出使用磺脲类或胰岛素强化血糖控制对减少2型糖尿病患者发生大血管病危险性没有显著益处。应该看到UKPDS在设计方法有显著的局限。这一研究是非盲法的,而且当在最初议定时限内分析无区别时,研究继续进行。仅接受饮食治疗组的患者实际上在空腹血糖>15mmol/L时接受药物治疗,在9年里只有25%的患者接受单一治疗。然而在二甲双胍治疗超重(>120%理想体重)患者小组却获得显著效果,表现在与糖尿病相关终点事件的危险性都明显减少(危险性下降32%),心肌梗死(危险性下降39%)、全因死亡率(危险性下降35%)及糖尿病相关死亡(危险性下降42%)的危险性也下降。但这些数据应该谨慎对待,因为它们来自高度选择的分组(有明显心血管病的患者除外)。然而这些数据能够平息一些来自NIH-funded UGDP研究的担心,这一研究报道了磺脲类导致心血管病死率增加。磺脲类作用机制是关闭B细胞上钾离子通道以增加胰岛素释放,然而在心肌细胞和血管平滑肌细胞上也起着同样作用,而至少在理论上可能会对局部缺血的预处理和血管舒张有不利影响。DCCT研究中,对1441例1型糖尿病患者随机分组接受常规或强化血糖控制,时间超过6. 5年。并发主要大血管事件的人数在常规组是40人,而在强化治疗组为23人,尽管改善了血脂,但这一结果无统计学差异。
(2)β受体阻滞药:传统上,不主张用β受体阻滞药治疗糖尿病患者,以避免其对胰岛素抵抗的不利作用和发生无意识低血糖。然而随着对心力衰竭(HF)和交感神经系统(SNS)在释放血管活性物质方面重要性的进一步认识,它已成为心力衰竭的必要治疗手段。β受体阻滞药能够预防甚至逆转心脏重建,改善左心室功能,降低病死率。早期β受体阻滞药研究招募的是严重心力衰竭患者,尽管其左心室功能改善,但病死率无降低。CIBIS-Ⅱ(Cardiac Insufficiency Bisoprolol StudyⅡ)and MERIT-HF(Metoprolol Controlled-release Randomised Intervention Trial in Heart Failure)招募了轻-中度心力衰竭患者,病死率分别下降了32%、34%。卡维地洛(carvedilol)为三代β受体阻滞药,能够拮抗α和β受体,已证实能显著地降低发病率和病死率。缺血性心肌病病人与无缺血性心肌病患者相比,预后更差;不论是否有糖尿病,均可从β受体阻滞药获益。一项对6个主要β受体阻滞药心力衰竭试验的荟萃分析显示,糖尿病与病死率升高相关;在试验中接受β受体阻滞药的全部患者中,糖尿病患者病死率增加。糖尿病伴充血性心力衰竭患者用β受体阻滞药治疗,其病死率的混合RR与对照组相比为0. 84。然而在接受β受体阻滞药治疗的非糖尿病病人的相对危险度较对照组大为降低。总之β受体阻滞药应当在所有的伴有心力衰竭的糖尿病患者中使用,除非特别情况。它将可使病死率的RR降低;但其效果没有对非糖尿病患者那么显著;两组对预后均是明显有益。
(3)ACEI:ACEI是心力衰竭治疗的基石。卡托普利多中心研究证实它能够显著改善心力衰竭者的运动能力和症状,但对病死率无改善。CONSENSUS研究小组首先发现依那普利治疗严重心力衰竭患者能显著降低病死率。大量心肌梗死后试验表明,与安慰剂相比,ACEI降低了再发率和病死率。HOPE研究发现,雷米普利治疗能够使心血管发病率和病死率显著获益,而且在糖尿病患者中更为突出。此外,HOPE研究还证实了发生新的心力衰竭的危险降低33%,发生2型糖尿病的危险降低44%。
(4)血管紧张素Ⅱ受体拮抗药:血管紧张素Ⅱ是心脏功能障碍的重要参与者。ELITE(E-valuation of Losartan in the Elderly)研究将氯沙坦和卡托普利在老年心力衰竭患者中进行比较,发现氯沙坦和卡托普利安全性相同,尽管其Ⅱ期研究证实氯沙坦的耐受性好于卡托普利,但氯沙坦组的病死率略高。ARBs(angiotensinⅡtype 1receptor blockers)被证实当与ACEI联合治疗慢性心力衰竭时,能产生一个附加效应作用于血流动力学,神经介质活性和左心室重建。Val-HeFT(Valsartan Heart Failure Trial)发现,尽管在未用ACEI组可以观察到获益,但在联合应用ACEI和β受体阻滞药组病死率却升高。在OPTIMAAL(Optimal Therapy in Myocardial Infarction with the AngiotensinⅡAntagonist Losartan)研究中发现,氯沙坦在心肌梗死后患者治疗中效果较卡托普利略小。最近的VALIANT(Valsartan in Acute Myocardial Infarction Trial)研究评估心肌梗死后ACEI和ARBs的联合应用,发现病死率并未额外获益,却产生大量不利效应。此外,坎地沙坦可以减少2型糖尿病的发生。
(5)钙拮抗药:一项早期动物研究证明维拉帕米能改善糖尿病心肌病。然而对维拉帕米、地尔硫  和硝苯地平的研究指出它们对心力衰竭有不利效应。PRAISE(Prospective Randomized Amlodipine Survival Evaluation)和Val-HeFTⅢ分别考察了氨氯地平和非洛地平,并未获得超出常规治疗的显著受益,并且非洛地平可使射血分数得到短期改善,但在长期随访时作用未能持续。氨氯地平能降低致死和非致死事件的发生,减少无局部缺血组的死亡危险。
和硝苯地平的研究指出它们对心力衰竭有不利效应。PRAISE(Prospective Randomized Amlodipine Survival Evaluation)和Val-HeFTⅢ分别考察了氨氯地平和非洛地平,并未获得超出常规治疗的显著受益,并且非洛地平可使射血分数得到短期改善,但在长期随访时作用未能持续。氨氯地平能降低致死和非致死事件的发生,减少无局部缺血组的死亡危险。
(6)他汀类:能够降低血浆胆固醇,减少冠心病终点目标已证明了血脂假说的一部分。除对胆固醇代谢的直接作用,他汀类还有很多其他作用,包括修饰GTP结合蛋白如Rho,增加活性斑块下游侧支血流,增强内皮细胞NO合酶的活性,防止AGE诱导的NF-κB-induced protein-1激活,防止VEGF m RNA的增量调节。有研究证实代谢综合征患者发生主要冠脉事件的长期相关危险增加了1. 4~1. 5倍。而糖耐量下降和糖尿病患者可以获得更佳的效果。HPS(Heart Protection Study)中,5963例糖尿病患者的血管事件发生降低了22%。而2912例不伴闭塞性动脉病的糖尿病参与者中事件发生率降低了33%。在2426例经预处理使LDL胆固醇浓度<3. 0mmol/L的糖尿病患者中,降低了27%。因而不论LDL水平,所有2型糖尿病均可用他汀类治疗。PRAISE试验资料分析证实了他汀类治疗中重度心力衰竭是安全有效的。无缺血心力衰竭患者的病死率明显降低,而由于他汀类能够降低胆固醇,阻止CAD进展,这使它有进一步的附加效果。
(7)TZDs:TZDs通过结合和激活PPAR-δ(一种能够调控细胞分化的核受体)来增加骨骼肌和脂肪组织的胰岛素敏感性。它们也作用于PPAR-α,增加血浆HDL胆固醇,降低血浆甘油三酯,略微增加LDL胆固醇水平。
心肌代谢利用大量的底物生产足够的能量以维持心脏收缩,包括NEFAs、葡萄糖和乳酸。而在2型糖尿病中,由于胰岛素抵抗的结果,葡萄糖未能充分利用,并且NEFA代谢增加了收缩损伤。TZDs除增敏作用外,也增加心脏葡萄糖载体的表达和功能,改善葡萄糖代谢,并减少心肌对NEFA的利用,保护了缺血所致的心肌损伤,改善了缺血后功能的恢复。但是在将这些试验结果外推时要谨慎,对TZDs治疗伴心力衰竭的患者目前还有疑虑,以罗格列酮和匹格列酮治疗伴有心力衰竭的糖尿病患者的临床试验正在进行中。
(8)新的治疗方向:PARP抑制药多聚ADP核糖聚合酶。PARP-1是PAPP酶家族的一员,当DNA损伤时,PARP可识别结合到DNA断裂处并被激活而参与DNA的修复。在内皮细胞,由于高血糖诱使线粒体过氧化物产生过多,使DNA链断裂,激活了PARP,它抑制了GAPDH磷酸甘油醛脱氢酶。导致葡萄糖蓄积,其他糖酵解中间产物先进入三羧酸循环。激活了高血糖危害的许多主要路径(多元醇途径,糖基化产物形成,PKCβ激活)。PARP也通过调控NF-κB的激活及诱导内皮素-1和受体的过度表达来调节心血管炎症和损伤过程。故而,PARP抑制药阻断PAPP活性,从而阻断了其主要作用路径,减少对组织的间接损害。
六、预 防
290.什么是2型糖尿病的一级预防?
2型糖尿病的一级预防是预防2型糖尿病的发生,包括在一般人群中宣传2型糖尿病的防治知识,包括2型糖尿病的定义、症状、体征、常见的并发症以及危险因素,提倡健康的行为,如合理饮食、适量运动、戒烟限酒、心理平衡;在重点人群中开展2型糖尿病筛查,一旦发现有糖耐量受损(IGT)或空腹血糖受损(IFG)应及早实行干预,以降低2型糖尿病的发病率。
291.2型糖尿病的主要预防对象有哪些?
(1)有糖尿病家族史者。
(2)从传统生活方式转变为现代生活方式,从农村转移到城市,从体力活动为主转变为脑力劳动为主,经济收入迅速增加者。
(3)肥胖者,特别是BMI>25kg/m2者,是糖尿病高危人群。
(4)高血压、高血脂及早发冠心病者均为糖尿病的独立危险因素。
(5)以往有妊娠血糖增高或巨大儿生育史,有多次流产者。
(6)年龄40岁以上者。国内外资料表明40岁以上糖尿病患病率较年轻人显著增高。
(7)饮酒过多者。
292.2型糖尿病的主要预防措施有哪些?
(1)防止和纠正肥胖。
(2)避免高盐、高糖、高脂饮食。
(3)饮食成分合理,糖类占食物总热量的50%~65%,脂肪占食物总热量的15%~20%,蛋白质占食物总热量的10%~15%。多吃蔬菜。
(4)增加体力活动,参加体育锻炼。
(5)避免或少用对糖代谢不利的药物。
(6)积极发现和治疗高血压、高血脂和冠心病。
(7)戒除烟酒等不良习惯。
(8)对中老年人定期进行体检,除常规空腹血糖外,应重视餐后2h血糖测定。
(9)妊娠时有糖代谢异常者,应积极采取血糖监测、饮食控制和胰岛素治疗等措施。
293.什么是2型糖尿病的二级预防?
2型糖尿病的二级预防,即对已诊断的2型糖尿病患者预防2型糖尿病并发症,主要是慢性并发症。防治2型糖尿病并发症的关键是尽早和尽可能控制好患者的血糖,纠正血压、血脂紊乱、肥胖和吸烟等导致并发症的危险因素。应对2型糖尿病患者定期进行2型糖尿病并发症以及相关疾病的筛查,并加强相关的治疗措施,以求全面达到治疗目标。
294.2型糖尿病二级预防的主要措施有哪些?
(1)控制和纠正患者的高血糖、高血压、血脂紊乱和肥胖以及吸烟等导致并发症的危险因素。
(2)对2型糖尿病患者定期进行糖尿病并发症以及相关疾病的筛查。了解有无糖尿病并发症,以及有关的疾病或代谢紊乱。
并发症的筛查包括:①眼(视力、扩瞳查眼底);②心脏(标准十二导联心电图、血压);③肾脏(尿常规、肾功能、尿微量白蛋白测定);④神经系统检查;⑤足的检查;⑥血液生化检查(血脂、尿酸、电解质、肝功能等)。
必要时进一步检查:①眼底病变(眼底荧光造影);②血管病变(多普勒超声、血流测定、胫动脉与足背动脉血压比值);③心脏病变(心脏超声、24h动态心电图和血压监测);④肾脏病变(肾脏ECT);⑤神经病变(神经传导速度测定、痛觉阈值测定);⑥疑有1型糖尿病(胰岛细胞抗体、胰岛素抗体、谷氨酸脱羧酶抗体及血胰岛素或C肽水平测定);⑦有胰岛素抵抗者(空腹血胰岛素或C肽水平测定)。
(3)糖尿病治疗要全面达标,应确立血糖控制目标,加强糖尿病并发症教育,明白非药物治疗的重要性,其中饮食治疗是基础治疗。开展和推广自我血糖监测技术,教会患者如何监测血糖以及监测的频度。胰岛功能差的患者要尽早开始胰岛素治疗,注意保护残存的胰岛B细胞功能,对用胰岛素治疗的患者应学会调整胰岛素用量的方法。
295.什么是2型糖尿病的三级预防?
2型糖尿病的三级预防就是减少2型糖尿病并发症的加重及降低残废率和病死率,改善2型糖尿病患者的生活质量。通过有效的治疗,早期慢性并发症有可能逆转。
296.2型糖尿病三级预防的主要措施有哪些?
(1)严格控制好血糖和血压,可以降低糖尿病患者的病死率和致残率。
(2)预防失明:①定期行眼底并发症的筛查;②在控制好血糖的基础上,对有激光治疗指征的视网膜病变及时给予治疗;③视网膜剥离和糖尿病性青光眼,可以进行手术治疗而避免患者失明;④糖尿病合并白内障可以进行手术治疗。
(3)预防肾衰竭:①严格控制好血糖和血压,首选降压药为血管紧张素转化酶抑制药或其受体的抑制药;②适当限制蛋白摄入,尤其是植物蛋白的摄入,能明显延缓糖尿病肾病的发生发展。
(4)严重的周围神经病变,如痛性神经病变,可在血糖满意控制并稳定一个时期后得到缓解或好转。
(5)严重的糖尿病足病变可导致截肢,教会患者如何进行血糖控制和足保护可明显降低截肢率。
(杨 雁)
参考文献
[1]中华医学会糖尿病学分会.中国2型糖尿病防治指南(2007年版).中华医学杂志,2008,88(18):1227-1245
[2] American Diabetes Association. Standards of Medical Care in Diabetes-2008. Diabetes Care,2008,31(Supplement 1):S12-S54
[3] Nathan DM,Buse JB,Davidson MB,et al. Management of hyperglycemia in type 2diabetes:a consensus algorithm for the initiation and adjustment of therapy:update regarding thiazolidinediones:a consensus statement from the American Diabetes Association and the European Association for the Study of Diabetes. Diabetes Care,2008,31(1):173-175
[4] Yang W,Ji Q,Zhu D,et al. Biphasic insulin aspart 30three times daily is more effective than a twicedaily regimen,without increasing hypoglycemia,in Chinese subjects with type 2diabetes inadequately controlled on oral antidiabetes drugs. Diabetes Care,2008,31(5):852-856
[5] Mc Nally PG,Dean JD,Morris AD,et al. Using continuous glucose monitoring to measure the frequency of low glucose values when using biphasic insulin aspart 30compared with biphasic human insulin 30:a double-blind crossover study in individuals with type 2diabetes. Diabetes Care,2007,30(5):1044-1048
[6] Ceriello A,Colagiuri S,Gerich J,et al. Guideline for Management of postmeal glucose. Nutr Metab Cardiovasc Dis,2008,18(4):S17-S33
[7] Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2diabetes(UKPDS 33). UK Prospective Diabetes Study (UKPDS)Group. Lancet,1998,352(9131):837-853
[8] Glucose tolerance and mortality:comparison of WHO and American Diabetes Association diagnostic criteria. The DECODE study group. European Diabetes Epidemiology Group. Diabetes Epidemiology:Collaborative analysis of Diagnostic criteria in Europe. Lancet,1999,354(9179):617-621
[9] Saydah SH,Fradkin J,Cowie CC. Poor control of risk factors for vascular disease among adults with previously diagnosed diabetes. JAMA,2004,291(3):335-342
[10]齐今吾.糖尿病的分类、分型及诊断与鉴别诊断//刘新民,潘长玉,张达青主编.实用内分泌学.第3版.北京:人民军医出版社,2004:1222-1264
[11]世界卫生组织非传染性疾病检测部.糖尿病的定义,诊断与分型和糖尿病的并发症(WHO咨询报告).中国糖尿病杂志,2000,B04:48-59
第六节 代谢综合征
一、概 述
297.什么是代谢综合征?
代谢综合征(metabolic syndrome)是心血管病的多种代谢危险因素(与代谢异常相关的心血管危险因素)在个体内集结的状态。代谢综合征的中心环节是肥胖和胰岛素抵抗,其主要成分包括肥胖尤其是中心性肥胖、高血压、高甘油三酯血症、低高密度脂蛋白血症、糖耐量下降或2型糖尿病,其他涉及的疾病或异常状态包括血管内皮功能异常、高尿酸血症、微量白蛋白尿、非酒精性脂肪肝病、多囊卵巢综合征、低度炎症反应、血液凝固及纤维蛋白溶解系统活性异常及神经内分泌异常等,而且还可能不断有新的疾病状态加入。
代谢综合征中源自代谢的5个危险因素(血脂异常、血压升高、血糖升高、促凝血状态和促炎症状态)在临床上常集簇出现,代谢综合征的病理机制可分为基础病因和加重因素,即肥胖和胰岛素抵抗。肥胖是代谢综合征发生的源头,胰岛素抵抗是代谢综合征发生的核心因素,炎性反应在代谢综合征发生中扮演了重要角色,氧化应激是代谢综合征的重要发病环节,心血管事件是代谢综合征的最终后果。在这些异常代谢成分的作用下血管内皮细胞合成和释放多种血管活性物质和细胞因子之间的平衡紊乱,内皮功能受损,血管扩张和收缩、抗血栓和促血栓、抗炎症和促炎症及抗氧化和促氧化之间平衡失调,最终引发心血管事件。
298.人们对代谢综合征的认识是如何发展的?
早在1923年,瑞典医生Kylin就观察到糖尿病、肥胖、高血压和痛风这一组疾病在个体的集结,并首次将其定义为“X综合征”。此后,在人类认识代谢综合征的过程中,分别有人冠以“繁荣综合征”、“富裕综合征”、“死亡四重奏”等称谓,表明人们已经意识到这种疾病与生活方式密切相关,并对健康构成了极大威胁。1988年Reaven在第48届美国糖尿病学会(ADA)年会上指出血脂异常、高血压、高血糖等聚集现象的发生与胰岛素抵抗有关,认为“X综合征”的本质应该是“胰岛素抵抗综合征”。自此,胰岛素抵抗的概念深化了人们以往对糖尿病及其心血管并发症发生机制的认识,促进了内分泌代谢、心血管等多学科间的内在联系,并引发了对代谢综合征研究的热潮。
1997年Hanefeld、Zimmet等学者提出代谢综合征的概念。1998年世界卫生组织(WHO)推荐使用代谢综合征的概念,并提出自己的工作定义。1999年WHO、1999年欧洲胰岛素抵抗研究组、2001年美国国家胆固醇教育计划成人教育组第三次报告(NCEP-ATPⅢ)、2004年中华医学会糖尿病学会(CDS)、2005年国际糖尿病联盟(IDF)等分别提出了相应的诊断定义。
299.代谢综合征有哪些危害?
大量流行病学和临床研究表明,不论是将代谢综合征作为一个独立疾病整体看待,还是代谢综合征的各个组成成分,它们既是糖尿病的发病基础,也大大提高了发生动脉粥样硬化性心脑血管疾病的危险性,而且有多种危险因素聚集者临床预后不良的危险大于仅有一种危险因素者,其效应不是简单相加,而是协同加剧。
代谢综合征的存在增加所有原因病死率,增加心血管病和糖尿病的死亡率。目前的研究揭示,代谢综合征人群心血管疾病(冠心病和卒中)风险增高3倍,心血管病死亡风险增高2倍,总死亡风险升高1. 5倍,糖尿病风险增高5倍。近期还有研究发现代谢综合征与尿酸代谢异常、勃起功能障碍、甲状腺功能异常、炎症性疾病如系统性红斑狼疮和类风湿关节炎以及某些恶性肿瘤(如大肠癌、前列腺癌、乳腺癌、子宫内膜癌)等的发生有关。代谢综合征患者麻醉和手术并发症也增多。
300.代谢综合征与2型糖尿病有什么联系?
在代谢综合征组分中,空腹血糖受损(IFG)和高甘油三酯血症是糖耐量受损(IGT)发展为2型糖尿病的独立强预测因子,而IFG/高甘油三酯血症/大腰围的组合则表明发生2型糖尿病的危险最高。IGT和IFG进展为糖尿病的速度是等同的,均需进行早期干预治疗。在代谢综合征复杂的病理生理学中,肥胖、胰岛素抵抗和B细胞失代偿是导致发生2型糖尿病的中心环节,而炎症、脂代谢紊乱和血压并不是2型糖尿病的独立危险标志物。
301.代谢综合征与心脑血管疾病有什么联系?
虽然在大多数研究中,男性的心脑血管疾病病死率高于女性,但一项日本研究却显示,在非代谢综合征个体中,女性糖尿病患者的心脑血管疾病病死率要高于男性糖尿病患者;但在代谢综合征个体中这种差别消失,因此认为代谢综合征是研究糖尿病患者性别差异的一个要点。DECODE研究组为期10年的随访发现,在未被评为高危心脑血管疾病的人群中,男性代谢综合征个体的心脑血管疾病病死率更高,而腰围测量也具有相似的判断效果,且操作简便。另一项欧洲人群的队列研究也显示,代谢综合征只在欧洲男性中可预测心脑血管事件,在非洲加勒比海地区男性中预测卒中事件,但尚不能解释这种种族和性别差异的原因。
302.代谢综合征与糖尿病肾病有什么联系?
在关于糖尿病肾病的发病机制研究中,Cosmo等发现代谢综合征是糖尿病患者肾功能减退的致病因素之一,表现在胰岛素抵抗与肾小球滤过率的下降密切相关。Panagiotopoulos等发现,肥胖与肾功能减退相关。Miccoli等也发现,代谢综合征个体白蛋白尿的患病率明显升高,而非代谢综合征的2型糖尿病患者肾病的发生率则较低。
303.我国代谢综合征的发病情况如何?
我国在1992年曾进行11个省市心血管危险因素基线调查,对此资料进行分析,代谢综合征的判定标准参考NCEP-ATPⅢ(美国国家胆固醇教育成人治疗组Ⅲ)标准,同时结合中国情况自定为采用腰围(WC)≥85cm(男),WC≥80cm(女),其中3项及以上异常定为代谢综合征。结果显示11个省市人群代谢综合征总标化患病率13. 3%,男性为12. 7%,女性为14. 2%,两性比较差异有显著性,患病率随年龄的增长而增加。
以世界卫生组织诊断标准为依据,对1999~2001年上海社区的肥胖及其相关疾病的基线调查资料进行分析,代谢综合征患病率为17. 4%;其中男性患病率18. 36%,女性15. 82%,存在性别差异。45岁以上男性和50岁以上女性代谢综合征患病率明显升高,65~69岁代谢综合征患病率达到高峰。
2000~2001年在全国35~74岁的成年人群中代表性地选择了15540例进行横断面调查。根据国际糖尿病联盟(IDF)2004年推荐的有关中国人代谢综合征的标准诊断代谢综合征和进行组分分类。结果男女合计,年龄未标化的代谢综合征患病率为16. 5%,年龄标化后的患病率,男女分别为10. 0%和23. 3%;年龄标化后的患病率,北方和南方地区分别为23. 3% 和11. 5%,城市和农村地区分别为23. 5%和14. 7%。显示我国成年人中有相当比例的个体患有代谢综合征。
近年来,我国心脑血管病发病率及相关危险因素均有增加趋势。据2002年卫生部组织的全国居民27万人营养与健康状态调查资料显示:我国成人超重率为22. 8%,肥胖率为7. 1%,儿童肥胖率为8%,估计全国超重人数2. 0亿,肥胖人数6000多万。与1992年比较,成人超重率上升39%,肥胖率上升97%。我国18岁及以上居民高血压患病率为18. 8%,估计全国患病人数1. 6亿多。与1991年比较,患病率上升31%。我国18岁及以上居民糖尿病患病率为2. 6%,空腹血糖受损率为1. 9%。估计全国糖尿病现患人数2000多万,另有近2000万人空腹血糖受损。与1996年比较,大城市20岁以上糖尿病患病率由4. 6%上升到6. 4%,增加39%。我国成人血脂异常患病率为18. 6%,估计全国血脂异常现患人数1. 6亿,其中高胆固醇血症2. 9%,高甘油三酯血症11. 9%,低高密度脂蛋白血症7. 4%。由此可见,近几年肥胖、高血压、血糖、血脂异常等代谢综合征各个组分在我国的患病率不断升高,这必将导致代谢综合征患病率进一步升高。
2005年发表于《Lancet》杂志的一个针对中国成人代谢综合征和超重的流行病学调查发现,中国内地代谢综合征的年龄标化患病率(依据NCEP-ATPⅢ的定义)在男性为9. 8%,女性为17. 8%;超重的年龄标化患病率在男性为26. 9%,女性为31. 1%。
依据IDF标准,中国10个省市抽样调查结果显示,不同年龄组人群代谢综合征患病率(2000年中国人口标化率)男、女两性均随着年龄增长而增加,北方代谢综合征患病率为23. 3%,南方为11. 5%,北方显著高于南方,且城市高于农村。这些数据显示代谢综合征已是我国的常见病和多发病,且存在地区和城乡差异,是我国一个重要的公共健康问题。
二、病因与发病机制
304.代谢综合征的病因是什么?
(1)肥胖和脂肪分布异常:临床和流行病学研究表明,肥胖同所有心血管危险因素高度相关。肥胖是导致高血压、血浆胆固醇及甘油三酯升高,高密度脂蛋白降低以及其他心脑血管疾病危险的相关因素。腹部肥胖尤其同代谢综合征危险相关。过多的脂肪组织释放非脂化的脂肪酸(NEFA)、细胞因子(TNF-α、瘦素、抵抗素及脂联素)、纤溶酶原激活剂抑制物-1(PAI-1)诱发胰岛素抵抗。
(2)胰岛素抵抗:胰岛素抵抗(insulin resistance)或同时伴高胰岛素血症能直接引发其他代谢性危险因素,对重要器官产生损害,胰腺也是胰岛素抵抗受累的主要器官。为了代偿对胰岛素需求增加,胰岛素分泌也相应增加。在这种应激状态下,存在糖尿病遗传易感因素的个体胰腺B细胞的凋亡速度就会加快,非常容易出现高血糖,发展为临床糖尿病。胰岛素抵抗同时启动了胰岛细胞上的一系列炎症反应。高糖毒性和脂毒性都对B细胞造成明显的损害。胰岛中胰淀素沉积增多,进一步促进B细胞凋亡。
胰岛素抵抗还会造成全身性的影响。胰岛素抵抗会启动一系列炎症反应,胰岛素抵抗个体其炎症因子标记物,如C反应蛋白(CRP)和细胞因子白介素6(IL-6)水平会明显升高。胰岛素抵抗还通过对内皮功能的损害,加速动脉粥样硬化的进程。胰岛素抵抗个体的内皮功能障碍表现为黏附因子增多、平滑肌细胞增生以及血管扩张功能下降。这一系列改变是促进动脉粥样硬化形成的重要因素。胰岛素抵抗还引起凝血和纤溶状态的失衡,出现高凝状态,由于纤维蛋白原、纤溶酶原激活剂抑制因子1(PAI-1)水平明显增加,一旦体内发生血液凝固,患者不能正常启动纤溶过程,极易造成血栓的形成。
(3)介导代谢综合征特异性成分的独立因素:除肥胖和胰岛素抵抗外,每种代谢综合征的危险因素受各种遗传及相关因素的自身调节。这一调节造成危险因素表达的变异性。例如:脂蛋白代谢完全受遗传变异性调节,因此,肥胖和(或)胰岛素抵抗引起脂质紊乱的表达有显著差异。
(4)其他促发因素:静坐不动的生活方式促发肥胖并改变肌肉的胰岛素敏感性。老年人肌肉质量丧失、体脂增加,特别是脂肪在腹部堆积加重了胰岛素抵抗。衰老伴肌肉脂肪氧化的缺陷,也增强了胰岛素抵抗。多囊卵巢妇女血液中雄性激素水平升高也与胰岛素抵抗相关。
305.为什么说肥胖是代谢综合征最重要的致病因素?
肥胖是由于能量摄入过多和(或)消耗不足导致能量代谢失衡、脂肪容量增多的异常状态,常伴有胰岛素抵抗、高胰岛素血症和血脂异常,是代谢综合征和心血管疾病形成的重要因素。世界卫生组织将腹型肥胖作为代谢综合征的主要诊断标准之一。许多研究证实,肥胖与胰岛素抵抗及代谢综合征关系密切,肥胖患者常伴有胰岛素抵抗,减轻体重会改善胰岛素抵抗的状况。而且肥胖在代谢综合征的发病中与代谢综合征直接相关,可能是代谢综合征的始动因素,与代谢综合征的其他组分也密切相关。近年对肥胖与代谢综合征关系的研究重点转向身体脂肪分布上,Kisse-bah等首先提出了向心性肥胖(上半身肥胖)与臀部脂肪蓄积(下半身肥胖)的概念,认为上半身肥胖与肥胖的并发症关系更密切。Merino-Ibarra等研究发现与腹部皮下脂肪增多相比,内脏脂肪增多与代谢综合征的联系更紧密,并建立了超声扫描准确测定体腔内脂肪组织的分析方法。调查发现,我国肥胖患者特别是内脏脂肪蓄积者代谢综合征及其各组分的患病风险明显增加。因此,有学者认为内脏脂肪蓄积可能在致代谢综合征的多种危险因子中处于中心或上游位置,在代谢综合征的发病机制中可能起关键作用。
脂肪组织不仅是能量储存器官,还是重要的内分泌器官。脂肪组织能够分泌多种脂肪因子(如脂联素、瘦素、抵抗素等)和炎症因子(如肿瘤坏死因子-α和白介素-6)调节机体各系统和组织的功能,在肥胖状态下,脂肪组织的内分泌功能失调,直接影响胰岛素的敏感性、血压水平、内皮功能、纤溶活动及炎症反应,参与多种重要病理生理过程,因此目前认为肥胖是导致胰岛素抵抗的最重要原因。
306.游离脂肪酸与代谢综合征有何密切联系?
游离脂肪酸(free fatty acid,FFA)是联系糖、脂代谢的重要物质,血FFA水平升高可导致高胰岛素血症和胰岛素抵抗。FFA可以通过多种方式干扰胰岛素的作用和葡萄糖代谢,主要机制如下。
(1)激活蛋白激酶C(PKCs),下调靶细胞膜上胰岛素受体的数目并影响其亲和力,干扰胰岛素受体后信号的转导。
(2)高水平的FFA抑制肝细胞对胰岛素的灭活,抑制糖的氧化和非氧化途径,抑制葡萄糖转运,促进肝糖异生及输出,抑制骨骼肌葡萄糖的摄取和氧化。
(3)干扰糖脂代谢相关基因表达,影响胰岛素的敏感性。
(4)影响胰岛素的分泌,长期高水平FFA可以损害细胞功能,直接引起胰岛B细胞凋亡。许多研究证实,FFA是引起胰岛素抵抗的主要非激素物质之一。有研究采用高脂高盐饮食喂养大鼠,成功复制出与人类代谢综合征相似的大鼠模型。向心性肥胖特别是内脏脂肪型肥胖患者,其内脏脂肪大量分解为FFA直接流入门静脉,使血浆FFA水平升高引起胰岛素抵抗及代谢综合征;在胰岛素抵抗及代谢综合征状态下血脂代谢紊乱,胰岛素抑制脂肪细胞脂解的作用减弱或消失,导致脂肪分解、FFA释放增加,形成恶性循环进一步加重胰岛素抵抗和代谢综合征。有研究认为空腹血清FFA升高可能是导致代谢综合征患者胰岛素抵抗的主要机制,代谢综合征的患病率随着血FFA水平的升高而升高。
307.脂联素与代谢综合征有何关联?
脂联素(adiponectin)是脂肪细胞分泌最多的蛋白激素,其编码基因是代谢综合征的易感位点。血浆脂联素水平与胰岛素敏感性呈正相关,与体重指数、体脂百分比、高血糖、高血压、血脂异常及胰岛素抵抗呈负相关,肥胖特别是内脏脂质增多的患者血浆脂联素水平降低,体重减轻后脂联素水平会回升,胰岛素抵抗也明显改善。研究证明,代谢综合征相关组分增加的数量与血浆脂联素水平逐渐降低呈平行改变。另外,脂联素作为代谢综合征独立预测因子,脂联素每增加1mg/L,代谢综合征风险比(OR)下降17%。脂联素主要通过激活分布于肝脏、脑、骨骼肌、血管及脂肪组织等细胞的脂联素受体,激活腺苷单磷酸蛋白激酶(AMPK),抑制肝糖的输出,刺激脂肪的氧化利用,减少脂肪蓄积并降低血糖浓度,直接改善糖脂代谢。血浆脂联素能在受损的血管壁聚集抑制TNF诱导的与炎性反应密切相关的核因子-κB(NF-κB)途径的激活,从而抑制单核细胞在血管内皮黏附,减轻炎症反应,对血管内皮起保护作用;脂联素可抑制泡沫细胞的形成。因此,脂联素具有抗胰岛素抵抗、抗代谢综合征、抗动脉粥样硬化和抗炎症作用,具有重要的药物开发前景。胰岛素增敏剂噻唑烷二酮类药物(TZDs)的作用机制是通过激活过氧化物酶体增殖物激活受体-γ(PPAR-γ)途径诱导脂联素基因表达和蛋白分泌从而减轻胰岛素抵抗。由此可见,脂联素与胰岛素抵抗、血脂紊乱和炎症密切相关,可能成为判断胰岛素敏感性、心血管疾病和代谢综合征的标志物。
308.瘦素在代谢综合征中的作用是什么?
瘦素(leptin)是由肥胖基因(ob基因)编码的蛋白激素,是脂肪细胞分泌的饱感信号,具有广泛的生物学效应,与肥胖的关系最直接。瘦素最主要的功能是通过下调下丘脑和弓状核神经肽Y的分泌抑制食欲中枢,减少进食,同时兴奋交感神经、增加能量消耗,减轻体重。血浆瘦素水平与腰围、体重指数、胰岛素敏感性等呈正相关。有研究显示,肥胖患者血循环中瘦素浓度为正常人的2倍,是消瘦者的3倍以上。说明肥胖者可能存在瘦素抵抗。肥胖者常合并高胰岛素血症和高瘦素血症,瘦素通过激活B细胞瘦素受体介导的三磷酸腺苷敏感性K+通道,降低依赖Ca2+的蛋白激酶C的活性,使B细胞膜超极化,从而抑制基础及葡萄糖刺激的胰岛素分泌,尤其是第一相的胰岛素分泌,诱发胰岛素抵抗。高瘦素血症还与高血压、代谢综合征以及冠心病相关。目前认为高瘦素水平是胰岛素抵抗的独立危险因素。
309.抵抗素在代谢综合征中的作用是什么?
抵抗素(resistin)是2001年在小鼠脂肪细胞中发现的蛋白激素,由脂肪细胞分泌,含有750个氨基酸,它只在白色脂肪组织中表达,受噻唑烷二酮类药物(TzDs)调节。不同部位脂肪组织中抵抗素的表达量不同,腹部皮下脂肪抵抗素的表达量是四肢皮下表达量的4倍,这可能是向心性肥胖容易患糖尿病的原因之一。体外实验证实,抵抗素可以自分泌或旁分泌形式阻碍胰岛素的信号转导,抑制胰岛素介导的葡萄糖转运,使脂肪细胞对葡萄糖的摄取减少,导致糖耐量受损,胰岛素作用减弱,血糖升高,诱导胰岛素抵抗产生。而加入抵抗素抗体可使有的敏感性得到恢复。TZDs也是通过下调抵抗素基因的表达起到抑制抵抗素分泌的作用,从而增加了胰岛素的敏感性。
在人类,抵抗素与胰岛素抵抗的关系尚存争议,普遍认为人抵抗素主要由巨噬细胞分泌,在单核巨噬细胞中高表达,而在脂肪和骨骼肌细胞中表达水平极低或不表达。目前有关人抵抗素的功能尚不清楚,国外一些研究报道抵抗素在正常人、胰岛素抵抗患者和2型糖尿病患者之间的表达无明显差异,甚至与胰岛素抵抗指数呈负相关,认为抵抗素可能没有直接参与人类胰岛素抵抗和代谢综合征的发生。
310.炎症介质与代谢综合征有何联系?
炎症是机体对感染、外来损伤的一种反应,炎症介质与炎症细胞的相互作用构成炎症反应。近年来研究者认为炎症反应与胰岛素抵抗和代谢综合征的关系密切,胰岛素抵抗和代谢综合征患者血炎症介质多增加。炎症反应引起胰岛素抵抗的可能机制如下。
(1)炎症因子TNF-α、IL-6通过阻断胰岛素受体底物(IRS)途径引起胰岛素抵抗。
(2)炎症反应时肝细胞合成释放CRP及其他炎症介质,CRP是预测代谢综合征和心血管疾病的标志物,血CRP水平与高胰岛素血症和胰岛素抵抗呈正相关:CRP直接干扰胰岛素的信号通路导致胰岛素抵抗和代谢综合征,促进补体激活及促进黏附分子表达,使单核细胞产生组织因子,上调PAI-1、纤维蛋白原水平,加速LDL-C的氧化,减少NO的产生;直接作用于血管内皮组织,使VCAM-1和MCP-1表达增加,加速代谢综合征的进展。
(3)炎症反应可诱导促炎转录因子(NF-κB等)的表达,协同其他因素引起胰岛素抵抗。胰岛素可以抑制这种作用,在胰岛素抵抗状态下,胰岛素的抑制作用受损,促炎转录因子在脂肪、肌肉、肝和血管中表达增加,加重炎症反应和胰岛素抵抗,形成恶性循环。目前认为脂肪组织参与的亚临床炎症可能在以胰岛素抵抗为主的代谢综合征的发病机制中起重要作用,代谢综合征实际上可能是一种慢性炎症综合征。
311.肿瘤坏死因子-α和白介素-6等炎症因子在代谢综合征中的作用是什么?
肿瘤坏死因子-α(TNF-α)和白介素-6(IL-6)是多功能细胞因子,在肥胖患者脂肪组织中呈高表达,与胰岛素抵抗密切相关。其作用机制可能是:直接诱导胰岛素受体丝氨酸磷酸化,通过阻碍酪氨酸的正常磷酸化,影响胰岛素受体后的信号转导,抑制胰岛素依赖的葡萄糖转运,并可促进脂解,增加游离脂肪酸(FFA)释放加重胰岛素抵抗;能刺激肝脏产生热休克蛋白(CRP),使脂肪细胞PAI-1表达增加,同时抑制脂联素的生成促进胰岛素抵抗的发展;通过下调GLUT4和PPAR-γ基因转录,使胰岛素刺激的葡萄糖转运能力显著下降直接参与胰岛素抵抗;可以共同作用于胰岛B细胞诱导其凋亡,减少胰岛素的合成分泌,降低血TNF-α和IL-6水平可改善胰岛B细胞的功能,缓解胰岛素抵抗。可见,TNF-α和IL-6直接或间接地参与了胰岛素抵抗和代谢综合征的发生发展。
312.纤溶酶原激活物抑制药-1与代谢综合征有何联系?
代谢综合征患者普遍存在血凝功能亢进和纤溶系统功能低下,其早期血管损害的关键途径是患者纤溶系统功能降低,处于促凝血状态。纤溶系统的主要功能是清除沉积于血管壁的纤维蛋白,维持血流通畅。纤溶酶原激活物抑制药-1(PAI-1)是纤溶系统的主要调节因子,可与组织型纤溶酶原激活物(t-PA)和尿激酶型纤溶酶原激活物(u-PA)结合抑制活性纤溶酶生成,从而发挥抗纤溶作用。许多研究表明PAI-1变化的水平与代谢综合征有复杂的联系,高胰岛素血症和胰岛素抵抗状态下患者血PAI-1水平升高,尤其是老年患者,空腹胰岛素水平与PAI-1呈正相关。TNF-α、IL-6、高浓度血胰岛素均可诱导脂肪细胞(特别是内脏脂肪细胞)产生PAI-1,PAI-1抑制纤溶使血栓容易形成,这与代谢综合征的血管损害、纤溶功能紊乱及后续的心脑血管疾病有直接关系。控制PAI-1水平,维持纤溶系统稳定,将能更好地预防代谢综合征、心脑血管疾病。
313.胰岛素抵抗是什么,如何分类?
胰岛素抵抗(insulin resistance)是指各种原因引起机体对生理水平的胰岛素失去敏感性,需要高水平胰岛素才能控制血糖的现象。从胰岛素抵抗的发生条件分析,可分为生理性和病理性胰岛素抵抗。
314.哪些情况下人体出现生理性胰岛素抵抗?
在生理情况下,胰岛素抵抗是体内一种自我保护机制。这种机制对保证大脑细胞能量供应是必需的。
(1)在饥饿状态下的能量调配:血糖是大脑的能量来源,大脑对葡萄糖具有绝对依赖性。血糖不足时,大脑丧失正常功能,轻则休克,重则死亡。故在饥饿条件下,机体会动用一切机制保证大脑的能量供应。胰岛素抵抗就是这种自我保护的机制之一。
在利用葡萄糖的各种组织中,骨骼肌是大脑的主要竞争对手。如何使大脑在这种竞争机制中立于不败之地是这种自我保护机制的重点。在这种保护中,骨骼肌产生暂时性胰岛素抵抗,使其对葡萄糖的吸收量大大减少,从而使血液中有限的葡萄糖供给大脑。
空腹时骨骼肌是如何产生胰岛素抵抗的呢?血中FFA水平是一个不可忽视的诱因。脂肪细胞在低胰岛素水平的条件下发生TG水解,从而导致大量FFA从脂肪组织中释放入血。FFA可通过多种途径在肌肉中造成胰岛素抵抗,如通过甘油二酯(DAG)或神经胺(ceramide)活化蛋白激酶C(PKC)和c-Jun氨基末端激酶(JNK)。进食后血中胰岛素水平升高,抑制脂肪细胞中TG水解,从而降低了FFA浓度,胰岛素抵抗就会消失。故空腹状态下的胰岛素抵抗是一过性的。在肥胖个体中,脂肪过度堆积也会造成胰岛素抵抗。其分子机制也是与活化PKC和JNK有关。在通过有计划的饮食控制后,体重减轻可增加胰岛素敏感性。
(2)应激状态下的胰岛素抵抗:人体在应激状态下,血中糖皮质激素水平升高。糖皮质激素一方面使肝脏产生胰岛素抵抗、大量葡萄糖释放入血,另一方面引起肌肉和脂肪组织的胰岛素抵抗,使这些外周组织对糖的吸收和利用减少,并使肌肉蛋白水解释放氨基酸,氨基酸是肝脏合成葡萄糖的原料。这种综合作用结果是使血糖升高,充分满足大脑对葡萄糖的需要。因为在应激状态下,大脑反应加速,对能量的需求也相应增加。当应激状态解除后,胰岛素敏感性在皮质激素水平下降后将恢复正常。
(3)高蛋白饮食造成的胰岛素抵抗:食物中的蛋白质被消化后,以氨基酸的形式吸收入血。氨基酸可通过活化核糖体蛋白S6激酶(S6K)而引起胰岛素抵抗。在脂肪细胞中,氨基酸造成的胰岛素抵抗使胰岛素不能有效地刺激TG合成。这种条件下,脂肪细胞生长受限,脂肪比例减少。所以,高蛋白饮食可以减肥。
315.什么是病理性胰岛素抵抗?
在病理情况下,引起生理性胰岛素抵抗的因素(游离脂肪酸、糖皮质激素及炎症介质)长期处于高水平,一过性胰岛素抵抗变成持久性胰岛素抵抗,造成病理变化,称为病理性胰岛素抵抗。此时机体对生理水平的胰岛素失去敏感性,并需要高水平的胰岛素才能控制血糖。
316.为什么说胰岛素抵抗是代谢综合征的中心环节?
胰岛素抵抗被认为是代谢综合征的中心环节与直接病因,不同表现的代谢综合征均伴有显著的胰岛素抵抗。胰岛素抵抗指正常剂量的胰岛素在其效应器官产生低于正常生物学效应的一种病理状态,即靶器官对胰岛素敏感性下降,常伴血中胰岛素浓度代偿性升高。胰岛素抵抗发生的机制十分复杂,目前认为多基因的遗传缺陷背景和环境因素共同促进了胰岛素抵抗发生。胰岛素是一种多功能蛋白激素,与靶细胞膜上的受体结合后,使胰岛素受体底物家族(IRSs)磷酸化并激活磷酸酰肌醇-3激酶(PI-3k),经受体后转导途径调节肝、骨骼肌和脂肪细胞等靶细胞的物质代谢。胰岛素受体后信号转导途径为胰岛素代谢调节作用的必需途径,其任何环节异常都可能导致胰岛素抵抗,普遍认为胰岛素抵抗正是胰岛素代谢调节作用异常所致。有研究发现抑制胰岛素受体表达可使人淋巴瘤细胞出现胰岛素抵抗状态。胰岛素抵抗表现为胰岛素生物学效应下降,直接影响糖、脂、蛋白质代谢的多个环节,出现糖、脂、蛋白质代谢紊乱及相应症状,胰岛素抵抗持续发展则导致代谢综合征,聚集多种心血管危险因子则进一步发展成为相关的心血管疾病、糖尿病。可见,胰岛素抵抗在代谢综合征的发病和发展过程中处于核心地位。但代谢综合征的临床表现具有多样性,胰岛素抵抗并不能解释代谢综合征所有的代谢异常状况,代谢综合征的各个组分还受独立于胰岛素抵抗的因素调控,可见胰岛素抵抗在代谢综合征中的地位仍需进一步研究。
317.胰岛素抵抗的危害有哪些?
胰岛素抵抗是联系代谢综合征中各种疾病的纽带,是共同的发病基础,包括肥胖、血脂异常、高胰岛素血症、PAI-1增多。胰岛素抵抗患者,胰岛素促进葡萄糖利用能力下降。由于葡萄糖利用减少引起血糖水平升高,继而胰岛素代偿性增多,表现为高胰岛素血症。过多的胰岛素可以增加肾脏回吸收钠盐和水分,增加交感缩血管神经活性,引起高血压,这是胰岛素抵抗的直接表现。胰岛素抵抗对动脉血管壁上平滑肌细胞增殖,刺激结缔组织增生,使血管硬化、变窄,引起大血管病变也有直接作用。另外,胰岛素抵抗减弱了胰岛素对脂肪合成代谢的促进作用,使脂肪分解加速,肝脏合成脂肪增多,分解减少,因而血中甘油三酯水平升高。
胰岛素抵抗会引起一系列的不良后果,可对重要器官产生损害,胰腺也是胰岛素抵抗受累的主要器官。为了代偿对胰岛素需求的增加,胰岛素分泌也相应增加,胰岛的负荷相应增加。在这种应激状态下,存在糖尿病遗传易感因素的个体,其胰腺B细胞的凋亡速度就会加快,非常容易出现高血糖,从而发展成临床糖尿病。胰岛素抵抗同时启动了胰岛细胞上的一系列炎症反应,胰岛素抵抗个体的炎症因子标记物,如CRP和IL-6水平明显升高。胰岛素抵抗还通过对内皮功能的损害,加速动脉粥样硬化的进程及凝血和纤溶状态的失衡,出现高凝状态。高糖毒性和脂毒性都可对B细胞造成明显的损害。
318.肥胖与胰岛素抵抗有什么联系?
肥胖形成后,肥大的脂肪细胞脂解增强,大量的游离脂肪酸和甘油三酯进入肝脏,多方面影响机体物质代谢,并增加了2型糖尿病、高血压、冠心病的风险,其主要机制有:
(1)肝脏内游离脂肪酸氧化增加,抑制肝糖原利用,并下调肝脏的胰岛素受体,减少胰岛素结合,形成肝胰岛素抵抗;同时血循环中游离脂肪酸的升高,使肌肉中游离脂肪酸氧化增加,游离脂肪酸可以使葡萄糖转运因子-4(GLUT-4)易位减少,竞争抑制葡萄糖摄取,减少胰岛素介导的葡萄糖转运,使葡萄糖氧化利用减少,形成外周胰岛素抵抗。
(2)游离脂肪酸和甘油三酯进入肝脏,提供充分的糖异生原料,使肝糖原输出增加。
(3)游离脂肪酸是甘油三酯合成的原料,肝内甘油三酯及其有关脂蛋白如极低密度脂蛋白和载脂蛋白B-100合成及分泌增加,构成了动脉粥样硬化的基础。
(4)长期高游离脂肪酸对胰岛B细胞有脂毒性作用,是胰岛B细胞功能减退的原因之一。
(5)游离脂肪酸还可以通过改变胰岛素受体信号,抑制胰岛素受体酪氨酸激酶活性,从而抑制胰岛素受体底物-1表达及其活性,导致胰岛素抵抗。
(6)甘油三酯合成亢进时,可经NADP-NADPH介导由5-磷酸核糖至磷酸核糖焦磷酸的合成系统亢进,以致尿酸产生过多。
319.肥胖导致胰岛素抵抗的分子机制是什么?
胰岛素通过与细胞膜表面的特异性受体结合发挥其生物学作用。其生物学作用多种多样,但最主要的作用包括刺激细胞吸收葡萄糖,促进毛细血管扩张而改善微循环,诱导TG合成并促进脂肪细胞储存能量。这些作用都依赖于胰岛素受体信号通路在体内畅通无阻。这条信号通路由多种蛋白激酶和配体蛋白组成,胰岛素的信号依次由受体往下传递。关于胰岛素抵抗的机制有多种学说,包括内质网应激、氧化应激、炎症、线粒体功能障碍、脂肪肝、低脂联素血症及高胰岛素血症等。这些学说的分子机制都建立在胰岛素受体信号负反馈环路的基础上。在肥胖的条件下,这些学说从多个角度解释胰岛素抵抗的发生机制,但都落脚在对胰岛素受体底物功能的抑制上。
脂肪细胞功能障碍是肥胖条件下胰岛素抵抗发生的根源。脂肪细胞的功能分两种,一是储存TG;二是分泌激素或细胞因子,如瘦素、脂联素及炎症介质。脂肪组织在肥胖条件下过度增生,导致其内部不断重建,以满足组织厚度增加带来的新需要,如细胞间质重组、细胞体积增大、毛细血管延伸等。这种重建过程有一定限度,当达到极限时,脂肪组织会因微循环不足而缺氧。在缺氧反应中,脂肪细胞失去储存脂肪的能力,产生脂联素的能力降低,同时引起巨噬细胞浸润及慢性炎症反应,还可导致内质网应激和氧化应激。这些变化都可促进胰岛素抵抗的产生。肥胖发展到一定阶段,脂肪组织的储存功能达到满负荷,导致脂肪在血液及其他非脂肪组织或器官中堆积。过多的脂肪酸会通过中间产物(如DAG或神经胺)引起胰岛素抵抗。
不同个体的脂肪组织在肥胖时的重建能力不同,重建能力强的个体肥胖时较晚甚至不发生脂肪组织功能障碍,不易出现胰岛素抵抗;重建能力差的个体,障碍发生较早,易出现胰岛素抵抗。这就是胰岛素抵抗存在个体差异的原因之一。此外,脂肪在体内的分布也是个体差异的原因。总之,个体差异由遗传背景决定。
320.高脂饮食与胰岛素抵抗有什么联系?
膳食脂肪摄入总量与胰岛素抵抗密切相关,当脂肪供能占总热量的35%~40%时,会降低胰岛素敏感性。不同种类脂肪酸对胰岛素敏感性不同,饱和脂肪酸增加胰岛素抵抗,单不饱和脂肪酸和ω-6多不饱和脂肪酸增加胰岛素敏感性,ω-3多不饱和脂肪酸对胰岛素敏感性没有影响。膳食脂肪摄入过多,总能量过高,机体能量代谢失去平衡而引起肥胖,是胰岛素抵抗的重要因素。同时,脂肪摄入过多使血浆游离脂肪酸水平增高,抑制细胞分泌胰岛素和诱导细胞凋亡,抑制外周组织对葡萄糖的摄取,肝细胞胰岛素受体与胰岛素结合减少以及受体介导的胰岛素降解加速,减少肝糖利用,从而引起外周高胰岛素血症和胰岛素抵抗,即代谢综合征发生的“脂毒性”作用。
321.遗传与代谢综合征有什么联系?
目前普遍认为代谢综合征是遗传、环境和其他因素共同作用的结果。遗传变异在代谢综合征的作用主要有三方面。
(1)脂肪组织的遗传变异使其高表达与代谢综合征相关的脂肪因子或细胞因子,在代谢综合征的发生发展中起重要作用,肥胖则加重这种变异及代谢综合征的进程。家族性部分脂肪代谢障碍(FPLD)是一种少见的胰岛素抵抗单基因遗传病,该病以向心性肥胖和早期胰岛素抵抗为主要特点,具有代谢综合征的多数特征。基因研究表明FPLD患者1q2l的LMNA (R482)位点发生基因突变,研究认为1q21-q25正是代谢综合征易感位点。
(2)胰岛素抵抗本身存在遗传易感性,由于胰岛素抵抗是代谢综合征的中心环节,胰岛素抵抗的遗传易感性可能在代谢综合征的发生发展中起关键作用。例如,在印度南部的一些糖尿病和冠心病易感高危人群中就存在胰岛素抵抗显性遗传易感基因,这些人群即使轻度肥胖也可表现为明显的胰岛素抵抗。
(3)代谢综合征其他组分的遗传调节作用:代谢综合征属于多基因遗传病,代谢综合征的其他危险因素如血脂代谢紊乱、高血压、胰岛素分泌亢进、炎症及凝血纤溶功能紊乱均受到遗传调节。
近年来,在代谢综合征相关易感基因及代谢综合征候补基因多态性的研究方面取得了一定进展。对墨西哥犹加敦易患肥胖、2型糖尿病、血脂异常等特定人群的胰岛素基因位点多态性进行研究,发现其胰岛素基因PstⅠ、MaeⅢ位点的多态性与代谢综合征及其组分密切相关,据此认为胰岛素基因可能是代谢综合征特别是血脂障碍的遗传决定子。Yamada等发现APOA5基因变异者代谢综合征的发病率显著增加;Miller的研究认为APOC3基因启动子的多态性与代谢综合征有关;Meshkani对伊朗部分2型糖尿病患者和正常人的对比研究发现,PTPN1基因的1484insG位点的变异与胰岛素抵抗、代谢综合征及心血管疾病均有关。目前认为多基因遗传疾病可能需要多个易感基因共同作用,再加上环境因素的刺激才能表现出疾病性状。
322.代谢综合征各种代谢异常成分与内皮细胞功能障碍有何关系?
(1)肥胖:肥胖尤其是中心性肥胖,腹腔内脂肪细胞增多,体积变大,肥大的脂肪细胞脂解作用增强,游离脂肪酸和甘油三酯水平升高,可导致内皮功能受损。肥胖时,脂肪组织产生过多的细胞因子,如肿瘤坏死因子-α、纤溶酶原激活物抑制药-1、血管黏附因子、白细胞介素6、C反应蛋白等,这些炎性因子可损伤血管内皮细胞。
(2)胰岛素抵抗:胰岛素对脉管系统的作用是保护性还是损伤性取决于细胞类型,它的保护作用表现在胰岛素可刺激内皮细胞产生一氧化氮(monoxide nitrogen,NO),NO具有强大的舒张血管、抑制血管平滑肌细胞增殖、抑制血小板聚集、抑制血栓形成的作用。胰岛素引起血管损伤表现在其具有中度的促进血管平滑肌细胞增生、增强血小板衍生生长因子和平滑肌上其他生长因子的作用,因此引起动脉硬化。胰岛素抵抗时常伴有高胰岛素血症,高浓度的胰岛素对肾素-血管紧张素系统有活化作用,高浓度的胰岛素使体内纤溶酶原激活物抑制药-1增加而易形成血栓,高浓度的胰岛素可以引起内皮细胞合成前列环素-2(PGI-2)减少而使血管收缩。高胰岛素血症引起内皮功能障碍,还可能与氧化应激有关。
(3)血脂异常:代谢综合征时血脂异常的特点为甘油三酯升高,HDL-C低下,低密度脂蛋白胆固醇(LDL-C)正常或轻度升高,但LDL-C亚型小而密的LDL-C比例升高。小而密的LDL增多,其易被氧化修饰,更易被吞噬细胞吞噬,促进细胞因子级联反应,引起内皮细胞损伤。另外,氧化的LDL也可在内皮下捕获,降低NO合酶m RNA的表达和NO合酶活性,从而导致内皮功能障碍。代谢综合征时由于胰岛素抵抗,促进甘油三酯分解产生游离脂肪酸,释放入血的游离脂肪酸增加。游离脂肪酸可引起内皮功能障碍。
(4)高糖:高糖状态下线粒体内的糖氧化、脂肪氧化、体内糖基化蛋白质的氧化、细胞内醛糖还原反应及前列腺素合成增多等,均可导致体内氧自由基生成增多,而氧自由基极易与NO反应,使NO瞬间灭活。同时,高糖状态下,糖基化终末产物增强氧化应激,诱导细胞增殖,增加基质成分合成,捕获LDL于内皮下间隙,灭活NO,导致内皮功能障碍。
(5)高血压:高血压使血流切应力改变,长期作用下损伤内皮细胞;高血压时去甲肾上腺素、血管紧张肽Ⅱ等活性物质增多,导致血管局部活性氧合成增多,其可直接损害血管内皮细胞;NO生成减少,血管收缩,血压进一步升高,加重内皮细胞损伤和NO合成障碍,形成恶性循环。
三、诊断标准
323.目前代谢综合征的诊断标准有哪些?
(1)2005年国际糖尿病联盟(IDF)诊断标准。中心型肥胖,腰围男性>90cm,女性>85cm(亚洲人群标准);合并以下四项指标中的任何两项:①甘油三酯≥150mg/dl(≥1. 7mmol/L),或已接受相应治疗;②HDL-C男性<40mg/L(<1. 04mmol/L),女性<50mg/L(<1. 30mmol/ L),或已接受相应治疗;③血压升高,收缩压≥130mm Hg或舒张压≥85mm Hg,或已接受相应治疗,或此前已诊断为高血压;④空腹血糖≥100mg/L(≥5. 6mmol/L),或已接受相应治疗,或此前已诊断为2型糖尿病。
(2)2007年欧洲心脏病学会(ESC)诊断标准。符合以下3项者即可诊断为代谢综合征:①血压≥130/85mm Hg;②HDL-C,男性<1. 0mmol/L,女性<1. 2mmol/ L;③甘油三酯>1. 7mmol/ L;④空腹血糖>5. 6mmol/L;⑤腹型肥胖,男性腰围>102cm,女性腰围>88cm。
(3)2001年美国国家胆固醇教育计划成人教育组第三次报告(NCEP-ATPⅢ)诊断标准。具备以下3个或以上条件:①腹部肥胖,腰围男性>102cm,女性>88cm;②甘油三酯≥150mg/dl(≥1. 7mmol/L),HDL-C男性<40mg/L、女性<50mg/L;③血压≥130/85mm Hg;④空腹血糖≥110mg/dl。
(4)1999年世界卫生组织(WHO)诊断标准。具有4项基本要求之一:①2型糖尿病;②空腹血糖受损;③糖耐量受损;④空腹血糖水平正常。尚有以下任何2项成分:①血压≥140/90mm Hg;②血浆甘油三酯≥150mg/dl;③低HDL-C,男性<0. 9mmol/L(35mg/dl),女性<1. 0mmol/L(39mg/dl);④BMI>30kg/m2和(或)腰臀比(WHR)男性>0. 9、女性>0. 85;⑤微量白蛋白尿≥20μg/min或白蛋白/肌酐≥30mg/g。
(5)2007年中国血脂防治指南诊断标准。具备以下3项或更多:①腹型肥胖,腰围男性>90cm,女性>85cm。②血甘油三酯≥1. 7mmol/L(150mg/dl)。③HDL-C<1. 04mmol/L (40mg/dl)。④血压≥130/85mm Hg。⑤空腹血糖≥6. 1mmol/L(110mg/dl)和(或)餐后2h血糖≥7. 8mmol/L(140mg/dl)或有糖尿病史。
(6)2004年中华医学会糖尿病学会(CDS)诊断标准。具备以下4项组成成分中的3项或全部者:①超重和(或)肥胖,BMI≥25. 0kg/m2;②高血糖,空腹血糖≥6. 1mmol/L(110mg/dl)和(或)餐后2h血糖≥7. 8mmol/L(140mg/dl),或已确诊为糖尿病治疗者;③高血压收缩压/舒张压≥140/90mm Hg,和(或)已确诊高血压病治疗者;④血脂紊乱,空腹血甘油三酯≥1. 7mmol/L(150mg/dl),和(或)空腹HDL-C男性≤0. 9mmol/L(35mg/dl)、女性≤1. 0mmol/ L(39mg/dl)。
在代谢综合征以上诸多定义中,WHO定义因其对胰岛素抵抗评估的要求,实用性差,NCEP-ATPⅢ定义人群基本被IDF覆盖,故可被IDF定义取代。目前国内较常用中国血脂防治指南诊断标准和IDF诊断标准。
四、治 疗
324.代谢综合征的治疗原则是什么?
代谢综合征治疗的主要目标是预防动脉粥样硬化性疾病和2型糖尿病的发生。加强对代谢综合征患者的识别,一旦明确诊断即应评价全部心脑血管疾病的危险因素并积极干预。最有效的干预措施是保持合适的体重,进行规律的运动、健康膳食、戒烟。在此基础上根据危险因素控制情况给予药物治疗。由于代谢综合征的发病机制目前还不十分清楚,具有针对性的药物还没有出现,所以,目前只能依据各危险因素的治疗指南来对代谢综合征所包含的各种成分进行干预,减少相互作用的各种危险因素,最终降低心脑血管疾病和糖尿病发生的风险。
325.什么是代谢综合征治疗的“ABCDE”方案?具体包括哪些方面?
参考冠心病患者的“ABCDE”二级预防方案,美国Mayo医学中心于2008年提出代谢综合征治疗的“ABCDE”方案,具体包括:
A.评估(assessment)
明确代谢综合征的诊断,全面评价患者心血管危险因素。
阿司匹林(aspirin)
心血管病风险评估中高危患者服用。
B.控制血压(blood pressure control)
心血管病风险评估中高危患者血压控制在130/80mm Hg以下;
首选药物治疗包括ACEI和ARB;
β受体阻滞药和噻嗪类利尿药增加2型糖尿病风险,不主张应用。
C.血脂管理(cholesterol management)
应用他汀类调脂药降低LDL水平,高危患者降至100mg/dl,中危患者降至130mg/dl;
应用非诺贝特降低non-HDL水平,高危患者降至130mg/dl,中危患者降至160mg/dl,可选用ω-3脂肪酸;
应用长效烟酸升高HDL水平,但要注意烟酸有升高血糖的副作用。
D.治疗糖尿病(diabetes prevention)
强化生活方式干预;
二甲双胍;
可选用吡格列酮;
饮食(diet)
减重;
地中海饮食:增加ω-3脂肪酸、水果、蔬菜、纤维素和坚果的摄入量;
低升糖指数饮食:豆类、水果、麦子、糙米等。
E.运动锻炼(exercise)
规律锻炼;
每天行走>10000步。
326.代谢综合征非药物治疗包括哪些方面?
代谢综合征非药物治疗可简单地归纳为治疗性生活方式改变(treatment life control)。合理的饮食、运动可以减低胰岛素抵抗,改善胰岛素的敏感性,从而防止代谢综合征的发展。
(1)减重:在治疗的第一年,减重7%~10%,最终目标是要达到标准体重(BMI<24kg/ m2)。主要手段是运动和饮食,必要时辅以药物。要注意减重不是简单地减轻体重,而是去除体内过多的脂肪,并防止其再聚集,改善脂肪细胞功能和代谢紊乱。
(2)运动:与饮食治疗同时配合,并长期坚持,否则体重不易下降,或下降后又反弹。提倡有规律的中等程度的体力活动,最好是有氧运动如跑步和快步行走,频率为每周5~7次,每次至少30min(连续运动)或60min(间歇运动)。较剧烈的活动应视个人情况而定,已有心血管疾病患者要在医生的指导下仔细评估活动量,可做运动试验来制定运动处方。
(3)饮食:通过限制能量的摄入量,使总热量低于消耗量以减轻体重。在膳食营养素平衡的基础上减少每日摄入的总热量,使身体内一部分脂肪氧化供机体能量消耗。因此合理饮食包括减少食量和优化饮食结构两个方面。一般要求低能量(每日摄入能量较所需能量少500~600kcal)、低饱和脂肪酸、低胆固醇(<200mg/d),减少单糖摄入,保证适量优质蛋白质,复杂糖类(谷物),足够的新鲜绿叶蔬菜(400~500g/d)和含糖量低的水果摄入(200~300g/d)。此外,饮食多样化也有利于减少代谢综合征的发生。
327.代谢综合征的药物治疗包括哪些?
对生活方式干预效果不佳者或属于发生心血管疾病的高危人群,必须采用药物治疗。调脂可选用他汀类、贝特类药物。降压可选用血管紧张素转化酶抑制药(ACEI)、血管紧张素受体阻滞药(ARB)、钙通道阻滞药(CCB)和小剂量噻嗪类利尿药。对心血管病风险高的患者给予阿司匹林。阿卡波糖、二甲双胍、氯茴苯酸类和噻唑烷二酮类用于代谢综合征患者可以延缓2型糖尿病的发生,减少心血管事件风险。
328.如何用药物控制体重?
有学者认为,生活方式干预对减轻体重的作用大于药物减肥的效果,因此应首选运动减肥。药物减重的适应证为:食欲旺盛,餐前饥饿难忍,每餐进食量较多;合并高血糖、高血压、血脂异常和脂肪肝;合并负重关节疼痛;肥胖引起呼吸困难或有阻塞性睡眠呼吸暂停综合征;BMI≥24kg/m2有上述合并症情况,或BMI≥28kg/m2不论是否有合并症,经过3~6个月单纯控制饮食和增加活动量处理仍不能减重5%,甚至体重仍有上升趋势者。
西布曲明(sibutramine):中枢性减肥药,是5-羟色胺(5-HT)和去甲肾上腺素(NA)的再摄取抑制药,用药后增加饱腹感,使摄食减少,体重减轻。不良反应包括升高血压和加快心率。对代谢综合征患者使用应谨慎。
奥利司他(orlistat):非中枢性减肥药,是脂肪酶抑制药,通过竞争性抑制作用,选择性地抑制胃肠道脂肪酶(主要是胰脂肪酶),服药后使甘油三酯的吸收减少30%而以原形随粪便排出,减少能量的摄取而达到减重的目的。对特定人群的研究发现:与单纯改变生活方式相比,服用奥利司他加上生活方式改变对减重和改善心血管病危险因素(包括血压和血脂)的效果更显著。
利莫那班(rimonabant):是一种新型的减肥药物,拮抗内源性大麻素CB1受体。内源性大麻素系统是由大麻素受体和相应的化学信使构成的一个生理系统,参与体重调节和糖脂代谢。内源性大麻素物质与大麻素CB1受体结合后激活受体,调节食物摄入、能量储存和消耗。其长期过度活化导致肥胖、胰岛素抵抗和糖脂代谢紊乱。美国和欧洲数个临床试验发现,利莫那班能够降低患者体重,缩小腰围,改善血脂异常,减轻胰岛素抵抗,使糖尿病患者血糖更容易控制,明显改善代谢综合征,并提高吸烟者戒烟成功率。且20mg/d剂量组的效果较5mg/d剂量组更显著,而不良反应均与安慰剂组类似。试验还发现利莫那班对代谢方面的益处独立于减轻体重的益处。利莫那班将肥胖、血脂异常、胰岛素抵抗等多种心血管危险因素作为治疗目标,代表一个新的研究方向。
329.代谢综合征患者控制血压如何用药?
虽然各高血压防治指南对高血压的诊断切点都是140/90mm Hg,但在不同年龄段的整个血压范围内,血压升高与之引起的心血管疾病风险及心血管病死率增加都呈线性相关,并不存在115/75mm Hg的阈值。鉴于ATPⅢ、IDF及中国血脂防治指南都将血压≥130/85mm Hg作为诊断代谢综合征的标准之一,对代谢综合征患者,降压目标似乎应在130/85mm Hg以下,但无相关研究。目前多遵循高血压防治指南建议,血压至少应降至140/90mm Hg以下,确诊糖尿病者和肾病者血压应降至130/80mm Hg以下。血压≥120/80mm Hg即应进行生活方式干预,血压≥140/90mm Hg应给予药物治疗。
以CCB、ACEI和ARB为基础的现代治疗在减少高血压患者主要心血管事件方面优于传统的β受体阻滞药和利尿药,这种效益不仅与现代治疗方案能更好地控制血压有关,而且能更好地发挥抗动脉粥样硬化作用。既往的研究认为,噻嗪类利尿药和β受体阻滞药会加重胰岛素抵抗和致动脉粥样硬化性脂质异常,增加2型糖尿病的发生风险。近期系列大规模随机临床试验结果显示,使用肾素系统阻滞药(ACEI和ARB)和钙拮抗药治疗的高血压患者,新发糖尿病的概率较以利尿药为主的治疗低。可能机制为抑制肾素-血管紧张素系统的降压药能够减轻氧化应激,增加一氧化氮水平,改善胰岛素信号传导,提高胰岛素敏感性。因此对代谢综合征患者进行降压治疗时,长期应用β受体阻滞药和利尿药应考虑到可能进展为糖尿病的后果,尤其是对有较高新发糖尿病风险的患者(有糖尿病家族史、肥胖、空腹血糖水平受损等)。对这样的患者应该首先考虑ACEI、ARB和钙拮抗药类降压药。ARB类药物替米沙坦(telmisartan)和厄贝沙坦(irbesartan)还具有激活过氧化物酶体增殖物激活受体γ(PPAR-γ)的作用,能够增加能量消耗、改善脂质代谢,增加胰岛素敏感性,降低血压,缓解代谢综合征的促炎、促凝状态。在治疗代谢综合征方面似较传统ARB类药物更有优势。
对β受体阻滞药不利的大量临床试验多使用传统的β受体阻滞药如阿替洛尔,不可避免的有代谢方面的副作用,而兼有α受体阻滞作用的β受体阻滞药如卡维地洛、阿罗洛尔等对糖、脂代谢的影响为中性,在对代谢综合征患者进行降压治疗时是否优于阿替洛尔尚不得而知。
330.代谢综合征患者如何用药调节血脂?
代谢综合征的血脂异常包括总胆固醇(TC)、载脂蛋白B(ApoB)、低密度脂蛋白胆固醇(LDL-C)水平升高,高密度脂蛋白胆固醇(HDL-C)水平降低,具有很强的致动脉粥样硬化作用。治疗的首要目标是降低LDL-C水平,对心血管病极高危患者目标为<70mg/dl,高危患者<100mg/dl,中危患者<130mg/dl,低危患者<160mg/dl。其次还需降低甘油三酯(TG)水平(ApoB和非HDL-C)、升高HDL-C水平。常用药物如下。
(1)他汀类调脂药(statins):通过抑制羟甲基戊二酰辅酶A(HMG-Co A)还原酶,抑制胆固醇合成,降低血和细胞内胆固醇含量,刺激细胞表面LDL受体合成增加,显著降低LDLC和TC水平,也能够降低TG并升高HDL-C。另外,他汀类药物间接抑制甲羟戊酸途径中类异戊二烯的合成,使其水平降低。类异戊二烯修饰多种参与细胞内信号转导的蛋白质,包括小GTP结合蛋白Rho,由此介导他汀类药物降脂以外的其他作用,如抗氧化、改善内皮细胞功能、抑制炎症反应、抑制血管平滑肌细胞迁移增殖并促进其凋亡、抑制血小板聚集、提高纤溶活性、抑制心肌肥厚和心肌纤维化等。研究也证明他汀类药物对代谢综合征患者的益处。
(2)贝特类调脂药(fibrates):激活过氧化物酶体增殖物激活受体α(PPAR-α),调节脂蛋白脂肪酶(LPL)、载脂蛋白Apo AⅠ、载脂蛋白ApoCⅢ等基因的表达,主要降低TG,也能降低LDL并升高HDL-C水平。PPAR-α是一种炎症调节因子,激活后除有调节血脂的作用外,还能降低动脉粥样硬化过程中的炎症反应。另外,贝特类药物还能降低某些促凝血因子的活性,减少纤溶酶原激活物抑制物(PAI-1)的产生。
(3)联合用药:ATPⅢ推荐对冠心病高危人群(如LDL-C、TG升高并HDL-C降低患者)可以联合使用他汀类和贝特类调脂药。但临床应用时多对联合用药的副作用有顾虑而较少使用。最近有研究发现,不同的贝特类药物与他汀类药物联用的药动学并不相同。吉非贝齐干扰他汀类在肝脏的分解代谢,能显著增加他汀类的血药浓度,延长数种治疗糖尿病药物的作用时间,易发生副作用。而非诺贝特对他汀类的药动学没有影响,不干扰他汀类的代谢,与他汀类合用可能较吉非贝齐安全。
Fen Orli研究观察了奥利司他与微粒化非诺贝特合用治疗代谢综合征的效果,发现联合用药安全有效,较单一给药更能改善代谢综合征各组分的异常。
(4)依折麦布(ezetimibe):依折麦布与小肠壁上特异的转运蛋白NPC1L1结合,选择性地强效抑制小肠胆固醇和植物甾醇的吸收,使肠道胆固醇排泄增加,同时减少胆固醇向肝脏的转运,使肝脏表面LDL受体代偿性增加,从而增加循环中LDL颗粒的清除,最终减少致动脉粥样硬化脂蛋白中的胆固醇含量。依折麦布的作用机制与其他作用于小肠的改变脂质特性的药物(如奥利司他)不同,它不是通过抑制胆固醇脂酶和胰脂酶的途径来抑制胆固醇和甘油三酯的吸收,也不改变胆固醇的跨细胞转运(如胆固醇酯转运抑制药),因此,依折麦布不影响脂溶性维生素、甘油三酯、脂肪酸、胆汁酸、孕酮、乙炔雌醇等的吸收,不增加胆汁酸的分泌。
研究表明单用依折麦布可以减少胆固醇吸收,降低血LDL-C和胆固醇水平;与他汀类药物联合使用能达到胆固醇吸收与合成的双重抑制。依折麦布与最低剂量他汀类联用的降LDL-C疗效,相当于各种他汀类单药最高剂量的疗效。同样,在降低TG、增加HDL-C、降低C反应蛋白水平的疗效上,联合用药也较他汀类单药治疗更优越,且耐受性良好。
最近发表的依折麦布与非诺贝特联用治疗高脂血症的研究结果显示,联合用药组的LDL-C降幅显著优于单用非诺贝特组( <0. 001),TG、HDL-C、总胆固醇、非HDL-C和ApoB等血脂指标也获得同样的改善。
<0. 001),TG、HDL-C、总胆固醇、非HDL-C和ApoB等血脂指标也获得同样的改善。
331.代谢综合征患者如何用药改善高血糖和胰岛素抵抗?
空腹血糖受损(IFG)和糖耐量异常(IGT)者发生2型糖尿病的风险增加。其中IGT主要与心血管事件有关,IFG则增加2型糖尿病微血管病变的风险,尚无证据证明IFG与心血管事件的联系。对IFG者的治疗目标是预防2型糖尿病的发生,对已患2型糖尿病者应规范治疗。
对IGT、IFG和2型糖尿病的基本治疗都是生活方式的调节,已有临床试验证实生活方式的调整在预防IGT和IFG进展为2型糖尿病方面最有效,对已患糖尿病者则有助于血糖及其他代谢紊乱的控制,减少并发症的风险。药物治疗包括二甲双胍、阿卡波糖、噻唑烷二酮类药物。
(1)二甲双胍:降低过高的肝葡萄糖输出,提高肌肉、脂肪组织对葡萄糖的摄取和利用,改善胰岛素的敏感性,减轻胰岛素抵抗。能降低体重、不增加血胰岛素水平。预防糖尿病计划的研究结果表明,对代谢综合征患者,强化生活方式改善可使糖耐量异常发展至临床糖尿病的相对危险性降低58%,而二甲双胍治疗可使糖尿病的相对危险性降低31%。比较二甲双胍(850mg,2/d)与强化生活方式干预(包括低热量、低脂饮食,中等强度的运动,减重7%以上并长期维持)对空腹血糖受损但无代谢综合征患者的效果,观察3年后结果显示,与安慰剂组比较,强化生活方式干预组进展为代谢综合征的危险性降低41%( <0. 001),二甲双胍组降低17%(
<0. 001),二甲双胍组降低17%( <0. 03)。安慰剂组、生活方式干预组和二甲双胍组代谢综合征的累计发病率分别为51%、34%、45%。
<0. 03)。安慰剂组、生活方式干预组和二甲双胍组代谢综合征的累计发病率分别为51%、34%、45%。
(2)阿卡波糖:阿卡波糖通过抑制糖类的吸收,而降低餐后血糖,显著改善胰岛素敏感性。能够减少代谢综合征患者发生糖尿病、高血压、血脂异常、肥胖及心血管疾病的风险。
(3)噻唑烷二酮类:作用于肌肉、脂肪组织的核受体-PPARγ,增加许多与糖、脂代谢相关的基因转录和蛋白质合成,最终增强胰岛素的作用,改善胰岛素的敏感性。另外,噻唑烷二酮类药物可减少脂肪组织分泌加剧胰岛素抵抗的激素,如TNF-α、IL-1β、IL-6等。副作用包括水肿和体重增加。研究发现噻唑烷二酮类药物能够预防或延缓糖耐量降低和胰岛素抵抗的患者2型糖尿病的发生。但目前还没有资料显示现有的噻唑烷二酮类药物能够降低代谢综合征、糖耐量降低或糖尿病患者发生心血管疾病的危险性。
332.代谢综合征患者如何控制糖尿病?
糖尿病的控制目标是糖化血红蛋白<6. 5%,如果无法监测糖化血红蛋白则应以空腹血糖<110mg/dl(6. 0mmol/L)为目标。应使血压<130/80mm Hg,低密度脂蛋白胆固醇<2. 5mmol/L,总胆固醇<2. 3mmol/L,高密度脂蛋白胆固醇>1. 0mmol/L。
美国糖尿病学会的糖尿病临床指南(2007版)推荐二甲双胍作为一线降糖药,因为该药具有较好的降糖作用,同时还能明显减重,对超重人群比较适合。糖尿病人群也是心血管疾病的高危人群,初诊糖尿病患者2/3存在血脂异常,1/2存在心血管疾病,1/3存在高血压,糖尿病患者死于心血管疾病的危险较正常人群高2~4倍。美国国家胆固醇教育计划成人治疗组第三次报告指出:糖尿病是冠心病的等危症。所以在治疗糖尿病控制血糖时,还要重视控制血脂、血压、肥胖等危险因素。糖尿病最终死亡的原因主要是心脑血管并发症,所以糖尿病的治疗不但要控制血糖,而且需全面控制心血管危险因子,方能取得较好的效果。如果已伴有心脑血管病者应该同时给予治疗。
重视抗凝治疗,糖尿病人群心血管事件发生、病死率高的原因在于动脉粥样硬化和血栓形成,其中血小板功能占重要地位。研究同时发现2型糖尿病合并心血管疾病患者有体内血栓素过度合成现象,阿司匹林能够阻断环氧合酶进而抑制血小板合成血栓素,从而达到抑制血小板聚集、防止血栓形成的作用。“无血栓,无事件”,作为心脑血管事件防治的基石,阿司匹林在糖尿病人群心血管事件防治中同样是最基本的用药之一。早在2003年,美国糖尿病学会就推荐:1、2型糖尿病患者如有心血管疾病高危因素应该使用阿司匹林一级预防心脑血管事件,2006年ADA指南进一步肯定了阿司匹林在糖尿病患者心脑血管事件防治中的重要地位。对下述患者应该把阿司匹林(75~162mg/d)作为心血管疾病一级预防:①年龄大于40岁;或有心血管疾病家族史、高血压、吸烟、血脂异常或蛋白尿任一危险因素者。②心血管事件危险增高的1型糖尿病患者,包括年龄大于40岁;或有心血管疾病家族史、高血压、吸烟、血脂异常或蛋白尿任一危险因素者。
(龚俊荣 周 炜)
参考文献
[1] Steinberger J,Daniels SR,Eckel RH,et al. Progress and challenges in metabolic syndrome in children and adolescents:a scientific statement from the American Heart Association Atherosclerosis,Hypertension,and Obesity in the Young Committee of the Council on Cardiovascular Disease in the Young;Council on Cardiovascular Nursing;and Council on Nutrition,Physical Activity,and Metabolism. Circulation,2009,119(4):628-647
[2] Ho JS,Cannaday JJ,Barlow CE,et al. Relation of the number of metabolic syndrome risk factors with all-cause and cardiovascular mortality. Am J Cardiol,2008,102(6):689-692
[3] Blaha MJ,Bansal S,Rouf R,et al. A practical“ABCDE”approach to the metabolic syndrome. Mayo Clin Proc,2008,83(8):932-941
[4] Olufadi R,Byrne CD. Clinical and laboratory diagnosis of the metabolic syndrome. J Clin Pathol,2008,61(6):697-706
[5] Kahn R. Metabolic syndrome- what is the clinical usefulness?Lancet,2008,371(9628):1892-1893
[6] Giugliano D,Ceriello A,Esposito K. Are there specific treatments for the metabolic syndrome?Am J Clin Nutr,2008,87(1):8-11
[7] Nathan DM,Buse JB,Davidson MB,et al. Management of hyperglycemia in type 2diabetes:a consensus algorithm for the initiation and adjustment of therapy:update regarding thiazolidinediones:a consensus statement from the American Diabetes Association and the European Association for the Study of Diabetes. Diabetes Care,2008,31(1):173-175
[8] Hsu IR,Kim SP,Kabir M,et al. Metabolic syndrome,hyperinsulinemia,and cancer. Am J Clin Nutr,2007,86(3):867-871
[9] Grundy SM. Metabolic syndrome:a multiplex cardiovascular risk factor. J Clin Endocrinol Metab, 2007,92(2):399-404
[10] Grundy SM. Does a diagnosis of metabolic syndrome have value in clinical practice?Am J Clin Nutr,2006,83(6):1248-1251
[11] Reaven GM. The metabolic syndrome:is this diagnosis necessary?Am J Clin Nutr,2006,83:1237-1247
[12] Kahn R,Buse J,Ferrannini E,et al. The metabolic syndrome:time for a critical appraisal joint statement from the American Diabetes Association and the European Association for the Study of Diabetes. Diabetes Care,2005,28(9):2289-2304
[13] Greenland P. Critical questions about the metabolic syndrome. Circulation,2005,112:3675-3676
[14] Grundy SM,Brewer B,Cleeman JI,et al. Definition of metabolic syndrome. Report of the National heart,Lung,and Blood Institute/ American Heart Association Conference on Scientific Issue Related to Definition. Circulation,2004,109(3):433-438
[15] Alexander CM,Landsman PB,Teutsch SM,et al. NCEP-defined metabolic syndrome,diabetes,and prevalence of coronary heart disease among NHANESⅢparticipants age 50years and older. Diabetes,2003,52(5):1210-1214
[16] Expert Panel on Detection,Evaluation,and Treatment of High Blood Cholesterol in Adults. Executive summary of the Third Report of the National Cholesterol Education Program(NCEP)expert panel on detection,evaluation,and treatment of high blood cholesterol in adults(Adult Treatment PanelⅢ). JAMA,2001,285(19):2486-2497
[17] World Health Organization. Definition,diagnosis and classification of diabetes mellitus and its complication. WHO/NCD/NCS,1999:31-32
[18]李丙蓉,李秀钧.代谢综合征世纪之争三年观.心血管病学进展,2008,29(4):516-520
[19]陈瑾歆,陈建业.代谢综合征发病机制的研究进展.川北医学院学报,2008,23(4):409-414
[20]马晓伟,钱荣立.代谢综合征不同诊断标准在中国成人中应用的比较.医学研究杂志,2008,37(5):6-8
[21]顾卫琼,陈明道.不同代谢综合征定义下的人群特征.中国医学科学院学报,2006,28(6):750-755
[22]宋秀霞,纪立农.国际糖尿病联盟代谢综合征全球共识定义.中华糖尿病杂志,2005,13(3):178-180
[23]中华医学会糖尿病学分会“代谢综合征建议”起草委员会.中华医学会糖尿病学分会关于代谢综合征的建议.中国糖尿病杂志,2004,12(3):156-161
第七节 年龄与性别
一、年龄与心脑血管疾病
333.什么是生物年龄?它与心脑血管疾病有什么关系?如何测量?
生物年龄即生理学年龄,是人体健康状况的综合指数,是机体老化程度的客观表述。生物年龄可以与真实年龄不相符,是根据正常人体生理学上和解剖学上发育状态所推算出来的年龄,表示个体组织结构和生理功能的实际衰老程度,可用来预计某一个体未来的健康状况。生物年龄是相对于自然年龄而言的概念,它代表个人的生命活力。如有些人虽然实际年龄已经50岁了,但是其生理年龄却只有40岁左右,那么这些人就活得很健康很有活力。而还有一些人,虽然实际年龄只有40岁,但是其生理年龄却达到了50岁,那么这些人就可以被称为“未老先衰”了。导致生物年龄老化的原因包括:50%与个人的生活习惯有关,主要包括日常生活中的饮食、睡眠、生存状况及个人卫生等许多的生活习惯;20%受周围环境的影响,包括污染、噪音、工作压力、社交等;20%则是由遗传因素造成,包括家族病史及父母的寿命等因素;10%与生活所在地的医疗卫生系统有直接关系。
心脑血管系统的功能反映机体的健康状况。人的健康状况取决于其生物年龄,而不是实际岁数。随着年龄的增长,人体的各种器官和组织会逐渐衰老,血管也会硬化,在此基础上,容易诱发心脑血管疾病。基于这个原理,有人提出了“血管年龄”的概念。认为人体的血管,随着年龄的增长,也必然要经历“生长、发育、衰退”等不同阶段,人在达到一定年龄后,血管也与身体的其他组织一样,步入了衰退与老化的过程。在正常情况下,在不同的年龄阶段,血管也处于不同的状态,有3种方法可以测量自己的生物年龄。①保持平衡法:单脚独立,另一只脚抬离地面10cm,记录单脚站立时间。30s以上相当于20岁、20s相当于40岁、10s以下为60岁以上。②按压法:用拇指和示指掐手背皮肤,记录下颜色恢复的时间。5s相当于30岁、8s相当于40岁、10s相当于60岁。③灵敏度法:弯腰向前,尽量用手掌去撑地面,如果整个手掌能够着地面相当于20~30岁,如果只有手指能够着地面为40岁左右,如果只能到膝盖则为60多岁。
334.如何预测血管年龄?
最近国外出现一种简便的方法,可以在短时间内了解心脑血管情况,这就是自测血管年龄。血管年龄高出生理年龄10岁以上的人,患糖尿病、心脏病、脑卒中的可能性较大。血管年龄自测表:①最近情绪压抑;②过于计较;③爱吃方便食品及饼干、点心;④偏食肉类;⑤缺少体育锻炼;⑥每天吸烟支数乘以年龄超过400;⑦爬楼梯时胸痛;⑧手足发凉、麻痹;⑨经常丢三落四;⑩血压高; 胆固醇或血糖值高;
胆固醇或血糖值高; 亲属中有人死于脑卒中、心脏病。
亲属中有人死于脑卒中、心脏病。
以上符合项越多血管年龄越高,符合项在0~4项者血管年龄尚属正常,符合5~7项者比生理年龄大10岁,达到8~12项者比生理年龄大20岁。
335.心脑血管疾病的主要发病机制是什么?
心脑血管疾病是心血管疾病和脑血管疾病的统称,泛指由于高脂血症、血液黏稠、动脉粥样硬化、高血压等所导致的心脏、大脑及全身组织发生缺血性或出血性疾病的通称。由于长时间饮食习惯问题,饮食中脂类过多,同时又没有合理的运动促进脂类的代谢,导致体内脂类物质逐渐增多,使毛细血管堵塞。随着时间的推移,脂类物质容易和体内游离的矿物质离子结合,形成血栓。血栓容易在血管的拐角处或瓶颈处堆积钙化,使血管直径缩小。心脏为了保持足够的供血量,就增加血压,造成高血压疾病。如果血压过高,可能导致血管崩裂,于是产生出血性心脑血管疾病。如果由于动脉粥样硬化导致血管供血不足,即为缺血性心脑血管疾病。从正常动脉到无症状的动脉粥样硬化、动脉血管狭窄需要十余年到几十年的时间。因此,心脑血管疾病的发病率随着生物年龄的增长而增加。从无症状的动脉硬化到有症状的动脉硬化如冠心病或卒中只需几分钟。
336.为什么要注重老年心血管疾病的预防?
目前多数学者认为,人类寿命在110~115岁,而现今平均寿命只在80岁左右,影响寿命的因素是什么呢?据报道,心脑血管病是人类尤其是老年人减寿的主要杀手。
人体随着年龄增长,各种组织逐渐老化,心脑血管尤为明显,60~70岁老年人心输出量与20~30岁人相比减少20%~30%,大脑皮质细胞减少约25%;动脉硬化、血栓形成、冠心病、高血压病、脑卒中等心脑血管疾病发病率明显增加,致死率和致残率也随之增加,给家庭和社会造成负担。要延缓生理衰老过程和心脑血管疾病的发生,就必须要以预防为主,可采取以下方法。
(1)保持良好的思想情绪,严守生物钟规律是预防心脑血管病的基本条件。性格开朗、乐观、情绪稳定、生活规律非常重要;反之,急躁易怒、孤独抑郁、多愁善感易使血中激素水平增高、血管痉挛、血栓形成。故必须要强调神经系统、内分泌系统对人体健康的影响,使精神因素转变为正常的生理调节而非致病因素。
(2)养成良好的生活习惯,去除不健康行为是预防心脑血管病必不可少的条件。各种调查研究证明饮食习惯与老年病密切相关,喜食肥腻、偏嗜咸甜均不利于老年人的健康,故应强调老年人低脂、低热量饮食的重要性,并应以富含蛋白质、维生素、微量元素及粗纤维食物为主。低盐饮食在预防和治疗高血压病方面有重要意义,因此低盐饮食也是老年预防心脑血管病的条件之一。其他不良行为如吸烟、酗酒应避免,烟酒内有许多成分易使心脑血管痉挛诱发心脑血管病,同时提倡运动增强体质、延年益寿。
(3)定期做身体检查,监测血压、血脂、血糖浓度。老年人应每年做一次体检,并对血压、血脂、血糖进行监测,尤其在有各种刺激因素时(如情绪的变化、运动量的变化),机体往往处于应激状态,此时更应做详细检查。老年人常有不同程度的动脉硬化、脂类糖类代谢紊乱、血液黏滞度增加,易形成血栓。
(4)已患心脑血管病者要积极治疗,严格遵守医嘱。根据患病的情况选用钙拮抗药、血管紧张素转化酶抑制药、β受体阻滞药和硝酸甘油等药物,使血压控制在140/90mm Hg以下,无头晕头痛、无心慌胸闷及心前区疼痛症状。在治疗期间药物和种类、剂量和服用方法应严格遵照医嘱,不可擅自停药、减药及增药,因为较长时间地服用心脑血管疾病类药物突然停药易造成不良反应,尤其是β受体阻滞药和硝酸盐类药物。患心脑血管病本身并不可怕,忽视治疗和预防作用以及不正确的治疗最为可怕。对有高血脂、高血糖的患者,可应用降脂类药物、降糖药物,使血脂降至正常范围,血糖控制在7~8mmol/L以下,保持良好的机体环境,预防心脑血管疾病的再发。
337.冠心病的发生与年龄有什么关系?
国外Osborn等报道儿童初生时冠状动脉正常,然而生后不久即发生改变,到5岁时仅有1/3儿童冠状动脉尚未改变,其余2/3都发生早期黄色脂肪纹,到15岁以后很少见到完全正常。Johan G. Eriksson博士等对1934~1944年出生于芬兰首都赫尔辛基的4630名男子进行了分析,他们从出生到12岁都一直定期测量身高、体重,其中包括357例因冠心病住院或死亡的男性。结果发现,心血管危险性存在一种双相模式:婴儿期体重和体重指数增加可降低冠心病的危险性,而冠心病危险性与出生时的体重无关。但是,出生时瘦弱者1岁后出现的体重迅速增加可增加冠心病的危险性,并缩短生命。该研究中提到的“瘦弱”定义适用于目前在英国出生的1/4男孩。该研究首次揭示了冠心病如何从儿童期开始并逐渐演变的过程。Eriksson博士认为,尽管在发育早期(尤其是新生儿和婴儿期)的生长可显著降低冠心病的发生,但是应该防止在婴儿期出现体重迅速增加。我国某两所医院收集508例心脏的病理检查,年龄从初生儿到86岁,9岁以下的年龄组中有3. 22%、10~19岁年龄组中有10. 26%、20~29岁年龄组中有29. 56%冠状动脉有早期硬化改变,30~39岁为59. 7%,40~49岁为63. 7%,50~59岁为77. 25%,60~69岁为87. 09%,70岁以上者几乎为100%。分析指出,冠心病的发病率随着年龄的增长而增加,病变的程度也随年龄的增长而逐渐加重。目前,对年龄影响冠状动脉粥样硬化发病率的机制不甚清楚。一般认为,冠状动脉粥样硬化是长时间逐渐形成的,年龄越大,各种容易引发冠心病的危险因素作用的时间越长,发生冠心病的机会就越多,可能性就越大。因此,年龄是冠心病发病中不能或不易改变的危险因素。
338.冠心病最常见于哪个年龄段?
据统计,冠心病在临床上绝大多数发生于40岁以上的人,50岁以后尤为常见。在病理解剖学上也发现,动脉硬化的病理改变程度,随着年龄的增长也逐年加重。有资料表明,40岁以前冠心病患病率很低,40岁以后开始增多,49岁以后进展较快,自40岁开始,每增加10岁,冠心病的患病率增加1倍。男性50岁,女性60岁以后,冠状动脉硬化发展比较迅速,同样心肌梗死的危险也随着年龄的增长而增加。
339.为什么冠心病常见于中老年?
大多数人认为冠心病最重要的危险因素是高血压、高脂血症、异常的糖耐受性以及吸烟等,但很少提及机体衰老,尤其是心血管、血液系统衰退在冠心病发病中的作用。经研究发现,随着年龄的增长,血液流变学改变的特征与冠心病的发病有密切关系。人在中年期,虽然血液的凝固性正常,但血液的黏滞性已开始升高,而冠心病患者的血液流变学各项指标与正常人均有明显差异,说明血液的黏滞性、凝固性与冠心病有密切的关系。血液黏滞性改变在先,凝固性改变在后。这个年龄段是人从青壮年走向老年的重要时期,也是人体生物曲线开始下滑的时期。这个年龄段正是事业有成,经济实力雄厚,各种应酬较多,不良的生活和饮食习惯往往导致身体过早发胖,血脂升高,血浆黏度升高,加速了血管弹性的减退,内膜增生变厚,心血管系统和血液系统的功能衰退,因此这个年龄段是冠心病发病的危险因子形成的重要时期。机体的衰老是一个自然的、不可抗拒的过程,不科学的生活习惯促进了危险因素的形成。因此冠心病的预防着重在这个时期,预防措施以综合抗衰老为主,尤其注意饮食结构,定期进行健康检查,进行降低血液黏滞性的预防治疗,延续机体的综合衰老进程是预防冠心病发病的较好方法。老年期不管是否患冠心病,机体尤其是心血管和血液已处于明显衰老状态,如有其他危险因素的促发,均可患冠心病,但机体的衰退是一个渐进过程,由于个体的差异与发展的不平衡,加上种族、家庭以及生活习惯、生活环境不同,并非每位老年人都患冠心病。
340.冠心病仅发生于中老年吗?
冠心病多发于40~50岁以后的中老年人,且心肌梗死和冠心病猝死与年龄成正比。但这并不意味冠状动脉粥样硬化是中年以后才开始形成的。事实上,当患者出现冠心病的临床症状时,其冠状动脉硬化病变和管腔狭窄的程度已到了中、晚期,治疗已比较困难。国内外研究证明,动脉硬化并非从中年开始,而是从幼年开始逐渐发生,这时病变很轻且可以消退,只是随着年龄的增长其病变程度加重、速度也加快,因此预防冠心病要从小孩做起。所以,冠心病的发病年龄变化不是必要条件。据报道,近年来我国冠心病病例包括心肌梗死的患者中,40岁以下发病的也可见,甚至20多岁也可见。从年龄上来看,在这个年龄阶段动脉血管的弹性较好,那为什么还是发生了冠心病呢,这里除了遗传因素外,很重要的一个原因,就是平时不良的饮食、生活习惯造成了动脉硬化的提前形成。因此,血管年龄学说对临床上判断病情和预后有重要意义。
341.老年性急性冠脉综合征(ACS)有何特点?
我国OASIS和CREATE研究显示,非ST段抬高的急性心肌梗死(NSTEMI)患者平均年龄为63岁,ST段抬高的急性心肌梗死患者(STEMI)平均年龄为62岁。随着人口老龄化进程的加速,中国老年人ACS患病率逐年上升。老年人ACS常为多支血管病变,病变较为复杂,多为弥漫、钙化、纡曲病变,慢性闭塞病变也较多,部分患者已存在侧支循环。此外,老年人器官功能的减退及多种药物联合应用可造成ACS诊治困难。老年患者常伴心功能不全、瓣膜疾病或其他伴随疾病,如合并糖尿病、肾功能不全、脑血管疾病等均可影响ACS的疾病状态。老年患者心血管病理生理的功能减退如血管硬度增加、左心室舒张功能受损、血管内皮功能异常、β肾上腺素功能反应下降、心脏储备减少和心功能代偿能力差等使老年人发生ACS后更容易失代偿,甚至导致多器官功能衰竭。
NSTEMI是老年人心肌梗死最常见的类型,占85岁以上老年人心肌梗死的55%,而65岁以下患者不足40%。老年人既往患心肌梗死、多支血管病变、高血压和心室肥厚等造成的心内膜下缺血,导致NSTEMI发生率增加。与年轻患者相比,老年患者合并充血性心力衰竭、卒中、肾功能不全明显增多,病死率更高。STEMI的危重并发症如心脏游离壁破裂、心源性休克更常见于老年人,这与衰老过程中心脏解剖学的改变有关。心脏游离壁破裂者病死率>90%,心源性休克时即使及时进行最佳治疗病死率仍>50%。ST段抬高急性心肌梗死的老年住院患者一年病死率可达30%~40%,死亡最多发生在最初的30d内。85岁以上与65岁以下比,病死率增加10倍。
342.老年ACS的临床表现有何特点?
老年ACS的首发症状往往不典型,出现典型症状的不到40%。最常见的症状是气短、呼吸困难,可出现恶心、呕吐、乏力、晕厥、意识丧失或迷走神经兴奋等非疼痛症状。老年人的疼痛感知和缺血阈值均有变化,心肌梗死时的疼痛性质或部位均不典型,有时表现为上腹疼痛,而非撕裂样或压榨性的胸骨后不适。80岁以下患者中,疼痛仍为老年性心肌梗死的主要表现,除一部分表现为胸痛外,疼痛还可发生在其他部位,约10%表现为上腹疼痛,可伴有恶心呕吐;部分患者的疼痛可发生于头颈部、咽喉和下颌部,还有部分是以牙痛、颈痛、肩背痛等为首发症状。无痛性心肌梗死是老年人心肌梗死的重要特征。老年ACS患者胸痛轻微、认知受损、合并其他临床疾病时,常导致就诊及入院延迟。老年人若合并陈旧心肌梗死、心脏传导异常、束支传导阻滞,常导致心电图改变不典型,给诊断带来困难。老年人ACS也可能发生在患其他急性疾病或合并疾病的临床情况恶化时,潜在的冠心病患者在心肌耗氧增加或血流动力学应激状态“继发”冠脉事件。此外,随着年龄的增长,ACS的女性患者增多,在65岁以下约为30%,85岁以上高达62%。与男性相比,老年女性患者症状更不典型,病死率更高。
343.老年ACS的危险分层有何特点?
老年患者通常症状不典型,因此相对于年轻患者而言,应该在疑似水平时就进行ACS筛查。病史、体检、心电图、实验室检查对老年人的危险分层有指导价值。血清肌钙蛋白对危险分层和预后评估有重要价值。在非ST段抬高心肌梗死和CK-MB正常的患者中,血清肌钙蛋白对检出老年人小灶心肌梗死更有价值。此外,脑钠肽(BNP)除作为心力衰竭的检测标志外,也用于老年人ACS的危险分层。老年人如疑为ACS应收入院观察,连续监测心电图和心肌损伤的血清标记物改变,动态进行危险评估。
344.老年ACS的治疗有何特点?
由于老年人ACS干预治疗的获益与风险并存,必须谨慎评价老年人治疗的潜在获益。老年患者的治疗方案应该根据患者的具体情况、合并疾病、认知状态、预期寿命、患者的意愿及副作用评估获益与风险来确定治疗策略。
(1)STEMI的再灌注治疗:老年人STEMI存活的关键是早期再灌注治疗(溶栓治疗或介入治疗)。但临床实践中,年龄越大再灌注的比例越低。65~69岁STEMI患者接受再灌注治疗的比例为69%,85岁以上者为20%。老年患者就诊时经常不符合STEMI的再灌注治疗标准,使老年人ACS的治疗更加困难,但老年人同样应遵循STEMI再灌注治疗的整体目标,应尽量缩短闭塞血管再通的时间,避免任何治疗措施的延迟。多数研究证明,老年人心肌梗死溶栓治疗与年轻人一样获益,尽管溶栓治疗的风险在老年人中有所增加,但未治疗的心肌梗死危险更高。PCI和溶栓治疗随机对照试验的汇总分析显示,PCI脑部并发症的发生率较低,有降低病死率的优势,直接PCI治疗急性心肌梗死的临床效果和远期预后可能优于溶栓治疗。研究表明,70岁以上老年人进行直接PCI降低30d的病死率。2007年ACC/AHA更新的STEMI治疗指南强调,直接、急诊和补救性PCI不仅适用于年龄<75岁者,也适用于年龄>75岁并伴心源性休克的患者。老年STEMI患者再灌注治疗的策略为:对没有条件进行介入治疗的医院,应强调溶栓治疗的重要性。鉴于老年STEMI患者经常存在溶栓治疗的相对或绝对禁忌证,如果条件允许,应积极进行介入治疗,以获得早期再灌注。对75岁以上的老年人,PCI、溶栓治疗或保守治疗的选择应高度个体化,并非仅仅根据指南作出选择。
(2)UA/NSTEMI的介入治疗:UA/NSTEMI的治疗目的是迅速缓解心肌缺血和预防心脏事件。对高危的UA/NSTEMI患者,推荐早期介入治疗。有研究显示,无禁忌证的老年高危患者,早期介入治疗能显著改善预后。年龄不应成为进行早期介入治疗的障碍。有研究显示,对c Tn T升高的NSTEMI患者进行介入与保守治疗,两者主要终点(死亡、再发心肌梗死、再入院)的发生率无显著差异,且65岁以上老年患者不能从早期介入治疗中获益。这一结果使人们认识到,目前由于抗凝、抗血小板及调脂治疗的充分应用,对NSTEMI患者进行早期介入治疗可能并不比保守治疗更有效。老年人是否介入治疗需权衡疾病本身的风险和介入手术的风险。
(3)药物治疗:对老年ACS高危患者应首选积极药物治疗,经充分药物治疗效果不佳或有药物禁忌证者应尽早评估是否进行早期介入治疗。经治疗病情稳定及低危患者,建议继续进行药物治疗,以后择期评估,进行危险评估和危险分层,决定是否需要行冠脉造影和血运重建。主要包括抗血小板、抗血栓治疗、抗心肌缺血治疗和调脂治疗。
345.冠心病患者是否都无法长寿?
冠心病对人类的危害很大,就全世界而言,已成为威胁人类健康的最严重疾病之一,但是只要能够得到及时有效的治疗,仍可长寿。这是因为冠状动脉循环有很大的潜力,潜在能力的主要方面在于存在侧支循环,使心壁的血液供应获得改善。在血液循环的过程中,较大的血管干被阻塞后,其近侧端的血液可以通过侧支绕过阻塞处,而进入远侧端,这种由侧支代替主干血管输送血液,使缺血区得到血液供应,就称为“侧支循环”。侧支大多数由原先就存在的细小血管扩张增粗而成。很多疾病,如动脉粥样硬化、风湿病等,均能引起动脉管腔狭窄或闭塞,从而建立侧支循环。当冠状动脉发生严重狭窄,甚至闭塞时,它则逐步发挥侧支循环的作用。心壁是由左、右冠状动脉供血的,而同侧冠状动脉分支之间和两侧冠状动脉分支之间均可吻合。正常人心脏吻合血管的直径为20~350μm。其管径和长度随年龄增长而增长,至18~20岁已达正常大小。一旦冠状动脉阻塞,吻合血管扩张,变粗,使缺血区的血流量增加。研究结果表明,急性冠状动脉阻塞后,几天就可建立侧支循环,但要使吻合血管丰富,需要几周,要使吻合血管充分发挥作用,则需要几个月。随着病程延长,整个心脏的侧支循环会更加丰富,吻合血管会变得更粗,侧支循环更加良好,因此,冠心病的病情也会大大改善。由此可见,尽管冠心病是一种严重威胁生命的疾病,但患冠心病后应积极治疗,充分发挥心脏本身的保护功能。
346.青年冠心病有何特点?
冠心病以前多称为“老年病”,其实并不准确。冠心病的早期病理改变从儿童时期就发生了,成年后即可出现典型冠心病临床症状。青年冠心病(≤45岁)与老年人不同,有其自身特点,大多无先兆,起病急,多数以急性心肌梗死就诊,甚至猝死。近来有报道13岁的男孩发生STEMI的。青年冠心病患者中男性比例较高。1978年和1989年在英国进行的两项试验也证实,早期生活方式相关因素和童年接触的危险因素导致了成年动脉粥样硬化的发展。
347.青年冠心病的危险因素有何特点?
有研究结果表明吸烟、超重、高胆固醇、高血压和冠心病家族史是中青年冠心病的危险因素。青少年即开始吸烟、超重肥胖或血脂异常,增加了成年后患冠心病的风险。吸烟是小于40岁冠心病患者最常见的危险因素(75%),所占比例远高于其他危险因素,是中青年冠心病患者的最大特点,故积极戒烟对中青年冠心病患者有特殊意义。多数吸烟者在成年之前开始吸烟,一份调查显示在德国青少年开始吸烟的平均年龄是13~14岁。39%的男性和31%的女性成年后继续吸烟。吸烟能够引起血管病变的确切机制还不是很清楚,可能与吸烟引起血流动力学改变有关,如增快心率、增加全身和冠脉血管的阻力、增强心肌收缩力、增加心肌氧耗。这些短期效应能够减低吸烟的冠心病患者的缺血阈,增加急性心血管事件的发生。长期吸烟对人的内皮细胞有直接的毒性作用,导致内皮细胞结构改变,而内皮损伤被认为是动脉粥样硬化的启动因素。
现代生活和工作方式给人的压力越来越大,不少中青年人存在不同程度的抑郁。抑郁是发生冠心病突然事件的一个独立危险因素。心肌梗死患者合并抑郁提示着预后不良。严重的抑郁性障碍能够增加青年冠心病的危险。严重的生气和抑郁,伴或不伴有敌意都能使表面正常的人血清C反应蛋白(CRP)水平明显升高,以后发生冠心病的危险也大大升高。
青年冠心病患者尿酸水平明显增高,提示尿酸升高在青年冠心病发病中发挥一定作用。有研究证明,高尿酸血症是冠心病的独立危险因素。血尿酸升高可能通过损伤血管内皮,使血管平滑肌增生,促进炎症反应而促使动脉发生粥样硬化。
临床流行病学发现,30~59岁者冠心病的发生与父母60岁以前是否发生过致死性和非致死性梗死显著相关,且有冠心病家族史的患者发病年龄显著低于无家族史者。这表明冠心病有明显的遗传倾向,表现为危险因素的家族聚集性、独立遗传危险因素的可继承性和冠心病易感性的可继承性。
348.青年冠心病冠脉病变有何特点?
从冠脉病变特点来看,中青年男性患者以单支病变为主,考虑可能与青年患者病程较短,累及范围较少有关。但病变严重程度与中老年冠心病并无差异。在急性心肌梗死发病时侧支循环尚未形成,极易发生室性心动过速和心室颤动,引起心脏性猝死,多数需要行PTCA或CABG治疗。
因此,在中青年中应广泛开展禁烟酒、节制饮食的健康教育。对有冠心病家族史者,应加强预防,监测和控制各项易患危险因素,尽早检查以确定诊断,以便及时治疗。
349.脑卒中的发生与年龄有什么关系?
脑卒中的发生和死亡与年龄有密切关系。研究证明,随着年龄的增长,脑卒中的发病率与病死率直线上升。从35岁起,年龄每增加10岁,脑卒中病死率大约增加一倍,据统计脑卒中死亡者中约75%在70岁以上,15%在60岁左右,只有10%在60岁以下,因此称脑卒中是老年人的“伴随疾病”。我国20世纪80年代中期对6个城市脑卒中发病率的调查资料显示:小于44岁组脑卒中发病率为30/10万人;45~64岁组为680/10万人;65~74岁组上升至1150/10万人;大于75岁年龄组高达1950/10万人。国内另一项研究发现,44岁以下发病者约占总数的5%,45~64岁约占42%,大于65岁者约占53%,由此表明,我国居民中首次发生脑卒中者的发病年龄约2/3在60岁以上。因此随着我国人口老龄化的加速,脑卒中的危害将会越来越严重。值得引起重视的是,近年来,随着生活节奏的加快,以及很多人不注意采用健康的生活方式,不注意恰当合理的饮食习惯,致使脑卒中的发病年龄有逐渐提前的趋势。年轻人患卒中的危险已引起世界各国广泛重视。另外蛛网膜下腔出血多发生在年轻人,可能是因为该病的发生与先天性脑动脉瘤及血管畸形破裂出血有关。脑血管畸形还可引起脑叶出血。因此,脑血管疾病的预防工作绝不仅限于老年人,也应包括广大的中青年人。
350.为什么老年脑卒中患者常继发睡眠障碍?
脑卒中患者常伴睡眠障碍,以失眠最常见。睡眠不足或睡眠紊乱可使免疫力和糖耐量降低,老年患者多同时患有高血压、糖尿病,而二者又是卒中复发的危险因素,故卒中后睡眠障碍又可促使卒中复发,增加病死率。睡眠障碍发生率与年龄、病情严重程度有关。睡眠障碍通常认为是正常机体老化,部分老年卒中患者多合并脑动脉硬化,且动脉硬化及神经细胞退变随年龄增长而加重,故老年患者易发生睡眠障碍及精神异常。研究显示老年脑卒中急性期睡眠障碍发生率为18%。脑出血患者睡眠障碍发生率较脑梗死患者睡眠障碍发生率高。脑卒中睡眠障碍是由多种因素所致,其心理状况对睡眠的影响国内外报道较多,特别是卒中后抑郁对睡眠的影响。脑卒中急性期所致睡眠障碍其发病机制尚不完全清楚,可能脑卒中损害睡眠觉醒系统,脑卒中后神经生物学改变,神经递质失调,如多巴胺、乙酰胆碱、5-羟色胺等。老年脑卒中患者随年龄增长睡眠障碍增多,脑卒中合并睡眠障碍也是疾病较重的一个标志。另外,脑卒中后睡眠紊乱与病灶部位、大小、疾病严重程度和预后有一定关系。其机制可能是由于梗死后脑缺血缺氧发生不可逆性损害,使大量有害物质释放,致使与睡眠有关的网状结构、丘脑等处受损。因此,脑血管病后如何改善睡眠,对患者的康复和预后有一定影响。
351.中青年脑血管病发病病因与老年患者有何不同?
青年缺血性脑卒中约占脑梗死的3. 3%,大多数缺血性卒中是在脑动脉硬化的基础上血栓栓塞的结果,而青年缺血性卒中则由多种病因引起。有学者指出高血压是常见病因。高血压通过不同机制影响脑部血管,而直接作用于基底部穿通动脉和基底动脉旁中央支,产生血管透明脂肪样变,引起微梗死或微动脉瘤形成,可能是最重要的原因。也有研究证实,青年缺血性脑卒中多数血液流变学指标增高。而且也有人认为,血液流变紊乱在血管壁内皮细胞损害前就已发生,因而有人指出,全血比黏度增高是青年缺血性脑卒中的主要原因。有些青年缺血性脑卒中,病前有偏头痛病史,这可能是由于持久的凝血功能和血小板功能亢进,导致高凝状态所致。心源性脑梗死亦为青年缺血性脑卒中的常见病因,其中以风湿性心脏病引起的心房纤颤为最常见。头颈部外伤可使血管内膜撕裂,形成夹层动脉瘤;口服避孕药可造成血管内膜粗糙,致使血栓形成和血管痉挛,说明头颈部外伤及口服避孕药均是导致青年缺血性脑卒中的原因。
352.中青年脑卒中患者与老年脑卒中患者的颈动脉斑块有何不同?
近年研究表明动脉粥样硬化仍为青中年脑梗死和短暂性脑缺血发作的病理基础,其病理生理学机制为:①局部栓子脱落随血流阻断末梢血管;②颈动脉狭窄区压力间歇下跌使脑循环血流下降。Manolion等研究证实68%颈动脉粥样硬化斑块的稳定性与缺血性脑血管病密切相关,而斑块的不稳定性是引起脑梗死等严重神经系统损害的危险因素,不稳定斑块破裂的危险性高,形成血栓的危险性也很高。导致斑块不稳定的内因主要是纤维帽厚度、偏心脂质核心的大小和坚固性。此外,斑块内有无出血、斑块表面是否规则、有无溃疡和溃疡深度以及斑块的增长速度均是影响斑块稳定性的重要因素。研究发现青中年脑梗死患者颈动脉粥样硬化斑块检出率明显高于健康对照组,并且多为不稳定斑块(软斑及溃疡斑),超声显示斑块回声不均匀,部分表面不规则,健康对照组多为稳定性斑块(扁平斑、硬斑)。一般认为,斑块内脂质核心占斑块体积的40%以上为软斑块,这种脂质核心占的成分越大,纤维帽越薄,就越容易破裂形成血栓。老年脑梗死患者管腔狭窄以中、重度为主,16. 1%患者存在血管闭塞,考虑其缺血症状的发生除与栓子脱落有关外,还与狭窄远端血流低灌注、血流动力学改变有关。而青中年脑梗死患者管腔狭窄以轻、中度为主,血管闭塞仅占2. 2%,考虑其动脉硬化程度较老年者轻,严重的管腔狭窄出现比较晚,因此症状发生主要与这些富含脂质的不稳定斑块在血流切应力的作用下易破裂、出血、脱落形成栓子有关。另外,力学因素是决定斑块稳定性的外因。有研究结果提示:青中年脑梗死患者颈动脉斑块多发生在双侧颈总动脉膨大处,其次为颈内动脉起始处及颈总动脉主干,这些结果表明在动脉反复弯曲处或扩张处容易发生斑块,这是因为这些部位容易出现血流紊乱和切应力改变,导致内膜破坏、脂质炎性介质堆积、斑块形成,然后又引起血流紊乱,从而促使斑块生长。综上所述,青中年脑梗死患者颈动脉斑块具有不稳定性,影响斑块稳定性的内因是其组织学结构,外因是切应力作用,在二者共同作用下,不稳定性斑块成为青中年脑梗死发病的一个重要危险因素。
353.中青年脑血管疾病发病的个人因素与老年人有何不同?
与老年人相比,中青年客观上由于生活节奏快,工作、生活压力较大,负担重,无暇顾及保健问题。主观上缺乏自我保健意识,不注意疾病预防和讲究卫生。当前生活条件提高,中青年人易沾染不良生活方式,暴饮、暴食、抽烟、熬夜等,不但可引起许多疾病,而且种下许多危险因素引发慢性疾病,一定程度上称为“自我创造的危险”。城市中,40岁以上的白领阶层因负荷过重引起慢性疲劳、情绪不稳和代谢异常的情况比较突出,许多中青年处于亚健康状态。亚健康状态常常是中青年脑血管疾病的潜在危险因素,但往往不被人们注意和重视。要合理预防,如不从改变生活方式和不健康行为着手,是难以奏效的。Seppo Juvel的研究发现,病前24h以内饮酒和吸烟,即使没有高血压,也构成了蛛网膜下腔出血的独立危险因素,而且饮酒越多出血危险性越大。长期大量吸烟发生蛛网膜下腔出血者比正常高7倍。饮酒与吸烟都会使血压升高,通过血流动力学改变使脑动脉血管壁变薄,进而促进动脉瘤的形成,并可加速动脉瘤的增大和破裂。
354.脑卒中的预后与年龄有关吗?
脑血管病生存者中,病残率占70%~80%,其中50%~75%能自己活动,20%~30%可遗留永久性残疾。脑卒中患者其预后主要取决于年龄、脑血管病的类型、病变的范围和解剖部位。如有局灶性症状或体征(眩晕、语言障碍、瘫痪、共济失调等)预后较差;有意识障碍或昏迷者预后差;脑梗死患者比脑出血患者存活率高;年轻患者比年长患者存活率高;发病住院治疗后回家比长期住院者存活率高。因此青年患者预后比老年人好。有人报道青年缺血性脑卒中患者自动缓解率占3/4,病死率也明显低于老年患者,这与青年人血管床功能完好、侧支循环好、并发症少等因素有关。
二、性别与心脑血管疾病
355.冠心病与性别有关吗?
世界各国的流行病学统计资料表明,不论什么种族,也不论什么生活环境,冠心病的患病率一般男性高于女性。住院冠心病病人中男女差别显著,男∶女为(2. 5~5)∶1。根据美国1979年的统计资料,35~44岁的男性白种人冠心病的病死率是女性的5. 2倍,65~74岁者是女性的2. 4倍,非白种人男女之比为2. 8和1. 6倍。白种人中女性冠心病病死率随年龄增高的趋势比男性晚10年,在非白种人中晚7年。这种男女差别主要发生在50岁之前。女性在50岁之前,冠状动脉粥样硬化病变较男性轻且进展缓慢;但50岁之后,即进入更年期,由于雌激素水平下降,冠心病的发病率明显上升,甚至赶上男性。因此,临床上评价冠状动脉钙化对冠心病的诊断价值时必须充分考虑年龄和性别因素。
356.为什么女性冠心病患病率低于男性?
女性冠心病患病率之所以低于男性,主要是因为:①绝经前内源性雌激素可起保护作用。有资料表明,女性自然绝经后HDL-C降低,而LDL-C却升高。同时发现纤维蛋白原和凝血因子的不良作用在绝经后加重。给兔子注射大量雌激素,有抑制动脉粥样硬化形成和降血脂的作用。用己烯雌酚治疗的冠心病病人,血脂紊乱得到改善。研究表明雌激素可抑制胆固醇在动脉壁的沉积,从而防止动脉硬化。同时促使内皮细胞释放内皮细胞衍生舒张因子,抑制平滑肌收缩。并通过抑制内皮细胞释放内皮素而抑制血管收缩,从而使血管扩张,防止脑缺血损害;雌激素还可增加脑缺血的局部血流量,从而减轻脑缺血性损伤。并通过改善脑缺血时神经细胞突结合的紧密性来防止神经细胞的脱失;雌激素可以减少脑缺血区和缺血半暗带中淀粉样蛋白前体m RNA的过度表达,影响淀粉样蛋白的代谢和沉积。此外,雌激素可能还具有调整炎症反应与抗氧化的能力。女性在绝经后,这种保护作用明显减弱,所以,冠心病的患病率明显升高。②男性有不良的生活习惯,如吸烟、酗酒等,在吸烟、饮酒的同时,也摄入了大量高胆固醇饮食。③中医学认为,男性属阳,性格多暴躁;女性属阴,性格多温柔。男性多争强好胜,符合A型性格的特点,为获得事业的成功,经常处于紧张的工作状态之中,思想压力大,这是导致男性冠心病患病率增高的一个重要因素。其诱发冠心病的机制为:交感神经末梢活动增强、心率增快、血压升高、心肌耗氧量增加,从而造成心肌氧供不足;血清中胆固醇增多,并大量沉积于动脉血管壁,促进了动脉粥样硬化的发生;血液中儿茶酚胺增多,促进血小板凝集,提高血液黏稠度,形成血栓,造成冠状动脉阻塞。④焦虑症与抑郁症为心理障碍性精神病,好发年龄在60岁左右,男性较女性多见,是冠心病进展中的独立高危因素。流行病学统计显示,抑郁症者患冠心病的可能性是无抑郁症者的2~5倍,心肌梗死后病死率是非抑郁症者的3. 5倍。其可能机制与血小板功能增强、脂肪分布异常、压力感受器敏感性降低、心率变异性降低和不健康的生活方式等有关。
357.为什么女性冠心病误诊漏诊多?
由于女性生理特点,使妇女尤其是更年期女性在可能遭遇冠心病时,面临漏诊和误诊的危险。一方面,本来患有冠心病的女性,可能被误诊为心脏神经官能症或更年期综合征;另一方面,一些本没有冠心病的女性,却被错误地戴上了冠心病的帽子。在50岁以前,女性患冠心病的人数仅为男性的1/7左右,这是因为,女性绝经以前雌激素对心血管有一定的保护作用。但是,女性50岁以后,进入更年期,雌激素逐渐减少,在绝经后雌激素保护逐渐失去,患冠心病的概率会越来越高,到70岁以后男女患冠心病的机会相当。由于这些特点,有些医生对出现胸闷、胸痛等症状的男性患者,首先考虑可能是冠心病;而对出现类似症状的更年期女性患者,多考虑为心脏神经官能症或更年期综合征。因为女性更年期可出现胸痛、胸闷等症状,十分类似冠心病的症状,即便患冠心病,症状也可能很不典型。另一方面,更年期的女性出现胸闷、胸痛等症状,加之心电图还出现与冠心病类似的ST-T改变,使很多医生不敢掉以轻心,往往“优先”考虑女性患者是“冠心病”,其实这种ST-T的改变很常见,患心脏神经官能症或更年期综合征时,由于自主神经紊乱,很多时候可以影响ST-T。为了减少更年期女性冠心病的误诊漏诊,更年期女性在出现胸闷、胸痛等症状时,不要走两个极端。一方面,不能仅仅当作是更年期的症状,不以为然,一定要及时就医,排除冠心病。特别是有冠心病家族史的人,更不能掉以轻心,因为这些女性在未进入更年期时可能已经患严重的冠心病,而症状却不典型。另一方面,对仅通过心电图等检查就被诊断为冠心病时,要采取慎重态度,到大医院或专科医院进行完善的检查以确诊。
358.为什么女性50岁后冠心病发生率上升?
女性50岁之后,冠心病的发病率明显上升,甚至赶上男性。从危险因素分布和冠状动脉病变特点分析原因如下:①对女性冠心病的认识水平不同。早期大部分冠心病研究着重于男性,长期以来认为女性冠心病是良性的,预后好于男性,导致对女性冠心病症状重视不够,临床医师往往把女性患者主诉简单地归结为神经官能症等非心源性因素,介入性诊断使用不足,延误诊断,病情一旦发现已较严重。近年来对女性冠心病研究不断取得进展,对女性冠心病危险因素重视不断提高,使很多女性患者被较早发现。②心血管危险因素和雌激素的心血管保护作用。由于雌激素对脂质代谢、凝血过程和冠状动脉内皮的有益作用,女性冠心病发病高峰通常比男性晚10~20年。55岁之前,女性冠心病发病率仅为男性的1/3,在危险因素作用消解了雌激素保护机制后,才会导致冠状动脉粥样硬化发生。年轻的女性一旦发生冠心病,进展较男性快,病情比同龄男性更重。近年研究表明,除特有的危险因素绝经外,女性冠心病危险因素类似于男性,包括经典的吸烟、早发冠心病家族史、血脂异常、糖尿病、肥胖和高血压,新发现的CRP、同型半胱氨酸和脂蛋白(α)等。年龄是男女性共同的、主要的冠心病预测因子之一。研究表明女性患者病变严重性无异于男性,说明雌激素的保护作用已被心脏危险因素消解。
359.男女冠心病患者心绞痛发作症状有何不同?
女性冠心病的临床症状不典型,主诉多,症状表现多样化,除胸痛外,最常见呼吸困难,其他症状往往不明或疑似其他疾病,如头晕、不明原因的停经、腹痛、腹胀、肩背部不适等非特异性症状。老年人较少合并出汗及肩背痛等;年轻女性较常合并恶心,颈、背、下颌疼痛。70%的女性患者在发作前一个月易感疲劳、失眠、呼吸急促;而感觉胸部不适的不到30%。所以,异常疲乏是女性发生冠心病的重要先兆。部分学者把女性症状不典型的原因归结为发病年龄大和合并症较多,这显然是不全面的,因为年轻女性的冠心病表现同样可以不典型。相反即使女性出现典型心绞痛症状,也未必有冠心病。早期大部分有关冠心病的临床研究仅纳入男性,因此所谓“典型”症状,实际上代表的是大多数男性冠心病患者的症状。医生以男性心脏病标准来诊断,往往会误诊而错过预防及治疗时机。女性缺血评估(WISE)研究的数据显示,65%的女性冠心病患者都缺乏典型症状。因此以胸痛症状预测女性是否有冠心病不可靠。女性在疼痛的感知、痛阈变化以及心理方面都与男性不同,对心肌缺血的感知自然同男性有所差异。实际上,“非典型症状”在一定程度上反映了我们对心肌缺血的症状谱认识还不够全面。一项最近的研究表明,如果把胸部疼痛或不适、疲倦、出汗和前臂及肩部疼痛均定义为“典型”症状,则在冠心病的诊断精确性上,男女之间并无差异。由此可见,“典型”与“不典型”只是人为的定义,在冠心病尤其是女性冠心病的诊断方面,它只能作为参考,而不能作为排除标准。
360.男女冠心病患者危险因素有何不同?
传统危险因素中,糖尿病患者患冠心病的风险男性是2~3倍,女性则是7倍,吸烟+糖尿病对女性的影响比男性更大。年轻吸烟女性和老年高血压妇女患冠心病的风险比男性大。
Kannel报道,对糖尿病和左心室肥大,女性比男性危险系数更高。不论男女,低密度脂蛋白升高是形成动脉硬化的主要原因。不过女性较高的胆固醇才能有与男性相同的冠心病发病率,高密度脂蛋白与冠心病的关系在女性更显著。关于甘油三酯与冠心病关系的研究发现,甘油三酯与女性冠心病的相关性强于男性。而且,多个危险因子丛集对女性的影响更大。在Framingham研究中,同时合并三个以上危险因子的女性患冠心病的风险是普通女性的5. 9倍,而男性则为2. 4倍。因此,即使危险因子的绝对水平或数量相同,由于对女性的影响程度更大,也会使女性的预后不如男性。相对于男性,女性还涉及一些较特异的危险因子,如半胱氨酸、血红蛋白水平等。Verhoef的研究发现,在女性中血浆高半胱氨酸与冠心病相关,男性则无相关性;在女性人群中,高半胱氨酸可使继发的病死率及心血管事件增高;近年来自WISE研究的结果显示,血红蛋白低于120g/L的女性患者冠心病病死率更高。停经前女性冠心病发生率低,因此症状典型与否及有无危险因素成为冠心病可能性的决定因素。无论有无胸痛,女性患者应先做冠心病风险评估才能决定下一步如何检查治疗。
361.男女冠心病患者的斑块特点有何不同?
在冠心病患者中,相当一部分是以急性心肌梗死或心源性猝死为首发表现的。对急性心脏事件的分析发现,在斑块形态学方面,存在年龄和性别差异。在男性和老年女性,猝死事件的发生是由于典型斑块的破裂,这些斑块都有较大的坏死核及断裂的被淋巴和巨噬细胞浸润的纤维帽;而在年轻女性,则主要是斑块糜烂,这些糜烂的斑块受侵蚀的部位纤维帽缺如,暴露的内膜主要由平滑肌细胞和蛋白聚糖组成。这可能是男性与老年女性较多STEMI和心源性猝死,而年轻女性较多UA/NSTEMI的原因之一。相对于年龄匹配的男性,年轻女性病死率更高,粥样斑块形态学方面的差异可能是其中的一个原因。另外女性较男性更容易发生血管正性重构。正性重构指粥样斑块向血管壁方向扩张性生长,血管壁增厚,而管腔不会狭窄。这种斑块往往有较大的负荷,更容易导致急性缺血事件的发生。年轻女性冠心病患者冠脉造影正常而病死率高,血管的正性重构可能是原因之一。
362.男女冠心病患者冠脉造影结果有何不同?
研究显示同样是典型胸痛,经冠脉造影证实女性比男性较少出现有意义的病灶。冠状动脉病变包括阻塞性和非阻塞性病变,阻塞性病变指经冠脉造影发现动脉狭窄程度≥50%的病变,狭窄<50%为非阻塞性病变。非阻塞性病变均可发生在有胸痛症状的男女患者,而女性患者所占比例较高。20世纪70年代的CASS研究报道,经造影,有胸痛的女性较男性更少发现阻塞性病变。此后研究显示,在因ACS入院的女性患者中,有10%~25%冠脉造影“正常”,即没有明显狭窄,而男性,这种情况仅为6%~10%,提示在有心肌缺血或心肌梗死证据但为非阻塞性冠脉疾病的患者中,女性患者更常见。WISE研究也得出同样结论:有胸痛症状的男性中17%经造影检查正常或仅发现无意义的轻微病变,在女性中,这一比例上升至50%。女性阻塞性病变的发病率存在年龄依赖关系,随年龄增长而升高,小于35岁发病率仅为5%,大于70岁发病率增至79%,与男性持平。原因目前并不十分明确,考虑可能与绝经期前雌激素对血管的保护作用有关。
363.女性冠心病患者风险为何被低估?
在WISE研究中发现,女性血管较少狭窄,预后却相对较差,超过80%血管正常的女性仍可见动脉硬化斑块。20世纪50年代专家警告美国妇女要注意冠心病,目的是要留意丈夫是否罹患冠心病,经过多年努力,男性冠心病病死率确有减少趋势,然而女性冠心病年病死率却没有改善,数量甚至高于男性。美国妇女知晓心血管疾病是她们的第一杀手,但多数女性更担心死于乳腺癌。女性在停经前的确较少患冠心病,到70岁就与男性发病率相当。女性比男性晚发病10年,但冠心病并不是在停经后突然增加,小于65岁的女性每年约2万人死于冠心病,其中1/3小于55岁。有心肌缺血症状但冠脉造影正常的女性患者,其预后并不像以前队列研究报道和医生普遍推测的那样是“良性”的。有不稳定型心绞痛症状,而冠脉造影正常的女性患者近期预后不良,30d随访,死亡或心肌梗死的风险为2%。WISE研究也显示,有心肌缺血证据而造影正常的患者,超过40%因胸痛而再住院的次数超过一次;在1~5年的随访中,30%的患者需要再次行冠脉造影来评价症状。另外,与基础人群相比,这些患者的主要心血管事件(早发死亡、心肌梗死和卒中)的风险增加。
364.女性患者冠心病的发病机制有哪些?
发生胸痛或已确定是急性冠脉综合征的女性,冠脉造影结果往往无严重病变或正常,可能是由女性冠心病特有的血管病变、动脉结构及功能决定的,同男性有差别。具体表现在以下几个方面。
(1)氧化应激与血管修复:在粥样硬化斑块形成最终导致冠心病的病理生理过程中,氧化应激被认为是始动因素。在危险因子的作用下,当血管内皮细胞的氧化产物超出细胞的抗氧化能力,细胞内活性氧增加时,氧化应激就发生了。氧化应激导致内皮损伤,内皮损伤导致血管炎症,而血管炎症进一步加重氧化应激,最终导致动脉粥样硬化。在氧化应激造成血管内皮损伤的过程中,机体也对血管进行修复,血管损伤与血管修复之间的平衡最终决定冠心病的进展。对血管修复起主要作用的是内皮祖细胞。在女性,月经周期可以刺激内皮祖细胞的释放,血管修复水平较高。绝经期前女性冠心病的发病率低于男性,而绝经期后逐渐和男性接近,血管修复水平的变化可能是造成这一现象的原因。在WISE研究中,贫血是女性冠心病的一项重要危险因子,贫血可以在一定程度上反映造血祖细胞的状况,造血祖细胞的缺陷可以影响内皮祖细胞,使血管修复功能受损,导致血管内皮功能不全。
(2)血管内皮功能不全:血管舒缩功能的调节因素分为内皮依赖性及非内皮依赖性,非内皮依赖性因素包括主动脉压、心肌应力、神经源性物质及心肌代谢;内皮依赖性因素主要为血管内皮释放的多种血管活性物质,最主要的舒张因子即一氧化氮。内皮功能不全可使血管活性物质的释放受到影响,进而影响冠脉血流储备。许多研究显示非阻塞性冠脉病变患者中内皮功能有长期预后价值。WISE研究对163例造影正常而内皮功能受损患者的4年随访显示:48个月时的总事件发生率为14%,包括心血管死亡、急性心肌梗死、心绞痛、再次血运重建等。血管内皮功能不全是独立于传统危险因子之外的心血管事件预测因子。
(3)冠脉血流储备下降:对非阻塞性病变的女性,动态管腔变化是引起心肌缺血的原因,这包括冠脉痉挛引起的缺血及冠脉血流储备下降。冠脉痉挛可以引起变异型心绞痛,甚至心肌梗死、心搏骤停及猝死,然而发生率并不高。所有行冠脉造影的胸痛患者中仅2%~3%表现为变异型心绞痛。因此,冠状动脉痉挛并不是主要的缺血原因,冠脉血流储备下降引起的缺血占绝大部分。冠状动脉持续调整血管舒缩的张力来改变血供,以满足心肌需氧的变化。当心肌需氧量增加,而冠脉血流不能相应增加时,缺血就会发生。Opherk等首次报道了在造影正常的心绞痛患者中发现了冠脉血流储备降低。近期研究显示:利用门控单光子放射断层扫描(SPECT)和正电子放射断层扫描可检测出血流储备异常,且一致表明在造影正常或接近正常的女性中,50%~60%的患者血流储备异常,可见在女性冠心病患者中,冠脉血流储备降低很常见。
365.早期介入治疗冠心病对女性有益吗?
不稳定型冠心病的女性患者从早期介入性治疗中获得的益处似乎少于男性患者。瑞典Uppsala大学医院的Bo Largerqvist博士及其同事随机将749例女性和1708例男性不稳定型冠心病患者分为两组,分别给予早期介入治疗或非介入治疗。在第1周内,介入治疗组的患者96%接受了血管造影检查,而非介入治疗组仅10%。10d内,介入性治疗组的71%接受了血管再成形术治疗,非介入性治疗组仅9%。研究人员指出,不稳定型冠心病的女性患者年龄大于男性患者,但是过去曾患心肌梗死、左室功能不全和肌钙蛋白T水平升高的女性患者少于男性,而且其在血管造影检查中发现病变的人数也较少。但是,与男性介入治疗的良好疗效相反,介入治疗组和非介入治疗的女性患者在12个月时的心肌梗死或死亡的发生率未见显著差异,分别为12. 4%和10. 5%。Largerqvist认为尽管不稳定型冠心病具有相似的症状和体征,但是女性患者从早期介入治疗中得益较少,至少在短期内是如此。因此,需要进一步研究以确定哪些女性可能会受益于早期介入治疗,哪些反而会受其害。
366.男女冠心病患者在治疗效果上有何不同?
在多种治疗方法的选择以及治疗效果方面,男女也有不小的差别。目前认为差异的原因可能是较多女性拒绝介入性检查,女性症状不典型而影响医生的判定。另外,更多的原因来自医师的偏见,认为男性更具冠心病风险。目前女性急性冠脉综合征治疗应遵循早期介入原则(24~48h)及应用抗血小板药物治疗。如果无法介入治疗,对高危患者,给予GpⅡb/Ⅲa受体拮抗药对男女均有益。男女在血管解剖学上最大的差异是女性的血管更细小,因而动脉硬化斑块破裂更容易阻塞,而且直接影响血运重建的治疗效果。冠状动脉搭桥术血管大小也影响到移植血管的长期通畅率,早期的研究资料显示,女性手术死亡率高于男性。一般认为停经前女性较少发生冠心病的主要原因是受雌激素的保护。然而女性雌激素补充治疗并未获益。目前认为炎症反应与动脉硬化斑块及血栓形成相关。外源补充雌激素反而有致炎作用。另有研究认为内生源或补充(外源)雌激素对脂肪在体内分布、胰岛素抵抗、血脂代谢和凝血因子等有不利影响,造成血管内皮功能不良,尤其在已有冠心病的妇女中,其治疗效果及预后变差。
367.女性冠心病患者采用激素替代疗法是否有益?
雌激素与冠心病的关系一直是人们研究的热点。研究表明,雌激素有保护血管内皮、调节血脂与改善血液凝固和纤溶系统、减轻动脉粥样硬化的保护作用;流行病学和病例对照研究也提示雌激素替代治疗对冠心病的一级预防可能是有益的。但近年来几项大规模的临床试验却未能证实雌激素替代治疗对冠心病有防治的效力,反而引起早期心血管事件增加。有研究表明,单纯女性冠心病患者虽然血浆雌二醇(E2)与正常对照组相比无明显降低,但雌二醇受体(ER)可明显降低,各组雄激素受体(AR)改变不明显。已证实性激素生物学效应需通过与其相应的性激素受体结合才能发挥作用,而ER水平降低,E2的血管保护作用减弱,使E2生物学效应不能充分发挥,故女性冠心病患者性激素对心血管的保护作用降低可能发生在受体水平,因此从本研究结果可见,由于ER水平降低,使E2的血管保护作用减弱,这可能是动脉粥样硬化容易发生的重要原因之一。
自1998年以来,国际学术界对绝经后雌激素替代疗法能否预防心血管疾病争议较大,绝经后激素治疗可能对一些妇女骨质疏松或其他更年期相关问题有益,但美国心脏协会不建议将绝经后激素治疗用于心血管疾病的预防。在曾有心脏病发作的女性患者中进行的心脏与雌激素/黄体酮替代治疗研究结果显示,受试者并未从绝经后激素治疗中受益。最近的临床研究显示,绝经后激素治疗不能降低绝经后妇女患心血管疾病和卒中的风险。有乳腺癌或其他内分泌相关肿瘤个人史或家族史的妇女不应该接受绝经后激素治疗。
368.绝经前后女性冠心病的特点有什么不同?
大量的流行病学资料证实绝经期前女性发病率较低,绝经后女性发病率比绝经期前女性发病率增加。综合绝经期前冠心病女性和老年冠心病女性的临床特点以及冠状动脉造影特点,发现与老年冠心病女性相比,绝经期前冠心病女性患高血压、糖尿病的比例低;绝经期前冠心病女性冠脉单支病变比例高,3支病变比例低。有研究表明,雌激素与冠心病的关系密切,雌激素能降低血脂、抑制糖耐量异常、降低高血压的发生率、抑制肥胖等冠心病的危险因素。另外,雌激素参与多种生理活动,具有保护血管内皮、抑制血小板聚集、抑制各种因素引起的血管内皮增殖。有研究发现女性在绝经期前冠状动脉病变程度明显较同龄男性轻,这可能与雌激素的保护作用有关。随着年龄增长,绝经期的到来,雌激素水平的下降,高血压及糖尿病的发病率增高,因而冠心病的发病率增高,冠状动脉病变的程度加重。但针对绝经期前女性,既然存在雌激素对心血管的保护作用,为何仍有一部分绝经期前女性发生冠心病。据统计高血压是参与绝经期前女性冠心病发病的关键因素,但仍有待于从遗传角度进一步研究其发病机制。
369.男性冠心病也与性激素水平有关吗?
临床研究发现,滥用雄激素的运动员可出现心肌肥厚、心肌梗死、心源性猝死等一系列心血管损害,这使许多人认为雄激素对心血管系统有害。男性性别也被认为是冠心病的一个独立危险因素。但迄今为止还没有直接的证据显示雄激素可增高冠心病的发病率。相反,近年不断有研究报道证明雄激素对男性心血管系统可能具有保护作用。研究显示,男性雄激素水平随年龄增长逐渐降低,而冠心病的发病率逐渐上升,并且男性冠心病患者内源性血雄激素的水平明显降低。男性冠心病患者存在性激素失衡,血清睾酮水平降低,雌二醇和孕酮水平升高。男性患者的睾酮水平与甘油三酯及脂蛋白(α)呈负相关,与高密度脂蛋白呈正相关。睾酮对冠状动脉有直接的舒张作用。睾酮扩血管机制研究集中在两方面:①内皮依赖性的舒血管作用;②通过细胞膜离子通道作用。目前更倾向于通过离子通道的作用,争论焦点集中在睾酮扩血管作用是钾通道的激活还是钙通道的阻滞。Deenadayalu等发现是通过激活钙介导的钾通道,促进钾外流实现的;Animals等以钙介导的钾通道抑制药氯化琥珀胆碱预处理血管,则睾酮介导的血管舒张反应消失。但是,另有研究显示:经钙通道激活剂预处理发生收缩的大鼠肺动脉,在应用极低浓度的睾酮后即发生扩张;Scragg等发现生理浓度的睾酮可直接抑制人L型钙通道,超生理浓度时T型钙通道也被阻滞。这些实验说明睾酮介导的动脉舒张的机制可能是通过钙通道阻滞和钾通道激活,而非传统的核受体途径。睾酮明显下降还可能引起脂质代谢及糖代谢紊乱,增加纤维蛋白原、纤溶酶原激活因子抑制因子含量,从而促进动脉硬化的发生,增加血栓形成的发生率,直接引起冠状动脉痉挛等。研究已经证实了炎症反应在动脉粥样硬化发生发展中的重要作用,升高的CRP可预测心血管事件的发生。老年动脉硬化患者的睾酮水平与CRP呈负相关。过高的雌激素可使血液处于高凝状态,易发生血栓,也可导致冠状动脉痉挛,并促进动脉粥样硬化的形成和发展,同时还参与神经内分泌的调节。雌激素过高还可影响血脂代谢。孕激素是体内重要的合成激素,可促进高密度脂蛋白降解,还可刺激心肌分泌释放儿茶酚胺,使心率加快、心肌收缩力增强、血压升高。性激素水平与男性之间具有相关性已为大量的研究所证实,在男性尤其是急性心肌梗死患者中确实存在性激素内环境紊乱。应用睾酮制剂可缓解症状及改善脂代谢,这种观点尚未被广泛接受。性激素对男性的影响机制有望进一步研究后用于冠心病的预防和治疗。
370.脑卒中的发病率是否与冠心病一样存在性别差异?
男性脑卒中的病死率与发病率略高于女性,这与冠状动脉粥样硬化性心脏病中男性明显占“优势”的性别差异形成鲜明的对照。有人比较45~54岁、55~64岁、65~74岁三个年龄组男女动脉粥样硬化性脑梗死与心肌梗死的发病率,发现男女动脉粥样硬化性脑梗死的发病率几乎相等,而心肌梗死发病率则男性明显高于女性,男性动脉粥样硬化性脑梗死的发病率比心肌梗死低一半,而女性则二者相近。由此可以说明,脑梗死与冠心病心肌梗死虽然有相似的病理学基础(动脉粥样硬化),但在病因学与发病机制上都有不同之处,有待进一步研究阐明。
371.性别不同脑卒中的危险因素有何不同?
高血压是脑卒中最重要的危险因素。脑卒中发病率的增加直接与血压水平有关。国内>45岁的脑卒中占全部脑卒中的9. 77%,以缺血性脑卒中为主,男性居多。高血压致青年、中青年脑卒中男性发病率高于女性,分析原因:①男女生活习惯不同,男性吸烟、饮酒及肥胖者明显多于女性;②男性中高血脂患者较女性多;③男性由于生活和工作压力较重,精神紧张;④男性参与剧烈活动较多。乙醇、烟草可使血压升高,并使血小板聚集功能和血液凝固性提高,诱发血栓形成,AHF国际调查组织发现吸烟可使青年人缺血性脑卒中的危险性增加2. 6倍,而Roger等发现长期大量饮酒>60g/d会增加脑卒中的危险性。肥胖、高血脂及糖尿病可致青年人早期发生动脉粥样硬化,致血管弹性下降。青年脑卒中危险因素多样,还多见于感染性血管病Takayasus动脉炎、Moyamoya病、AIDS、心源性栓塞(如卵圆孔未闭、房间隔动脉瘤等)及血液病(如蛋白S缺乏症、IgG抗心磷脂抗体增多等)。
高血压是女性脑卒中最突出的危险因素。打鼾是女性脑卒中的独立危险因素。20世纪60年代以来,国外逐渐开展了口服避孕药与脑卒中关系的流行病学研究。美国青年妇女脑卒中协作组的研究结果表明,口服避孕药对出血性脑卒中的相对危险度是2,国内有关这方面的研究较少。全国健康与营养流行病追踪调查表明,与配偶不吸烟的妇女比较,配偶吸烟极大地增加了各种脑卒中的危险。另外糖尿病、血管痉挛、栓子脱落、情绪激动等均可导致脑卒中,青年女性脑卒中是各种危险因素相互作用的累加结果。青年女性脑卒中患者起病急、病情重、合并意识障碍、头痛呕吐、肾功能不全、失明的概率高,预后差。有报道妊娠期和围生期妇女脑卒中危险性较同龄组高13倍,其原因为:①妊娠高血压综合征是青年女性脑卒中的重要发病因素之一,提示对妊娠高血压综合征的有效防治及防止妊娠高血压综合征后永久性高血压的出现是降低青年女性脑卒中发病率的有效途径;②妊娠及分娩前后血液处于高凝状态;③产后卧床使血流缓慢;④分娩疼痛引起脑血管痉挛;⑤羊水栓塞;⑥产后感染引起脑动脉炎或颅内炎性肉芽肿等。系统性红斑狼疮是女青年脑卒中的一个重要因素,育龄妇女占90%~95%,在脑部主要为小血管和毛细血管内皮细胞增生、淋巴细胞浸润、血管壁软化坏死,同时伴广泛微血栓,可产生全脑和局灶症状。
肥胖与脑卒中的关系不如与冠心病那样明显。队列研究表明,体重的改变与血压呈正相关,肥胖可通过血压间接地影响脑卒中的发生。有脑卒中家族史的人群中高血压患病年龄轻,合并动脉粥样硬化的机会多。研究发现,双亲脑卒中史与子女中一过性缺血发作的发病率呈正相关。对有家族史的人群,及早改变其不良生活方式、增加运动,可以防止脑卒中的发生。
372.脑卒中后恢复情况有性别差异吗?
据统计,脑卒中初发患者约44. 06%会丧失或部分丧失生活自理能力,生活质量下降。有研究表明女性在出院后1年内的恢复情况占明显优势。女性在遭遇脑卒中后遗症时,女性的危机感远高于男性。由于生理、心理及社会因素的影响,女性在完成日常生活自理所需要做事的数量及质量均大于男性。女性在医嘱的依从性和运动的自觉性方面要高于男性,女性对药物的认识偏重于解决目前的一些症状,男性大多寄希望于药品能直接治疗偏瘫。女性善于或习惯于独立完成家务或工作,而男性应用群力选择更简洁的途径去完成,这是导致男性在运动疗法过程中更依赖于家人的心理来源。在运动治疗过程中,男性更倾向于任务化,在治疗过程中易出现心理、生理上的疲惫。而女性会主动做家务及一些力所能及的小事,这不仅可以减少单纯重复运动的疲惫感,也可增加运动治疗的趣味性。因此,男女在生活习惯上的差异是导致女性卒中后恢复情况优于男性的重要原因。
(张文娟 郭小梅)
参考文献
[1]刘梅林.老年急性冠脉综合征的诊疗进展//胡大一主编.心脏病学实践2008---规范化治疗.北京:人民卫生出版社,2008:258-263
[2]邓玉,李别非,王钢.老年男性冠心病者无症状性心肌缺血的研究.心血管康复医学杂志,2008,17(3):296-298
[3]李晶玮,赵敏,杜凤和,等.中年冠心病患者的临床及动脉造影特点.临床荟萃,2007,22(17):1245-1246
[4]孙亚武,杨向军.青年冠心病患者的危险因素及冠脉造影特点分析.山东医药,2007,47(34):1-2
[5]刘旭杰.青年冠心病研究进展.心血管病学进展,2006,27(6):756-759
[6] Macciocchi SN.缺血性中风的年龄、部位、功能缺损与功能预后的关系.国外医学,2000,20(3):134
[7]张艳霞.老年脑梗死患者与颈动脉硬化关系的研究.中国老年保健医学杂志,2008,6(1):10-11
[8]袁威,凌云.中年脑卒中患者抑郁心理状态分析及护理对策.中国康复理论与实践,2008,14(1):93-94
[9]潘瑞华.颈动脉斑块稳定性与青中年脑梗死发病关系探讨.中国实用神经疾病杂志,2007,10(2):67-69
[10]于克文,李玉花,赵婷婷.青年、中青年脑卒中的性别差异及危险因素分析.中国临床神经科学,2006,14(1):91-92
[11]刘柳,何远宏,周英.青中年脑梗死与颈动脉粥样硬化的关系.中国实用神经疾病杂志,2007,10(5):57-58
[12]陈顺华.女性冠心病的特点.心血管病学进展,2008,29(3):382-385
[13]张伟,陈向芳,赵瑛.女性冠心病患者性激素受体改变及意义.第二军医大学学报,2007,28(7):791-792
[14]蒋立民.年轻女性冠心病危险因素和临床特点分析.中国误诊学杂志,2008,8(4):757-760
[15]吴娜琼,王立清,宋雷,等.绝经期前女性冠心病患者的临床及冠脉造影特点分析.实用临床医药杂志,2008,12(2):19-20
[16]王家璞,吕吉元.男性冠心病危险因素研究进展.中西医结合心脑血管病杂志,2008,6(3):330-333
[17]彭苑红,熊颖.雄激素与男性冠心病危险因子.广州医药,2007,38(5):1-3
[18]徐卫革,马耀梅.女性脑卒中危险因素的研究.疾病控制杂志,2001,5(4):346-347
第八节 心理现象
随着人们生活水平的不断提高,社会竞争的日益激烈,越来越多的人们处于亚健康状态,心身疾病的发病率日益增加。日常生活中不良的心理现象可影响躯体健康,如何树立正确的健康观、了解心理现象与疾病的相互关系、在临床工作中如何及时评价心理现象对疾病的影响以及应当采取怎样的干预措施显得十分重要。心身疾病涉及面十分广泛,本章主要介绍心血管领域的高血压、冠心病。
一、基础知识
373.如何认识树立正确的健康观?
人们对健康的最初认识是“健康就是没病”,1948年世界卫生组织(WHO)成立时重新将健康的概念定义为“健康,不仅仅是没有疾病和身体的虚弱现象,而且是一种在身体上、心理上和社会上的完满状态”,1988年国际心理卫生协会又补充了新的内容:健康的定义还必须包括提高道德品质。因此,健康应是身体、心理、社会适应、道德品质的良好状态。随着人们对健康的深入认识,越来越多的人开始重视维护自己的心理健康,而不仅只关注躯体健康。
374.衡量健康的指标有哪些?
世界卫生组织提出健康概念的同时也提出了衡量健康的十条指标:①精力充沛,能从容不迫地应付日常生活和工作;②处事乐观,态度积极,乐于承担任务不挑剔;③善于休息,睡眠良好;④应变能力强,能适应各种环境的变化;⑤对一般感冒和传染病有一定抵抗力;⑥体重适当,体态匀称;⑦眼睛明亮,反应敏锐,眼睑不发炎;⑧牙齿清洁,无缺损,无疼痛,牙龈颜色正常,无出血;⑨头发光洁,无头屑;⑩肌肉、皮肤富有弹性,走路轻松。
375.如何定义心理健康?
心理健康也称心理卫生,是指积极采取措施,调整心理状态从而适应发展的社会环境。健康的心理可以使人们保持情绪平静,行为和气质与社会环境相适应。
376.如何评价心理健康?
目前,关于心理健康尚无统一的评判标准,其中以马斯洛和米特尔曼提出的十条标准影响力较大。包括:①有充分的适应力;②充分了解自己,恰当估计自己的能力;③生活目标切合实际;④与现实环境保持接触;⑤保持人格的完整与和谐;⑥具备从经验中学习的能力;⑦保持良好的人际关系;⑧适度的情绪发泄与控制;⑨在不违背集体意志的前提下能有最大限度的个性发挥;⑩在不违背社会规范的情况下,适当满足个人需求。
377.如何维护心理健康?
现在社会竞争激烈,难免会出现心理失衡,懂得及时维护自己的心理健康可以避免产生心理障碍。下面介绍几种有效的途径和方法:①树立正确的人生观、价值观和世界观;②确定正确的自我认知,以豁达乐观的态度接受真实的自我,保持良好的心理状态;③学会调控情绪,及时排解愤怒等不良情绪;④建立良好的人际关系;⑤对青春发育期的青少年,要适时进行正确的性教育,减少青春期心理压力;⑥注意用脑卫生,主要包括保证充足睡眠、协同使用左右脑、防止脑的过度疲劳三个方面。
378.心理现象包括哪些内容?
心理现象是心理活动的表现形式,其包含的内容见图4-9。
认知过程主要包括感觉、知觉、记忆、思维和注意,是人脑对客观世界变化信息的加工过程。情感过程包括情绪和情感两个方面,二者均是人对客观事物的解释与评估以及相应的心身变化。意志过程是人类独有的心理现象,是指人们自觉地确定目标,努力实现目标的过程。人格是一个人的思维、情绪和行为的特征模式,具有持久、稳定的特性。
379.与临床疾病相关的心理现象主要有哪些?
图4-9 心理现象的内容
不良的情绪状态与人格特质可影响人们的躯体健康导致心身疾病。根据情绪活动强度和持续时间的长短主要划分为以下三种基本情绪状态。①心境:是具有弥散性、渲染性的情绪状态,持续时间较长而且作用较微弱,可潜移默化地影响日常活动。②激情:是指对自身有重大意义的事件引起的爆发性情绪状态,持续时间短,可减弱理智分析。③应激:是指突如其来的意外事件引起的高度紧张的情绪状态,可引起一系列的躯体反应来更好地适应急剧变化的环境。在这三种情绪状态中,应激对躯体健康的影响最大,应激具有双重性,具有积极和消极两个方面,消极应激可影响人们的身体健康。人格因素可影响人们的认知、情绪和行为,决定人们的行为方式、生活方式和习惯倾向。人格作为非特异因素,在不同疾病中发挥作用,与心理健康和心身疾病有密不可分的关系。
380.中医是如何认识情绪与疾病的?
人们的健康和疾病与心理因素有关,早在我国古代就有比较深入的研究,中医古籍中提到“七情”(喜、怒、忧、思、悲、恐、惊)是七种正常的情绪反应,若情绪反应过度强烈或持久,便会转化为不同的情绪状态,影响内脏的功能从而致疾。快节奏、竞争压力大的现代社会更会见到许多与心理社会因素有关的疾病显著增多。
381.如何定义心理应激?
应激是普遍的心理生理现象,从单细胞生物体到人类都具有接受刺激、做出反应的能力,应激一词在生理学上有刺激和反应两种理解,为了避免歧义,可用“应激反应”。应激反应也称为应激的心身反应,强调从应激源引起的个体生物、心理、社会、行为方面的变化。
382.应激与健康有何关系?
应激与健康的关系呈“A”字型,在最适应激到来之前,随着应激强度的增加,逐步提高人们的适应能力,维护心身健康。但如果应激强度过大,超过最佳水平,便会产生消极影响,损害个体的心身健康。急性和慢性的情绪应激可以通过生理或心理介导机制,通过交感-肾上腺、下丘脑-垂体-肾上腺皮质系统、垂体-甲状腺等神经内分泌系统发生功能障碍,从而产生一系列急性和慢性疾病。
383.应激有哪些积极意义?
应激的积极意义包括:①维持生理、心理、社会功能的平衡,动员潜能,更快地适应环境、提高工作和学习效率。②有助于个体成长和发展,儿童时期适度的挫折教育可以帮助孩子们学会识别刺激、预测刺激及掌握缓解刺激的方法和程序,从而提高以后生活中的适应能力和对心身疾病的抵抗能力。③使机体处于张力准备状态,有利于迅速动员全身潜能来应对突发事件。
384.应激有哪些消极意义?
应激的消极意义包括:①频繁且强度过大的突发应激可导致机体损耗过度,适应能力减弱,学习和工作效率下降。②持久且慢性的应激使机体长时间处于适应不良状态,消耗机体储备,严重的可以影响神经内分泌功能紊乱、免疫力下降等,从而导致心身疾病。
385.应激源如何界定?
应激源也可称为刺激物和刺激,一切环境变化都是潜在的应激源。人类的应激范围十分广泛,其分类方法也纷繁复杂,但对于个人来说,只有那些为个体认知评价观察到的,对个体具有威胁性和挑战性的对象才能成为具有实际意义的应激源。
386.心理情绪应激有哪些表现形式?
情绪应激包括急性和慢性两种,急性情绪应激如车祸、亲友去世、恐惧手术、公众面前演讲等,慢性情绪应激如工作或学习紧张、经常加班、家庭或婚姻困境、孤独感等。
387.人格特征包括哪些方面?
个体的心理特征即人格特征,包括个性倾向、气质特点、性格、应对能力以及行为方式等,其中个性倾向又包括世界观、价值观、理想信念、需求、动机、兴趣等。
388.人格特征与应激、疾病有何关系?
固定的人格特征固化个体的认知轨迹、情绪发放模式和行为习惯,从而影响人们对应激源的认知评价,不仅如此,人格还影响机体对应激的反应程度。人格的行为类型与应激的反应程度密切相关,根据人们对应激易感和抵抗的程度将人格划分为易感应激人格和抗应激人格。人格-应激-疾病之间存在联系,人格是应激源与应激反应的纽带,而应激有可能是人格与疾病的桥梁。人格与应激相关的各个方面存在联系,以应激为纽带,最终影响应激心身反应的性质和程度。
389.与应激相关的行为类型有哪些特征?
主要有A、B、C三种行为类型与应激反应相关,其中A、B型是截然相反的两种行为类型。A型行为特征主要包括争强好胜、易激惹、不耐烦、急于求成、时间紧迫感等,使个体长期处于应激高反应状态。B型特征与A型恰恰相反,对应激的感受性低。有研究认为A型行为模式与冠心病患病有密切联系。C型行为类型特征为克制愤怒、过分忍耐、抑制情绪表达、焦虑、应激反应强,研究认为该行为模式属于肿瘤易感性行为模式。
390.易感应激人格有哪些特征?
具体哪些人格属于易感应激人格,目前尚没有定论,因为人们常常用焦虑等神经症常见征兆来标示人格特征,不能将应激源反应的症状部分与个体的人格部分清楚地区分开。但从现象学来看,易感应激人格特征有一定的倾向性,如思维刻板、评价缺陷、情绪焦虑、逃避倾向、社交封闭、内心冲突以及决策困难等。这些人格特征使该人群在社交生活关系中经常陷入激烈的内心矛盾与心理应激之中。
391.如何对性格进行划分?
心理学中由于分类视角的不同,性格的划分也有多种多样。主要有6种分类视角,分别是根据知、情、意三者在性格中何者占优势,根据人的心理活动倾向于外部还是内部,根据个体独立性程度,根据人的社会生活方式以及由此而形成的价值观,根据人际关系,根据行为特性。其中与心身疾病研究关系最密切的是根据行为特征划分,把性格分为A、B、C、D四类,诸多研究发现A型性格易患冠心病,C型性格易患癌症,D型性格易患精神疾病。A型性格多为工作狂;B型性格较从容,不爱出头露面,没有大志、随波逐流;C型性格多受过心理创伤和打击,常压抑自己的悲哀,强颜欢笑;D型性格表现为个性孤僻,不爱交往,易患精神疾病。
392.A型性格的外观行为表现在哪些方面?
主要表现在:①雄心勃勃,工作认真,办事讲效率,节奏快,追求目标远远超过自己的能力;②工作程序就像机器,充分利用时间;③事必躬亲,对别人做的事总是不放心;④行为浮躁;⑤进取心强,喜欢与别人比高低;⑥不会娱乐、享受,兴趣爱好少。
393.A型性格有哪些优点和缺点?
优点是:时间观念强、工作积极、负责;不甘心失败,有很强的生活动力;有事业心,对人直率,为了工作甚至忘记个人病痛。
缺点是:常承受时间紧迫感的压力,竞争中含有敌意,常常对人不宽容,太奋发强干,比较固执。
394.如何定义心身疾病?
心身疾病是指心理社会因素导致的躯体器质性疾病或功能障碍,狭义的心身疾病强调躯体器质性疾病,如冠心病、原发性高血压等。
395.目前心身疾病的发病及识别现状如何?
通过临床观察,美国学者Krupp发现约一半的就医者的症状与心理因素有关,多伴发焦虑等情绪障碍。主要分布在内科,其中内分泌科(75. 4%)、心血管科(60. 3%)、呼吸科(55. 6%)心身疾病所占比例超过一半。在我国,一项报道显示沈阳综合医院对抑郁症的识别率仅为4%。由此可见,加强对合并心理障碍的心血管病患者的识别能力显得越来越重要。
396.心身疾病流行病学有哪些特征?
包括:①好发于更年期;②总患病率女性高于男性,但不同疾病的性别优势不一样,冠心病、原发性高血压患病率男性高于女性;③脑力劳动者高于体力劳动者,易导致情绪紧张的职业容易诱发心身疾病;④城市高于农村,发达国家高于发展中国家。
397.心身疾病具有怎样的发病机制?
心身疾病的发病机制比较复杂,目前是医学心理学领域研究的热门话题,主要通过心理动力学、心理生理学和行为学三条途径研究发病机制,三者理论各有优缺点,可以互相补充。综合各方面的研究,可将其发病机制概括为以下几点:①在认知评价、人格特征等中介因素作用下将心理社会刺激物在大脑中进行加工处理和储存,转化为抽象概念。②传入信息与边缘系统通过大脑皮质联合区进行联络,并转化为具有情绪色彩的内脏活动。③神经-内分泌-免疫的变化,主要包括促皮质素释放激素(CRH)的释放、蓝斑-去甲肾上腺素(LC-NE)/自主神经系统变化。④强烈、持久的应激反应可导致心身疾病。
398.心血管系统常见的心身疾病有哪些?
主要有原发性高血压、冠状动脉粥样硬化性心脏病、阵发性心动过速、功能性期前收缩以及其他类型的心律失常等。
399.促发心源性猝死(SCD)的心理行为因素有哪些?
以下3种心理行为因素易导致SCD,分别为AIAI反应、创伤后应激障碍、Sisyphus反应。①A型行为性格的缺点是容易恼火(aggravation)、激动(irritation)、发怒(anger)和不耐烦(impatience),即AIAI反应,是促发冠状动脉痉挛与SCD的心理危险因素。②创伤后应激障碍是指受到剧烈威胁或灾难性心理创伤后数日至数月出现的强烈而持久的心理反应,常表现为极度激动、紧张恐惧、烦躁不安,甚至丧失生活和工作能力,易促发急性心肌梗死、心绞痛和高血压,常合并出现心动过速、室性心律失常等。③Sisyphus反应是指奋力拼搏在接近成功时遭到惨败,而且是屡战屡败的一种心态。
400.如何理解身心疾病?
心理健康和躯体疾病是相互作用的,躯体疾病反过来也可以影响心理健康,身心疾病也可以称为身心障碍,是指躯体疾病引起的心理异常反应和心理障碍。
401.心身疾病与身心疾病如何鉴别?
心身疾病与身心疾病是两个不同的学科,身心疾病是因人的机体发生了生理变化而引发了个体心理、行为上的变化。心身疾病的发展过程正好与身心疾病相反,心身疾病是由于当事人对发生在自己生活学习和工作环境中的各类事件的价值观念发生变化,而对自我认识发生了改变,导致心理状态的不平衡。心理状态的不平衡最终影响了身体的生理变化,出现心身转换。
402.临床心血管医生为什么要重视心理健康?
心血管疾病和心理问题已成为我国最严重的健康问题之一,而且互为因果,相互影响,导致病情恶化。越来越多的心血管患者合并心理问题,尤其是抑郁和焦虑,即便花费了大量的精力和财力也很难实现真正意义上的康复。另外,不少患者因胸痛到心内科就诊,实际上并无器质性心脏病,而是抑郁或焦虑的躯体化症状。如果缺乏对精神心理问题的识别能力,便有可能导致CT、冠状动脉造影检查的过度使用,造成卫生资源浪费。
403.为什么现代医学的发展忽视了心理健康的重要性?
随着时代的进步,医院装备了越来越多的先进的设备,心血管医生可凭借这些仪器进行动态诊断。医生的注意力从关注患者转向寻找致病原因、分析异常数据、发现组织结构异常甚至细胞功能变化,越来越关注局部病变,忽略了患者的诉求和心理因素,认为如果躯体问题解决了,其他问题都将迎刃而解。医学的异化值得人们反思,专科化淡化了人的整体性,技术化忽略了人的心理,市场化漠视了人的情感。
二、心理现象与心血管疾病
404.心理现象与心血管疾病有什么关系?
从基础知识部分了解到情绪应激和人格是心理现象中与心身疾病关系最密切的两部分,高血压、冠心病作为心内科常见的心身疾病与不良的心理现象是相互作用、互相影响的。过度的情绪应激和不良的人格特质增加躯体疾病的易患率,反过来躯体疾病可通过直接或间接的方式影响人们的心理健康和生活质量。
(一)心理现象与原发性高血压
405.神经-内分泌机制是如何介导应激与原发性高血压的?
神经-内分泌机制是介导应激和高血压病的桥梁,主要涉及以下五个神经-内分泌系统。
(1)蓝斑-去甲肾上腺素(LC-NE)能神经元/交感神经-肾上腺髓质系统:LC-NE能神经元主要是引起与应激相关的情绪反应,心理应激可使大脑皮质下神经中枢功能紊乱,交感神经和副交感神经之间平衡失调、交感神经兴奋性增加。交感神经兴奋可引起血压增高,其机制是多方面的:小动脉收缩、增大外周阻力,舒张压增高;静脉收缩,增加回心血量,收缩压升高;兴奋心脏β受体使心脏收缩增强、加快并直接或间接激活RAAS。
(2)下丘脑-垂体-肾上腺系统(HPA):HPA系统是以室旁核为中枢位点,上行主要与杏仁复合体、海马结构等有广泛联系,中枢效应与促肾上腺皮质释放激素(CRH)和促肾上腺皮质激素(ACTH)有关;下行主要通过和肾上腺皮质进行密切联系,外周效应表现为糖皮质激素(GC)分泌增加。心理应激刺激下丘脑内分泌细胞分泌CRH和血管加压素(AVP),CRH通过HPA轴增加ACTH的分泌,AVP可协同CRH促进ACTH分泌,随即GC分泌增多。GC影响肾上腺素α受体的表达,提高心血管对儿茶酚胺的敏感,增强儿茶酚胺类的作用效果,维持血压。GC还可反向调节CRH、AVP的分泌,另外,GC分泌增加可促进肾小管的重吸收,增加血容量,从而升高血压。
(3)肾素-血管紧张素-醛固酮系统(RAAS):交感神经兴奋可直接或间接激活RAAS,刺激肾上腺分泌醛固酮,使肾滤过分数增加,引起水钠重吸收增加,水钠潴留,血容量增加。血管紧张素Ⅱ不仅直接产生强烈的缩血管作用,引起血压升高,还可作用于中枢系统,增加交感神经冲动发放或直接收缩血管,升高血压。
(4)内皮细胞功能受损:内皮细胞具有屏障功能、内分泌功能、调节血管收缩功能、血流稳定性和血管重构等作用。较长时间的急性心理应激可引起持续性内皮功能受损从而导致疾病。动物研究发现,心理社会应激导致内皮细胞变性、增大,内皮细胞的间隙增大使血管通透性增加,血流中大分子物质如低密度脂蛋白(LDL)、胰岛素以及各种生长因子进入血管壁;NO和扩血管的前列环素释放减少,而缩血管素(如内皮素、血栓素)释放增加,导致血管舒张减弱、收缩增强,引起血压升高。
(5)胰岛素抵抗和高胰岛素血症:应激可导致血液中胰岛素水平升高,进而影响电解质代谢,增加细胞内钠含量,使血管紧张素Ⅱ刺激醛固酮产生,引起钠潴留。另外,可增加血管对升压物质的反应性、释放内皮素、减少血管前列腺素合成,影响血管舒张功能并增高血管张力。
406.情绪紧张与高血压发生有何关系?
高血压的发病与情绪紧张有密切关系,美国一项调查按照职业紧张程度将50~69岁患者分为低度、中度、高度三组,结果发现三组的高血压患病率依次增高,分别为5. 9%~9. 4%、9. 1%~11. 4%和9. 8%~11. 7%。主要通过激活交感神经肾上腺髓质和下丘脑-垂体-肾上腺皮质两个途径对血压进行调节,导致血浆中促肾上腺皮质激素、糖皮质激素和儿茶酚胺水平增加,从而大大增加高血压发病的危险性。
407.哪些人格特质与高血压发病密切相关?
原发性高血压是典型的心身疾病,具有焦虑、易怒人格特征的人易患高血压,高血压患者多易焦虑、易激动,行为带有冲动性,具有求全责备、刻板主观等性格特点。焦虑紊乱症会使患高血压的风险增加3倍。另外,心情紧张、抑郁、愤怒和敌对情绪也与血压升高有关。按照行为类型对人格进行分类,发现A性人格是高血压的危险因素之一。
408.高血压疾病对心理健康有何影响?
高血压主要从以下几方面影响心理健康:①疾病本身引起的症状;②对长期服用降压药产生恐惧心理,认为疾病很严重;③疾病诊断的标签效应。许多高血压是在无意中体检发现的,没有特殊不适,但当疾病明确诊断后,患者便出现头痛、失眠、食欲差等不适,这都是高血压病的标签效应引起的。
(二)应激与冠心病
409.与冠心病相关的应激源主要有哪些?
心理应激的应激源也可以理解为心理压力,主要是能引起焦虑、惊恐、抑郁、过分紧张等负向情绪的生活事件。由于每个人的认知评价不同,同样的生活事件不一定都能引起应激。
410.心理行为应激如何促发冠心病?
心理应激通过启动冠状动脉内皮的氧化应激引起冠心病。氧化应激是动脉粥样硬化发生、发展中重要的致病机制,氧自由基可损害人体细胞,促发胰岛素抵抗、启动动脉粥样硬化和小动脉粥样硬化的过程,从而进一步影响冠心病、高血压等一系列心血管疾病。紧张、焦虑、抑郁等不良情绪长时间刺激可增加体内葡萄糖和游离脂肪酸的含量,加重氧化应激反应,进一步影响冠心病的发生和发展。另外,对已经确诊的冠心病患者,突发事件的强烈应激是十分危险的,有时候甚至是致命的,可诱发心绞痛后心肌梗死的发生。
411.心理情绪应激引发的心肌缺血有哪些特点?
流行病学研究表明,心理应激能增加冠心病患者发生心脏事件的危险。目前有许多研究通过不同的影像技术对不同形式的情绪应激所致的心肌缺血进行了评价,发现情绪应激性心肌缺血具有以下特点:①多见于冠心病患者;②多为无症状心肌缺血,心绞痛少见;③多数情绪应激引起心肌缺血的患者同时存在运动诱发的心肌缺血;④即使采用相似的心理刺激因素和同样的评价心肌缺血的方法,不同研究间心肌缺血的发生率变异很大。
(三)人格与冠心病
412.什么样的人格特质易患冠心病?
A型行为类型/A型性格与冠心病有明显相关性,与之对应的B型行为类型/B型性格冠心病的发病率明显较A型低。另外具有抑郁、焦虑、紧张等人格特质的人也容易患冠心病。
413.不同人格特质对冠心病有何影响?
冠状动脉粥样硬化性心脏病的病因和发病机制虽然尚未完全阐明,但目前大量研究证明心理社会因素尤其是A型行为类型在冠心病的病因中占重要作用。Rosemman研究发现A型行为人冠心病的患病率比B型行为人高2倍以上。美国亚特兰大精神保健研究所发现脾气急躁易激动的A型行为者,其脑脊液中去甲肾上腺素含量过多;而脾气过于温和的B型行为者5-羟色胺含量过高,去甲肾上腺素含量过低。“行为危险因素”可通过神经内分泌因素加剧传统危险因素的作用。经常抑制愤怒不能发泄的人易发生高血压,另外研究发现职业紧张的人吸烟明显增多。紧张情绪能使体内的肾上腺素分泌增高,神经系统兴奋,血管收缩,血小板易被激活,血液凝固时间缩短进而引起动脉粥样硬化和冠心病;同时时间紧迫感致体内儿茶酚胺分泌增加,从而引起心跳加快、血压升高,心肌代谢耗氧量增加,可诱发心绞痛。
(四)精神障碍与心血管疾病
414.合并精神障碍的心血管疾病发病率如何?
除了不良应激和人格特质在高血压发病过程中的重要作用外,精神障碍对心血管疾病的影响也非常大。最新资料表明,心血管疾病与精神障碍共病在心血管门诊的发病率为15%~30%;因急症住院的患者中,共病的发生率高达60%~75%。
415.心内科常见精神障碍对心血管疾病的影响有哪些?
心内科常见的精神障碍主要为焦虑和抑郁,在有焦虑和(或)抑郁障碍的患者中,高血压、卒中、心绞痛和心肌梗死的发病率可增加2~6倍,病死率增加2倍以上。
416.在临床诊疗过程中焦虑症、抑郁症和心血管疾病存在怎样的关系?
主要可以归纳为三种关系:①以焦虑、抑郁症状为首诊症状的心血管疾病,如二尖瓣脱垂;②以心血管系统症状首诊的焦虑症和抑郁症,如惊恐障碍或广泛焦虑性障碍;③心血管疾病和抑郁症、焦虑症并存。
417.焦虑、抑郁障碍主要从哪些方面影响心血管疾病?
(1)依从性的影响:伴有焦虑、抑郁障碍的患者不能很好地配合医生的治疗,导致疗程延长。
(2)影响生活质量:进一步降低患者的健康状况。
(3)影响疾病的预后:精神障碍是心血管疾病独立的危险因素,合并焦虑、抑郁障碍的心血管病患者再次住院率和病死率都会明显增加。
(4)加重经济负担:伴有焦虑、抑郁障碍的心血管病患者一年医疗费比不伴精神障碍者增加42%。
418.焦虑和抑郁对急性冠脉综合征(ACS)患者再发病危险度的影响?
Rumsfeld等报道,在ACS伴有重度抑郁的患者中,再发心血管事件和死亡比例明显上升,重度抑郁被认为是再发ACS的危险因素。另外,焦虑也是促发冠状动脉平滑肌节段性或弥漫性痉挛收缩的一个因素。如果抑郁和焦虑同时存在则再发心血管事件的危险性更大,预后更差。
419.心血管疾病继发精神障碍的现况如何?
诸多研究表明心血管疾病容易继发抑郁、焦虑等精神障碍,在心肌梗死患者中,大约1/3的患者发病后可出现不同程度的抑郁,不稳定型心绞痛患者中抑郁率约40%,高血压患者中抑郁和焦虑的发病率高达30%~40%。由于精神障碍可影响疾病的预后,在临床工作中,应十分重视患者的精神变化,及时进行干预,避免加重病情。
420.医源性精神障碍的影响有多大?
缺乏对医疗专业知识的了解或医务人员没能向患者解释清楚可造成医源性的焦虑、抑郁情绪。单纯的期前收缩、ST-T段改变等问题看作是心脏病,使患者过度担忧,长此以往可产生焦虑、抑郁情绪,这些不良情绪又可反过来影响躯体症状,形成恶性循环。
(五)精神障碍与心脏神经官能症
421.心脏神经官能症的定义是什么?
心脏神经官能症是神经官能症的特殊类型,以心血管系统功能失调为主要临床表现,是一组非精神病功能性障碍,障碍性质属于功能性。其主要特征是:人格因素、心理社会因素是致病主要因素,是一组功能障碍,而不是应激障碍;表现为精神和躯体两方面症状;具有一定的人格特质基础但不伴人格障碍;具有可逆性,进行心理干预可缓解功能症状;社会功能相对良好,自制力充分。
422.心脏神经官能症临床常见的特征有哪些?
主要有以下几点:①常无心血管病危险因素,体检无异常心肺体征,客观检查(如心电图、超声心动图、胸片、血液化验等)无明显阳性结果;②常常以胸闷、针刺样胸痛、心慌、气短等症状就诊,症状在安静时易发,叹气、体力活动后缓解,常伴失眠、头晕、上腹部不适、纳差等非特异性表现;③多处于焦虑、紧张状态。
423.心脏神经官能症与心身疾病如何鉴别?
二者最重要的鉴别点是前者躯体症状模糊不清,且不伴持久的躯体损害,而后者有明确、具体的躯体病变。二者的共同点在于都是由心理行为因素诱发的。
三、诊断与评价
(一)心身疾病的诊断
424.心身疾病的主要诊断程序包括哪些方面?
(1)病史采集:注意收集患者心理社会方面的资料(如心理发展状况、人际关系、社会生活事件以及认知评价模式),详细了解发病时的生活背景、起病方式,特别要关注患者对疾病的看法和自我感觉。
(2)体格检查:注意观察患者对待体检和治疗的反应。
(3)心理学检查:对初步怀疑心身疾病者,主要有以下心理检查。①晤谈:主要了解患者就诊动机、有关心理障碍的主诉、性格特点、患者的心理社会背景、人际关系等。②心理测验法:常用的心理测试量表有90项症状清单(SCL-90)、抑郁自评量表(SDS)、焦虑自评量表(SAS)。③心理生理学检查法:在给予心理负荷刺激后,记录患者躯体对刺激的反应。
(4)综合分析:综合各方面资料做出诊断。
425.心身疾病的诊断原则有哪些?
(1)存在某些心理社会因素,并明确其与躯体症状的关系。
(2)躯体症状有明确的器质性病变,或存在病理生理学变化。
(3)排除神经症或精神病。
426.如何诊断焦虑症?
需要符合以下四条标准。
(1)症状标准:①符合神经症的诊断标准。②以持续的原发性焦虑症状为主,并符合以下2项:经常或持续的无明确对象及固定内容的恐惧或提心吊胆;伴自主神经症状或运动性不安。
(2)严重标准:社会功能受损,患者感觉痛苦。
(3)病程标准:符合症状标准已6个月。
(4)排除标准:排除高血压、冠心病等躯体疾病继发的焦虑;排除药物引起的焦虑以及强迫症、恐惧症、疑病症、抑郁症伴发的焦虑。
427.如何诊断抑郁症?
需要符合以下四条标准。
(1)症状标准:以心境低落为主,至少有以下4项。①兴趣丧失,无愉快感;②精神减退或疲乏感;③精神运动性迟滞或激越;④自我评价过低,自责或有内疚感;⑤联想困难或自觉思考能力下降;⑥反复出现想死的念头或有自杀、自伤行为;⑦睡眠障碍,如失眠、早醒或睡眠过多;⑧食欲减退或体重明显减轻;⑨性欲减退。
(2)严重标准:社会功能受损,给本人造成痛苦或不良后果。
(3)病程标准:①符合症状标准和严重标准至少已持续2周。②可存在某些分裂性症状,但不符合分裂症的诊断。若同时符合分裂症的症状标准,在分裂症状缓解后,满足抑郁发作标准至少2周。
(4)排除标准:排除器质性精神障碍,或精神活性物质和非成瘾物质所致抑郁。
428.如何早期诊断焦虑与抑郁?
根据焦虑、抑郁症状与疾病的关系,存在两种诊断标准:①伴发焦虑、抑郁症状的诊断:符合症状标准和(或)焦虑、抑郁情绪量表测量达到评分标准便可明确患者伴发焦虑和(或)抑郁症状。②合并焦虑症、抑郁症:需严格符合焦虑症、抑郁症的诊断标准。
429.门诊如何识别心理因素引起的心血管症状?
(1)安静条件下持续存在胸痛、疲乏、失眠(包括入睡困难、易醒)。
(2)反复因躯体症状就诊,但客观检查无异常。
(3)客观检查(如心电图、冠状动脉造影、平板运动试验等)存在轻度异常,但患者自觉症状严重,症状严重程度和客观检查结果明显不符。
(4)心血管诊断明确,介入或冠脉搭桥手术治疗后客观证据显示躯体功能恢复良好,但患者临床症状频繁发作。
(5)长期担心、怀疑患病而没有得到妥善治疗者。
(6)心脏重症监护病房的住院患者。
(7)症状出现与重大生活事件有关。
(二)心理现象的评价
430.如何对心理情绪应激进行分级?
心理应激是指对人体造成伤害的心理因素,常可分为7个等级:1级表现为不高兴;2级出现烦躁和忙乱;3级发生轻度争吵;4级中度争吵,音量提高;5级大声争吵,紧握拳头;6级极度愤怒,拍桌子,几乎失控;7级狂怒,完全失控,乱扔东西,伤害他人或自伤。凡是≥3级就成为有害的心理应激,≥5级的激怒可能引起急性心肌梗死、出血性脑卒中等严重心脑血管事件。
431.如何养成健康的性格?
不良的性格对大脑、内脏及其他器官产生危害,有意识地养成健康的性格将有助于提高生活质量,降低心身疾病的发病率。健康的性格可以理解为生活达到一种除物质满足后的高生活水准,能使生活变得更优质,其特质可以概括为以下8点。①务实性:积极面对现实。②理智性:办事凭理智、稳重,能听从合理的建议,能够做出决定并乐于承担决定可能带来的一切后果。③仁爱性:能够从爱自己的配偶、孩子、亲戚、朋友中得到乐趣。④自控性:能够有尺度地控制自己的情绪。⑤规划性:不断学习和培养情趣,必要时为长远利益放弃眼前利益。⑥敬业性:懂得休息、善于享受闲暇的人才能把工作做好。⑦趣乐性:在工作和生活中追求趣味和生活品质,做自己喜欢的工作,不见异思迁,谨慎对待调动工作。⑧对小孩子宽容,对他人宽容和谅解。每个人的性格都不是完美的,但我们应该试着去培养、去完善,提高我们的生活质量,让生活散发温柔。
432.非精神科医师在处理精神问题时要注意的问题有哪些?
处理时要注意以下两方面:法律规定能够处理和专业能力能够处理。法律规定取得医师资格的综合医院医师,可以进行除重型精神病之外的精神疾病的诊断和治疗,但不能出具精神疾病的医学诊断证明。有些精神疾病非专业医师很难处理,如人格障碍、性心理障碍、儿童特有的心理发育障碍等。
四、干预与预防
(一)高血压的心理干预
433.如何干预心理应激引起的高血压?
完整的生活方式干预可预防和改善心血管疾病的预后,主要包括应激处理和心理治疗。对临界高血压或轻型高血压,早期进行行为和心理干预有降压效果。①行为治疗:常见的疗法有系统脱敏疗法、暴露或冲击疗法、厌恶疗法、标记奖励法、示范疗法、理性情绪疗法、行为认知疗法等。②心理咨询:通过心理咨询帮患者建立战胜疾病的信心和决心,使其更好地适应社会和家庭生活,减少心理应激引起的血压升高。③松弛疗法:虽然有不同模式的松弛疗法,但其共同特点是排除杂念、全身放松、深慢呼吸、反复训练,长期训练可降低外周交感神经活动的张力,起到降压的效果。④运动疗法:轻度高血压可通过耐力性运动训练或有氧运动训练降低血压。⑤环境治疗:避免不良的环境,消除心理应激的心理基础,减少因环境导致的心理应激引起的神经-内分泌紊乱,从病理生理方面改进高血压的防治。
434.高血压患者如何自我进行心理辅助治疗?
社会心理因素是导致高血压的重要因素,因此除了用药外还应采取心理治疗。目前国外盛行的心理治疗方法是放松训练,包括呼吸放松和想象放松。此外,我国传统的气功、太极拳以及书法等都有练意练气、强壮活血、健身的作用。通过以上方法帮助患者镇静,从而使血压保持稳定。
(二)冠心病的心理干预
435.对住院冠心病患者进行心理干预的效果如何?
冠心病作为一种身心疾病,其发生发展及预后各个环节均与心理社会因素有一定联系。对冠心病患者进行系统、正规的心理干预治疗必将影响疾病的长期预后,对住院患者,医护人员应积极与患者沟通交流,进行系统的心理干预。研究用汉密尔顿抑郁量表(HAMD)、汉密尔顿焦虑量表(HAMA)及生活质量综合评定问卷进行评价,发现3个月后干预组患者的HAMD和HAMA总分显著低于对照组,干预组的焦虑抑郁情绪分布亦明显优于对照组。说明对冠心病患者进行积极有效的心理干预,能减轻患者因疾病产生的焦虑、抑郁情绪,提高其心理健康水平,与单纯内科治疗相比较,此综合治疗可显著改善冠心病患者的心理状态。
436.怎样对冠心病患者进行情志疏导?
冠心病是心理疾病,负向性格及行为可诱发和加重疾病的发作,结合我国传统医学的情志疗法,可促使其心神状况向健康方向发展。早在《素问-阴阳应象大论》和《素问-五运行大论》中都提到“怒伤肝,悲胜怒”、“喜伤心,恐胜喜”、“思伤脾,怒胜思”、“忧伤肺,喜胜忧”、“恐伤肾,思胜恐”的五志相胜疗法。“善医者,必先医其心,而后医其身”,传统医学主张身心同治。在生活上,要注重加强自身内涵修养,冷静勿急躁,起居宜有节,多听轻松欢快的音乐。每日安静平躺20~30min,舒缓全身肌肉,并口中默念放松,给自己心理暗示。长此以往,可收到较好的效果。
437.冠心病患者如何进行自我心理行为干预?
首先要从生活习惯干预开始,合理膳食、适当运动、戒烟戒酒、心理平衡,保持心态平和,进行正规的心理咨询,及时化解心理应激的源头,必要时可用药物缓解抑郁或焦虑,避免不良情绪应激加重冠心病的病情。
438.改变A型性格可以预防冠心病吗?
研究表明冠心病患者中A型性格的人冠状动脉病变严重得多。随着A型性格与冠心病关系的明朗,有人甚至认为它能预告某人在今后10年或20年内是否会患冠心病,并且能通过性格矫正与改变,减少罹患冠心病的可能性。
(三)纠正不良人格特质
439.如何帮助患者改造A型性格?
俗话说,江山易改、本性难移,性格的形成与成长的环境、个人的经历有着密不可分的关系,一旦性格定型则较难更改,但并不是说不能更改。面对A型性格的患者,我们应该根据患者具体A型性格的优点和缺点来扬长避短,主要是:①充分认识A型性格的危害性,树立坚强的信心,认识性格是可以改变的,不能因为自己是A型性格或已经患冠心病就垂头丧气或失去信心。②要懂得放松,注意自己的行为,谈话中避免露出心烦意乱的神态。③多培养一些兴趣爱好,使紧张的思想和肌肉得到休息。④要建立良好的人际关系,结交几个知心朋友,交流感受和心得,与同事和朋友愉快相处。⑤戒狂妄自大,要正确估计自己,不要大权独揽、好高骛远。⑥戒疲于奔命,要劳逸有度。⑦戒暴跳如雷,要学会心平气和。⑧要多与B型性格的人交往,为改变自己的性格做榜样。
440.A型性格患者如何自我干预治疗?
基本要领是:心静、体松、气和、动静结合、循序渐进。关键要长期坚持,练气功是A型性格患者很好的选择,每天1~2次,每次30min,保持心境平和,从而避免心理应激所导致的高血压。
441.如何避免医源性精神障碍?
根据医源性精神障碍产生的原因,可通过以下两方面进行避免:①加强卫生宣教,提高人民群众对医学常识的了解。②临床医生要懂得、善于跟患者沟通,详细解释疾病的影响和预后,尽量减少患者不必要的精神负担。
442.如何对心脏神经官能症进行干预?
以心理治疗为主,药物治疗为辅。主要对患者进行心理疏导,排除不良情绪,取得患者的信任,耐心解释疾病的预后,避免产生不必要的思想包袱,若患者合并焦虑、抑郁,可适当给予抗焦虑、抗抑郁的药物。另外,应当鼓励患者多进行有氧运动,及时调整心态,保持心态平和。
(四)心身疾病的预防
443.心身疾病的预防有何意义?
心身疾病是心理社会因素和生物因素综合作用的结果,心理社会因素需要很长时间才能引起疾病,早期预防有害因素可明显降低心身疾病的患病危险。
444.应从哪些方面预防心身疾病?
(1)个人预防:①注意培养健全的人格,虽然人格的形成与周围环境有密切关系,但心理学家认为人们可以通过努力进一步完善自己的人格;②建立良好的人际关系,获得社会支持力量;③提高对周围环境的适应能力、应变能力,减少突发事件对心理的创伤;④加强体育锻炼,增强身体素质,运动可以改善心情,是非常好的预防措施。
(2)社会预防:广义上来说,心身疾病是一种社会疾病,需要社会各界的关注。①纵向预防:社会各界应重视青少年不同年龄阶段的心理卫生,家庭和学校是青少年成长的重要场所,对青少年人格的形成与发展起重要意义。②横向社会预防:各种职业具有各自特色的作业环境,与劳动条件构成应激源,影响人们的健康,因此社会各界应根据本行业的特点按照心理卫生原则来安排工作,这样不仅能减少心身疾病的发生,还可以提高工作效率。
(靳国青 郭小梅)
参考文献
[1] Chida Y,Steptoe A. The association of anger and hostility with future coronary heart disease:a metaanalytic review of prospective evidence. J Am Coll Cardiol,2009,53(11):947-949
[2]于海云,于春荣.冠心病患者与A型性格特征分析.心血管康复医学杂志,2006,15(2):109-110
[3]范修云,陈雨娜.心理干预对不稳定型心绞痛伴抑郁症的疗效.实用医学杂志,2007,23(17):2686-2687
[4]吴学森,龚庆珍.心理干预对不稳定型心绞痛伴抑郁症的疗效观察.中原医刊,2007,34(20):67
[5]张雷.冠心病患者的心理特点及心理治疗.中国初级卫生保健,2005,19(11):65
[6]刘娟,郑一梅.影响冠心病患者健康行为的调查与分析.现代护理,2007,13(19):1795-1797
[7]何金彩.人的心理//姜乾金主编.医学心理学.北京:人民卫生出版社,2005:32-58
[8]吴爱琴.心理应激//姜乾金主编.医学心理学.北京:人民卫生出版社,2005:82-106
[9]钱明.临床心身问题//姜乾金主编.医学心理学.北京:人民卫生出版社,2005:204-213
[10]孙剑.应激//张理义主编.临床心理学.北京:人民军医出版社,2003:71-82
[11]邵亚琴.心身疾病的诊断和治疗//张理义主编.临床心理学.北京:人民军医出版社,2003:282-286
[12]耿庆山,郑伊颖.应激与高血压病研究近况//胡大一,于欣主编.双心医学.武汉:华中科技大学出版社,2008:12-17
[13]杨菊贤,殷兆芳.应激与冠心病//胡大一,于欣主编.双心医学.武汉:华中科技大学出版社,2008:18-23
[14]黄若文,任延平.高血压与心理障碍的共病问题//胡大一,于欣主编.双心医学.武汉:华中科技大学出版社,2008:89-93
[15]马文林,胡大一.急性冠脉综合征伴发焦虑和抑郁的早期识别及干预//胡大一,于欣主编.双心医学.武汉:华中科技大学出版社,2008:94-98
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。
















