(一)病毒与流行病学
1.病毒学特点 丙型肝炎病毒(hepatitis C virus,HCV)是有脂质外膜的单正链RNA病毒,属黄病毒科。迄今尚未在电镜下直接观察到HC病毒颗粒,只是在一些实验标本中看到类似的HCV样毒粒,其模式图见图4-3。
(1)基因组与编码蛋白:HCV基因组由9 500个核苷酸组成。两端为非编码区(UTR),5′端340个、3′端40~60个核苷酸,高度保守。其间有一个很长的ORF,基因结构从5′开始依次是:编码核壳蛋白的C区、外膜蛋白的E1区和E2区,然后是编码非结构蛋白的NS2、NS3、NS4A和4B、NS5A和5B区。合成约3 010个氨基酸前体多蛋白,在细胞和病毒蛋白酶作用下裂解为各个结构蛋白(C和E)和功能蛋白(NS2~NS5)。
5′非编码区含基因组起始复制和转译的顺式作用信号,是全基因组最保守的区段,可作为诊断PCR的扩增区。

图4-3 HCV病毒颗粒模式图
HCV是有外膜(E蛋白gP35)和核壳(C蛋白P22)的单链RNA病毒,推想为33~50nm的病毒颗粒(骆抗先.乙型肝炎基础和临床.3版.北京:人民卫生出版社,2006.)
E基因区是全基因组变异最大的区段,分为E1和E2区。E2区产物与脂质共同组成高糖化的外膜,疏水性高,难以成为免疫应答的抗原。E2区含2个高度区(HVR),在免疫系统的选择压力下,可发生快速突变。其中可能有产生中和抗体的抗原决定簇,因易变异而可免疫逃逸,导致HCV的持续感染。
C基因最保守,含CD81结合位点,CD81可能是CHV传染的细胞受体,但病毒的侵入机制并未完全阐明。编码的核壳蛋白约189个氨基酸,结合于病毒基因组形成核心。核壳蛋白富含碱性氨基酸,亲水性高,抗原性强,具有多种功能:可作为转录因子;与细胞蛋白相互作用;抑制肝细胞凋亡,故与癌变相关。
非结构蛋白(NS3)含加工HCV前体蛋白的丝氨酸蛋白酶,使各NS蛋白解离,还具有RNA螺旋酶的功能。在非结构蛋白中以NS3的同源性较高、抗原性也较强。NS3蛋白,NS4蛋白含蛋白酶的辅助因子,促使大片段的HCV前体转换为结构蛋白。NS5A可能与干扰素敏感性相关;NS5B是病毒复制的RNA聚合酶。
(2)相似株:体内每日可产生108~1012拷贝的HCV,又被迅速清除,转换半数值(T1/2)2.7h,因其快速复制,RNA聚合酶无校正能力,故HCV是高度异质性病毒。每一个例任一时间感染的都是相近的毒株群体(相似株或准种),nt同源性91%~99%。
基因差异难以引起宿主有效的中和和免疫应答,感染易慢性化,阻碍了疫苗的发展,也影响抗病毒治疗的效果。
(3)基因型:HCV在持续的传染过程中易发生变异,在进化中发展了不同的基因型(nt同源性66%~69%)和亚型(nt同源性77%~80%)。
迄今至少已鉴定出6个主要基因型和10多个亚型。有些基因型(1a、2a、2b)呈世界性分布。在我国大陆地区以1b型占最大优势,南方1b型占90%以上,少数是2a型;北方2a型占46%~70%;其他基因型罕见。作为血清学诊断,C区的和NS3区的抗体出现较早而消失较迟,检出率最高。
2.传染机制 HCV的靶细胞是肝细胞和B淋巴细胞,经内吞饮进入细胞,成为无包裹的基因组RNA。然后进入细胞转译机构,蛋白裂解和转译起始发生在内质网中,形成细胞内膜性结构的复制复合体,似为RNA复制的平台。复制过程的主要步骤都发生在宿主细胞的胞质中,见图4-4。

图4-4 丙型肝炎病毒的复制周期示意图
HCV经内吞饮进入肝细胞,基因组RNA进入细胞转译机构,蛋白裂解和转译起始发生在内质网中,形成细胞内膜结构的复制复合体。先合成负链RNA,以此作为模板转录子代RNA基因组,最后包装成完整的病毒颗粒释放
(引自:骆抗先.乙型肝炎基础和临床.3版.北京:人民卫生出版社,2006.)
3.免疫应答 抗外膜蛋白的中和抗体因迅速病毒逃逸未获得保护;而特异性T细胞应答与HCV感染结局密切相关,由广泛和强烈的IFN-γ型CTL清除病毒;CD4细胞也起重要的调节作用。
HCV也无致细胞病变性,也通过CTL诱导细胞病变和清除病毒。HCV持续感染由于病毒特异T细胞活性低,以寡克隆增殖,产生IFN-γ也少。抗病毒T细胞应答低效的机制可因病毒逃逸性变异、细胞因子表现型偏移(IL-10)、出现调节或抑制性T细胞、免疫无反应性、树突状细胞功能低下以及宿主/环境的因素。
4.流行病学 估计全球有1.7亿(3%)人口感染HCV。我国也是地方流行区,有慢性HCV感染3.2%(0.9%~5.0%),约3 000万人。
我国当前就诊的病例大多数在10年前由输血引起,过去95%以上的输血后肝炎是丙型病毒性肝炎。20世纪90年代初期河北省固安县因单采血浆、回输红细胞过程中污染而在献血员中发生HCV感染的暴发流行,15 000人中约有2 600人感染发病。当年发生类似情况可能不是个别的。近年来严格输血管理和限制输血,新发生的病例已经很少。HBV经性接触和母婴传播常由于黏膜暴露于血液或含血的体液,HCV经性接触和母婴传播都远不及HBV重要。
目前的高危性主要是静脉毒瘾,年感染率约10%。贫穷和低教育人群中也有较高流行率,直接皮肤黏膜暴露是最有效的传播方式。有些病例未能查明感染来源,可能由隐匿的肠胃道外感染。
(二)HCV与HBV混合感染的相互影响
1.混合感染发生情况 因HBV与HCV都由肠胃道外传播,可由相同的途径发生同时感染,或其一(急性)重叠于另一(慢性)感染。两者混合感染的流行率为10%~15%,慢性丙型病毒性肝炎中可有约10%病例混合HBsAg(-)的HBV隐匿性感染。
过去接受输血或血制品CHB病中,重叠HCV感染的发生率很高,以输冻干血浆者最高,输血次之,输白蛋白者最低。
静脉毒瘾者是HCV感染的高危人群,感染率高达50%~90%。昆明的一个调查在171例毒瘾者中有140例(82%)HCV感染。该人群血清HBV标志物(+)者58.5%,HBV标志物(+)者中抗HCV阳性率92%,提示两种病毒在同一人群的传播有密切联系(杨永芳,等.中华实验和临床病毒学杂志,1994,8:封4)。
在一般人群中HBV感染者中检出抗HCV、或在HCV感染者中检出HBsAg,为1%~5%。
2.病毒间的相互效应 HCV和HBV相互抑制对方的复制活性,见表4-3。
表4-3 HCV和HBV对病毒复制的相互抑制作用

数据来自:Sagnell E,et al.Hepatology,2000.
(1)HCV对HBV:体外HCV核壳蛋白可损害HBV的聚合酶活性(SpuadritoG,et al.Am J Gastroenterol,2002,97:1518),故HCV可抑制HBV复制,在HBV/HCV混合感染的病人中血清HBV滴度降低。
CHB重叠急性HC,血清HBV-DNA暂时受抑制,当HCV感染缓解时HBV-DNA水平又上升。
HCV抑制HBV的抗原表达。检出抗HCV的慢性乙型肝病大多HBsAg(-)。混合感染虽存在低水平的HBV血症,常规的酶免疫测定(EIA)可能HBsAg(-);约1/4混合感染的慢性HCV肝病中以HBcAb为HBV感染的惟一标志物。
在单一的HBV感染、HBV混合HDV感染、HBV混合HCV感染和3种病毒混合感染的病人中,HBsAg的年清除率依次增高,在相互抑制作用中,HCV最强;三重感染中HDV对HCV的不利影响也显著。
(2)HBV对HCV:慢性HCV感染重叠HBV,HBV将强烈和持续抑制HCV,使多数病例血清HCV-RNA转为阴性。慢性混合感染中HBV也使HCV复制降低,HCV-RNA检出率(44%)显著低于单一HCV感染的病例(98%)(Mathurin P,et al.J Viral Hepat,2000,7:15)。
如HCV与HBsAg(-)的HBV变异株混合感染则是另一种情况,实验表明混合感染变异的HBV比单一HCV感染增加HCV-RNA复制量的5倍(Uchida T,et al.J Mld virol,1997,52:399),变异HBV可能增强肝内HCV复制。
3.病变方面的相互效应
(1)HCV取代HBV:有些CHB病人重叠感染HCV后,HBV复制静止,甚至携带状态结束,但ALT依然升高,提示HCV已取代HBV成为肝炎持续的病原,新开始HCV感染,对肝炎的活动性更为重要,大多数ALT继续异常,病变继续,甚至恶化。
(2)慢性HBV感染重叠HCV:AsC重叠HCV感染可激活原有静息的病变;原来已趋稳定的CHB重叠HCV后病变活动,并加速进展。慢性HBV感染如有HCV重叠常表现为急性黄疸型肝炎,失代偿可达35%、肝衰竭约10%。
HC病变大多较轻,单一的HCV感染引起急性重型肝炎的很少,而暴发性HB中混合HCV的可超过10%,HCV可能是HB加重的因素之一。但在HDV的地方流行区,混合HCV感染引起的急性重型肝炎,远不如混合HDV感染发生的急性重型肝炎多。
(3)慢性HCV感染重叠HBV:HBV重叠于慢性HCV感染可发生重度临床过程,近30%的病例表现为急性重度肝炎;而单一急性HBV感染、或慢性HC急性活动都少有重度表现。
4.混合感染与肝细胞癌(HCC) 慢性HBV感染与HCC相关,慢HCV感染也与HCC相关。当前在我国HBV感染是发生HCC的主要高危因素,HCC病人中检出HBV标志物的可达70%~90%;而可检出血清抗HCV的不到10%,但有可能继续增长。
HBV和HCV感染作为HCC的高危因素,主要经由肝硬化发展。肝硬化病例中HCC年发生率约3%。HBsAg(+)抗HCV(+)的病例发生率最高。分析相关的因素是:年龄>59岁、酗酒、较长时期的肝硬化、AFP>20ng/ml和HBV/HCV双重感染。
混合感染与HCC的发生,见表4-4,是相加或协同作用。
表4-4 HBV及/HCV与HCC发生的关系
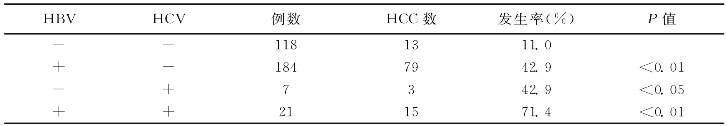
[引自:(江苏启东的资料)叶本法,等.中华流行病杂志,1994.经简化]
5.抗病毒治疗效应 IFN-α和利巴韦林(病毒唑、三氮唑核苷)联合是对慢性丙型病毒性肝炎的标准治疗。HBV与HCV混合感染对IFN-α较不敏感,即使清除其一,病变将继续存在,甚至因失去对另一病毒的抑制作用可使肝炎加重。较大剂量和较长疗程可有较多病例获得持续效应。
应用聚乙二醇干扰素(PEG-IFN)派罗欣180μg,每周1次,联合利巴韦林1 000~1 200 mg,每日2次,治疗24~48周,随访24周,治疗慢性丙型病毒性肝炎取得了良好效果,而且患者有较好的耐受性。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。














