放射治疗是宫颈癌的主要治疗手段,适应范围广,各期均可应用,疗效好。
宫颈癌规范的放射治疗是体外照射联合腔内照射。腔内照射主要照射宫颈癌的原发区域,体外照射主要照射宫颈癌的盆腔蔓延和转移区域。2006 年FIGO对分期为ⅡB~ⅣA的宫颈癌提出临床治疗指南(表14-3-4)。
1.放射野的确定
(1)盆腔矩形野界限(图14-3-2)。
①上界:LS上缘水平。
②下界:闭孔下缘(ⅢA期患者除外)。
③外界:在真骨盆最宽处外1.5~2.0 cm。
(2)四野箱式界限(图14-3-3):2006年FIGO推荐前后界根据不同患者具体肿瘤情况而定。
①上下界:与盆腔矩形野相同。
②前界:耻骨联合前缘。
表14-3-4 2006年FIGO宫颈癌ⅡB~ⅣA期临床治疗指南


图14-3-2 盆腔大野模示图
A.一般盆腔大野照射;B.去掉大野两上角以减少照射体积;C.去掉大野四角以减少照射体积;D.改成六边形大野以减少照射体积
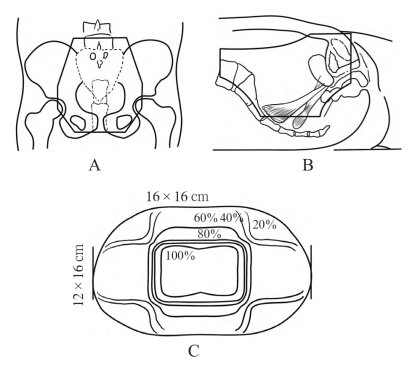
图14-3-3 盆腔盒式体外照射
A.盆腔照射;B.盆腔侧野;C.6 mvx线盆腔盒式照射剂量曲线
③后界:包括全部骶骨。
(3)盆腔六边形野界限或延伸野(图14-3-4)。
①上界:L3~4水平。
②下界:闭孔下缘(ⅢA期患者除外)。
③外界:在真骨盆最宽处外1.5~2.0 cm。

图14-3-4 盆腔六边形野界限或延伸野
有文献报道:盆腔野上界在L5~S1,38.7%髂总分叉淋巴结和98.9%腹主动脉旁淋巴结漏照。如放射野上界在L3~4,包括全部髂总分叉淋巴结和部分腹主动脉旁淋巴结。
2006年FIGO推荐:放射野范围由触诊和CT扫描确定的肿瘤边界+2 cm边缘。
2.常规分割 每日1次,每次DT 1.8~2 Gy,每周5次,每周剂量DT 10 Gy。
3.射线能量选择 采用前后对穿照射应用高能X射线(防护要求高),四野箱式照射或多野等中心照射,可以采用6MVX射线。
4.放疗技术 放疗技术随着计算机技术和医学影像技术的发展,从最初手工划线的源皮距照射,发展到目前的精确放射治疗,经历了等中心照射、适形照射(3DCRT)、调强照射(IMRT)和图像引导调强照射(IGRT)的历程。适形放射治疗(conformal radiation therapy)是使高剂量区分布的形状在三维方向上与病变(靶区)的形状一致。为达到剂量分布的三维适形,必须满足下述的必要条件:①在照射方向上,照射野的形状必须与病变(靶区)的形状一致;②要使靶区内及表面的剂量处处相等,必须要求每一个射野内诸点的输出剂量率能按要求的方式进行调整。满足上述两个必要条件的第一个条件的三维适形治疗(3DCRT)称之为经典(或狭义)适形治疗(classical conformal radiation therapy,CCRT);同时满足上述两个必要条件的三维适形治疗(3DCRT),称之为调强(或广义)适形放射治疗(intensity modulated radiation therapy,IMRT)。
在运用这些精确放疗时,临床大夫必须了解一些概念,GTV(gross tumor volume):密集肿瘤区,通过临床或影像检查可发现的肿瘤范围,包括转移的淋巴结和其他转移的病变。CTV(clinical target volume):临床靶区,指按一定的时间剂量模式给予一定剂量的肿瘤的临床灶(肿瘤区)、亚临床灶以及肿瘤可能侵犯的范围;PTV(planning target volume):计划靶区,为了在治疗过程中满足器官生理位移、患者移动、疗程中肿瘤的缩小、射野及摆位误差的需求而提出的一个静态的几何概念。宫颈癌的GTV应包括受侵的阴道、宫颈、子宫体、宫旁组织和转移淋巴结,因此,实施放疗计划时必须认真行妇科检查外,还需做CT、MR或PET-CT。对于宫颈、宫体和宫旁组织GTV的确定MR较临床检查、CT或超声检查更为准确,用于放疗计划的CT不能显示子宫体和宫颈的内部结构,对淋巴结转移的准确性MR与CT相当,侵犯阴道MR不如临床检查准确,需参考妇科检查情况。CTV包括GTV、宫旁、子宫体和阴道,对于阴道病变的勾画根据妇科检查,如阴道无肉眼可见病变,一般在宫颈下2 cm(阴道上1/3),如阴道上1/3可见病变,下界应至阴道1/2、如阴道下1/3以下可见病变,全阴道均在照射范围内。对于淋巴引流区的勾画,目前尚无统一的标准,Taylor等2005年利用MRI分析了宫颈癌与子宫内膜癌患者的淋巴结分布情况,入组20名患者,全部接受普通MRI扫描及注射超微氧化铁粒子(ultrasmall particles of iron oxide,USPIO)后MRI扫描,作者延盆腔血管外扩3mm、5mm、7mm、10mm和15mm,分析所得出的淋巴引流区对淋巴结的覆盖情况,分析结果显示除了最难覆盖的髂外外侧组和骶前组,盆腔血管外扩10mm可以覆盖100%的淋巴结,外扩7mm也可以覆盖超过95%的淋巴结,因此作者建议:盆腔血管外扩7mm,髂外血管对应外侧界向后与盆壁平行延伸至与髂内血管对应的外侧界,以覆盖闭孔组淋巴结,髂外动脉对应的边界沿髂腰肌向外扩10mm,以覆盖髂外外侧组淋巴结,骶骨向前外扩10mm,以覆盖骶前淋巴结。PTV是为保证CTV得到足量照射而设定的,因要考虑患者的生理位移、治疗中患者移动、疗程中肿瘤缩小、射野及摆位误差等因素,目前也没统一标准,Ahmed等2004年报道了他们的研究结果,作者将CTV分为原发肿瘤CTV和淋巴结区CTV,原发肿瘤CTV包括原发肿瘤GTV、子宫、子宫旁组织和阴道上1/3,淋巴结区CTV包括淋巴结GTV和非区域淋巴结,原发肿瘤CTV周围外放15mm边界,淋巴结区CTV周围外放10mm扩建PTV,对周围重要器官产生更全面的保护作用。Ahamad等2005年 对10例全宫术后患者进行分析CTV包括阴道CTV和区域淋巴结CTV,以外放5~10mm形成PTVA、PTVB、PTVC,处方剂量给与97%PTV45GY,通过DVH图比较IMRT与两野、四野适形放疗对受照器官的保护,结果显示IMRT较两野、四野适形放疗小肠、直肠和膀胱受量均减少,边缘越大,正常组织受照体积减少的越少。
5.治疗时间 Girinsky(1993)报道:如果治疗总时间超过52天,局部控制率和生存率每日减少1%;Petereit(1995)报道:治疗总时间<55天的局部控制率为87%,≥55天为72%(P=0.006),5年生存率分别为65%和54% (P=0.03)。
2006年FIGO推荐:总治疗时间:6~7周。
6.总量 DT45~50 Gy(30 Gy后分野照射);每次量:DT 1.8~2.0 Gy;每周5次,腔内治疗当日一般不给体外照射。
2006年FIGO推荐:体外加腔内照射剂量,A 点85~90 Gy,B点55~60 Gy。
7.体外照射剂量参考点 多年来均以“A”点为宫颈癌腔内照射量的计算点。“B”点为宫颈癌体外照射量的计算点。
A点:放射源末端上2 cm,外2 cm。B点:放射源末端上2 cm,外5 cm(相当于A点外3 cm)。F1etcher 1980年提出了淋巴区梯形定位法:从耻骨联合上缘中点至S1~2中点连线的中点平行向两侧延伸6 cm,此点为髂外淋巴区域。在L4前中点平行向两侧延伸2 cm,此点为腹主动脉旁淋巴区域。髂外区与腹主动脉旁区联线的中点为髂总淋巴区(图14-3-5)。
Chassagne等提出:以髋臼上缘最高点作一平行线与髋臼外缘的垂直线交叉为盆壁参考点,代表宫旁组织盆壁端及闭孔淋巴结的区域(图14-3-6)。

图14-3-5 Fletcher梯形淋巴区定位法

图14-3-6 Chassagne宫旁盆壁定位法
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。














