【指南概述】
心房颤动(简称房颤,atrial fibrillation,AF)是临床上常见的具有临床意义的心律失常之一,90%的心房颤动患者是由多种器质性疾病引起,如风湿性心脏病、冠心病等。目前有关心房颤动的机制尚未清楚。不同类型的房颤,不同疾病所致的房颤,其形成的电生理机制可能不同,如房内局灶性异常兴奋、房内折返、心脏协调中心失常、房颤电重构、基因突变等。
中国的房颤总患病率为0.77%,根据中国标准人口构成校正后为0.61%。房颤虽不即刻导致生命危险,但可造成程度不同的症状及血流动力学障碍,尤其伴有明显器质性心脏病时可能使心脏功能恶化,出现低血压、休克或心力衰竭(心衰)加重。在有危险因素的患者中易发生血栓栓塞。房颤的最重要也是危害最大的并发症之一是脑卒中,多是缺血性脑卒中,胡大一等对中国房颤住院病例多中心对照研究结果显示住院病人房颤的脑卒中患病率达24.8%,且有明显随年龄增加趋势。
美国心脏病学会、美国心脏学会和欧洲心脏病学会(ACC/AHA/ESC)联合发布了2006年心房颤动指南,该版指南是在2001年房颤指南的基础上,结合近期发表的大量大规模临床试验证据而修订完成。这两次指南之间关于心房颤动防治的最重要进展和临床试验的新证据主要有两个方面:AFFIRM试验研究评价了对慢性心房颤动患者复律与控制心室率两个策略对预后的影响;射频消融根治AF的进一步探索。新指南第一次确立了导管消融在房颤治疗中的地位,更改了抗凝的指征,同时在抗心律失常药物的使用方面也有一些改动。
【指南进展】
1.抗凝策略 抗凝治疗对于房颤患者来说可以减少栓塞性卒中的风险。2006年新指南中更看重脑卒中的风险,并以其作为决定抗凝的标准,而不论患者是否是窦性心律。指南中提出了CHADS2(Cardiac Failure 1分,Hypertension 1分,Age≥75岁1分,Diabetes 1分,Stroke or TIA 2分)非瓣膜性房颤卒中风险评分表,将不同患者的卒中风险进行评估。并且将风险因素分为低危(女性、年龄65—74岁、冠状动脉疾病、甲状腺功能亢进)、中危(年龄≥75岁、心力衰竭、高血压、糖尿病、左心室射血分数≤0.35)和高危(既往卒中史、短暂脑缺血史、栓塞疾病史、二尖瓣狭窄、换瓣术后)。指出患者没有风险因素时,只需服用阿司匹林(81~325mg/d);当只具有一项中危因素时,可选择使用阿司匹林或者华法林;具有一项以上中危因素或具有任何高危因素时,则推荐使用华法林。使用华法林时国际正常化比率(INR)应维持在2.0~3.0,而换瓣术后的患者应维持在2.5以上。已接受抗凝治疗的患者应定期评估其抗凝需要以及抗凝药物的使用剂量。推荐开始每周检测INR,稳定后改为每月定期检测。虽然心房扑动的栓塞性疾病发生率要小于房颤,但在没有足够的证据以前,其抗凝治疗策略与房颤相同。
2.控制心室率还是复律 两个具有标志性意义的研究于2002年发布,分别为AFFIRM(the Atrial Fibrillation Follow-up Investigation of Rhythm Management)和RASE(The Rate Control versus Electrical Cardioversion for Persistent A trial Fibrillation)试验,结果发现心律控制策略(包括复律和抗心律失常药物治疗)并不比用药物(如钙离子阻滞药、β受体阻滞药和地高辛)控制心室率好。事实上,复律治疗的潜在利益已经被抗心律失常药物的副作用所削弱。因此根据试验结果在新的指南中认为心室率控制可能是更好的选择。特别对于一些年老的持续性房颤的患者指南推荐以控制心室率作为首选的初始治疗,而对于一些年轻的,孤立性房颤的患者,复律治疗可能更具优势。
在控制心室率的用药方面,新指南的分型更加适用于临床,分成了急症处理和慢性维持治疗。室率控制的目标是静息时为60~80/min,中等程度活动时为90~115/min。β受体阻滞药和非二氢砒啶类药物仍然是心室率控制的首选(I类推荐),地高辛则是心力衰竭伴房颤的首选,值得注意的是,新指南肯定了胺碘酮在控制心室率方面的作用,并在房颤伴旁道或者伴心力衰竭的患者中推荐使用(Ⅱa)。同时新的指南明确了房室结消融的指征,先前的指南认为当药物控制室率失败,才有房室结消融的指征,新的指南在此基础上添加了如果心室率没有被很好地控制或者患者不能耐受室率控制的药物,则可行房室结消融。可见新的指南更清楚的明确了房室结消融的可行性。
3.药物复律治疗 在新指南中药物的复律治疗基本与以往没有大的变动,对于发作小于等于7d的患者,多非利特、氟卡尼、伊布利特和普罗帕酮仍然是药物转复的Ia类推荐。发作大于7d的患者则推荐多非利特。地高辛和索他洛尔在房颤转复时可能有害,不建议应用。
4.房颤射频消融治疗地位的确立与展望 现在,消融技术已日趋成熟。因此,新指南第一次将导管消融治疗作为房颤患者的标准治疗手段。新指南将房颤消融治疗作为继药物治疗后的二线治疗手段,并指出无论是阵发性房颤还是持续性房颤,只要一种抗心律失常药物治疗失败,就可以进行导管消融治疗。对于不伴心脏疾病的房颤以及房颤伴有高血压或者冠状动脉疾病的患者,导管消融和胺碘酮治疗具有同等的地位。而从另一方面指南也提出了房颤射频消融治疗的长期效果尚缺少足够的资料,各项研究在房颤消融治疗的成功率和并发症发生率报道上可能因为患者因素、房颤的类型、随访时间、手术成功的标准以及技术方面的原因而差别很大。由于一些关键的细节如导管消融治疗的明确适应证,成功率,并发症的发生率还没有完全确定,因而房颤的导管消融治疗还需更进一步的发展。
5.2006年与2001年房颤治疗指南在室率和节律控制的比较 心房颤动是临床最常见的心律失常之一。心力衰竭和房颤由于有共同的危险因素和复杂的内在关系,所以两种疾病过程常同时存在并相互促进。房颤偶可引起心动过速性心肌病,大多发生于心功能障碍和心室率持续性增快的患者。对房颤患者的心室率控制,应使心室有足够的时间充盈,增加心排血量,从而有利于血流动力学改善。目前建议静息时室率控制在60~80/min,中度运动时控制在90~115/min。有症状的快速房颤患者需要紧急药物治疗,当患者有低血压、心绞痛或心力衰竭存在时可以考虑直接电转复。
(1)建议方面:与2001年房颤指南相比,在心室率控制治疗建议方面有不同。①强调了地高辛控制静息时房颤心室率的作用,地高辛和β受体阻滞药合用控制心室率是最好的选择;②房颤伴心力衰竭患者可以应用地高辛或胺碘酮控制心室率;③其他一些治疗措施无效果或禁忌时,静脉应用胺碘酮控制心室率也是有效的。增加内容:①房颤患者运动心室率过快时,应该控制运动时心室率水平;②当药物治疗效果不满意、有严重的药物不良反应或怀疑有心动过速性心肌病时,可以进行房室结消融起搏器治疗;③因为非二氢吡啶类钙拮抗药有负性肌力作用,不建议对失代偿期心力衰竭合并房颤患者应用;④洋地黄类药物或非二氢吡啶类钙拮抗药可以加快旁道的传导,使心室率过快,不建议对房颤伴预激综合征的患者应用;⑤增加了节律控制和心室率控制对比方面的内容,目前研究表明节律控制并不优于心室率控制。
(2)快速室率的血流动力学和临床后果:房室瓣适时关闭,避免反流及保持房室生理顺序性激动有益于心室充盈。房颤时心房生理功能丧失心室充盈量降低,心排血量减少。心房生理功能对正常心脏影响不明显,但老年人心脏舒张功能降低或高血压时,心排血量有赖于心房主动收缩,就可能引起临床心功能障碍征象,甚至出现明显心力衰竭。房颤合并预激综合征(WPW综合征)时心室率过快可以引起患者低血压、休克、心室颤动等。持续长时间快速房颤可以引起心动过速性心肌病。2006年指南强调了控制心室率的重要性:快速房颤患者需要紧急药物治疗。当出现低血压、心绞痛和心力衰竭时,应及时行电转复。房颤患者在心室率控制后心功能可以恢复,心动过速性心肌病在心室率控制后6个月可以逐渐恢复。
(3)合用药物控制心室率:2006年与2001年指南基本相似。合用药物控制房颤心室率时应注意避免发生缓慢心律失常。地高辛和β-受体阻滞药合用控制心室率会产生协同作用。一般来说,地高辛和β受体阻滞药对控制心室率的效果好于地高辛与钙拮抗药合用。地高辛和β受体阻滞药合用控制心室率是最好的选择。
(4)房颤合并WPW综合征的治疗:2006年与2001年指南基本相似。静脉β受体阻滞药、洋地黄、腺苷、利多卡因和非二氢吡啶类钙拮抗药禁用于房颤合并WPW综合征患者,因为这些药物使房室结前传受到抑制,可使心房激动经房室旁路前传加快,致心室率明显加快,产生严重血流动力学障碍,甚或诱发室性心动过速和(或)心室颤动。当房颤合并WPW综合征有血流动力学障碍时,及早电转复治疗是必要的。对于血流动力学稳定的患者,可以静脉应用胺碘酮和I型抗心律失常药物。2006年指南指出口服β受体阻滞药和钙拮抗药可以长期应用于房颤合并WPW综合征的患者,其原因是口服β受体阻滞药和钙拮抗药可以预防房颤发生,使患者发生快速心室率的机会减少。
(5)对同时有房颤和房扑患者的药物治疗:2006年指南增加了对同时有房颤和房扑患者药物治疗建议。房颤心室率控制很好的患者发生房扑时心室率可以变慢或变快。当用氟卡尼或普罗帕酮预防房颤复发时,可以发生这种情况,此时房扑可能会1︰1下传,导致非常快的心室率而引起血流动力学障碍。因此,应用氟卡尼或普罗帕酮预防阵发性房颤或房扑复发时,应常规同时服用减慢房室结传导的药物,或者应用导管消融预防房扑发生。
6.2006年与2001年房颤治疗指南在抗凝治疗方面的比较
(1)建议方面:2006年房颤指南与2001年房颤指南相比:强调对患者危险因素进行分层,根据危险分层选用抗血栓栓塞药物;强调了对高危患者应加强抗凝治疗,中低危患者可以选用抗凝药物或阿司匹林;阿司匹林有效剂量范围修改为81~325mg。
以下为2006年房颤指南新观点。
①有发生脑卒中危险的无机械瓣膜病患者,长期口服华法林且应维持INR在2.0~3.0之间。房颤患者发生脑卒中的高危因素是既往有血栓栓塞史,比如脑卒中或TIA史、全身栓塞和风湿性二尖瓣狭窄。
②华法林应用于多于一个中度危险因素的房颤患者,这些因素包括年龄≥75岁、高血压、心力衰竭、糖尿病。
③阿司匹林(81~325mg/d)应用于低危险度或对华法林禁忌的患者(2001年房颤指南推荐阿司匹林剂量为325mg/d)。
④置入机械瓣膜的患者,应该根据机械瓣膜的材料决定抗凝的强度,但INR至少维持在2.5以上(2001年房颤指南中机械瓣膜与生物瓣抗凝强度一致)。
⑤年龄≥75岁房颤患者有较高出血风险且对华法林无禁忌,INR值不能安全地维持在2.0~3.0时,可以把INR维持在2.0左右以预防缺血性脑卒中和全身栓塞(2001年房颤指南考虑出血风险建议INR<2.0)。
⑥PCI术前应停用华法林以避免引起穿刺部位出血,这时可以应用阿司匹林,但是在术后应尽可能及早再次应用华法林且INR调整在治疗范围。
⑦INR维持在2.0~3.0时仍发生缺血性脑卒中或全身血栓,可以增加一个抗血小板药物(阿司匹林或氯吡格雷)且把INR维持在3.0~3.5。
(2)房颤患者血栓栓塞的危险因素:2006年和2001年房颤指南均把脑卒中或TIA史、高龄、高血压史作为血栓栓塞的独立危险因素。但2006年房颤指南指出,女性和糖尿病在多数研究中是独立危险因素,但仍存在一定争议。临床心力衰竭和冠心病不作为独立危险因素。但超声心动图中左心室收缩功能障碍可以作为独立危险因素。
(3)心脏超声和危险因素分层:2006年和2001年房颤指南基本相似。经胸心动超声中重度左心室收缩功能不全、食管超声中左心房血栓、左心房或左心耳自发高密度显影回声、血流减慢和主动脉粥样硬化与脑卒中相关。食管超声是否发现左心房或左心耳血栓不能作为直接心脏转复的标准。在未抗凝的情况下,未发现血栓不表示心脏转复后不发生脑卒中。2006年房颤指南指出左心房直径和心内膜纤维钙化与血栓栓塞的关系不大。
7.2006年与2001年房颤治疗指南在房颤转复建议方面的比较 2006年房颤治疗指南对药物转复和电转复建议分别进行说明,而2001年指南把两者作为一个整体。2006年房颤指南增加了药物加强电转复成功率的建议。
(1)不同点:①奎尼丁不作为转复房颤有效的药物(2001年房颤指南奎尼丁建议级别为Ⅱb);②多非利特、胺碘酮、伊布利特为转复持续性(7d以上)房颤有效的药物(2001年指南有6种药物);③地高辛和索他洛尔不推荐应用于房颤转复(2001年指南认为转复效果差)。
(2)增加的内容:①不建议对地高辛中毒和低钾血症的患者行直流电复律;②无窦房结和房室结功能障碍、束支传导阻滞、QT间期延长、Brugada综合征和器质性心脏病的患者,在医院内证实药物安全的情况下可以在院外单次口服负荷剂量氟卡尼、普罗帕酮转复持续性房颤(兜里药片疗法,pill-inthe-pocket),在药物转复开始前给予β受体阻滞药或非二氢吡啶类钙拮抗药预防房扑发作时房室结快速传导;③在电转复前应用胺碘酮、氟卡尼、伊布利特、多非利特、普罗帕酮和索他洛尔可以增加电转复的成功率并预防房颤复发;④无器质性心脏病的孤立性房颤患者,在房颤转复后可以在院外用普罗帕酮和氟卡尼维持窦性心律;⑤索他洛尔在符合以下条件时可以在院外用于维持窦性心律,轻微或无心脏病、未校正QT间期<450ms、血清电解质正常及发生心律失常的可能性较小;⑥对于轻微或无左心房扩大的有症状房颤患者,可以选择导管消融治疗房颤。
8.其他 新指南有关于房颤的治疗中还提及了血管紧张素转换酶抑制药和他汀类的一些新发现。尤其一些特定的人群,如高血压、冠心病患者来说这两种药物可能可以作为房颤的一级预防以及维持窦性心律防止房颤复发的用药。
【指南菁华】
1.2006年指南中药物控制心室率的注意要点。
(1)洋地黄类药物:因为有更有效的药物,洋地黄类药物目前已经不作为控制快速房颤的一线药物,除非患者有心力衰竭或体力活动很少。地高辛可以降低静息时患者心室率4~21/min,但是不降低活动时心室率,β受体阻滞药可以很好控制活动时心室率。静脉应用毛花苷可以降低静息时房颤的心室率,但是对大多数患者而言,至少60 min才能发挥其治疗作用,且疗效持续时间小于6h。
(2)β受体阻滞药:房颤时控制心室率的一线药物,强调了β受体阻滞药可以很好的控制静息和活动时心室率。β受体阻滞药控制心室率要优于钙拮抗药。
(3)非二氢吡啶类钙拮抗药:因有负性肌力作用,应用于心力衰竭患者一定要慎重。非二氢吡啶类钙拮抗药是目前唯一证明有提高生活质量和运动耐量作用的药物。对支气管痉挛或阻塞性肺疾病患者,非二氢吡啶类钙拮抗药控制心室率效果优于β受体阻滞药。
(4)胺碘酮:强调了胺碘酮在控制心室率方面的作用,但是胺碘酮的一些不良反应使它成为二线药物。当严重疾病患者伴快速房颤且对常规药物治疗无效时,应用胺碘酮可能有效。但胺碘酮可能引起致命性毒性,如肺纤维化、肝损害和致心律失常作用。
(5)多非利特和伊布利特:多非利特和伊布利特对房扑和房颤转复是有效的,但对控制房颤的心室率却没有效果。
2.2006年指南中非药物控制心室率的注意要点。
(1)电转复:电转复仍用于快速房颤且血流动力学不稳定的情况下。
(2)起搏方式调整房室结传导:以平均心室率的频率行右心室起搏可以延长房室结不应期,产生隐匿性前向传导,消除较长和较短的心动周期。特别适用于药物治疗心室率较慢或变化较大的患者。
(3)房室结消融术:房室结消融术+永久性起搏器适用于药物治疗不能控制快速心室率或有严重药物不良反应的患者。
3.房颤时心室率控制和节律控制的选择。
(1)短期和长期治疗目标:患者房颤持续数周,首要的目标是抗凝和控制室率,随后应考虑恢复窦性心律。如心室率控制不能很好缓解症状,恢复窦性心律成为长期目标。当患者房颤引起低血压和心功能恶化时,应及早进行心脏转复。某些情况下,房颤是可逆的,如甲状腺功能亢进或心脏术后,治疗病因就可以恢复窦性心律。
(2)节律控制在病死率、住院率、脑卒中发生率方面并不优于室率控制。无论是电转复还是药物转复窦性心律,长期复发的比例很高。而且,维持窦性心律的患者,仍可能有无症状的房颤发作,无症状房颤的发作将会使患者再次陷入栓塞的危险中。此外,与用药物控制心室率比较,转复窦性心律后因房颤复发而经常要住院,会增加患者的精神负担及经济负担,使患者的生活质量下降。一般地说,持续性房颤的老年患者伴随有高血压和冠心病时,首先考虑心室率控制,但是对于年轻患者,特别是阵发性房颤患者,节律控制是一个较好的选择,药物治疗失败的患者可以考虑应用导管消融维持窦性心律。
(3)对心功能的影响:在治疗房颤的过程中,基础心脏病的发展、房颤复发时未完全控制心室率、抗心律失常药物毒性均可以使心功能恶化。心室率控制组和节律控制组对患者心功能的影响基本相同。
(4)对血栓栓子的影响:节律控制脑卒中发生率并没有明显低于室率控制+抗凝治疗。发生脑卒中的大部分患者未坚持服用抗凝药物或INR<2。节律控制发生脑卒中的患者中有1/3有房颤复发。对于可能发生脑卒中的高危患者,不论是心室率控制还是节律控制,均应服用抗凝药物。
(5)对病死率和住院率的影响:AFFIRM研究中,节律控制组总病死率有增高的趋势。在老年患者、心力衰竭患者和冠心病患者中病死率增高,但是即使校正这些因素后,病死率增高的趋势仍存在。进一步分析表明,可能是抗心律失常药物不良反应降低了窦性心律带来的益处。在节律控制组住院率也增加,大部分患者入院的目的是心脏转复。
4.2006年指南预防血栓栓塞的注意要点。
(1)房颤的流行病学和血栓栓塞Framingham的研究报道提示,房颤发病率随年龄增长而增高,60岁以上的人群中,其发病率可高达6%以上。我国心房纤颤流行病学调查结果显示,我国房颤的患病率约0.8%,其中男性患病率约0.9%,女性患病率约0.7%;35岁以下人群房颤的患病率0.1%,75岁以上为3%,80岁以上患病率可高达7.5%。房颤的主要并发症是血栓栓塞事件,其中危害最大的并发症是脑卒中,慢性房颤患者缺血性脑卒中年发生率为5%,房颤导致的脑卒中占全部脑卒中的10%~15%,房颤是脑卒中的独立危险因素。低危患者年脑卒中发生危险率为2%时,从口服抗凝治疗中获益不明显,高危患者年脑卒中发生危险率达6%,可从抗凝治疗中显著获益。
(2)房颤的危险分层和抗血栓栓塞药物的选用。
①高危因素:既往有缺血性脑卒中或体循环血栓栓塞史、二尖瓣狭窄、人工瓣膜。
②中危因素:年龄≥75岁、高血压、心力衰竭、EF≤35%、糖尿病。
③低危因素:女性、65≤年龄<74岁、冠心病、甲状腺功能亢进。
(3)围手术期抗血栓栓塞的替代治疗:在围手术期一般停用口服抗凝药物。对于机械瓣膜病患者,用普通肝素或低分子肝素替代华法林。无机械瓣膜病患者,术前1周停用华法林,考虑到出血的风险不应应用肝素治疗。术前准备时间超过1周的高危患者(脑卒中史、TIA或全身栓塞),应用普通肝素或低分子肝素。PCI术前应停用华法林以避免引起穿刺部位出血,这时可以应用阿司匹林,但是在术后应尽可能及早再次应用华法林且INR调整在治疗范围。
(4)房颤复律前后的抗血栓栓塞治疗:对于房颤发作时间<48h的患者,房颤转复前后根据患者发生血栓栓塞的危险性决定是否需要抗凝治疗;房颤发作时间<48h且血流动力学不稳定(如心绞痛、心肌梗死、休克或肺水肿)的患者,需要紧急房颤转复情况时,可以在转复前不用抗凝药物。对于房颤发作时间>48h或不清楚发作时间时,在房颤转复前3周和转复后4周应用抗凝药物且把INR维持在2.0~3.0;房颤发作时间>48h且需要紧急转复的患者食管超声检查未发现左心房或左心耳内有血栓,普通肝素静脉注射及持续滴注(目前低分子肝素的证据不多),把APTT维持在正常值的1.5~2.0倍,且口服抗凝药物(INR维持在2.0~3.0)至少4周。食管超声检查发现左心房或左心耳有血栓的患者,在房颤转复前3周和转复后4周应用抗凝药物且把INR维持2.0~3.0,在复律后延长抗凝治疗时间则更佳,因为其血栓栓塞危险比其他患者高(表20-1)。
表20-1 预防血栓栓塞的详细治疗方案
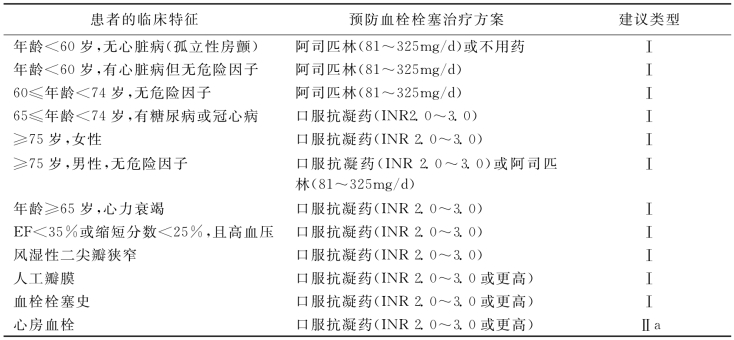
5.房颤患者抗凝的药物和非药物治疗。
(1)华法林的临床应用:华法林在预防脑卒中方面疗效显著,脑卒中发生率降低。INR值建议维持在2.0~3.0,在这个范围内可以发挥预防脑卒中最大疗效,也能避免出血并发症。INR值在1.6~2.5可以发挥80%的最大疗效。INR<2.0时脑卒中有所增加,INR<1.5则华法林几乎无效。INR>3.0时出血事件增加,>5.0时出血事件急剧增加。目前华法林的初始剂量推荐为2~3mg/d,需定期检测INR并根据INR值调整剂量,密切观察抗凝疗效及出血等不良反应。华法林治疗开始时至少每周测量1次INR,INR值稳定后每月测量1次。
华法林所致大出血是可以预防的,治疗中应注意以下几点:选择合适的剂量;在应用华法林的早期密切监测INR和出血情况;注意药物的相互作用和患者的其他危险因素。在治疗范围或升高时出血事件的处理:暂停用药,寻找原因,考虑合并用药因素;INR>4.0可用维生素K11.0~2.5mg口服,可在24h内使升高的INR迅速下降;如果发生危及生命的大出血,可立即使用维生素K120~50mg缓慢静注和输新鲜冰冻血浆或全血。凝血酶原复合物可很快降低INR,紧急情况下可考虑应用。在轻度出血的情况下,如皮下和牙龈出血等,无需停用华法林,但应及时复查并调整华法林的用量。出血的并发症最常出现于治疗的前3个月内,发生出血的危险因素有:年龄(>75岁),抗凝药物与抗血小板药物或非甾体类抗炎药合用,严重的肾脏或肝脏疾病,胃肠道出血史,脑血管或周围血管疾病,抗凝强度不稳定,饮酒及外伤和贫血等。
华法林的血药浓度与药物抗凝作用并不呈线性关系,尤其在用药的早期,通常需要24~72h才能达到抗凝治疗的效果,因而在急性血栓栓塞性疾病的早期,应该同时使用肝素和华法林,直至INR达到治疗目标(INR2.0~3.0)后再停止使用肝素,仅用华法林治疗。
(2)华法林与其他药物和食物的相互作用:阿司匹林、肝素、甲硝唑、西咪替丁、非甾体类抗炎药、广谱抗生素、右旋甲状腺片等可增强其抗凝作用。巴比妥类、卡马西平、维生素K1、抗癫 药、口服避孕药、肾上腺皮质激素等可减弱其抗凝作用。另外一些富含维生素K1的食物如绿叶蔬菜也可影响其抗凝强度。
药、口服避孕药、肾上腺皮质激素等可减弱其抗凝作用。另外一些富含维生素K1的食物如绿叶蔬菜也可影响其抗凝强度。
(3)阿司匹林的临床应用:阿司匹林可以提供中等预防脑卒中的疗效,可以使脑卒中发生率降低,阿司匹林的预防脑卒中的效果比华法林差。
(4)其他抗血小板药物:吲哚布芬与华法林相比,吲哚布芬缺血性脑卒中的发生率较高。ACTIVEW研究显示氯吡格雷+阿司匹林在预防脑卒中方面劣于华法林。
(5)抗凝药物和抗血小板药物合用:两者合用的适应证为有血栓栓塞的高危患者,包括机械瓣膜病、脑卒中史、明确冠心病或糖尿病。必要时需要通过调整抗凝强度(减少INR值)以减少出血风险。
(6)抗血栓栓塞的非药物治疗:左心耳切除术或左心耳封堵术可以作为不能耐受抗凝治疗患者的一种选择。但是其预防血栓栓塞的有效性和安全性仍需要大规模临床研究证实。
6.2006年指南房颤药物转复的注意要点。
(1)抗心律失常药物的分类,见表20-2。
表20-2 抗心律失常药物的分类

(2)抗心律失常药物在房颤转复方面治疗效果比较,见表20-3。
表20-3 房颤转复方面药物治疗效果

注:+为治疗有效,-为无效或不推荐使用,±为效果较差或研究较少
(3)药物转复房颤的注意要点:药物对新发房颤的转复效果较好,但是房颤超过24~48h后转复效果为中等,对持续性房颤的转复效果较差。一些药物有延迟效应,在开始治疗数天后才发生转复。
①胺碘酮:对新发房颤的转复效果不优于其他抗心律失常药物,但对于有器质性心脏病患者相对安全,特别是可以应用于对IC类抗心律失常药物有禁忌证的左心室功能不全的患者。胺碘酮的不良反应包括心率缓慢、低血压、视觉障碍、肺毒性、肝毒性、甲状腺功能异常、恶心、便秘,静脉应用可以产生静脉炎。
②多非利特:对发作时间超过1周的房颤转复效果良好,对于房扑的转复效果好于房颤。
③氟卡尼:对新发房颤的转复效果较好。不良反应常有转复过程中发生房扑导致室率过快或过慢。短暂的低血压和神经系统不良反应也可出现。氟卡尼避免应用于有潜在器质性心脏病的患者。
④伊布利特:对发作时间为数周的房颤转复效果较好,可以用于普罗帕酮或氟卡尼转复失败和转复过程再发房颤的患者。对房扑的转复效果好于房颤。在临床上有4%的患者会发生尖端扭转性室速(女性较男性更容易发生),因此复苏设备应该事先准备好,应用伊布利特后至少监护4h以上。伊布利特避免应用于EF值较低或心功能不全患者。在应用伊布利特前需要检查血钾和血镁。
⑤普罗帕酮:对新发房颤的转复效果较好。不良反应不常见,可以发生房扑、室性心律失常、室内传导阻滞、低血压和缓慢心律。慎用于有器质性心脏病和心力衰竭患者。
(4)药物维持窦性心律的注意要点。
①胺碘酮:在维持窦性心律方面要好于其他药物,因副作用为二线药物。胺碘酮特别适用于左心室肥厚、心力衰竭、冠心病或陈旧性心肌梗死的患者。对房颤患者的心率控制有协同作用。
②β受体阻滞药:不作为主要维持窦性心律的药物。中等程度预防房颤复发或减少阵发性房颤发作频率。β受体阻滞药在房颤发作时有控制心室率的优势,但是其缺点是患者不容易感觉房颤复发。对术后患者房颤转复效果较好。但可能使迷走神经介导的房颤恶化。
③多非利特:维持窦性心律的效果较好。尖端扭转性室速的发生率为0.8%。
④丙吡胺:对维持窦性心律有效果。丙吡胺具有负性变力和负性传导作用,可以导致心力衰竭和房室传导阻滞。是治疗迷走神经介导房颤的一线药物。其负性变力作用使其特别适合应用于肥厚梗阻型心肌病。
(5)房颤院外转复治疗:院内或院外开始给予抗心律失常药物转复房颤取决于患者是否有可能发生严重的不良反应,包括尖端扭转性室速;除外窦房结和房室结功能障碍、束支传导阻滞、QT间期延长、Brugada综合征或器质性心脏病,在院内证明普罗帕酮和氟卡尼安全的情况下,可以考虑在院外单次口服负荷剂量药物转复(兜里药片疗法)。在转复前需要给予β-受体阻滞药和非二氢吡啶类钙拮抗药以预防房扑发作时出现快速心室率。如果房室结功能障碍,可以在药物转复前30min给予短效β受体阻滞药和非二氢吡啶类钙拮抗药。无器质性心脏病孤立性房颤患者可以院外给予IC类药物转复;索他洛尔在符合以下条件时可以在院外用于房颤转复:轻微或无心脏病、未校正QT间期<450ms、血清电解质正常及发生心律失常的可能性较小;不建议在院外应用奎尼丁、普鲁卡因胺、丙吡胺、多非利特转复房颤。
(6)根据心脏病选择转复药物。
①心力衰竭:心力衰竭患者在服用抗心律失常药物时容易出现致心律失常作用,原因是心肌的易损性和电解质紊乱。胺碘酮和多非利特可以安全的应用于心力衰竭患者。心力衰竭伴房颤患者应服用β受体阻滞药或ACEI/ARB可以控制患者心率、提高心脏功能和延长生存率。对于心肌梗死后心力衰竭患者,ACEI可以降低房颤的发生率。
②冠心病:对稳定期冠心病患者,β受体阻滞药为一线药物。对心肌梗死后房颤患者,索他洛尔、胺碘酮、多非利特、阿齐利特对生存率的影响为中性结果。
③高血压心脏病:左心室肥厚患者因为心室早期后除极而容易出现尖端扭转性室速,因此IC类药物和胺碘酮要优于IA类抗心律失常药物,IC类药物和胺碘酮为一线药物。无缺血和左心室肥厚的患者,可以应用普罗帕酮和氟卡尼。对于心肌梗死、心力衰竭合并高血压患者,β受体阻滞药在维持窦性心律方面为一线药物。
7.2006年房颤指南非药物转复的注意要点。
(1)电转复:体外直流电复律可作为持续性房颤发作时伴有血流动力学恶化患者的一线治疗。起始能量以150~200J为宜,如复律失败,可用更高的能量。电复律必须与R波同步。对置入起搏器或除颤器患者进行电转复是相对安全的。电复律的并发症为血栓栓塞和心律失常。心律失常包括各种良性心律失常,如室性或室上性早搏、缓慢心律失常、短暂的窦性停搏。在低钾或地高辛中毒的情况下可能出现恶性心律失常如室速和室颤。
(2)外科消融:外科手术治疗是预防房颤复发的有效治疗手段,其中以Cox迷宫术的疗效好,较长随访期内维持窦性心律的百分率较高。但由于经典外科迷宫术式的技术难度较大,手术时间和体外循环时间长,创伤大,并且有一定的围手术期病死率,因此这一技术的广泛开展有一定困难。而在心脏外科手术时应用各种消融能量治疗房颤,在保证房颤治疗有效性的同时可缩短手术时间、不增加手术相关并发症的发生率。
(3)导管消融:导管消融治疗房颤是近10年来临床心脏电生理学最受关注的热点之一。研究表明,导管消融可治愈房颤、改善患者的症状、生活质量和心功能。2003年以后则主要有4种术式。节段性肺静脉电隔离术,用lasso电极标测肺静脉与左心房之间的电连接,消融电连接的突破点;左心房基质改良术,在carto标测指导下行左心房线性消融;环肺静脉口消融术,在标测指导下对4个肺静脉口周做环行消融术;肺静脉前庭隔离术,应用心内超声确定肺静脉前庭,消融隔离前庭。目前的主流方法是肺静脉隔离线性消融术(左心房基质改良术)。目前在有经验的电生理中心导管消融治疗房颤的成功率可达90%左右。手术相关的并发症为6%,包括肺静脉狭窄、血栓栓塞、心房食管瘘、房扑、心包填塞等。
(4)心房起搏:可以预防阵发性房颤的复发。
(5)植入型心房除颤器:可以尽早有效地终止房颤,恢复窦性心律。但是其不足之处是放电能量>1J时大部分患者感到很难忍受。而且该技术为创伤性的治疗方法、费用昂贵,且不能预防复发,故不推荐常规使用。
【思考题】
1.简答题
(1)房颤风险评估需关注哪些内容?
(2)快速心房纤颤患者到急诊科就诊的急诊处理?
2.问答题
(1)2006年心房颤动治疗指南较2006年指南有哪些主要变化?
(2)房颤转复药物治疗有哪些及注意事项?
(刘 荣)
参考文献
[1]周自强,胡大一,陈捷,等.中国心房颤动现状的流行病学研究[J].中华内科杂志,2004,43(7):491-494
[2]胡大一,孙艺红,周自强,等.中国人非瓣膜性心房颤动脑卒中危险因素的病例对照研究,中华内科杂志,2003,42:157-161
[3]Olshansky B,Rosenfeld LE,Warner AL,et al.The Atrial Fibrillation Follow-up Investigation of Rhythm Management(AFFIRM)study:approaches to control rate in atrial fibrillation.J Am Coll Cardiol,2004,43:1201-1208
[4]Fuster.V,Ryden LE,Cannom DS,et al.ACC/AHA/ESC 2006Guidelines for the Management of Patients With Atrial Fibrillation:a report of the American College of Cardiology/American Heart Association Task Force on Practie Guidelines and the European Society of Cardiology Committee for Practice Guidelines(Writing Committee to Revise the 2001Guidelines for the Management of Patients With Atrial Fibrillation):developed in collaboration with the European Heart Rhythm Association and the Heart Rhythm Society.Circulation,2006,114:257-354
[5]Fuster V,Ryden LE,Asinger RW,et al.ACC/AHA/ESC guidelines for the management of patients with atrial fibrillation:a report of the American college of cardiology/A-merican heart association task force on practice guidelines and the European society of cardiology committee for practice guidelines and policy conferences(committee to develop guidelines for the management of patients with atrial fibrillation)developed in collaboration with the North American Society of Pacing and E-lectrophysiology.Eur Heart J,2001,22:1852-1923
[6]Prystowsky EN,Benson DW J r,FusterV,et al.Management of patients with atrial fibrillation.A Statement for Healthcare Professionals.From the Subcommittee on Electrocardiography and Electrophysiology,American Heart Association[J].Circulation,1996,93(6)∶1262-1277
[7]ACTIVE Writing Group on behalf of the ACTIVE Investigators.Clopidogrel plus aspirin versus oral anticoagulation for atrial fibrillation in the Atrial fibrillation Clopidogrel Trial with Irbesartan for prevention of Vascular E-vents(ACTIVEW):a randomised controlled trial[J].Lancet,2006,367(9526)∶1903-1912
[8]Wyse DG,Waldo AL,DiMarco JP,et al.The Atrial Fibrillation Follow-up Investigation of Rhythm Management(AFFIRM)investigators.A comparison of rate control and rhythm control in patients with atrial fibrillation[J].N Engl J Med,2002,347(23):1825-1833
[9]Van Gelder I,Hagens V,Bosker H,et al.A comparison of rate control and rhythm control in patients with recurrent persistant atrial fibrillation[J].N Engl J Med,2002,347(23):1834-1840
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。















