子宫平滑肌瘤(leiomyoma of uterus)常称子宫肌瘤,是最常见的妇科良性肿瘤。多发生于育龄期妇女,病因不明,可能与长期过度的雌激素刺激有关,绝经后子宫肌瘤停止生长并逐渐萎缩。子宫肌瘤常为多发,也可单发,大小不等。无包膜,但肿瘤与正常子宫肌之间有一层疏松结缔组织,内有多数扩张的血管和淋巴管将肌瘤包绕。病理所见:肌瘤为排列呈栅栏状或漩涡状的平滑肌组织所构成。
根据肌瘤在子宫的生长部位可分为肌壁间肌瘤、浆膜下肌瘤、黏膜下肌瘤。以肌壁间肌瘤最多见。子宫肌瘤也可发生于子宫颈部和阔韧带,当肿瘤供血不足时可发生透明变性、囊性变、黏液样变性、红色变性、坏死和钙化等,极少数可发生肉瘤样变,与子宫肉瘤很难鉴别。
【影像学表现】
1.X线 子宫造影:浆膜下肌瘤或较小的肌壁间肌瘤多无阳性所见,较大的肌壁间肌瘤可见病变部位的子宫腔壁向腔内呈弧形压迹,如肌瘤生长部位较低,靠近子宫峡部,则局部宫腔扩大并伸长,而子宫底部仍保持正常形态。黏膜下肌瘤可见肌瘤在宫腔内所致的充盈缺损,较大的黏膜下肌瘤也可使子宫腔扩大。
2.CT 平扫:一般能显示较大肌瘤所致的子宫大小和轮廓的改变,以及有无退行性改变、退变的类型,如:钙化、囊性变等。较小的肌瘤则无明显阳性所见。一般表现为子宫增大,表面凸凹不平,宫腔受压移位或变形。增强扫描:增强后肌瘤明显强化,其密度与正常子宫肌相同,瘤内可见漩涡状或分层状结构(图5-4-1)。发生透明变性者可见片状低密度区,有变性坏死者则呈囊性低密度改变,增强扫描囊性部分无强化(图5-4-2)。少部分肌瘤可有钙化。(图5-4-3)。
3.MRI MRI在子宫肌瘤中的诊断价值在于能于术前准确地将肌瘤的位置、大小以及与周围结构的关系显示清楚,追踪观察肌瘤的变化,尤其对黏膜下肌瘤。由于T1WI时肌瘤与正常子宫肌信号相同,难以识别,而含纤维间质成分较多的肌瘤在T2WI时为明显低信号,与呈中等偏高信号的正常子宫肌形成良好对比(图5-4-4),因此,对子宫肌瘤的检出,矢状面和横断面的T2WI非常重要,但在浆膜下肌瘤与卵巢肿瘤的鉴别及子宫肌瘤与子宫腺肌症的鉴别诊断中,T1WI也必不可少。此外,子宫肌层和内膜在分泌期均较增殖期明显增厚,信号也明显增高,有利于小肌瘤的检出和观察肌瘤的变性,因此,对拟采取肌瘤剜除术的病例MR检查最好选择在月经的分泌期。

图5-4-1 子宫肌瘤的CT图像
A.平扫:子宫增大,表面凸凹不平;B.增强:肌层内见多发类圆形明显不均匀强化的肿块,有的肿块内可见漩涡状结构

图5-4-2 子宫肌瘤囊性变的CT图像
38岁,B超发现子宫肌瘤3年,近来增大迅速。A.平扫:盆腔巨大肿物,密度不均,中心可见囊变区;B.增强:肿瘤边缘可见均匀强化的正常子宫肌,肿瘤与子宫界限清晰,实质部分呈明显强化,囊性部分无强化

图5-4-3 子宫肌瘤钙化伴子宫内膜异位囊肿的CT图像
29岁,不孕。平扫:子宫右前方可见伴有环形钙化的软组织肿块,子宫左后方也见同样密度的肿块

图5-4-4 子宫多发肌壁间肌瘤的MR图像
矢状T2WI:明显低信号的子宫肌瘤与子宫肌层分界清楚
(1)T2WI明显的低信号是子宫肌瘤的特征,一般较小的肌瘤表现为边界清晰的低信号结节,但在<3mm时,有时不易与子宫肌层的血管鉴别(图5-4-5)。小的肌瘤不引起子宫轮廓的改变,多发、大的肌瘤常使子宫增大,轮廓变形。肌壁间肌瘤往往使子宫呈分叶状增大(图5-4-6);浆膜下肌瘤表现为自子宫表面向外突出的肿块(图5-4-7);黏膜下肌瘤可见宫腔受压改变(图5-4-8);子宫颈部肌瘤则引起子宫颈明显变形(图5-4-9,5-4-10);阔韧带肌瘤表现为子宫旁T2WI低信号的实质性肿块,有时不易与卵巢肿瘤鉴别,尤其是发生变性的体积大的子宫肌瘤(图5-4-11)。增强扫描子宫肌瘤可见明显强化(图5-4-12)。

图5-4-5 子宫肌瘤的MR图像
30岁,不孕。矢状T2WI:子宫体部可见小于1cm肌瘤,其信号不易与流空的血管鉴别

图5-4-6 肌壁间子宫肌瘤的MR图像
35岁,月经过多。A.T1WI:子宫增大,形态不整呈分叶状;B.T2 WI:子宫肌层内见多发的肌瘤以边界清楚的低信号与子宫肌分界清晰,但可见完整的低信号包膜

图5-4-7 子宫浆膜下肌瘤的MR图像
27岁,B超发现子宫体左侧伴有强回声的肿块。A.T1WI;B.T2WI;C.增强扫描。子宫体左侧浆膜下可见类圆形,边缘清晰的T1WI、T2WI均为低信号的肿块,肿块边缘为环形更低信号带,增强扫描肿块强化,边缘的环形低信号带无强化,显示更清晰

图5-4-8 子宫黏膜下肌瘤的MR图像
34岁,痛经,月经过多。A.矢状T1WI;B.矢状T2WI;C.冠状位T2 WI。子宫明显增大,黏膜下可见巨大的类圆形肿块,边界清晰,T2WI为不均匀低信号,子宫内膜明显受压

图5-4-9 子宫颈肌瘤的MR图像
31岁,排尿困难。A.矢状T2WI:可见子宫颈前唇内约9cm边缘清楚的低信号肿块向颈管内突出;B.轴位T2WI:可见子宫颈管明显拉长变形

图5-4-10 子宫颈肌瘤的MR图像
38岁,月经过多,贫血。矢状T2WI:约1.5cm有蒂的低信号肿物与子宫颈后壁相连,并突入阴道内
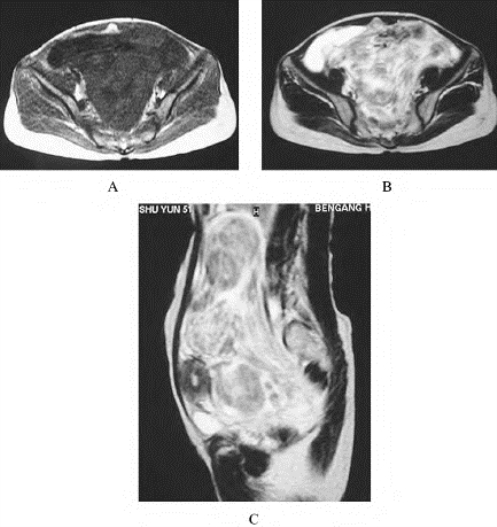
图5-4-11 阔韧带肌瘤变性的MR图像
A.轴位T1WI;B.轴位T2WI;C.矢状T2WI。盆腔内巨大形态不规则占位,边缘清晰,T1WI为不均匀低信号,T2WI呈不均匀高信号,其内可见团块状、涡旋状低信号区,与子宫关系密切

图5-4-12 子宫肌瘤的MR增强图像
29岁,痛经,月经过多。A.T2WI:可见子宫体前壁向宫腔内突出的带蒂的黏膜下肌瘤;B.增强扫描:可见肌瘤明显强化,与子宫肌层界限清晰
(2)子宫肌瘤变性的MR影像特点①稍大的肌瘤常发生变性,T2WI低信号的肿瘤内出现网状或线状高信号区,整个肿瘤信号变得不均匀,最典型的是呈漩涡状(图5-4-13),明显变性时,肌瘤几乎以高信号为主,其中散在低信号的肌瘤结节,但边界仍旧清晰(图5-4-14)。②肌瘤的红色变性和发生液化性坏死时,T2WI肌瘤信号也明显增高呈囊性改变,有时不易与卵巢囊性肿瘤区别。但根据其发生部位和影响特点,结合临床不难鉴别。红色变性常由肌瘤的出血坏死所致,在T1WI上可以观察到肌瘤边缘呈高信号的出血改变及T2WI明显的低信号包膜(图5-4-15);而在发生液化坏死的病灶中常常残存着散在的肌瘤结节(图5-4-16),细致地观察对正确诊断有帮助。③在肌瘤发生钙化时,因为T1WI、T2 WI均为低信号,与肌瘤的信号相似,MR发现钙化不如CT敏感(图5-4-17)。

图5-4-13 变性子宫肌瘤的MR图像
37岁,腹部包块。矢状T2WI:子宫前壁见突出于浆膜面的边界清楚的低信号肿块,其内可见散在的涡旋状高信号

图5-4-14 变性子宫肌瘤的MR图像
45岁,月经不畅,贫血。A.T1WI;B.T2WI。可见子宫体部巨大肿块,T2WI以高信号为主,其内散在特征性涡旋状的低信号结节,肿块边缘清晰明了,内膜、颈部明显受压

图5-4-15 子宫肌瘤红色变性的MR图像
41岁,月经过多,10天前下腹部疼痛。A.T1WI;B.T2WI。子宫体部类圆形的肿瘤T1WI为稍高信号,T2WI为不均匀高信号,肿瘤边缘可见T1 WI高信号,T2WI为低信号的环及完整的包膜

图5-4-16 子宫肌瘤囊性变的MR图像
50岁,患子宫肌瘤多年。A.T1WI;B.T2WI。子宫背侧可见巨大肿瘤,T1WI为低信号,T2WI明显高信号,其内可见束状及小涡旋状实质成分

图5-4-17 子宫肌瘤钙化伴子宫内膜异位囊肿的MR图像
与图5-4-3同一病例。A.T1WI;B.T2WI。子宫右前方浆膜下类圆形肿块。T1WI与子宫肌等信号,T2WI为明显低信号,肿瘤边缘可见T1WI、T2WI均呈明显低信号的环(钙化),但显示不如CT明确。左后方的肿块T1WI为高信号,T2WI为混杂高信号,可见明显“阴影征”,提示为子宫内膜异位囊肿,征象较CT明确
(3)子宫肌瘤与正常肌层的交界部常见多数血管(图5-4-18),可以作为与子宫腺肌症鉴别的依据;此征象亦能明确带蒂的浆膜下肌瘤的附着部位,与卵巢肿瘤相鉴别(图5-4-19)。
【鉴别诊断】
1.子宫腺肌症 肌壁间肌瘤与子宫腺肌症都会导致子宫肌壁的不规则增厚,但子宫肌瘤一般呈圆形或卵圆形,与正常子宫肌层界限清晰,而弥漫型腺肌症在T2WI时可见子宫内膜旁的结合带分辨不清,范围扩大,与子宫肌层的界限不清,病变内有点状高信号(侵入肌层内的异位内膜组织)。局限性腺肌症T2WI也表现为肌层局限性的低信号,但低信号的病变与子宫肌层界限不清是其特点。

图5-4-18 显示子宫肌瘤周边血管的MR图像
39岁,月经不调,经血过多。矢状T2WI:突入子宫腔的边缘清晰的涡旋状低信号肿瘤,其前缘可见多数点状或弧形低信号的血管

图5-4-19 有蒂浆膜下肌瘤营养血管的MR图像
49岁,下腹部包快,B超发现左侧盆腔肿物疑卵巢肿瘤。A.CT平扫;B、C.MR矢状T1WI、T2WI。CT所见盆腔偏左侧可见一个大的类圆形实性肿块,密度不均,子宫受压向右前移位,肿块与子宫界限不清;MR所见子宫体背侧的巨大肿瘤与子宫体肌层连续,T2WI信号不均,有特征性涡旋状改变,肿瘤与子宫肌之间可见多数营养血管,肿瘤外侧可见明显的低信号包膜
2.卵巢肿瘤 卵巢纤维瘤和泡膜细胞瘤纤维间质成分丰富,T2WI也呈明显的低信号,病变靠近子宫时不易与子宫浆膜下肌瘤鉴别。此外,浆膜下有蒂肌瘤和浆膜下肌瘤发生变性、坏死,T2 WI信号明显升高时与卵巢囊性肿瘤的信号接近,有时也不易鉴别。但子宫肌瘤边缘有丰富的血管,T1WI、T2WI可见多数纡曲的管状或点状低信号区,且这些低信号区子宫肌层相连,可以证明肿瘤起源于子宫(图5-4-19)。MR动态增强对发生于子宫和卵巢肿瘤的鉴别有意义,子宫肌瘤在增强早期可以看见肿瘤与子宫肌层同时强化,而卵巢肿瘤缺乏此征象。
3.黏膜下息肉 子宫黏膜下息肉和黏膜下肌瘤均表现为突出于宫腔的结节状病变,但在MRI的T2WI上信号不同,肌瘤为低信号,而息肉为低于内膜信号的中等信号。
4.子宫内膜癌 病变边缘光滑、界限清晰、呈膨胀性生长的子宫内膜癌与黏膜下肌瘤有相似的MRI表现,有时很难区别。此时须采用MR动态增强扫描,子宫肌瘤的强化明显高于子宫体癌,容易将两者鉴别。
5.子宫平滑肌肉瘤 巨大的子宫肌瘤发生变性,T2WI上肿瘤呈弥漫高信号时,不易与子宫平滑肌肉瘤鉴别。但子宫平滑肌肉瘤血管丰富,肿瘤内也可见多数血管,而子宫肌瘤的血管多在肿瘤边缘,肿瘤内很少有血管。动态MR增强扫描对两者的鉴别有帮助,良、恶性肿瘤的增强率和峰值时间有明显的不同。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。















