第四节 小儿脑瘫的康复护理
学习目标
1.掌握脑性瘫痪康复护理措施。
2.掌握脑性瘫痪康复教育。
3.熟悉神经肌肉本体促进技术。
4.熟悉脑性瘫痪主要功能障碍。
5.了解脑性瘫痪概念,危险因素。
一、概 述
脑性瘫痪定义
脑瘫,是指小儿出生前到出生后1个月内因各种原因所引起的脑损伤或发育缺陷所致的运动障碍及姿势异常,同时伴有智力低下、言语、听觉和视觉障碍、行为异常等。
脑性瘫痪(cerebral palsy),又称脑瘫,是指小儿出生前到出生后1个月内因各种原因所引起的脑损伤或发育缺陷所致的运动障碍及姿势异常,同时伴有智力低下、言语、听觉和视觉障碍、行为异常等。是严重影响儿童生长发育及功能活动的疾患。
在发达国家脑性瘫痪患病率为0.1%~0.4%,我国为0.15%~0.5%。近20多年来,由于围产医学的发展及产科、新生儿重症监护技术的提高、新生儿死亡率明显下降,大量危重新生儿得以成活,由此导致脑瘫的患病率不仅没有下降,反而有所上升。目前我国有31万例脑瘫患儿,每年新增4.6万例。
脑瘫致病的原因包括:胎盘异常、胎位不正、宫内窘迫、早产、多胎、出生时窒息,以及新生儿缺氧缺血性脑病、核黄疸、感染、外伤、脑出血、脑部畸形等。
脑瘫是儿童残疾中常见的致残性疾病之一,也是继脊髓灰质炎控制后引起小儿运动伤残的最主要疾患。
二、主要功能障碍评定
康复评定包括:小儿身体发育,躯体功能,如肌力、肌张力、关节活动度、原始反射或姿势性反射(表)、平衡反应、协调能力、站立和步行能力(步态),心理、智力及行为评定,语言功能评定,感、知觉功能评定,日常生活活动能力以及功能独立能力的评定。
(一)脑瘫临床分型
由于脑瘫病因多样,临床表现各异,并随年龄增长而不同。因此,至今仍无统一的分类。2002年2月第一版全国七年制《神经病学》规划教材依据运动障碍的性质和体征,临床分为五种类型。
1.按异常运动的特征分为痉挛型、不随意运动型、共济失调型、肌张力低下型、混合型。其中痉挛型最常见。
2.按瘫痪部位分为双侧瘫(四肢受累,下肢重)、双重瘫(四肢受累,上肢重)、四肢瘫(四肢及躯干均受累、程度相近)、偏瘫、三肢瘫及单肢瘫。其中双侧瘫和四肢瘫多见。
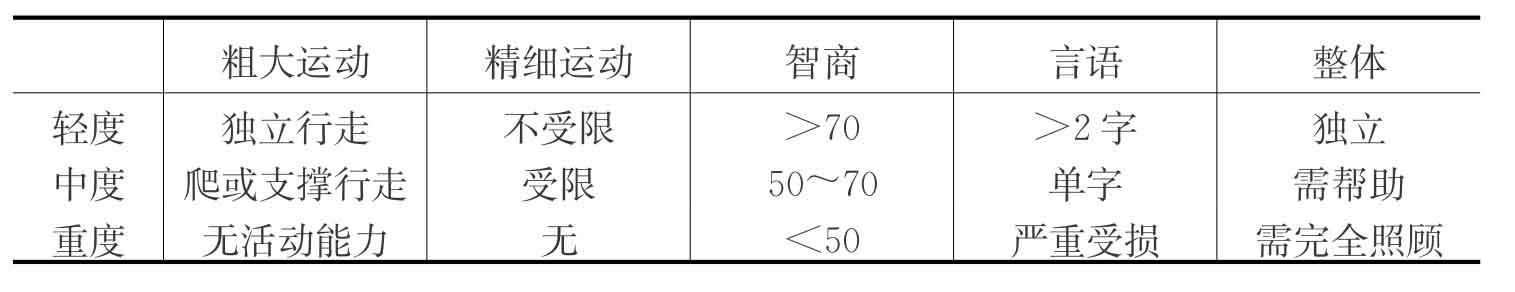
3.按瘫痪的程度分为轻度、中度和重度(表3-18)。
表3-18 脑瘫严重程度的分级
(二)反射情况评定(表3-19)
表3-19 小儿原始反射、姿势性反射和自动反应

1.拥抱(Moro)反射
检查时,被检查者的体位是半仰卧位。检查时所施加的刺激是让其头部从后方下落。
阴性反应:有轻度的受惊吓的反应或看不到任何反应,如图3-1所示。
阳性反应:上肢外展外旋或者屈曲,各手指伸展、外展,如图3-2所示。
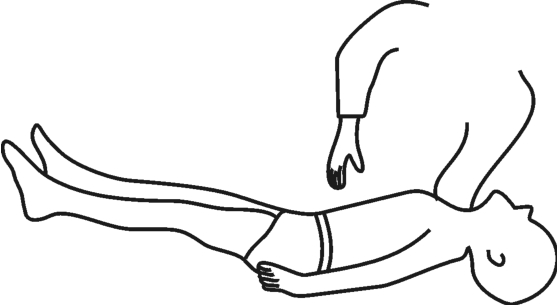
图3-1 拥抱反射——阴性反应
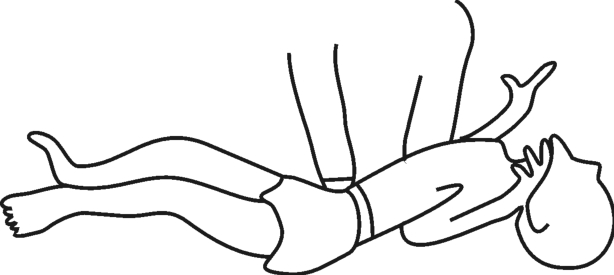
图3-2 拥抱反射——阳性反应
评价:阳性反应在小儿出生到4个月这个阶段出现为正常,出生4个月以后仍然出现阳性反应,则可能是神经系统发育停滞和迟缓的一个症候。
2.非对称性紧张性颈反射(ATNR)
检查时的体位为仰卧位,面部朝上,头部处于中间位,上下肢处于伸展位。检查时施加的刺激是使头部转向一侧。
阴性反应:无论患儿的头部转向哪一侧,被检查患儿的肢体都无任何反应,如图3-3所示。
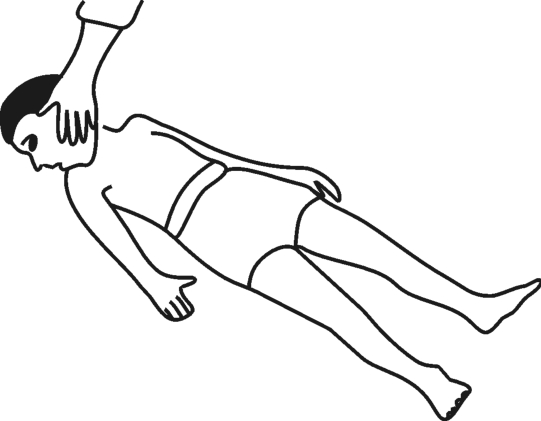
图3-3 非对称性紧张性颈反射——阴性反应
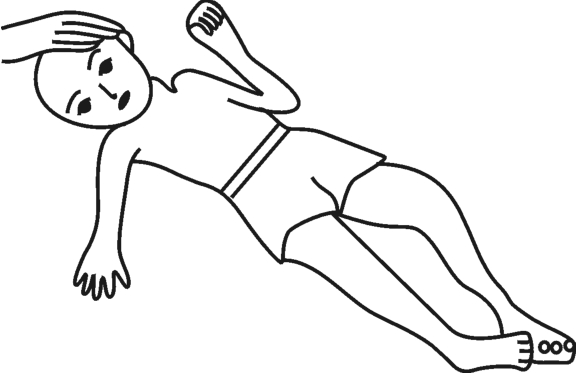
图3-4 非对称性紧张性颈反射——阳性反应
阳性反应:当头部向侧方旋转,处于同侧一方的上下肢伸展或者伸肌的肌紧张度增高,而另一侧的上下肢屈曲或者屈肌的紧张度增高,这种表现为阳性反应,如图3-4所示。
评价:阳性反应在小儿出生后的4个月到6个月之间出现为正常。6个月以后出现阳性反应,则有可能是神经系统发育停滞或迟缓的一个症候。6个月以后包括成年,如果非对称性颈反射呈阳性反应,那么无论在哪个年龄段出现都是病理性的一个症候。
3.对称性紧张性颈反射 对称性紧张性颈反射有两个检查方法。
对称性紧张性颈反射(1)的检查体位是四肢立位或者是趴卧在检查者的双膝上。检查时施加的刺激是使头部前屈。
阴性反应:上下肢的肌紧张度没有变化,如图3-5所示。
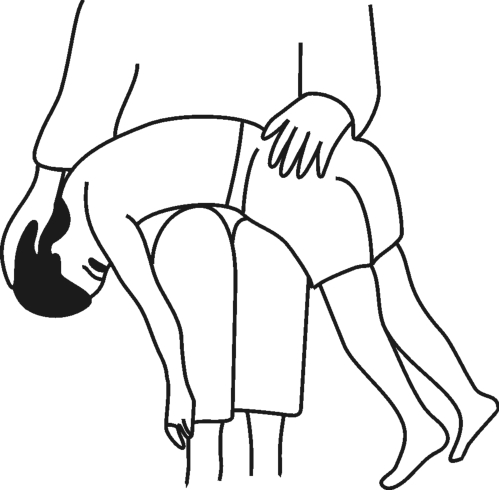
图3-5 对称性紧张性颈反射(1)——阴性反应

图3-6 对称性紧张性颈反射(1)——阳性反应
阳性反应:上肢屈曲,或者说是上肢的屈肌肌紧张度占优位;而下肢伸展或者说下肢的伸肌肌紧张度占优位,如图3-6所示。
评价:阳性反应从出生4个月开始到6个月这段时间内出现属于正常;如果在6个月以后出现阳性反应,则可能是神经系统发育停滞或迟缓的一个症候。
对称性紧张性颈反射(2)的检查体位是患儿取四肢立位或者是趴卧在检查者的双膝上,检查时施加的刺激是让被检查者头部背屈。
阴性反应:上下肢的肌紧张度没有变化,如图3-7所示。
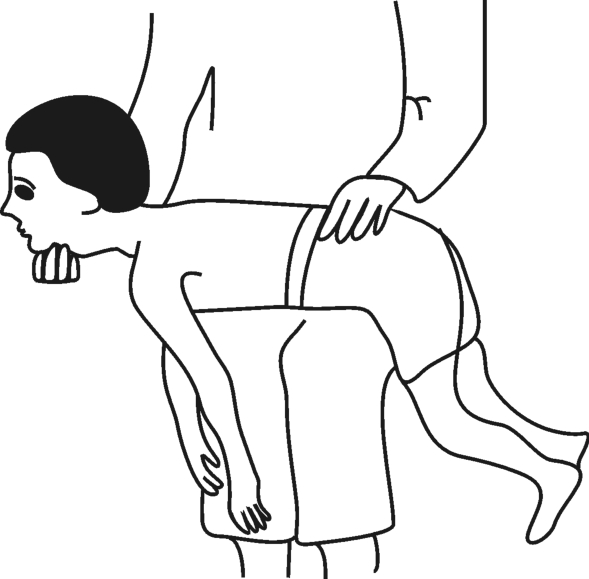
图3-7 对称性紧张性颈反射(2)——阴性反应
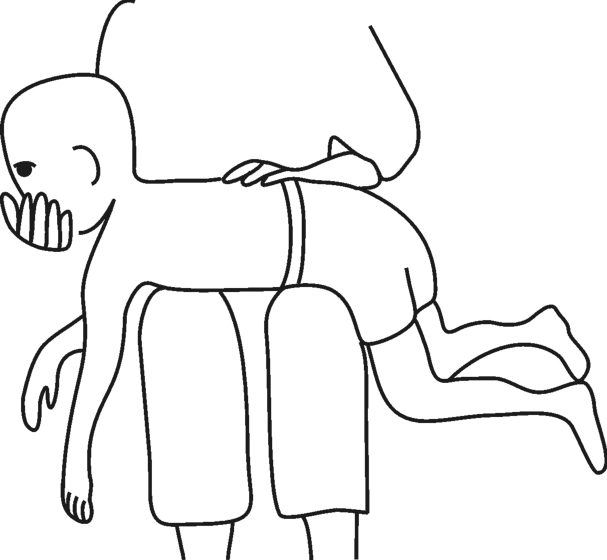
图3-8 对称性紧张性颈反射(2)——阳性反应
阳性反应:两上肢伸展或者伸肌的肌紧张度占优位,而两下肢屈曲,或者说两下肢屈肌的肌紧张度占优位,如图3-8所示。
评价:阳性反应在小儿出生后的4~6个月内出现为正常;如果6个月以后仍出现阳性反应,则可能是神经系统发育停滞或迟缓的一个症候。
4.仰卧位紧张性迷路反射
检查时的体位是仰卧位,面部朝上,头部处于中间位,两侧上下肢伸展;检查时施加的刺激是保持被检查者的仰卧位姿势。
阴性反应:让被检查者的上肢、下肢或其他部位被动地屈曲时,伸肌的肌紧张度没有变化,如图3-9所示。
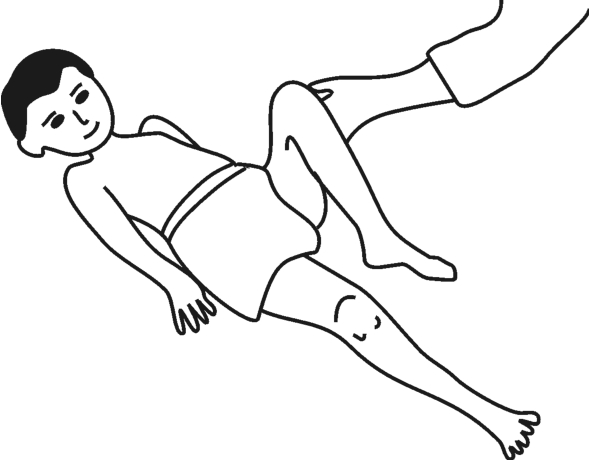
图3-9 伸卧位紧张性迷路反射——阴性反应
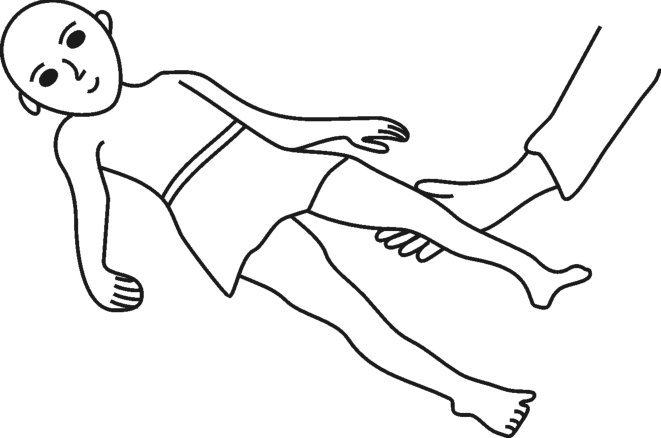
图3-10 仰卧紧张性迷路反射——阳性反应
阳性反应:让被检查者的上肢、下肢或其他部位被动地屈曲时,伸肌的肌紧张度占优位,如图3-10所示。
评价:阳性反应在小儿出生后4个月之内出现为正常。4个月以后如果仍出现阳性反应,则可能是神经系统发育停滞或迟滞的一个症候。
5.俯卧位紧张性迷路反射:
检查时被检查者的体位俯卧位,头部处于中间位,检查时施加的刺激是保持被检查者的俯卧位姿势。
阴性反应:屈肌的肌紧张度没有任何变化,头部、体干、上下肢仍然处于伸展位,如图3-11所示。
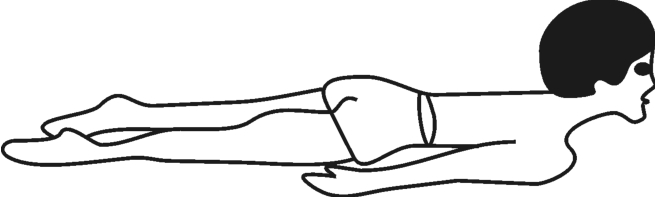
图3-11 俯卧位紧张性迷路反射——阴性反应
![]()
图3-12 俯卧位紧张性迷路反射——阳性反应
阳性反应:头部背屈,两肩部下沉,体干、上肢、下肢不能伸展或不能完全伸展,如图3-12所示。
评价:阳性反应在小儿出生的4个月之内出现为正常。4个月以后如果仍然可见阳性反应,则可能是神经系统发育停滞或迟缓的一个症候。
Landau反射:
检查时被检查者的体位为俯卧位,并且支撑起他的胸部将其保持在空间位。检查时所施加的刺激是让其头部自动地或他动地上抬。
阴性反应:脊柱和双下肢处于屈曲状态。如图3-13所示。
阳性反应:脊柱和下肢伸展。如果头部前屈,那么脊柱和下肢就会屈曲,如图3-14所示。
评价:阳性反应从出生后6个月起到2周岁半这段时间内出现为正常,如果2周岁半以后仍然存在阳性反应,则有可能是神经系统发育停滞或迟缓的一个症候。正常情况下,阴性反应从2周岁半以后出现,以后终身存在。如从出生时到6个月内出现阴性。
三、运动功能障碍评定
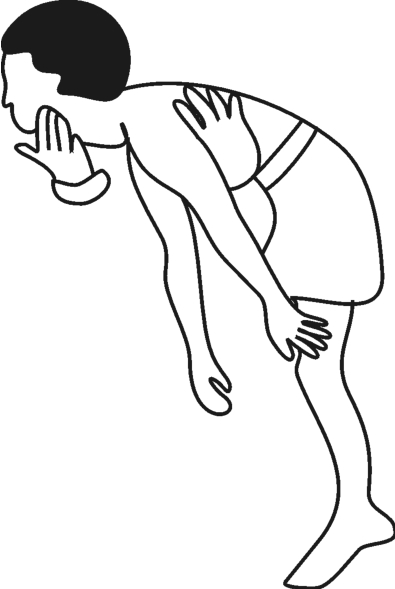
图3-13 Landau反射——阴性反应
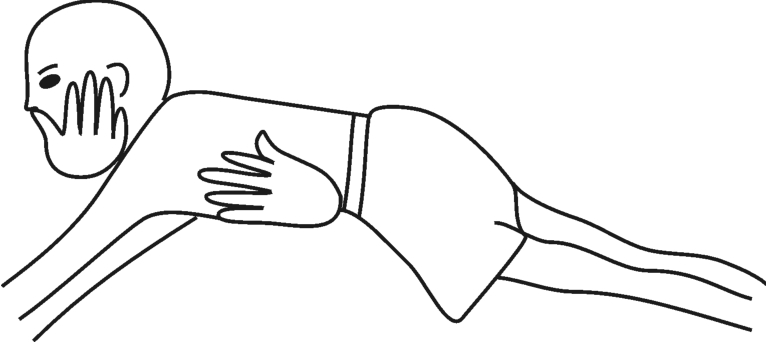
图3-14 Landau反射——阳性反应
(1)体格发育及运动发育:头围、身长、体重等的测量;要了解小儿粗大运动及精细动作的发育规律。
(2)肌张力测定:年龄小的患儿常做以下检查:①硬度:肌张力增高时肌肉硬度增加,被动活动是有发紧发硬的感觉。肌张力低下时触之肌肉松软,被动活动时无抵抗感觉。②摆动度:固定肢体近位端,使远端关节及肢体摆动,观察摆动幅度,肌张力增高时摆动度小,肌张力低下时无抵抗,摆动度大。③关节伸展度:被动伸屈关节时观察伸展、屈曲角度。肌张力升高时关节伸屈受限,肌张力低下时关节伸屈过度。年龄大些患儿还可采用修改的Ashworth痉挛评定(见第三章第一节)。
(3)关节活动度ROM的评定:关节活动度(范围)是指关节向各个方向所能活动的幅度。如果是患儿自己活动所达到的范围称为主动关节活动范围;如果是由检查者活动患儿的关节所达到的范围则称为被动关节活动范围。关节活动范围的测量用测角计进行。
(4)肌力的评定:因为有肌张力变化的影响、有智力低下情况和年龄太小不配合等因素的影响,所以脑瘫患儿肌力评定一般较困难。能配合的患儿常用徒手肌力检查法MMT法(见第三章第二节)。
(5)平衡功能评定:参照Berg平衡量表。
(三)特殊感知觉障碍评定
(1)视觉评定:有无斜视、弱视、屈光不正、散光、视神经萎缩、先天畸形等。
(2)听觉评定:利用一般的声音反射动作来观察、检查或客观测听——电反应测听(electric response audiometry,ERA)检查。
(3)其他触觉、味觉、位置觉等的评定。
(四)智能障碍评定智力测验
智能障碍评定智力测验是评定智力水平的一种科学手段,是发育诊断的具体方法,可得知智力发育水平,作为对了解CP患儿是否合并智力障碍客观指标的参考,以便为康复教育和防治提供客观依据,并可早期发现智力低下合并症,尽早开展特殊教育。
1.智商测试 智力评定所应用的智力量表分为筛查与诊断两种。最常用的筛查测验手段是丹佛发育筛选测验(Denvor developmental screening test,DDST)。此法适用于从出生至6岁儿童;另外,还有绘人测验(draw a man test),图片词汇测验(peabody picture vocabulary test,PPVT)、新生儿行为量表等。诊断性测验是我国修订的韦氏儿童智力量表(Wechsler intelligence scale for children,WISC)、斯坦福-比奈智力量表(Stanford-Binet intelligence scale)、格赛尔(Gesell)量表等。
2.适应行为测试 我国一般采用湖南医大二院的“适应行为量表”和“婴儿—初中学生社会生活能力测试表”。
根据以上测试结果,结合智力低下和程度的诊断标准,做出患儿智力水平的判断。
(五)语言功能障碍的评定
首先要了解语言的正常发育,包括语言前期的发育、语言接受期的发育、语言表达期的发育等。脑瘫患儿的语言功能障碍主要为“语言发育迟缓”和“运动性构音障碍”。
1.语言发育迟缓 是指在发育过程中的儿童其语言发育没达到与其年龄相应的水平。呈现语言发育迟缓的儿童多数具有精神发育延迟或异常。评定时可采用用汉语特点修订的研制成中国版的S-S(sign-significance)检查法。
2.运动性构音障碍 它是由于参与发音的诸器官(包括肺、声带、软腭、舌、下颌、口唇)的肌肉系统及神经系统的疾病所致的语言运动功能障碍,结果使构音方面出现各种症状。如语音欠清晰、鼻音重、语速减慢、发声困难等等。评定时可采用河北省人民医院康复中心修订的Frenchay构音障碍评定法。
(六)功能独立性评定
日常生活活动是在独立生活中反复进行的最必要的基本活动,从实用角度来进行评定是对患儿综合活动能力的测试。包括以下方面:①个人卫生动作;②进食动作;③更衣动作;④排便动作;⑤转移动作;⑥移动动作(包括行走、上下楼梯);⑦认知交流能力。(见第三章第一节)
三、康复治疗护理措施
康复的原则
早发现,早确诊,早治疗,争取达到最理想效果。
康复的原则:早发现,早确诊,早治疗,争取达到最理想效果。任何单一的治疗都是有限的,应该采用综合的康复治疗手段,如医学康复中的运动疗法、作业疗法、言语治疗、药物、手术、矫形器的应用等,结合心理康复、教育康复和社会康复,尽可能最大限度地降低患儿的残疾程度,提高其生活活动自理能力。治疗中,多采用适合儿童的年龄及发育特点,多变化,多趣味,家庭共同参与的方式,提高治疗效果,从而达到预期目的。
(一)康复治疗
1.运动疗法 根据运动学、神经生理和神经发育学的理论,借助器具或徒手的方法,对脑瘫患儿实施的运动治疗。其目的是改善其运动功能,尽可能使其正常化,提高生活活动自理能力。近年来,针对小儿脑瘫的运动疗法学说发展较多,包括Bobath法、Vojta法、Temple Fay法、Ayre感觉整合治疗、Doman-Delacato法、Collis法、Rood法、PNF法、运动再学习和引导式教育(Peto系统)等。各种方法有其特点,目前临床上仍以Bobath法为主,结合其他方法的长处治疗患儿。下面重点介绍常用的三种方法:
(1)Bobath法:根据神经发育学的理论,小儿脑瘫是由于脑损伤影响了脑的正常发育,从而使运动发育落后或停滞,以及异常姿势反射活动的释放而出现异常的姿势运动模式。因此,运动治疗方法之一的英国Bobath法,是根据上述原理,针对瘫痪患者,采用抑制异常反射活动,纠正异常姿势,促进正常运动功能的出现和发展,提高活动或移动能力的治疗原则。对痉挛性脑瘫的治疗原则是缓解肌肉紧张和僵硬,使患儿躯干充分伸展,避免痉挛姿势的运动,尽早诱导出正常运动模式;手足徐动型脑瘫的治疗原则是抑制上部躯干肌紧张,对短缩肌进行牵伸性训练,促进抗重力姿势的稳定性和动态平衡,对徐动的上肢可行调节训练。常见运动障碍的具体治疗方法包括:
1)姿势、体位的控制:卧姿多采用俯卧位,可预防髋关节屈曲挛缩,促进头和上肢功能;侧卧可促进肩前伸和双手置于中线发挥功能。对伸展痉挛的患儿采用屈曲抱姿,反之亦然,抱双下肢内收肌张力高的患儿,应注意保持下肢的外展;
2)头、颈部控制训练:保持头部控制在中线位,之后能作前屈、后伸、旋转等动作;
3)转移能力及翻身训练:训练躯干伸展、旋转能力及对称性姿势,可促进姿势转换如翻身,翻身时要求双上肢举过头,头转向左(右)侧,弯右(左)下肢,仰卧至侧卧或俯卧;
4)坐位姿势、坐位平衡、坐起训练;
5)站立姿势、站立平衡、站起训练;
6)行走训练。
(2)Vojta法:是通过对身体一定压迫的刺激,诱导出全身性的反射运动的一种方法。其原则是用感觉系统,如本体感觉、运动觉或触觉刺激诱导出正常姿势和运动以抑制异常运动。此方法是早期抑制异常运动的有效方法。
(3)引导式教育:是综合、多途径、多手段对脑瘫等神经系统障碍的患儿提供的一种治疗手段。此方法是20世纪40年代左右由匈牙利Andras Peto提出的。其治疗目的是刺激多发残疾患儿的全面发育和恢复。引导式教育更多的是针对患儿本身,而非只关心某一局部问题。它是通过合格的训练人员(又称引导员),根据患儿的活动能力、言语、认知或智力、社会交往及行为、情感等发育的状况和问题制订相应的、系统的、相互关联的训练计划,可以是个体单独接受训练,更多的是以小组的形式,采取有节律、有韵律、活动目的强的训练手法或指令,应用特殊的训练用具,如条床、梯背椅等,使患儿在愉快的训练环境中,积极主动地学会和完成不同阶段目标的功能性技巧性活动,以逐步达到生活活动能力的提高和自理。
2.作业疗法 作业治疗中最为重要的是日常生活活动能力训练。训练前、后对患儿的日常生活活动能力的评估,是制订针对性训练方案和判定治疗效果的参考依据。脑瘫患儿的日常生活活动能力的评估应包括进食与饮水、如厕、穿衣与脱衣、梳理、淋浴/盆浴、坐、体位转换、上床与下床、站立与步行、精细的手眼协调和高级运动功能。
进食功能训练应包括不同难度的进食方法:
(1)用手或汤匙进食:训练患儿自行进食,主要是训练上肢的主动伸展,眼手协调,抓握与放开,手口协调,咬切、合唇、吞咽和咀嚼等动作或作业的完成;
(2)用筷子进食:在掌握用手或汤匙进食后,可逐渐训练用筷子自行进食,重点是训练手指协调与灵活,前臂的旋前/旋后动作。
除训练患儿进食功能外,还应进行自行饮水训练:主要是训练抓握与放开,手眼协调,手口协调,肘固定,合唇和吞咽。
如厕功能应包括:
(1)扶扶手向下蹲坐在便盆上:训练患儿站立平衡,头的控制,身体的对称性,抓握和放开,髋的活动能力,膝的屈伸,踝背屈,蝈绳肌群牵伸,从站到蹲的体位转换,重心转移,脱裤子,认识身体的部位:手、膝、髋、足,学习“分开”的概念;
(2)坐在便盆上:坐位平衡,头的控制,身体的对称性,肘伸直,持续抓紧,躯干伸展,髋屈曲,踝关节背屈,下肢外展;
(3)从坐在便盆上起立:体位转换,运动中头的控制,运动中身体的对称性,抓握和分开,肘伸直,躯干伸直,髋关节活动能力,膝伸直,下肢负重,重心转移,提上裤子;
(4)大、小便控制:大小便控制和便后自我清洁。
穿、脱衣功能应包括:
(1)穿、脱上衣:训练患儿坐位平衡,双手协调,抓握和拉取时拇指伸展和外展,认识衣服的里、外及不同季节的衣服;
(2)穿、脱裤子:基本体位的转换,侧握-仰握、坐站;
(3)穿脱袜子:坐位平衡学习袜子的概念;
(4)穿、脱鞋:学习左、右鞋的概念。
梳理应包括:
洗手:训练患儿中线对位,手于中线位,学习手放平;
洗脸:拧毛巾,手至脸的活动,肘屈伸;
刷牙:一手固定,一手活动,手越过中线,腕关节活动;
梳头:同刷牙,肩关节屈曲和伸展。
淋浴/盆浴应训练患儿进/出洗浴区,坐位平衡,上肢运动,手眼协调。体位转换训练患儿的身体重心转移,下肢负重,髋、膝活动和稳定性等。上/下床训练头的控制,上肢抬高,肢体的外展,躯干旋转,侧行等。高级手部功能训练手的各种功能,如抓、握、捏不同质地、不同大小的物体,书写(文字说明和各种形状),双手协调活动如球类、叠纸等。高级运动功能训练与步行,相关如侧行、倒行,跨越不同障碍,跳(不同高度、单腿、原地跳绳等),踢球等。
3.其他物理疗法 可配合低频脉冲电疗法,如神经功能电刺激,以促进肌肉功能,延缓病肌萎缩,改善和增加局部血液循环。治疗每日1次,10~15次为一个疗程。
水疗法是有利于脑瘫患儿全身或局部肌肉张力的降低、运动能力的提高的一种治疗方法。它是利用水的冲撞和温热缓解痉挛状态,利用水的浮力,在减轻了自身重量时训练运动控制能力。水中活动也是患儿喜爱的游戏方式。在有条件的地区,可采用水疗法对患儿进行训练。
4.言语矫治 脑瘫发生言语障碍多见两类,即构音障碍和言语发育迟缓。对于构音障碍患儿的言语训练包括基本言语运动功能的刺激和促进,改善呼吸,增加面部的活动,如笑、哭等,以提高患儿的言语功能;言语发育迟缓的患儿要根据儿童的年龄、训练频率、康复的效果设定短、长期目标,促进语言发音、使用语言符号、理解语言概念和含义,逐步训练患儿具有语言交往能力。
5.文体治疗 根据小儿活泼、喜欢嬉戏的特点,通过游戏、模仿体育竞赛等形式充分调动患儿主动参与的积极性,提高身体的协调性、灵活性、耐力等运动技能,与人交往,团结协作等言语、行为的能力,在娱乐中促进患儿全面发展。
应用矫形器目的
①保持肢体的功能位;②加强肢体的承重能力;③预防或纠正畸形;④促进运动功能的发育。
6.矫形器应用 应用矫形器或其他辅助支具的目的在于:①保持肢体的功能位;②加强肢体的承重能力;③预防或纠正畸形;④促进运动功能发育,从而提高生活活动自理能力。还有一些支持设备如站立架、俯卧板等可以矫正身体的某一部分的不正确体位或姿势,经矫正后而使之同其他身体部位以正确的体位或姿势积极参与主动活动中。例如,一些下肢痉挛较严重的患儿常常出现双下肢内收畸形,坐、跪或站的基底平面很窄,使之平衡能力较差,可通过在外展短裤形矫形器或在站立架上训练外展后,易达到头、躯干、髋等部位姿势的稳定,更能获得功能性技巧。
7.手术 手术大多针对痉挛性脑瘫或骨、关节畸形严重的脑瘫患儿,其目的是解除严重、不可逆转的肢体痉挛,降低肌张力,恢复和改善肌肉平衡;矫正骨、关节及软组织的挛缩畸形,为功能训练创造条件。手术可分为两类,神经手术和矫正手术。神经手术中多根据不同的节段,如颈、腰段,选择性地进行脊神经后根切断术,以解除肢体痉挛。矫形手术可分别针对足、膝、髋或上肢等畸形进行的纠正手术。手术后康复训练仍非常重要。
8.药物治疗 常用的药物有脑神经营养药,对痉挛型脑瘫采用肌肉松弛剂,对手足徐动型脑瘫配合多巴胺类药物。药物在必要时使用,配合康复功能训练,以减缓临床症状。
9.针灸 针灸对脑瘫的恢复有一定的疗效,可配合使用。
(二)康复护理
脑瘫的康复护理是脑瘫康复和管理的重要环节之一,是取得康复效果的保障。脑瘫患儿除了运动障碍和身体姿势异常的主要障碍外,同时还经常伴有智力低下、语言障碍、视听觉障碍,甚至癫痫、抽搐等,重者则生活不能自理。大部分患儿体质发育差、易感冒发烧和患其他疾病,平时或在训练中易发生跌伤等问题。根据脑瘫患儿的特点,康复护理包括以下内容:
1.在护理脑瘫患儿的过程中,多观察、全面了解和发现患儿的临床表现及体征,为康复治疗提供依据。
2.做好患儿生活护理,加强营养、预防感染,对有吞咽、咀嚼障碍者防止呛咳或窒息。3.根据脑瘫病情程度,给予不同程度的日常生活活动护理和训练。
4.创造良好的训练环境,开展病区活动,促进患儿全身心的发育,提高康复疗效。
5.预防关节挛缩等继发障碍的出现及因跌伤造成的二次损伤并发症的发生,最大限度地减少障碍,提高生活自理能力。
6.采取护理措施,随时纠正患儿的不正确姿势,从而尽量减少肌肉的紧张程度。
7.要经常和定期给患儿家长予咨询和指导,争取家长的配合。
(三)健康教育
1.指导家长有针对性的训练和照顾方法,如如何控制患儿躯干及肢体;各种体位的正确姿势;如何抱患儿;如何照顾患儿日常生活等等。此外,不应忽视患儿智力、言语、心理及社会行为等方面的综合训练。
2.家长为患儿营造一个幸福和谐的家庭环境,使其人格得以正常发展。同时家长应积极投身到患儿的日常训练中,做到不抛弃、不放弃。
3.做好心理护理:了解患儿的心理特点,患儿表现为好哭、任性、固执、孤僻、情感脆弱易于激动及情绪不稳定等。给予针对性的、耐心周到的、不同形式的护理。
4.事故的预防:避免外伤、坠床、烫伤等,预防自伤、他伤,预防由于吞咽咀嚼困难引起的窒息等。
5.训练注意事项:避免过分保护,应像对待正常儿那样对待脑瘫患儿;训练应不断重复,反复强化;训练目标不能过高,每次应让患儿获得成功感;应多采用鼓励性和游戏化的训练方式,训练应与患儿的兴趣和日常生活相结合。
(李厥宝)
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。















