第十八节 急性心肌梗死不典型心电图分析方法与判读
多数心肌梗死由于具备特征性心电图改变,如坏死型Q波、损伤型ST段及缺血型T波,诊断较易。少数心肌梗死患者由于受心肌损伤的程度,梗死的深度、范围、次数,病变的部位,探查电极的位置,合并传导障碍,检查的时间以及其他各种因素的影响,使心电图改变不典型,给诊断造成困难,临床上往往因此而发生漏诊甚至导致严重后果。为了提高心肌梗死的检出率,不但要认识典型的梗死图形改变,对那些不典型的梗死图形改变也要有所认识,而且后者在临床上并非少见。据一组病理和心电图对照研究结果证明,心电图诊断心肌梗死的准确性为80%,有20%的患者心电图不典型或无特异性表现,而被漏诊。因此,当临床有可疑心肌梗死时,应对心电图进行重复多次描记,反复比较,认真观察其细微变化,切不可轻易凭借一次心电图无特性发现而武断地否定心肌梗死的可能,还应根据临床症状、生化及影像学检查进行全面分析,综合判断。现将急性心肌梗死的不典型心电图表现及鉴别诊断阐述如下:
一、急性心肌梗死诊断标准的变迁
(一)传统的急性心肌梗死 定义(WHO)具备下列三项中的两项:①典型的临床表现(严重而持续的胸痛);②特征性心电图改变;③肯定的血清酶学异常:CK\CK-MB\LDH及同工酶、γ-羟基丁酸脱氢酶及典型演变曲线。
(二)心肌梗死的最新定义
1.诊断包括:①心肌标志物升高(肌钙蛋白),同时伴下述一项:症状、心电图、影像学;②突发性心源性死亡,通常合并心肌缺血症状;③血管重建所致的心肌梗死:PCICAGB;④病理检查时发现心肌梗死;⑤陈旧性心肌梗死基本同前。
2.病理定义 心肌梗死为缺血时间过长导致心肌细胞坏死。心肌细胞坏死定义为细胞凝固或(和)收缩带的坏死,可分为局灶坏死、小面积(<10%左心室心肌)、中等面积(10%~30%左心室心肌)、大面积(>30%左心室心肌)
3.分期 病理学分期分为:急性期、愈合期、陈旧期;临床分期分为进展期(<6小时)、急性期(6小时~7天)、愈合期(7~28天)、陈旧期(>29天)。
4.分型 Ⅰ型为自发性心肌梗死冠心病引起的心肌梗死,最常见;Ⅱ型为继发于氧耗增加或氧供减少而导致的心肌梗死,要针对病因治疗,不要盲目进行介入治疗;Ⅲ型为突发性心脏性猝死;Ⅳ型为与PCI相关的心肌梗死;Ⅴ型为与CABG相关的心肌梗死;后两型实际是操作并发症。
二、心电图在急性心肌梗死诊断中的变迁
(一)心电图改变仍然是诊断心肌梗死的重要手段,尤其是判断梗死部位、面积是其他手段所不能取代的。
(二)心电图改变分为两大类,即:ST段抬高型、ST段压低型或T波改变。
FESMIRE分为四型,即:
1.1型心电图
(1)Ⅰa型 2个导联ST段抬高>2mm(肢导1mm),典型心电图形态,排除干扰因素,如LVH、束支阻滞、早期复极、心包炎、室壁瘤。
(2)Ⅰb型 可诊断为急性心肌梗死,但变化轻微,判读困难。见于侧壁急性心肌梗死、边界型ST段抬高的急性心肌梗死、仅一个导联ST段抬高、后壁急性心肌梗死、超急性期T改变或急性心肌梗死存在干扰因素。边界型ST段抬高可见于急性心肌梗死早期心电静止区心肌梗死、侧支循环良好或冠状动脉间断闭塞。边界型ST段抬高为低危,除非为早期或冠状动脉间断闭塞。
(3)Ⅰc型 不明确变化的心电图。ST段抬高可能由急性心肌梗死或其他心脏异常,如LVH、束支阻滞、早期复极、心包炎、室壁瘤引起。需参考其他资料诊断,如与以往的心电图比较、冠状动脉造影、肌钙蛋白测定确诊。
(4)Ⅰd型 ST段抬高伴T波倒置±QS波。根据心电图可诊断为急性心肌梗死,可伴有T波倒置,提示自发性再灌注;或QS波、T波倒置,提示亚急性心肌梗死。
2.2型心电图 对不稳定型心绞痛或非ST段抬高性心肌梗死有诊断意义的心电图变化。新的、有进展的ST段压低≥1mm,对非后壁心肌梗死而言;新的、有进展的≥1mm,T波倒置。此类心电图改变占23%,需结合肌钙蛋白诊断。如不增高,诊断为不稳定型心绞痛。
3.3型心电图 非特异性异常心电图,表现为不能提示缺血或梗死的小的、非动态变化的ST段或T波变化,如ST段压低<1mm,T波低平或<1mm的倒置。此型应结合肌钙蛋白检查。急性心肌梗死22.5%的急性心肌梗死为3型心电图。
4.4型心电图 为正常心电图的心肌梗死,约有6.4%的急性心肌梗死为4型心电图。注意结合患者症状,肌钙蛋白可明确诊断。
三、急性心肌梗死不典型心电图的诊断与鉴别诊断
(一)心电图“正常”的急性心肌梗死 急性心肌梗死而心电图正常者十分少见。Wood等报告95例经尸检证实的急性心肌梗死病例中,仅1例生前心电图始终正常。这类患者心电图往往并非没发现任何异常,而是由于某些变化无法与过去比较。如本次描记R波振幅减低,而患者过去未曾记录心电图或未曾保留以往心电图(图60-198)。再者由于某些心电图变化为一过性的,或者患者就医较晚,未能及时捕捉到心电图的改变,如一过性ST-T变化等。此类心肌梗死多见于:
1.小灶性心肌梗死 由于心肌梗死范围较小,心电图上见不到明显改变;但有时心电向量图上可见到QRS环至少两个面出现蚀缺,其水平面蚀缺≥0.05mV,时间≥2ms。
2.包绕性心内膜下心肌梗死 其心电图有时仅出现QRS低电压,或QRS时间有所延长等表现。
3.梗死部位相对应、范围大小及深度相仿的多发性心肌梗死其电位变化相互中和抵消,使心电图不易发现异常。
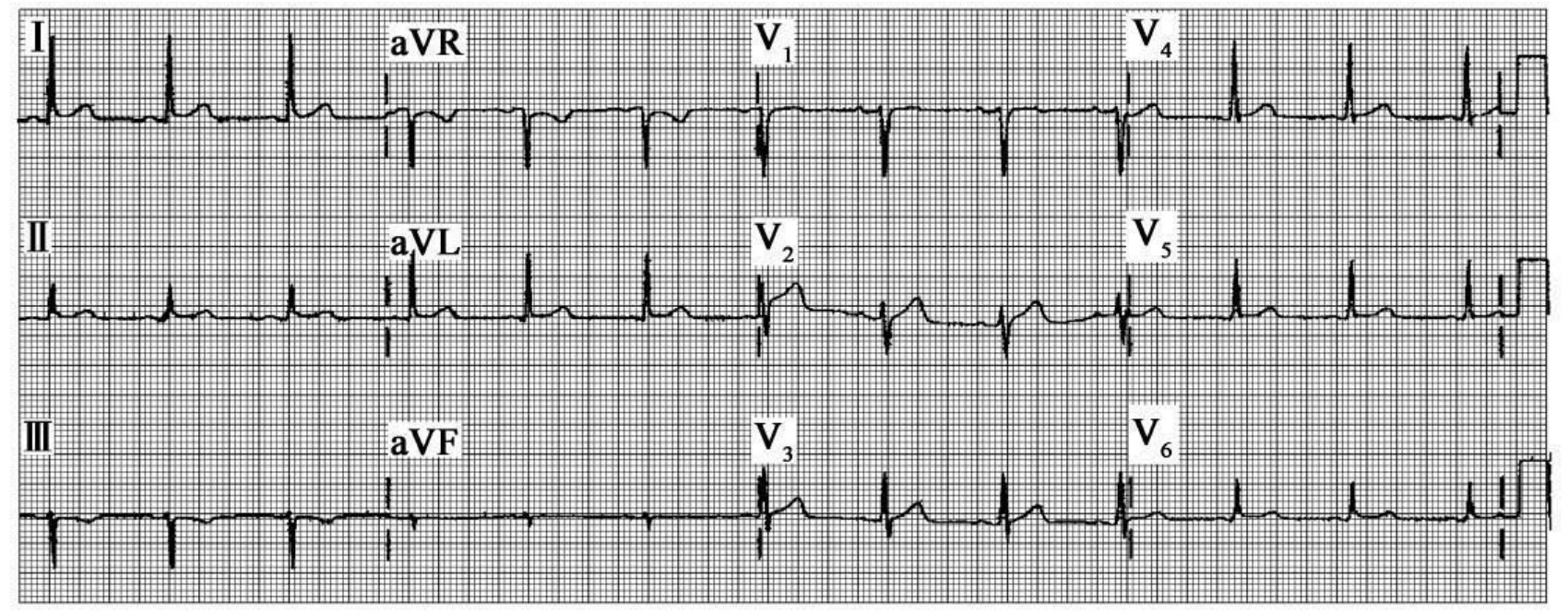
图60-198 心电图正常的急性心肌梗死
男性,45岁。无危险因素,上腹灼痛伴反酸,服治酸药和止痛剂后症状迅速缓解。计算机诊断为“正常心电图”,心电图可见Ⅰ、aVL导联ST段异常抬高近1mm(未引起重视)。回家后,因症状复发返回医院,心电图见大面积前侧壁急性心肌梗死(心电图未附),给予tPA溶栓治疗
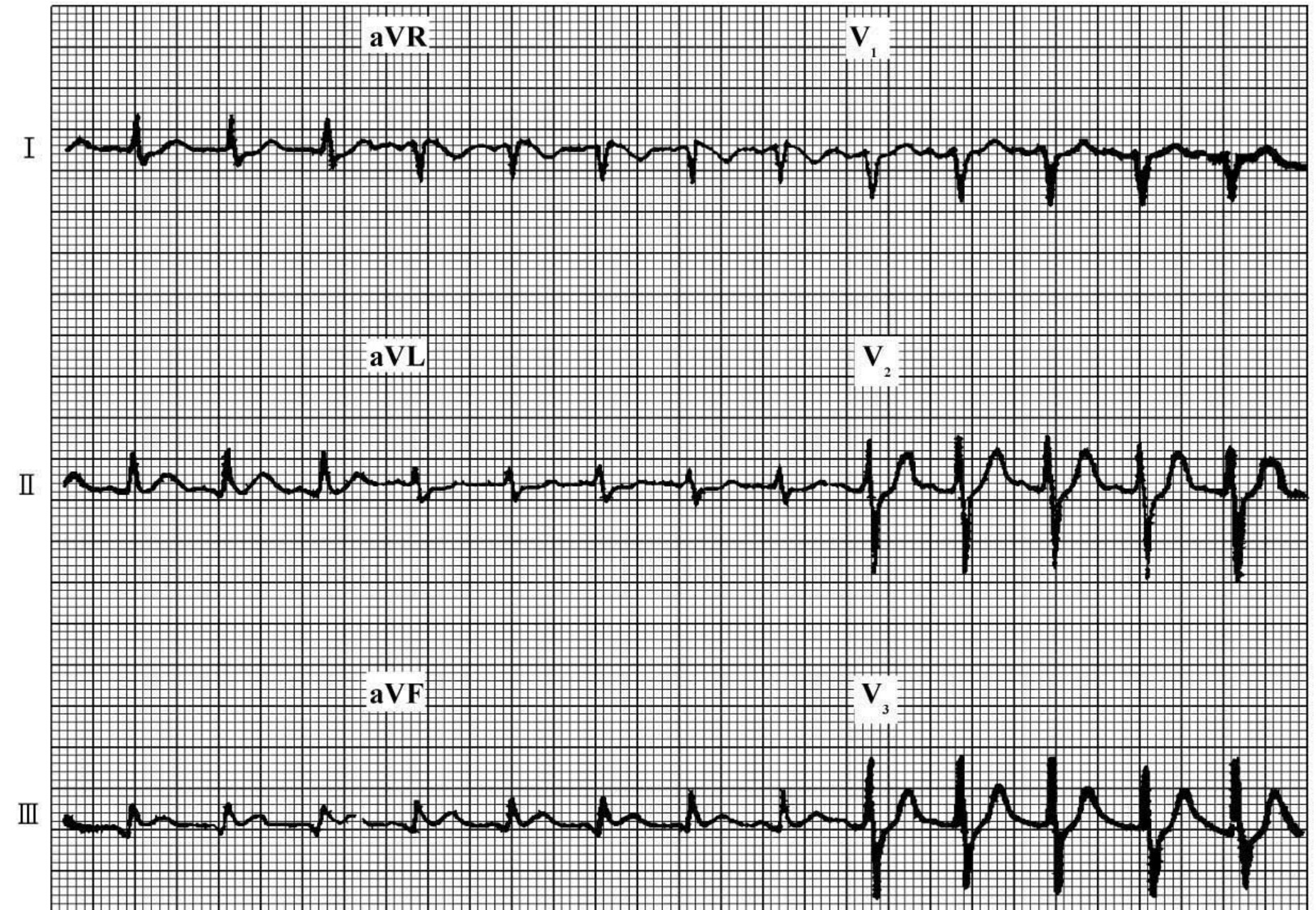
图60-199 心电图变化轻微,诊断为正常心电图,回家死亡
本例患者如果早期认真检查患者这份“正常心电图”(图60-198)可能会考虑到急性心肌梗死。但无论I、aVL导联ST段变化是否为心肌缺血所致,均不能肯定急性心肌梗死。如与患者以往心电图比较,可能会得到证实。
图60-199为一男性患者,39岁,主诉胸痛。Ⅱ、Ⅲ、aVF导联ST段可疑抬高,aVL导联ST轻度段压低,应高度可疑下壁急性心肌梗死;尽管心电图出现上述可疑点,但计算机和急诊医生均诊断为正常心电图,未引起重视。未让患者住院,回家后出现心跳骤停,尸检结果为下壁急性心肌梗死。本例心电图可见明显异常,为再灌注治疗适应证。即便未能迅速诊断为1型心电图,但至少应诊断为4型心电图,并有必要继续观察心电图及采用其他诊断方法。
四、QRS变化不典型的心肌梗死
(一)部分复发性心肌梗死患者,其心电图原有的梗死Q波消失,与过去比较反而心电图更接近正常。
(二)在Ⅱ、Ⅲ、aVF、V1、V2导联中出现rS波形的下壁、前壁心肌梗死,其r波极纤细,形态几乎是直线状直上直下,占时约0.01s。此r波系间隔除极波,可有ST-T动态变化。
根据图60-200可疑诊为下壁急性心肌梗死,但计算机和医生均漏诊急性心肌梗死。80min后复查心电图显示明显改变,方给予tPA溶栓。次日心电图显示下壁QS波,CK达1363IU/L,行冠状动脉成形术开通回旋支中段严重狭窄。因未能诊断心电图变化轻微的下后壁急性心肌梗死,导致再灌注治疗延迟。
(三)右胸V1、V2导联小r波之前出现小q波,振幅<1/4R波,时间<0.04ms,如局限性前间壁心肌梗死。
(四)胸前导联R波从右向左逐渐降低的前壁心肌梗死,心电图表现V1导联R波大于V3导联R波,V1~V3导联不出现病理性Q波。这是由于前壁梗死时,水平面QRS向量移向后右,造成胸前左侧导联R波增高不良所致。诊断时应注意除外右心室肥厚、右位心等。
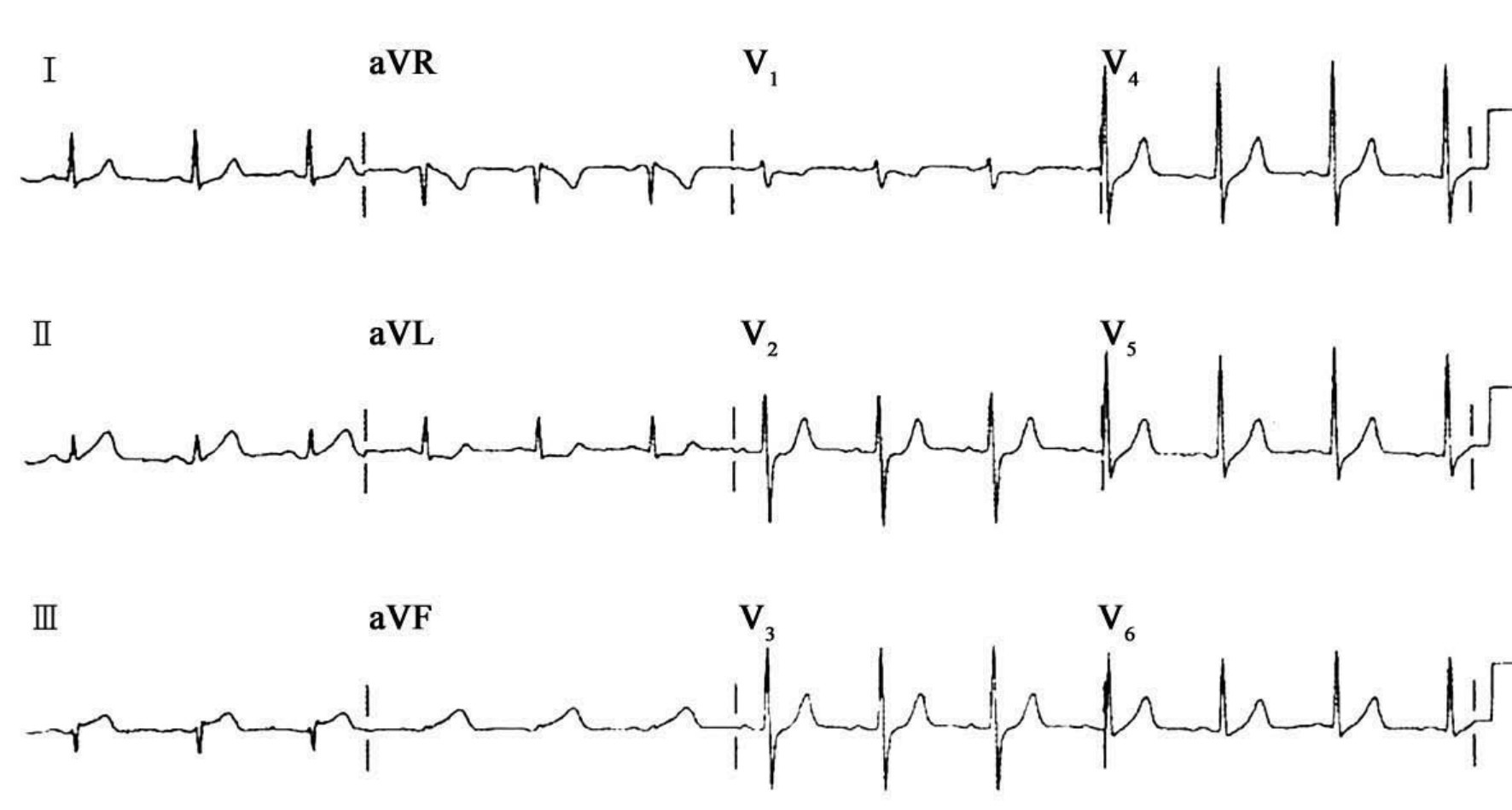
图60-200 改变轻微的下后壁急性心肌梗死
男性,41岁,典型胸痛。Ⅱ、Ⅲ导联ST段抬高约1mm,T波高大;aVF导联轻微ST段抬高伴低电压;对应性aVL导联ST段压低;V2~V4导联ST段轻微压低
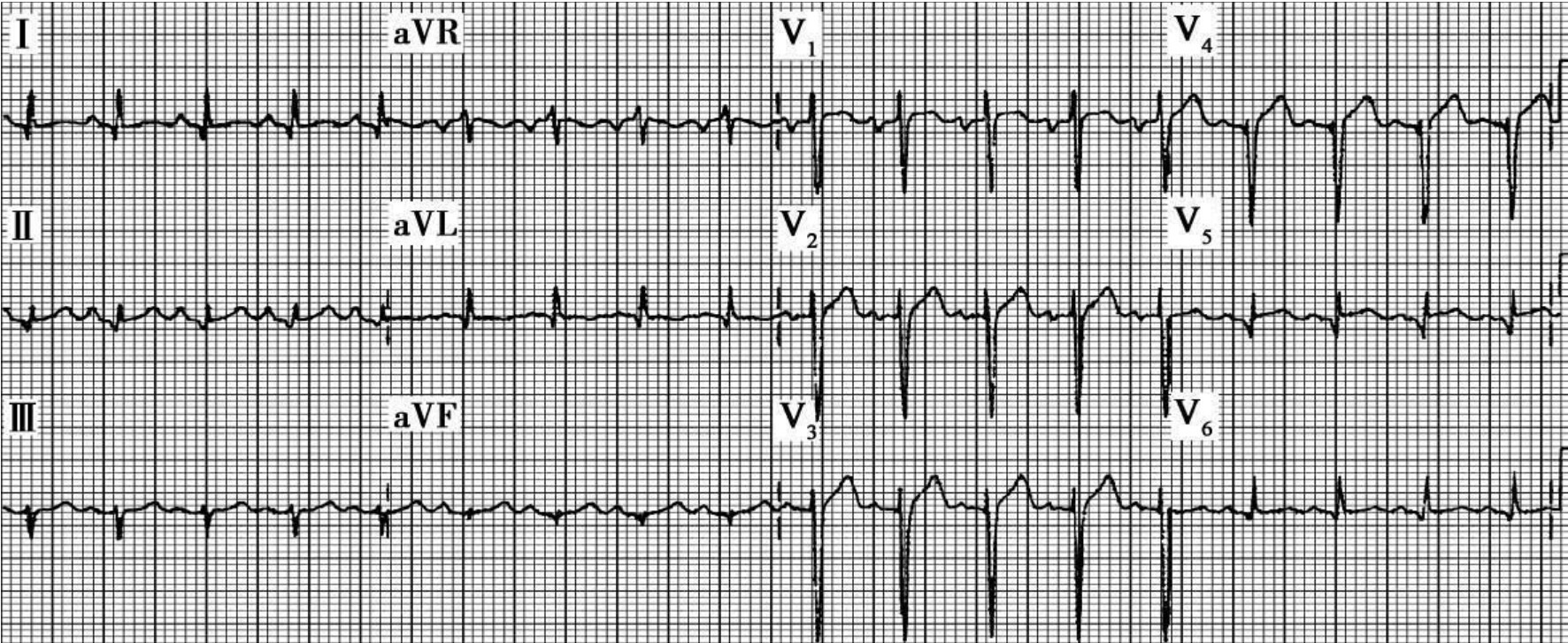
图60-201 胸前导联R波递增不良的心肌梗死男性,47岁,持续典型胸痛7小时,服硝酸甘油部分缓解症状。反向性R波进展可出现于急性心肌梗死极早期,有助于早期急性心肌梗死与有关疾病的鉴别
(五)某些导联中出现的Q波,深度及宽度都不够诊断心肌梗死的标准。如在Ⅱ、Ⅲ、aVF导联中出现的Q波,特别是Ⅱ导联中的Q波,若宽度达0.02~0.03ms,则应高度怀疑有下壁心肌梗死。
(六)多发性及复发性心肌梗死,其电位变化常因相互作用而使QRS变化不典型。如前间壁心肌梗死,当后壁又发生梗死,其V1、V2导联Q波消失而呈RS型。
(七)某些外膜下心肌梗死,其梗死深度未及室壁全层,心电图上仅表现相应部位导联上QRS振幅显著降低。在诊断这类梗死时,应注意排除某些能引起R波减低的技术因素。
五、心电图常规导联无典型梗死波形的特殊部位心肌梗死
部分心肌梗死由于其部位特殊,在心电图常规12导联上见不到正面梗死图形改变,需加做附加导联。
(一)正后壁心肌梗死 需加做后壁V7、V8、V9导联,才能显露出提示性梗死图形。
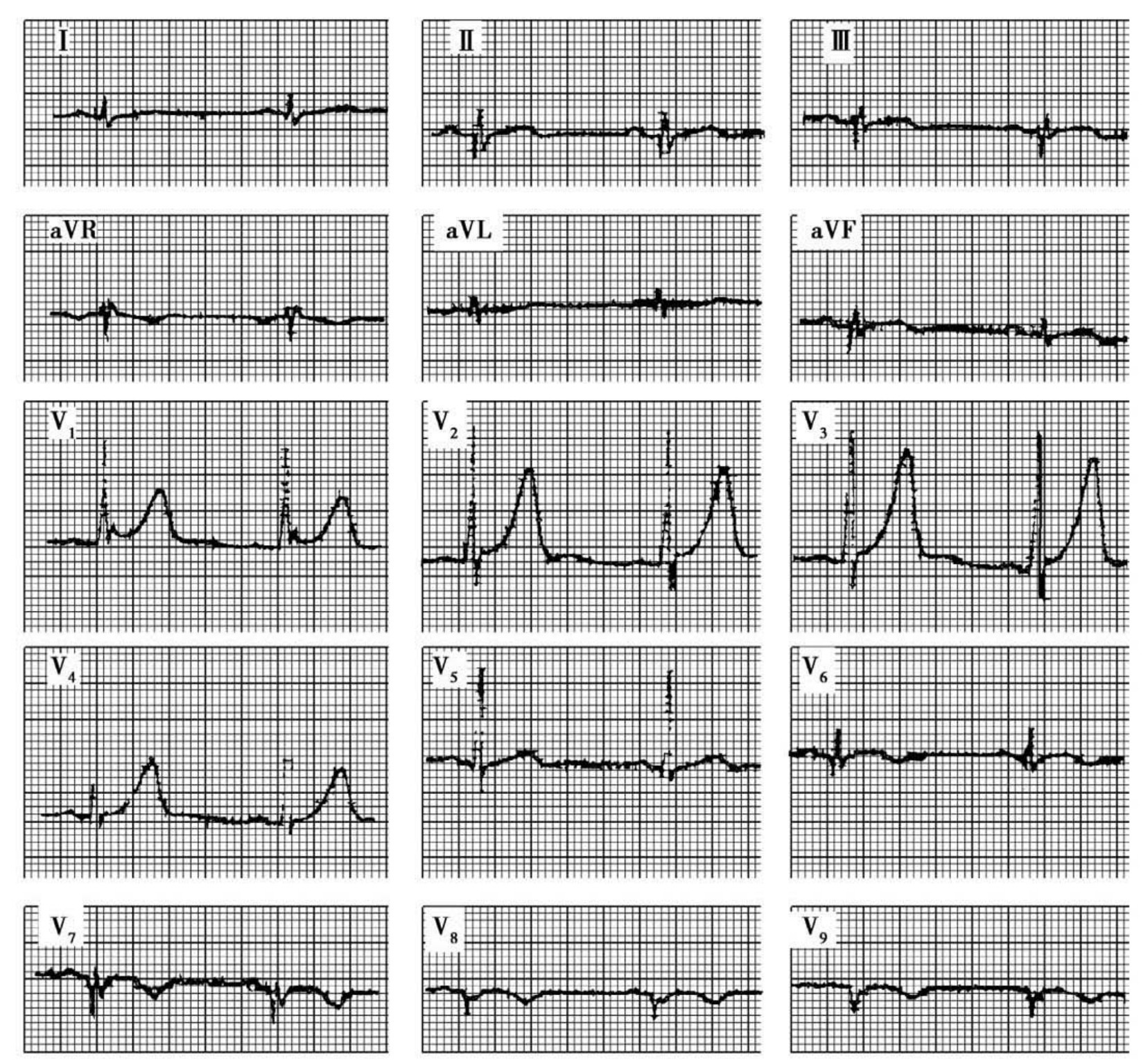
图60-202 陈旧性下壁侧壁及后壁心肌梗死
男性,50岁,陈旧性心肌梗死。V7呈qrs型,V8、V9呈QS型,为典型的侧后壁心肌梗死图形
(二)右心室壁心肌梗死 只有及时加做V3R、V4R、V5R导联,方可捕捉到正面梗死图形。
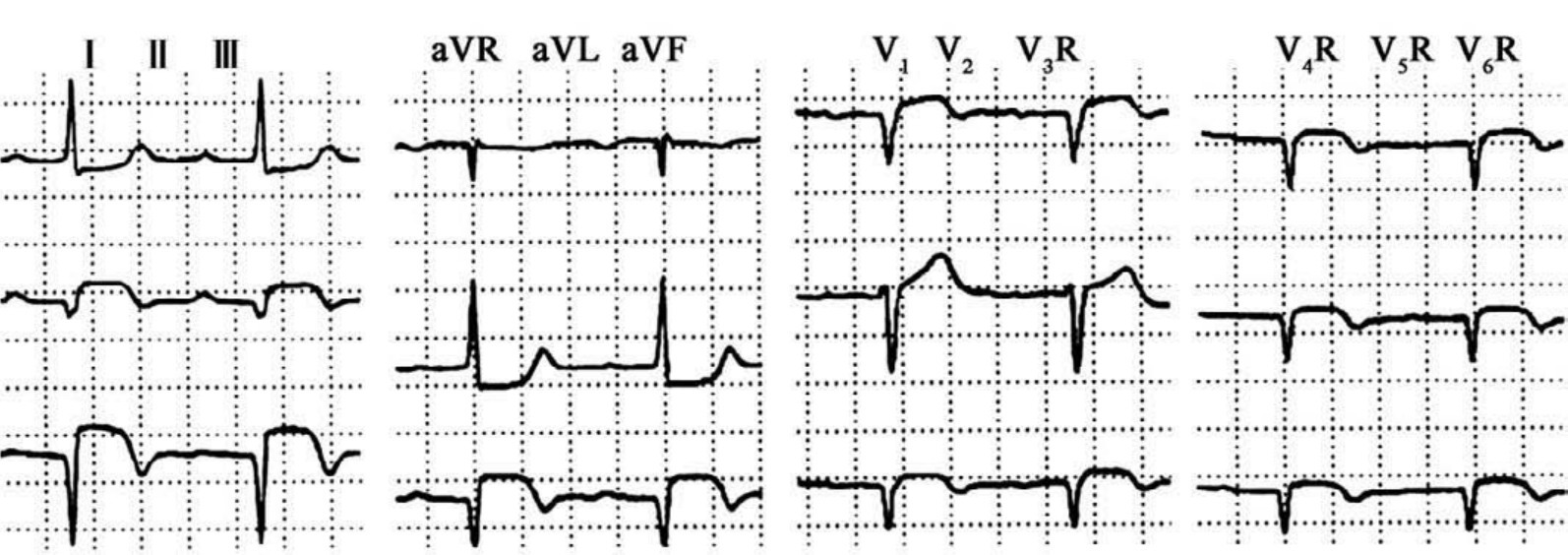
图60-203 急性下壁及右心室心肌梗死
男性,60岁,胸痛1d。Ⅱ、Ⅲ、aVF导联出现QS波、ST段抬高及T波倒置,Ⅰ、aVL导联ST段压低。ST段抬高在Ⅲ导联大于Ⅱ导联,而且伴有V1、V3R~V6R的ST段抬高
(三)局限性高侧壁心肌梗死 当加做V4~V6高一肋间导联时,才有典型心电图改变。
六、典型心电图改变延迟出现的心肌梗死
部分梗死患者由于就医较早,正置梗死初期,病变范围小或呈可逆性,心电图可无明显改变,待梗死发展到一定程度后才出现典型的梗死性心电图改变。延迟的时间可以是数小时、数日甚至1周。有人统计,梗死面积>2cm者,88.7%有心肌梗死心电图改变;而0.5~2cm者,仅47.1%呈现梗死图形。
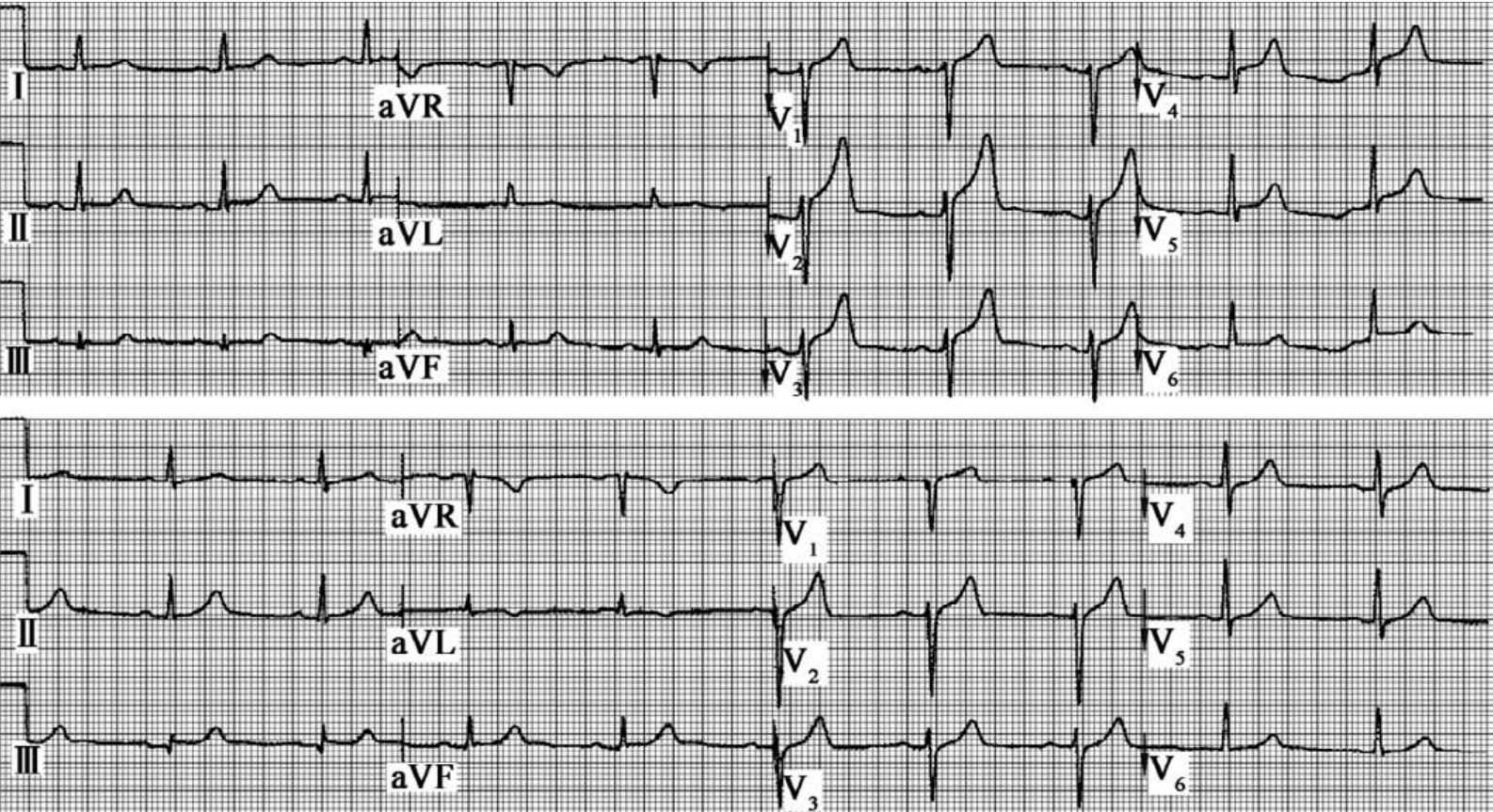
图60-204 心肌梗死超急性期心电图改变不明显,30min后反复记录心电图,ST段回落。这份心电图很容易孤立地被看做早期复极,但CK最高达2500IU/L,cTnⅠ最高达130ng/mL。由于成功地再灌注,无自发性或诱发性缺血,故未进行血管造影
七、心电图上仅表现ST-T改变的心肌梗死
由于受梗死发生的部位、时间、范围及深度的影响,心电图上可无梗死性Q波出现,仅表现为ST-T改变。
(一)急性心肌梗死的极早期 坏死型Q波尚未出现,心电图仅有巨大高耸的T波、ST段上抬及急性损伤阻滞等表现。此种改变见于8%~11%的病例,于发病后1~2小时内出现,一般不超过24小时,随即出现典型的心肌坏死改变。
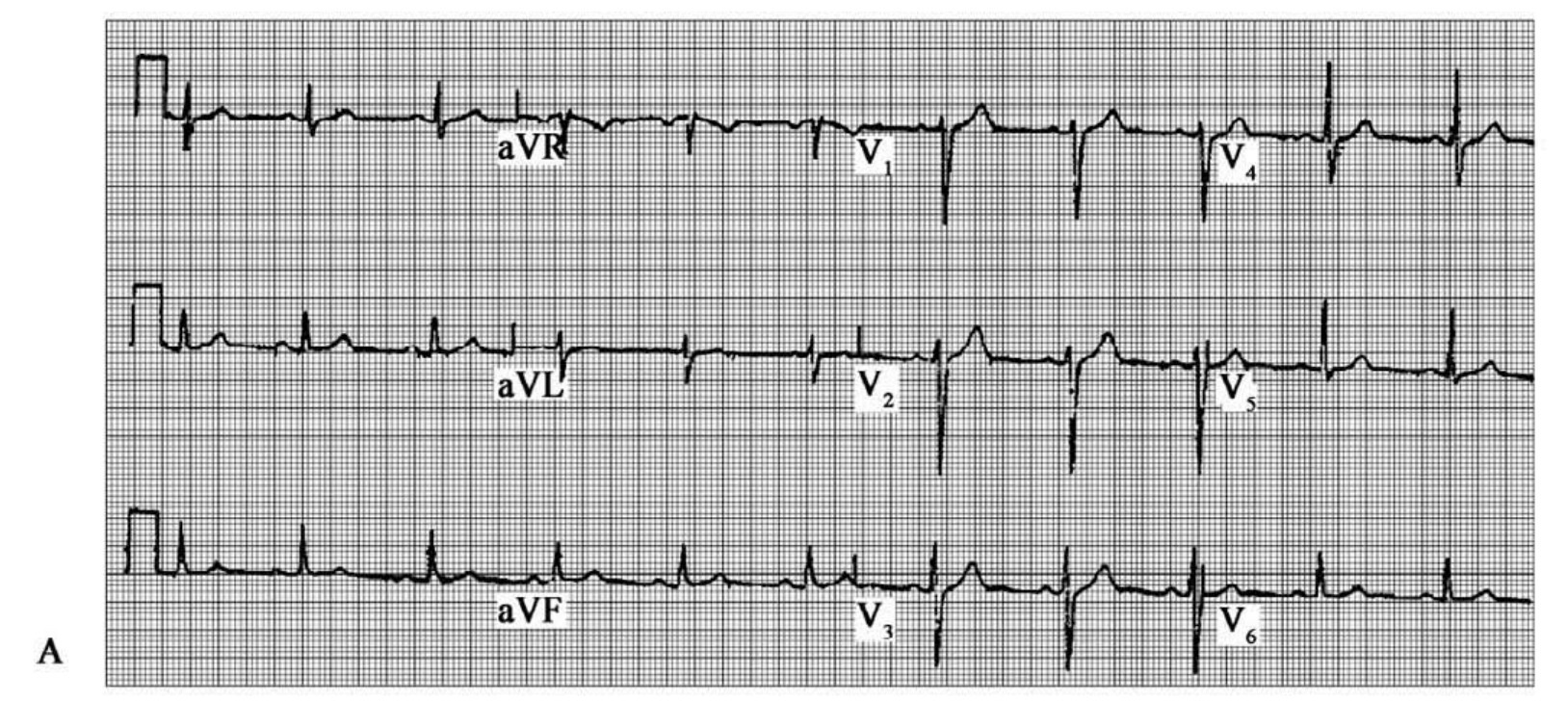
图60-205 高峰状的超急期T波,被临床医生漏诊
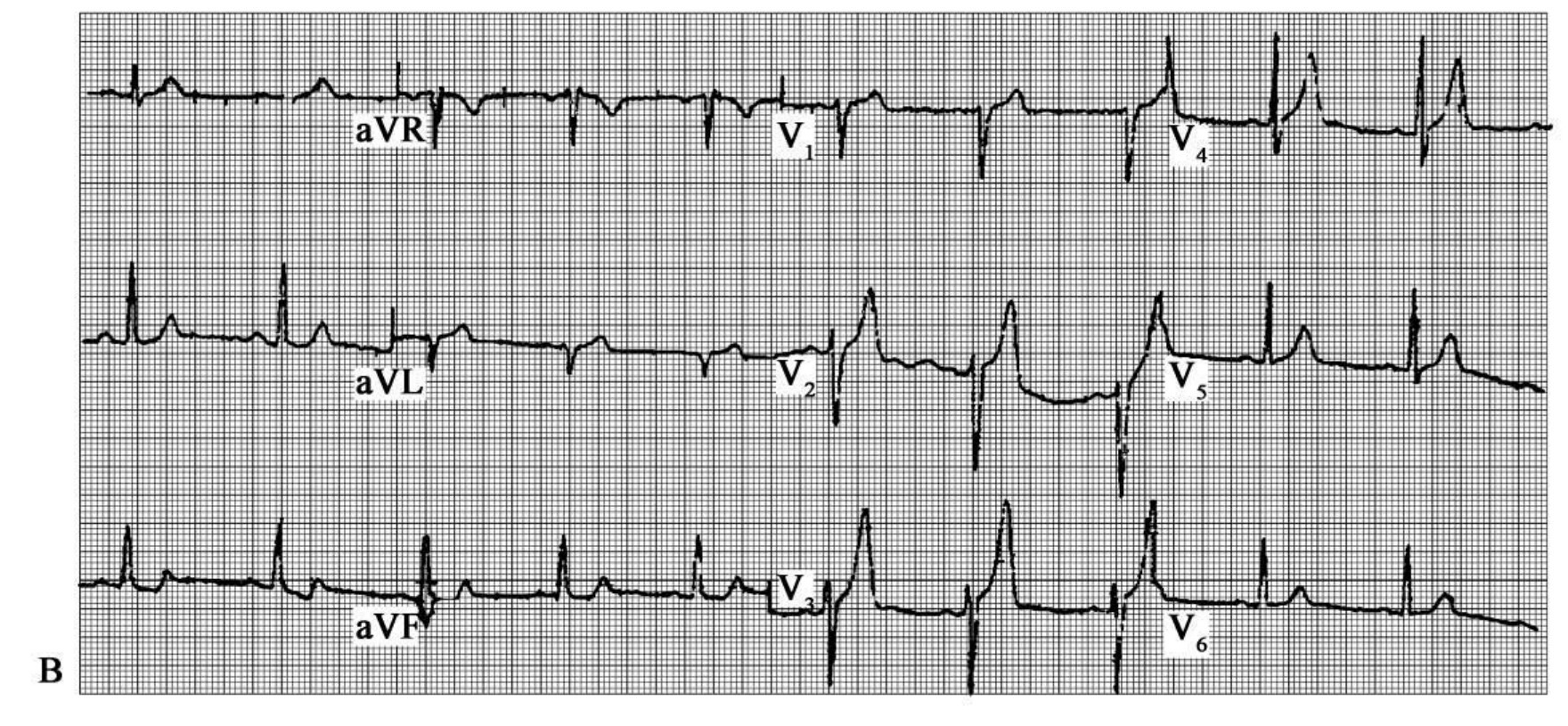
图60-205 (续)高峰状的超急期T波,被临床医生漏诊
男性,65岁,典型胸痛1小时。4天前基础正常心电图(图A)。图B系胸痛1小时描记的心电图。V2~V4导联大的T波。血钾正常,提示非高血钾导致的T波异常。因此,可诊断为前壁急性心肌梗死,应给予再灌注治疗。本例为漏诊的急性心肌梗死,庆幸的是发生自发性再灌注。6小时后心电图显性T波倒置,本例未能识别超急期T波,如未发生自发性注,可能导致完全的前壁心肌坏死
(二)心内膜下心肌梗死 实验研究表明,紧贴心室壁内膜的一层心肌对R波形成几乎无影响。因该处的心肌激动,由浦肯纤维不同方向激动除极,其电位影响互相抵消,只有通过浦肯野纤维到达内膜下心肌的激动波互相融合,并开始一致向外膜面扩展的瞬间,在外膜才能记录到一个起始的R波。此部位位于心室壁内侧1/3~1/2厚度内,有人将此层称为“电静止层”。因此,心内膜下心肌梗死若不超过此“电静止层”,则心电图往往仅表现为内膜下缺血和损伤图形改变,亦即为持续显著的ST段下移及进行性T波倒置,而不出现梗死性Q波。
(三)乳头肌梗死 心电图仅表现J点明显压低伴ST-T改变。如临床上突然出现二尖瓣区收缩期杂音,并具有上述心电图改变,应考虑存在乳头肌梗死。
(四)多次心肌梗死 如果新的梗死与以往梗死在同侧部位,心电图表现为在原有梗死部位上出现ST段抬高及ST-T演变过程。一般反复多次出现的心肌梗死很少使QRS综合波进一步变形,但新的缺血事件可引起ST段和T波的改变。
八、被其他图形所掩盖的心肌梗死
(一)心肌梗死可因合并左束支传导阻滞而被掩盖(详见相关章节)。
(二)预激综合征可掩盖心肌梗死的初始Q波(详见相关章节)。
(三)心肌梗死合并持续性室性心动过速时,梗死图形可被远离梗死区的室性心动过速图形所掩盖。
(四)心肌梗死合并完全性房室传导阻滞时,位于远端的心室逸搏心律可使梗死性Q波被掩盖。
九、临床症状不典型或被其他疾病所掩盖的心肌梗死
临床上有一部分患者发病时无梗死性疼痛,或心肌梗死被其他疾病所掩盖,或由于疼痛发作不典型而被疏漏。
综上所述,急性心肌梗死时,由于心电图与临床表现都可出现多种不典型的改变,若不细心观察分析,极易导致漏诊或误诊。因此,在工作中应注意以下几点:
1.心电图检查与临床相互结合,切不可因临床症状不典型而放弃描记心电图,更不能对临床具有典型急性心肌梗死表现者,根据一两次心电图“正常”或“大致正常”而除外心肌梗死诊断,应在一定时间内重复多次记录心电图,并仔细比较,注意发现细微变化,必要时可进行昼夜监护。
2.对疑有心肌梗死的患者,仅作常规12导联心电图是不够的,应常规作18导联,甚至胸导上或下一肋间、V3R~V9R等。
3.对心电图呈左束支传导阻滞、预激综合征、室性心律者,应注意观察有无与继发性ST-T改变方向相反的原发性ST-T改变及其演变。
4.注意QRS波群的变化,不仅要注意梗死性Q波的出现,对不够诊断标准的Q波也要严密观察,同时还要注意R波有无显著降低、增高或增宽。
5.在与以往心电图进行对比分析时,不仅要注意图形由正常变为异常,还应注意图形是否从异常变为“正常”。
6.利用室性异位搏动诊断心肌梗死。当梗死图形被其他图形所掩盖或室上性激动显示不出明显梗死图形时,起源于梗死区及其附近的室性异位搏动往往能给诊断很大帮助。动物试验证明,室性异位搏动不论来自左心室或右心室,其QRS波群起始部均无Q波。但根据室性异位波动诊断心肌梗死有两个前提:①必须选择以R波为主的导联,即必须根据对向左心室外侧面导联的波形作诊断,不能以aVR及V1导联波形作依据;②室性QRS波群必须主波向上,不能以QS型或RS型为依据。室性异位搏动诊断心肌梗死的标准是:①室性异位搏动主波向上时,起始出现q波或Q波,无论q波如何微小,均有诊断意义;②室性异位心搏的ST段抬高,呈凸面向上或斜形上移;③室性异位心搏的T波变尖,两支对称。这也许是梗死最早的或唯一的表现。室性异位搏动对心肌梗死的诊断虽有一定价值,但据统计约有8.3%的假阳性和29.8%的假阴性。
7.对年龄在60岁以上者,心电图应列为常规检查。老年冠心病患者因多支血管病变或弥漫性、钙化性病变较多见,同时多合并高血压、糖尿病、心肺部疾患等,心肌梗死表现较为复杂,而且无Q波性心肌梗死或复发性心肌梗死发生率高。根据国内525例尸检的结果,发现老年人心肌梗死中三次以上梗死较多,以60~70龄组中占40.7%,在90岁以下的年龄组中占23.5%。老年人因意识障碍常掩盖心肌梗死的临床经过,以及老年人对疼痛的感受阈值增高常表现为无痛型,所以应引起临床工作者注意,心电图检查应列为常规检查。
8.同时参考左心室功能测定的一些指标,如心电图的Ptf-V1,心音图的S4、S3,颈动脉搏动图的左心室射血时间,超声心动图的左心室内径测定,心搏排血量测算,左心室壁活动度及其他综合的左心室功能指数测算等。
9.密切观察反映心肌坏死的生化指标和其他实验室资料,如白细胞、血沉的动态变化,尤其是定时测定心肌酶谱、肌钙蛋白等对诊断十分有益。
十、多发性心肌梗死的心电图诊断
多发性心肌梗死是指同时发生在心脏不同部位的心肌梗死。这类梗死由于发生的部位多、面积大,有时可使临床经过凶险,且易并发左心衰竭、心源性休克及恶性心律失常,预后严重。多发性心肌梗死的心电图表现:
(一)相邻部位的多发性心肌梗死 不会影响它们各自的心电图表现。根据梗死部位的不同,其心电图导联的组合也各不相同。如下壁+广泛前壁心肌梗死等。
(二)相对部位的多发性心肌梗死 心电图上的表现将取决于它们各自的梗死范围及深度。如果梗死的范围及深度不同,心电图必然显露较重侧的心肌梗死图形,但由于两侧心肌电活动所产生的综合向量发生相互作用,使心电图表现较实际的为轻。如前壁心肌梗死较后壁范围大,心电图只表现出前壁心肌梗死图形。
如果梗死的范围及深度相近似,二者的向量变化发生中和、抵消,结果使心电图图形接近正常或出现较轻的不典型改变。如前间壁与正后壁心肌梗死同时发生,这种情况较容易漏诊。
(三)小灶性心肌梗死 由于梗死范围较小,心电图上可无明显改变,如不及时进行肌钙蛋白、血清酶学检查,也容易发生漏诊。
(四)急性心房梗死 急性心肌梗死时如出现P波改变(增宽、切迹、高尖)、P-R段偏移及房性心律失常或急性肺栓死等,应考虑并有急性心房梗死。心房梗死多与心室梗死伴发,很少单独出现。
(五)急性乳头肌梗死或部分断裂 急性心肌梗死时临床上如突然出现二尖瓣区收缩期杂

图60-206 多部位心肌梗死(下壁、前间壁、前壁)
男性,58岁。冠状动脉造影证实左前降支狭窄90%,回旋支狭窄70%,右冠状动脉狭窄95%音,心电图有J点下移、U波倒置、T-U段下移或急性肺水肿时,强烈提示伴发乳头肌梗死或部分断裂。
(九)复发性心肌梗死的心电图诊断 指在原有心肌梗死基础上再次发生新的心肌梗死,包括发生在急性心肌梗死情况下的近期事件和发生在首次心肌梗死时间稍远的晚期事件,临床上称前者为梗死延伸。通常发生在急性心肌梗死后的第1~17天,半数以上发生在最初10天之内。新梗死坏死区常与原来的梗死灶相毗邻,初步愈合的心肌组织被新的坏死灶包绕,在同一血管支配区域内,梗死心肌呈现不同的组织学年龄。对发生较晚的心肌梗死,又称再梗死,再梗死可发生于首次心肌梗死的数天、数周、数月甚至数年之后。其梗死既可发生在毗邻原梗死区,又可发生在远离原梗死的其他部位。复发性心肌梗死的心电图表现:
1.急性心肌梗死后,心电图在临近原梗死区相应的导联上出现新的梗死性改变,且与原梗死区的心电图变化不一致,时间衍变过程也不同。如最初急性心肌梗死累及前壁V1~V4导联,在病程发展中,可能因病变进展,心电图表现V5、V6、Ⅰ、aVL导联突然出现坏死型Q波,ST段上抬。这说明在前壁心肌梗死基础上再次发生侧壁心肌梗死,形成广泛前壁心肌梗死,此现象在临床上称为梗死延展。
2.如再次心肌梗死发生在远离原有梗死的其他部位,二者互不发生影响,心电图上除可见到新的梗死证据外,尚可发现陈旧性心肌梗死的印迹。根据两次梗死部位的不同,心电图可有各种不同的导联组合。
3.如果新的心肌梗死部位与原有的心肌梗死部位正好相对、范围大致相等,心电图可表现原有的梗死性Q波突然消失,出现新梗死损伤ST段及缺血型T波改变。
4.若首次心肌梗死较轻或经溶栓治疗后范围缩小,新梗死发生在原有部位时,心电图可出现明显变化,即原梗死处Q波明显、R降低、ST段抬高及T波倒置。
5.原梗死区范围较大,残留的存活心肌组织所剩无几,若再发生新的心肌梗死,可仅有轻微症状和不典型的心电图变化。如突然发生电轴改变,心房终末电势(Ptf-V1)负值突然增大或出现心律失常等。
6.原先为多部位心肌梗死,平时心电图已有明显的ST-T改变,再发生新梗死时,心电图可出现伪改善或见不到明显改变。
7.在原有的透壁性心肌梗死基础上,再发生小灶性心肌梗死时,心电图可无明显改变,但若仔细与以往心电图对比有可能发现QRS波群电压较前减低。
8.有多支血管病变的非透壁心肌梗死,常可反复多次发生再梗死,甚至达7~8次之多。心电图除有时可见ST-T轻微波动外,几乎无任何表现,甚至出现伪改善,给诊断增加困难。此时应结合临床其他资料综合分析,方能做出正确诊断。
复发性心肌梗死患者常因无典型心电图改变而导致漏诊,故对发生心肌梗死后的患者,突然出现胸痛、心律失常、心力衰竭或心衰加重和心源性休克,对其心电图分析要特别慎重,应仔细观察是否存在下述改变:①新的梗死证据,如坏死、损伤、缺血的图形改变。②原有心肌梗死图形突然加重或消失。③心电图出现伪改善或由不正常转为“正常”。④出现QRS电压减低,切迹较多,时间增宽。⑤出现心电轴改变或Ptf-V1负值增大。⑥ST段或T波突然发生变化。
(九)Q波性心肌梗死与其他疾病的鉴别 见第二篇第十二章第十七节心肌梗死的心电图鉴别诊断。
(陈清启)
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。
















