第三节 单纯型酸碱平衡紊乱
单纯型酸碱平衡紊乱有四种基本类型,分别为代谢性酸中毒、呼吸性酸中毒、代谢性碱中毒与呼吸性碱中毒。
一、代谢性酸中毒
代谢性酸中毒(metabolic acidosis)是指血浆 浓度原发性减少,以致血浆pH值下降的一种酸碱平衡紊乱。按AG值的变化情况,可将代谢性酸中毒分为AG增高型和AG正常型代谢性酸中毒两类。
浓度原发性减少,以致血浆pH值下降的一种酸碱平衡紊乱。按AG值的变化情况,可将代谢性酸中毒分为AG增高型和AG正常型代谢性酸中毒两类。
(一)原因与发病机制
1.AG增高型代谢性酸中毒
AG增高型代谢性酸中毒亦称正常血氯性代谢性酸中毒,是指除含氯以外的任何一种固定酸血浆浓度增高的代谢性酸中毒。因固定酸经碳酸氢盐缓冲后,使[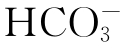 减少,未测定阴离子增多,AG增多。其特点有:血浆固定酸增多,AG增高,血氯含量正常等。常见原因如下。
减少,未测定阴离子增多,AG增多。其特点有:血浆固定酸增多,AG增高,血氯含量正常等。常见原因如下。
(1)固定酸摄入过多。如大量服用阿司匹林,使血浆中有机酸阴离子增多而引起此类型酸中毒。
(2)固定酸生成过多。①乳酸酸中毒:如休克、心力衰竭、低氧血症、严重贫血、肺水肿等,均可导致组织细胞缺血缺氧,产生大量乳酸,造成乳酸酸中毒。②酮症酸中毒:常见于糖尿病、严重饥饿、酒精中毒等。严重饥饿时,机体动用大量脂肪供能,可引发酮症酸中毒。糖尿病时,因胰岛素不足使葡萄糖利用减少,脂肪加速分解,可生成大量酮体(β-羟丁酸、乙酰乙酸等),当超过外周组织氧化利用和肾脏排出能力时,可造成酮症酸中毒。
(3)固定酸排出减少。严重肾功能障碍时,GFR明显减少,细胞物质代谢过多生成的固定酸(特别是硫酸、磷酸),经肾排泄障碍而在体内蓄积,加上肾小管泌H+、产 和重吸收
和重吸收 能力减弱,使血浆中的[H+]增高,[
能力减弱,使血浆中的[H+]增高,[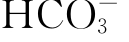 ]明显降低,
]明显降低, 、
、 等相应增多。
等相应增多。
2.AG正常型代谢性酸中毒
AG正常型代谢性酸中毒又称高血氯型代谢性酸中毒。此时 丢失过多,由重吸收的Cl-替补,或含Cl-药物摄入过多直接升高血浆[Cl-]和降低
丢失过多,由重吸收的Cl-替补,或含Cl-药物摄入过多直接升高血浆[Cl-]和降低 ],使AG保持不变,故其具有AG正常、血氯升高等特点,常见原因如下。
],使AG保持不变,故其具有AG正常、血氯升高等特点,常见原因如下。
(1)摄入含氯酸性药物过多。见于长期或大量服用氯化铵、盐酸精氨酸等药物,这些药物易在体内代谢活动中生成HCl,消耗血浆中 ,导致AG正常型代谢性酸中毒。
,导致AG正常型代谢性酸中毒。
(2)经消化道丢失 过多。多见于严重腹泻,小肠、胆囊或胰引流等情况,大量NaHCO3随肠液丢失,使血浆和原尿
过多。多见于严重腹泻,小肠、胆囊或胰引流等情况,大量NaHCO3随肠液丢失,使血浆和原尿 ]下降,从而抑制近曲小管泌H+和重吸收
]下降,从而抑制近曲小管泌H+和重吸收 ,增强对Na+和Cl-的重吸收,以致血浆[Cl-]增高。
,增强对Na+和Cl-的重吸收,以致血浆[Cl-]增高。
(3)肾脏泌H+功能障碍。①肾功能不全时,可使肾小管泌H+和重吸收 减少而致本病。②肾小管性酸中毒,由于受重金属(汞、铅)、药物(磺胺类)及遗传性缺陷等致病因素的影响,肾小管排H+功能障碍,血浆[H+]增高。③长期或大量应用碳酸酐酶抑制剂。如过多服用乙酰唑胺,可抑制碳酸酐酶活性,造成肾小管上皮细胞生成H2CO3减少,肾小管泌H+和重吸收
减少而致本病。②肾小管性酸中毒,由于受重金属(汞、铅)、药物(磺胺类)及遗传性缺陷等致病因素的影响,肾小管排H+功能障碍,血浆[H+]增高。③长期或大量应用碳酸酐酶抑制剂。如过多服用乙酰唑胺,可抑制碳酸酐酶活性,造成肾小管上皮细胞生成H2CO3减少,肾小管泌H+和重吸收 明显障碍,从而产生此类型酸中毒。
明显障碍,从而产生此类型酸中毒。
(二)机体的代偿调节
1.血液与细胞内的缓冲作用
代谢性酸中毒时,血液中增加的H+可立即被血浆缓冲系统缓冲,血浆 及缓冲碱消耗性减少,所生成的弱酸H2CO3可解离成CO2经肺排出。2~4h后,细胞内缓冲系统发挥作用,将大约50%以离子交换方式进入细胞的H+加以缓冲,此时,K+从细胞内逸出,引起继发性高钾血症。
及缓冲碱消耗性减少,所生成的弱酸H2CO3可解离成CO2经肺排出。2~4h后,细胞内缓冲系统发挥作用,将大约50%以离子交换方式进入细胞的H+加以缓冲,此时,K+从细胞内逸出,引起继发性高钾血症。
2.肺的代偿作用
血液[H+]增加,主要使外周化学感受器受到刺激,反射性地引起呼吸中枢兴奋,呼吸运动增强,肺泡通气量明显增加(如血液pH值由7.4降到7.0时,肺泡通气量从4L/min增加到30L/min以上),CO2排出增多,PaCO2(或血浆[H2CO3])继发性降低,以维持[ ]/[H2CO3]的浓度比值接近正常。酸中毒时肺的代偿反应十分迅速,发病后10min即可启动,12~24h达到代偿高峰,代偿最大极限为PaCO2降到10 mmHg。在这个可代偿的范围内(PaCO2为10~40mmHg),肺的代偿作用随着酸中毒的加重而增强,其原发性
]/[H2CO3]的浓度比值接近正常。酸中毒时肺的代偿反应十分迅速,发病后10min即可启动,12~24h达到代偿高峰,代偿最大极限为PaCO2降到10 mmHg。在这个可代偿的范围内(PaCO2为10~40mmHg),肺的代偿作用随着酸中毒的加重而增强,其原发性 降低与继发性PaCO2代偿性降低之间呈一定的比例关系,可用于预测、诊断混合型酸或碱中毒。
降低与继发性PaCO2代偿性降低之间呈一定的比例关系,可用于预测、诊断混合型酸或碱中毒。
3.肾的代偿作用
除肾性原因外,其他任何原因所致的代谢性酸中毒,肾脏均可发挥其排酸保碱的重要调节作用。当血液[H+]升高时,肾小管上皮细胞中碳酸酐酶和谷氨酰胺酶活性增高,肾小管泌H+、泌 和重吸收
和重吸收 增多,从尿中加速固定酸的排出和
增多,从尿中加速固定酸的排出和 重吸收,使
重吸收,使 ]/[H2CO3]比值有所恢复。肾脏的这种调节作用较为缓慢,常需在酸中毒发生数小时后启动,3~5d才能达到最高峰。
]/[H2CO3]比值有所恢复。肾脏的这种调节作用较为缓慢,常需在酸中毒发生数小时后启动,3~5d才能达到最高峰。
4.血气参数的变化状况
代谢性酸中毒经上述代偿调节后,若 ]/[H2CO3]比值接近20/1,血液pH值正常,称代偿性代谢性酸中毒;若该比值减小,血液pH值下降,则称失代偿性代谢性酸中毒。它们的血气参数变化为:
]/[H2CO3]比值接近20/1,血液pH值正常,称代偿性代谢性酸中毒;若该比值减小,血液pH值下降,则称失代偿性代谢性酸中毒。它们的血气参数变化为: 原发性降低,AB、SB、BB均降低,AB<SB,BE负值加大,通过呼吸代偿后,PaCO2继发性下降。
原发性降低,AB、SB、BB均降低,AB<SB,BE负值加大,通过呼吸代偿后,PaCO2继发性下降。
(三)对机体的影响
1.心血管系统
(1)心肌收缩力减弱:血液[H+]增高,不仅使心肌代谢障碍,而且可妨碍心肌细胞Ca2+内流和肌浆网的Ca2+释放,竞争性抑制Ca2+与肌钙蛋白钙结合亚单位的结合,从不同环节引起心肌收缩力减弱,心输出量减少。
(2)室性心律失常:与血清钾升高密切相关。由于血液[H+]升高,一方面促使细胞内外H+-K+交换,H+进入细胞,K+出细胞;另一方面致使肾小管上皮细胞增加泌H+、减少排K+。于是,形成继发性高钾血症,引起各种心律失常,较严重的有重度传导阻滞、心室纤颤,甚至心跳停搏等。
(3)血管对儿茶酚胺的反应性降低。受血液[H+]增高的影响,毛细血管前括约肌及微动脉平滑肌对儿茶酚胺丧失正常的反应性,以致血管容量逐步扩大,回心血量减少,血压下降。因此,休克时及早纠正酸中毒,对减轻或消除血流动力学障碍,阻断休克病情恶化具有重要的临床意义。
2.中枢神经系统
酸中毒时既可妨碍氧化磷酸化,使脑组织所需的能量因ATP生成减少而供应不足,又可提高谷氨酸脱羧酶活性,使抑制性介质γ-氨基丁酸生成增多,从而引起中枢神经系统代谢障碍,产生意识障碍、嗜睡、昏迷,甚至因呼吸中枢和血管运动中枢麻痹而致死等临床表现。
(四)防治的病理生理基础
1.治疗原发病
及时去除发病原因,同时注意采取适当输液措施纠正水、电解质紊乱,恢复有效循环血量和改善肾功能。
2.合理应用碱性药物
这是纠正代谢性酸中毒的主要措施,首选碳酸氢钠。应根据酸中毒程度,在血气监护下分次补碱,其量一般按每负一个BE,每公斤体重需补NaHCO30.3mmol/L来计,使用时补碱量宜小不宜大。此外,也可选用作用较慢的乳酸钠,但乳酸酸中毒及肝病患者应当慎用或不用。
3.防治低血钾和低血钙
代谢性酸中毒治疗时可导致低血钾和低血钙,应注意防治。
二、呼吸性酸中毒
呼吸性酸中毒(respiratory acidosis)是指PaCO2(或血浆H2CO3)原发性升高,以致血浆pH值下降的一种酸碱平衡紊乱。依据病程可将其分为急性呼吸性酸中毒和慢性呼吸性酸中毒两类。
(一)原因与发病机制
1.CO2排出减少
以外呼吸通气障碍所致的CO2排出受阻最为常见。临床上常见的通气障碍的原因如下。
(1)呼吸中枢抑制:颅脑损伤、脑炎、脑血管意外、呼吸中枢抑制剂(巴比妥类)应用过量、酒精中毒等,主要通过抑制呼吸中枢,造成体内急性CO2潴留。
(2)呼吸肌麻痹:如急性脊髓灰质炎、脊神经根炎、重症肌无力、有机磷中毒及重度低钾血症等,可使呼吸运动减弱,肺泡扩张受限,以致CO2排出障碍。
(3)呼吸道阻塞:可因喉头痉挛、水肿、溺水、异物堵塞气管等引起急性呼吸性酸中毒,也可因支气管哮喘、慢性阻塞性肺部疾患导致慢性呼吸性酸中毒。
(4)胸廓病变:如胸部创伤、严重气胸或大量胸腔积液、胸廓畸形等,可使胸廓活动受限,肺泡通气障碍,CO2排出减少。
(5)肺部疾患:如呼吸窘迫综合征、急性心源性肺水肿、重度肺气肿、肺组织广泛纤维化等,均可因严重通气障碍和肺泡通气锐减而引起CO2排出减少。
(6)呼吸机使用不当:如通气量设置过小,使CO2排出减少。
2.CO2吸入过多
如矿井塌陷、被阻区通气不良,空气中CO2增多,机体吸入过量CO2而发病,此种情况较为少见。
(二)机体的代偿调节
呼吸性酸中毒由于起源于肺通气功能障碍,故碳酸氢盐缓冲系统与肺均不能进行缓冲和代偿调节,只能靠血液非碳酸氢盐缓冲系统和肾脏发挥调节作用。
1.细胞内外离子交换和细胞内缓冲
这是急性呼吸性酸中毒的主要代偿方式,其代偿调节能力十分有限,往往表现为代偿不足或失代偿状态。具体反应过程如下。①CO2在血浆中转化为HCO-3,由于CO2潴留,血浆[H2CO3]不断升高,H2CO3解离成H+和HCO-3,使血浆[HCO-3]相应增多,有利于维持[HCO-3]/[H2CO3]比值,具有一定的代偿作用。H+与细胞内K+交换,进入细胞的H+被蛋白质缓冲,K+外逸则继发高钾血症。②CO2弥散入红细胞,PaCO2不断升高时,血浆中潴留的CO2可迅速弥散入红细胞内,在碳酸酐酶的催化下,与胞质中的H2O结合生成H2CO3,并解离为H+和 ,H+主要被Hb-和
,H+主要被Hb-和 缓冲
缓冲 与血浆中的Cl-交换释放入血,使血浆
与血浆中的Cl-交换释放入血,使血浆 ]有所增高,[Cl-]相应下降。但上述代偿调节难以维持[
]有所增高,[Cl-]相应下降。但上述代偿调节难以维持[ ]/[H2CO3]的正常比值,血浆pH值常常低于正常。
]/[H2CO3]的正常比值,血浆pH值常常低于正常。
2.肾的调节作用
这是慢性呼吸性酸中毒的主要代偿方式。由于PaCO2和[H+]升高,肾小管上皮细胞中的碳酸酐酶和谷氨酰胺酶活性增强,肾小管泌H+、泌 和重吸收HCO-3明显增多。其结果是酸性物质随尿排出体外,血浆
和重吸收HCO-3明显增多。其结果是酸性物质随尿排出体外,血浆 继发性增高,有时可使[
继发性增高,有时可使[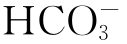 ]/[H2CO3]比值接近20/1,形成代偿性呼吸性酸中毒。
]/[H2CO3]比值接近20/1,形成代偿性呼吸性酸中毒。
3.血气参数变化状况
(1)急性呼吸性酸中毒:CO2急剧潴留,肾来不及发挥代偿作用,[ ]/[H2CO3]比值减少,血浆pH值下降,为失代偿性呼吸性酸中毒。其血气参数变化为:PaCO2原发性增高,AB>SB,BB、BE变化不大。
]/[H2CO3]比值减少,血浆pH值下降,为失代偿性呼吸性酸中毒。其血气参数变化为:PaCO2原发性增高,AB>SB,BB、BE变化不大。
(2)慢性呼吸性酸中毒:虽有CO2潴留,但经肾充分代偿后,可使[ ]/[H2CO3]比值接近或达到20/1,血浆pH值略低或正常,形成代偿性或失代偿性呼吸性酸中毒。其血气参数变化为:PaCO2原发性增高,AB、SB、BB均升高,AB>SB,BE正值增大。
]/[H2CO3]比值接近或达到20/1,血浆pH值略低或正常,形成代偿性或失代偿性呼吸性酸中毒。其血气参数变化为:PaCO2原发性增高,AB、SB、BB均升高,AB>SB,BE正值增大。
(三)对机体的影响
此类型酸中毒对心脏的影响与代谢性酸中毒时相似。所不同的是因PaCO2升高可引起一系列血管运动和神经精神障碍。
1.CO2对血管的直接舒张作用
由于脑血管壁无α受体,体内的CO2可直接扩张脑血管,使脑血流量增加,颅内压及脑脊液压增高,引起持续性头痛,尤以夜间和晨起更为严重。
2.中枢神经系统功能障碍
中枢神经系统功能障碍主要起因为高碳酸血症。常见于PaCO2>80mmHg时,早期症状为头痛、不安、焦虑等,晚期可见震颤、精神错乱、嗜睡、昏迷等“CO2麻醉”表现,临床称为肺性脑病(pulmonary encephalopathy)。
(四)防治的病理生理基础
1.改善肺泡通气功能
这是防治此类型酸中毒的关键措施。应针对病因处理,保持呼吸道畅通。对慢性阻塞性肺疾患患者,要及时控制感染、强心、解痉和祛痰;对呼吸道梗阻者,应尽早排除气道异物或解除支气管平滑肌痉挛;对呼吸中枢抑制者,须果断应用呼吸中枢兴奋药或人工呼吸机。
2.正确使用碱性药物
呼吸性酸中毒时应慎用碱性药物,尤其是在通气尚未改善前要严加控制。一般在通气改善后不用碳酸氢钠,可慎重应用三羟甲基氨基甲烷(THAM,一种不含钠的有机碱),以免加重高碳酸血症和并发代谢性碱中毒。
三、代谢性碱中毒
代谢性碱中毒(metabolic alkalosis)是指血浆[ ]原发性增高,以致血浆pH值升高的一种酸碱平衡紊乱。
]原发性增高,以致血浆pH值升高的一种酸碱平衡紊乱。
(一)原因与发病机制
1.H+丢失过多
(1)经消化道丢失:见于频繁呕吐及胃液引流时,富含HCl的酸性胃液大量丢失。正常情况下,胃黏膜壁细胞中的碳酸酐酶能将胞质中的CO2和H2O催化生成H2CO3,后者解离为H+和 。H+与来自血浆的Cl-生成HCl,进食时分泌到胃腔内,成为胃液的主要成分。
。H+与来自血浆的Cl-生成HCl,进食时分泌到胃腔内,成为胃液的主要成分。 则返回血流,一过性地使血浆
则返回血流,一过性地使血浆 ]升高。这种状况直到酸性食糜进入十二指肠,其内的H+刺激肠上皮细胞和胰腺分泌大量
]升高。这种状况直到酸性食糜进入十二指肠,其内的H+刺激肠上皮细胞和胰腺分泌大量 ,并与H+中和。因此,频繁呕吐及胃液引流时,大量HCl随胃液丢失,难以足量中和血浆中的
,并与H+中和。因此,频繁呕吐及胃液引流时,大量HCl随胃液丢失,难以足量中和血浆中的 ,使血浆
,使血浆 ]原发性升高,产生代谢性碱中毒。
]原发性升高,产生代谢性碱中毒。
(2)经肾丢失:H+经肾丢失常见原因有应用利尿药、盐皮质激素增多等。
①应用利尿药:长期应用某些利尿剂(速尿、噻嗪类等)能抑制肾小管髓袢升支重吸收Cl-、Na+和H2O,使远曲小管滤液[Na+]和[Cl-]增高,[H+]降低,并伴流量增大,流速加快,从而导致远曲小管和集合管泌H+、泌K+增加,重吸收 增多,Cl-随尿液大量排出,引起低氯性碱中毒。
增多,Cl-随尿液大量排出,引起低氯性碱中毒。
②盐皮质激素增多:原发性或继发性醛固酮增多症时,体内增多的醛固酮可促使集合管保Na+排K+、泌H+,结果血浆[H+]降低,造成低钾性碱中毒。
2.碱性物质负荷过量
碱性物质负荷过量常为医源性因素所致。如给肾功能受损的患者输入过多碳酸氢钠,或大量输入库存血(含柠檬酸盐),因肾小管对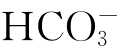 的排泌障碍而使血浆[
的排泌障碍而使血浆[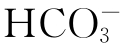 ]原发性增高。
]原发性增高。
3.H+向细胞内转移
低钾血症是肾小管泌H+和重吸收 的有效刺激,也是引起代谢性碱中毒的重要原因。机体缺K+时,引起细胞内外K+-H+交换,K+出细胞,H+入细胞,血浆[H+]下降,造成细胞外碱中毒和细胞内酸中毒。此时,由于肾小管上皮细胞内H+增多,肾小管泌H+相应增加,尿液呈酸性,称反常性酸性尿。
的有效刺激,也是引起代谢性碱中毒的重要原因。机体缺K+时,引起细胞内外K+-H+交换,K+出细胞,H+入细胞,血浆[H+]下降,造成细胞外碱中毒和细胞内酸中毒。此时,由于肾小管上皮细胞内H+增多,肾小管泌H+相应增加,尿液呈酸性,称反常性酸性尿。
(二)机体的代偿调节
1.体液的缓冲作用和细胞内外离子交换
代谢性碱中毒时,体液缓冲系统中的弱酸(H2CO3、HHb、HHbO2、HPr )可直接缓冲增多的OH-,使血浆[
)可直接缓冲增多的OH-,使血浆[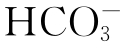 ]及[Buf-]升高。同时,[H+]下降,细胞内外H+-K+交换增强,H+移出细胞,K+移入细胞,引起继发性低钾血症。
]及[Buf-]升高。同时,[H+]下降,细胞内外H+-K+交换增强,H+移出细胞,K+移入细胞,引起继发性低钾血症。
2.肺的代偿调节
这是代谢性碱中毒的主要调节方式,具有代偿反应快(发病后数分钟启动),12~24h可达到代偿高峰的特点。当血浆[H+]降低时,可抑制呼吸中枢,使呼吸运动减弱,肺泡通气量减少,PaCO2(或[H2CO3])继发性升高,以维持 ]/[H2CO3]比值接近20/1。但由于受到呼吸抑制所致的PaO2降低和PaCO2升高反向调节的影响,又可反射性地兴奋呼吸中枢使呼吸运动增强,肺泡通气量增大,结果肺的上述调节作用往往有限,难以达到完全代偿。故此类型碱中毒时PaCO2继发性上升的代偿极限是55mmHg,其变化状况可用预测公式来测算,作为是否合并呼吸性酸或碱中毒的判断依据。
]/[H2CO3]比值接近20/1。但由于受到呼吸抑制所致的PaO2降低和PaCO2升高反向调节的影响,又可反射性地兴奋呼吸中枢使呼吸运动增强,肺泡通气量增大,结果肺的上述调节作用往往有限,难以达到完全代偿。故此类型碱中毒时PaCO2继发性上升的代偿极限是55mmHg,其变化状况可用预测公式来测算,作为是否合并呼吸性酸或碱中毒的判断依据。
3.肾的调节作用
其调节作用缓慢,3~5d方可达到代偿高峰。碱中毒时,血浆[H+]下降,使肾小管上皮细胞中的碳酸酐酶和谷氨酰胺酶活性降低,肾小管泌H+、泌 和重吸收HCO-3减少,血浆[
和重吸收HCO-3减少,血浆[ ]继发性下降,尿液因
]继发性下降,尿液因 排出增多而呈碱性(低钾性碱中毒除外)。
排出增多而呈碱性(低钾性碱中毒除外)。
4.血气参数变化状况
经过上述代偿调节,血浆 ]/[H2CO3]比值可正常或升高,血浆pH值相应正常或增大,可出现代偿性或失代偿性代谢性碱中毒。其血气参数变化为
]/[H2CO3]比值可正常或升高,血浆pH值相应正常或增大,可出现代偿性或失代偿性代谢性碱中毒。其血气参数变化为 原发性升高,AB、SB、BB均增高,AB>SB,BE正值加大。
原发性升高,AB、SB、BB均增高,AB>SB,BE正值加大。
(三)对机体的影响
代谢性碱中毒时的临床表现往往被原发疾病所掩盖,缺乏特有的症状和体征。在急性或严重代谢性碱中毒时,主要的功能与代谢障碍如下。
1.中枢神经系统功能障碍
血浆pH值升高,[H+]下降时,脑组织内γ-氨基丁酸转氨酶活性增高,谷氨酸脱羧酶活性降低,使γ-氨基丁酸分解增强,以致γ-氨基丁酸生成减少,使其对中枢神经系统抑制作用减弱。患者常出现烦躁不安、精神错乱、谵妄、意识障碍等临床表现。
2.血红蛋白氧离曲线左移
这种变化是受血浆pH值升高的影响所致。此时,Hb与O2的亲和力增强,引起血红蛋白氧离曲线左移,使流经组织血液中的HbO2不易释放O2,引起组织缺氧。
3.血浆游离Ca2+降低
这常见于急性代谢性碱中毒,因血浆[H+]骤降,血浆游离钙转化为结合钙,使血浆游离钙浓度降低,造成神经肌肉应激性增高,出现面部和肢体肌肉抽动、手足搐搦、惊厥等症状。
4.低钾血症
血浆[H+]降低时,细胞内外H+-K+交换,H+出细胞,K+进入细胞,可直接降低血K+。同时,肾小管上皮细胞泌H+减少,出现H+-Na+交换减弱和K+-Na+交换增强,尿K+排出增多,导致低钾血症。
(四)防治的病理生理基础
(1)治疗原发病。积极去除代谢性碱中毒的病因与诱发因素。
(2)给予0.9%生理盐水。生理盐水含Cl-量高于血浆,通过扩充血容量和补充Cl-使过多的 从肾脏排出,达到治疗目的。
从肾脏排出,达到治疗目的。
(3)给予含氯的药物。对于严重的代谢性碱中毒患者,可给予少量含氯酸性药物,如NH4Cl或0.1mmol/L HCl,以消除碱中毒对人体的危害。
四、呼吸性碱中毒
呼吸性碱中毒(respiratory alkalosis)是指血浆H2CO3原发性减少,以致血浆pH值升高的一种酸碱平衡紊乱。根据其发病时间可分为急性呼吸性碱中毒和慢性呼吸性碱中毒两种类型。
(一)原因和发病机制
1.低氧血症
吸入气PaO2过低,如肺炎、间质性肺疾患、肺水肿等外呼吸功能障碍,均可造成PaO2降低,肺通气过度,以致CO2排出过多。
2.呼吸中枢受到直接刺激
通常可直接刺激呼吸中枢,导致过度通气的常见疾患有如下几种。①中枢神经系统疾病:如脑炎、脑外伤、脑肿瘤等。②精神障碍:如癔病发作。③某些药物:如水杨酸、氨等。④机体代谢过高:如甲状腺功能亢进、高热等。
3.人工呼吸机使用不当
如通气量设置过大,使用时患者CO2排出过多。
(二)机体的代偿调节
1.急性呼吸性碱中毒
其主要代偿调节方式是细胞内外离子交换和细胞内缓冲。这种代偿调节的过程如下。①细胞内H+外逸。受血浆[H2CO3]迅速下降的影响,细胞内非碳酸氢盐缓冲系统(血红蛋白、磷酸、蛋白质等,即HBuf→H++Buf-)和细胞代谢产物乳酸提供的H+,可迅速通过细胞内外H+-K+交换而逸出细胞,与 结合生成H2CO3,使血浆[H2CO3]有所回升,
结合生成H2CO3,使血浆[H2CO3]有所回升, 浓度相应下降。同时,细胞外K+进入细胞,继发低钾血症。②血浆
浓度相应下降。同时,细胞外K+进入细胞,继发低钾血症。②血浆 进入红细胞。部分血浆
进入红细胞。部分血浆 通过与Cl-互相交换而进入红细胞,与胞质中的H+生成H2CO3,并解离为CO2和H2O,CO2从红细胞中逸出可提高血浆[H2CO3]。由于上述代偿能力相当有限,故本型碱中毒往往失代偿。
通过与Cl-互相交换而进入红细胞,与胞质中的H+生成H2CO3,并解离为CO2和H2O,CO2从红细胞中逸出可提高血浆[H2CO3]。由于上述代偿能力相当有限,故本型碱中毒往往失代偿。
2.慢性呼吸性碱中毒
其主要靠肾脏充分代偿调节。由于这种代偿作用缓慢,难以在急性呼吸性碱中毒时奏效。通常,经它可使肾小管上皮细胞泌H+、泌 和重吸收
和重吸收 均减少,血浆[
均减少,血浆[ ]下降,尿液呈碱性。
]下降,尿液呈碱性。
3.血气参数变化状况
急性呼吸性碱中毒大多为失代偿性的,故PaCO2原发性降低,血浆pH值升高,AB<SB,BB、BE基本不变。慢性呼吸性碱中毒经肾充分代偿调节后,可出现代偿性或失代偿性两种。故PaCO2原发性降低,血浆pH值正常或升高,AB<SB,SB、AB、BB继发性减少,BE负值增大。
(三)对机体的影响
呼吸性碱中毒所致的脑功能损伤和低碳酸血症所致的脑血流量减少,容易产生眩晕、抽搐(与血浆游离Ca2+减少有关)、意识障碍、四肢及口周围感觉异常等临床表现。此外,大多重度患者血浆磷酸盐明显降低,这与细胞内[H+]下降,使糖原分解加强,大量磷酸盐消耗有关。
(四)防治的病理生理基础
主要措施为防治原发病和去除导致通气过度的原因。可采用吸入含5%CO2的混合气体或纸袋罩口、鼻反复吸入呼出气体等办法治疗急性呼吸性碱中毒患者,以逐渐恢复其血浆[H2CO3],对精神性通气过度患者亦可使用镇静剂来治疗。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。














