小儿烧伤是指12岁以下的儿童烧伤。从出生到长大成人,小儿阶段一直是处在不断生长发育的过程中,年龄愈小与成年人的差别愈大,绝非成人的缩影。机体对病原体的反应也因年龄的不同而有差异。因此要处理好小儿烧伤就必须熟悉并掌握小儿的正常发育规律,了解小儿的生理特点,并在治疗中予以周密考虑。
一、小儿皮肤特点
新生儿的皮肤非常娇嫩,极易损伤。婴儿皮肤已趋向成熟,但总的来说,较成年人仍明显为薄,皮肤附件少,汗腺发育不全,外观平坦、细嫩,纹理细腻,抵抗力差,容易损伤。对成年人不一定造成损伤的一杯70℃的热水,对小儿则可能造成深度烫伤。小儿体表面积比例较成年人大,因而散热面大。小儿皮肤的体温调节功能较差,环境温度的变化与皮肤体温调节功能不相适应时,容易受凉或发热。小儿由于真皮层较薄且血管网丰富,皮肤吸收能力较强,吸收面也大,特别是创面感染后,毒素吸收的可能性和吸收速度增加,因此小儿烫伤后外用药物时应注意避免药物吸收过量而引起药物中毒或产生不良反应。小儿皮肤表皮与真皮之间基底膜连接不够紧密,烧伤后表皮易脱落,在同样热源条件下小儿烧伤的深度较成人深。另一方面小儿皮肤生长的能力相对强于成年人,创面愈合迅速,但同时创面愈合后瘢痕的增生率也大。另外,小儿皮肤结缔组织中富含基质,皮肤组织含水量也高于成年人,烫伤后容易发生急性炎性水肿,小儿Ⅱ度烧伤极易因感染而变为Ⅲ度烧伤。小儿皮肤即便受到轻微刺激也易损伤,因此如切取皮片过厚则容易造成供皮区不愈合或瘢痕愈合。
二、小儿细胞外液量
小儿细胞外液量大,占体重的25%~47%。婴儿细胞外液量最高达体重的50%,随年龄增大,细胞外液量逐渐减少。小儿皮肤不显性失水量大,婴儿每日失水约30ml/kg。当出汗时,皮肤水分蒸发可增加4~5倍,大汗时可丧失120ml/kg,因此小儿需补充的水分较多。正常婴儿血清电解质和晶体渗透压值大致与成人相同,但血清氯离子浓度较高,可达110mmol/L,容易发生高氯性酸中毒和血液pH值降低,同时也容易发生代偿性呼吸性碱中毒,对酸或碱的调节能力较差。小儿发生低蛋白血症时,更容易发生水、电解质紊乱。
三、神经系统
小儿大脑皮质功能发育较慢,神经系统发育尚未成熟,兴奋性低,神经活动很不稳定,兴奋和抑制在大脑皮质很容易扩散,对刺激耐受能力较低,易于疲劳,睡眠多;大脑皮质下中枢的兴奋性较高,遇到强烈刺激时,容易引起高热、惊厥和呕吐。因此,不宜对烧伤患儿特别是重度烧伤患儿做过多复杂的检查,操作和手术时间均不宜过长。小儿时期体温调节能力差,年龄越小,这种调节能力就越差。这是因为小儿体温调节中枢发育尚未成熟,中枢神经系统调节功能比较差;同时,小儿体表面积相对大,皮下脂肪较少,皮肤汗腺发育不全,散热快,其体温调节功能不稳定,产热和散热容易发生不平衡,体温的变化易受周围环境温度的影响,体温容易波动。因此,在手术、换药及暴露时间过长时容易发生低体温,过热又容易使体温过高,特别是夏季高温或实施暴露疗法时,环境过热可能引发高热、惊厥;相反,寒冷时又会增加代谢率,此时很易耗尽体内储存的有限能源,而导致低体温。因此,小儿烧伤病室和手术室的温度应维持在25℃左右为宜。一般来说,小儿体温升高较成年人明显,体温波动范围亦较成年人为大。小儿烧伤后发热的高低并不能完全表明烧伤的严重程度,有时病情虽然很严重,但是并不一定发热。相反,有时高热不退,而病情并不一定很重。
四、呼吸系统
呼吸运动由大脑皮质呼吸中枢所调节,小儿大脑皮质发育未成熟,呼吸调节功能不完善。不同年龄小儿的正常呼吸频率和呼吸方式有较大的差异。随年龄的增长,呼吸频率逐渐减低(表23-1),呼吸方式逐渐由腹式呼吸转为胸式呼吸。1岁以内为腹式呼吸,此时严重腹胀可造成呼吸困难,1岁以后逐渐呈胸式呼吸,4岁以后以胸式呼吸为主,7岁以后才和成年人一样。因此,小儿烧伤后腹部创面或手术后腹部包扎不易过紧,如腹部较大面积成环状深度烧伤,应及时切开焦痂减张,以免影响呼吸。另外,新生儿鼻腔、咽喉、气管、支气管狭小,黏膜薄弱,喉部淋巴组织和毛细血管丰富,肺顺应性差,管壁纤维组织及软骨均较弱,因而当呼吸道充血、水肿或分泌物过多易引起咽喉水肿、肺不张、肺气肿和呼吸道感染等。
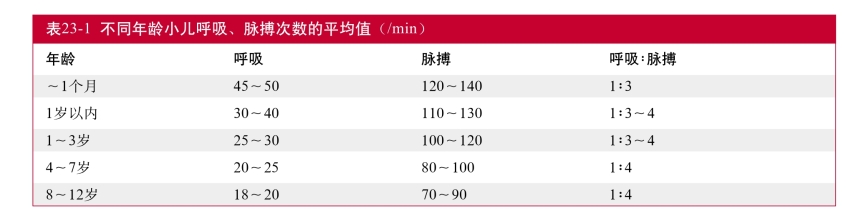

小儿肺组织发育尚未完善,气管、支气管腔狭窄,软骨柔软,弹力组织发育较差,肺泡数量少,气体交换面积不足,潮气量小(表23-2),黏膜血管丰富,纤毛运动差,清除力薄弱,易引起感染。呼吸功能较成人差,呼吸功能受影响时,易造成缺氧和CO2潴留。小儿肺泡发育至2岁才健全。小儿的肺容量为成人的1/6,一般至5岁才能与成年人相同,气道通气量比成年人低,因此遇有特殊情况,常靠增加呼吸频率来满足较高的氧的需要量,呼吸频率过快很容易引起呼吸肌的疲劳而导致呼吸衰竭。小儿气管位置较成年人高,气管的长度比成人短,1岁以内的小儿气管长度只有5~9cm,其长度随年龄而增长,而且气管与支气管间棱角也比成年人大。了解这些特点对吸入性损伤的治疗十分重要,如气管套管口径的选择、气管切开位置和供氧方法等。
五、循环系统
小儿总血容量低,所以少量出血便可引起休克。足月产的新生儿全身血容量约300ml,为体重的10%(成人为6%),新生儿失血60ml,就相当于成年人失血900ml,2~3岁时全身血容量为体重的8%。烧伤后创面较大量的血浆样渗出液可导致循环血容量的急剧下降而出现低血容量性休克,并且小儿维持体液平衡的能力较成年人差,所以耐受脱水的能力也较差。新生儿血液分布是内脏多,躯干四肢少,所以肝脾较大,而四肢遇冷容易发凉,手足呈青紫色。小儿心率快,安静时新生儿的心率为110~140/min,哭闹时达180~200/min,烧伤后由于应激反应、疼痛刺激、惊恐等可使心率更快。心率增快是休克的症状之一,应给予足够重视,但并不一定有特殊问题,几小时内如能减到150~160/min,仍是正常的。应在小儿安静时测定心率才为准确。一般体温每增高1℃,心率每分钟增加约15次。睡眠时心率每分钟可减少20次左右。
动脉血压高低主要取决于心排血量和外周血管阻力。小儿年龄愈小,动脉压力愈低。为便于推算,小儿上肢血压正常值可按下列公式计算:1岁以上,收缩压=80+(2×年龄)mmHg,相当于10.4+(0.26×年龄)kPa,舒张压为收缩压的2/3。正常下肢比上肢血压约高20~40mmHg(2.6~5.2kPa)。脉压差正常为30~40mmHg(4.0~5.2kPa)。小儿血压受诸多外界因素的影响,如哭叫、体位变动、情绪紧张等皆可使血压暂时升高,故应在绝对安静时测量血压。静脉压高低与心排血量、血管功能及循环血容量有关。上、下腔静脉血返回右心室受阻也影响静脉压。静脉压一般3~5岁时为40~50mmH2O(0.39~0.49kPa),5~10岁约为50~60mmH2O(0.49~0.58kPa)。
六、消化系统
小儿肠道相对成年人较长,肠壁薄,黏膜血管丰富,分泌面及吸收面较大,吸收力强,渗透性高。小儿烧伤后胃的排空常因烧伤应激和感染等因素而明显迟延,并可能出现胃扩张、应激性溃疡、呕吐及腹胀。小儿烧伤后因消化道充血、肠道细菌易位、黏膜屏障功能损害等因素,胃肠道一旦感染,易发生中毒性腹泻和肠功能紊乱,同时肠源性细菌或内毒素容易进入血液循环引起脓毒症。小儿烧伤以后需要大量的营养物质摄入,但若口服进食过多,不能消化吸收,常导致腹泻。小儿对糖和蛋白质的消化吸收较好,但对脂肪则较差,食用含脂较高的食物不易消化,常会导致腹泻,故不易给过多的脂肪。
七、泌尿系统
新生儿在出生后肾代替胎盘而成为维持内环境稳定的主要器官,但其生理功能还不够成熟,储备功能差,一般1~1岁半时达到成年人水平。新生儿膀胱容量为50ml,以后逐渐增大,膀胱容量约为[年龄(岁)+2]×30(ml)。男孩尿道在1岁时为5~6cm,性成熟期长约12cm。女孩出生后数月时,尿道仅长1cm,以后增至3~4cm。同年龄段的小儿每小时尿量差异较大,因液体入量、出汗、气温、体温等因素的改变,1岁以内正常尿量14±6ml/h,1~4岁22±2ml/h,4~7岁26±2ml/h,7~12岁30±2ml/h,每小时尿量低于1ml/kg为少尿。
婴幼儿肾与体重比值高于成年人,肾位置较高,肾小球和肾小管功能尚未发育完善,尿稀释和浓缩功能亦低。新生儿肾小球滤过率为成年人的1/4,6个月后肾浓缩功能可达到成年人水平,但滤过功能仍较弱,故过量的水分和溶质不能迅速有效地排出,婴儿尿溶质少,尿比重低。到1岁时肾功能基本完善,达到滤过和回收之间的平衡。当血液晶体渗透压增高时,小儿尿渗透压不能相应增高,一般低于800mmol/L(成年人尿渗透压可达1600mmol/L)。因此,小儿输入过多钠,容易发生高钠血症、肺水肿、脑水肿和水中毒,特别是新生儿,肾小管功能更差,对钠和氯的排泄仅为成年人的1/5,补液时应予注意。还有,抗利尿激素分泌少,远曲小管浓缩功能也差,排出的溶质少。这就是婴儿发热、呕吐、腹泻容易造成脱水的主要原因。另外,小儿肾血流量和肾小球滤过率较低,烧伤后因大量体液丢失,致血容量下降,肾血液灌注减少,或烧伤休克的复苏过程中肾的缺血再灌注,均可造成肾的继发性损害,使肾脏对水、电解质平衡的维持和酸碱代谢的调节功能下降。1岁以内的婴儿,肾回吸收葡萄糖的功能低,如输入葡萄糖过多过快可出现尿糖,而且易发生血液低渗,1岁以后肾功能才逐渐完善。新生儿及婴幼儿的肾对药物的排泄功能差,故用药时对剂量的把握应小心、慎重。
由于婴儿的肾稀释、浓缩功能及肾小球滤过功能均比成年人差,婴幼儿每日液体交换量显著比成年人大,所以小儿维持液体平衡的能力比成年人差。例如一个7kg婴儿,细胞外液量1400ml,血容量80ml/kg,当失血60ml,即为全身血量的10%,此时即可发生休克而危及生命。平时婴儿每日饮水量和尿量大约均为700ml,即每日交换的水量可达细胞外液量的一半。成年人细胞外液量约14000ml,每日的饮水量和尿量大约2000ml,每日交换的液量仅为细胞外液量的1/7。若不供应水,婴儿体内水分在5d内将耗尽,而成年人断水则需14d方可耗尽细胞外液量。因此,婴幼儿缺水后生存的时间不足成年人缺水后生存时间的一半。婴幼儿失水量超过5%、10%或15%时,就可相应地引起轻、中或重度脱水。一个2.5kg婴儿若失水250ml就超过了安全阈。不同年龄的小儿需要水量也不同(表23-3)。
八、小儿的免疫特点

小儿处于生长发育时期,免疫生理状况与成年人明显不同。出生时免疫器官和免疫细胞均已相当成熟,但因以往未曾接触抗原,故未能建立免疫记忆反应,出现一过性免疫功能低下,包括调理素不足、补体不足、中性粒细胞对趋化反应微弱、细胞免疫发育不良等,所以新生儿极易发生感染,对细菌的易感染性较成人高,对感染的抵抗力较成年人弱,发生创面感染或侵袭性感染时炎症不易局限。新生儿只有IgG抗体,没有IgM抗体,因此对革兰阴性杆菌感染等无保护作用。
九、小儿体表面积和体重
小儿体表面积和体重随年龄增长而增长,而且小儿体表面积与体重的比例较成年人为大,如新生儿体重是成年人的1/20,身高是成年人的1/3.3,体表面积是成人的1/7。如按千克体重计算,1岁小儿体表面积为0.046m2/kg,13岁以后为0.032m2/kg。许多生理过程,如心排血量、基础代谢、潮气量、肾小球滤过率、血容量等都与体表面积关系密切。小儿体表面积可按下面公式概略计算:(年龄+5)×0.07m2。
十、代谢率
小儿代谢率高,营养需要量比成年人高。小儿由于生长发育的需要,新陈代谢比成年人旺盛,表现在心率、呼吸都比成年人快,所以基础代谢率也高。按体重计,需要的热量和蛋白质量均比成年人高。但小儿肠壁薄、黏膜血管丰富、渗透压高、吸收率也高,一旦胃肠道感染,肠毒素容易进入血液循环,因此中毒性腹泻和肠功能紊乱多见。1岁以内正常的小儿每日需要230kJ(55kcal)/kg的热量和2.37~3.59g/kg的蛋白质。
十一、对药物的耐受性差
小儿神经系统尚未发育完善,因而对药物的耐受性不如成年人。如氨茶碱很容易引起新生儿中枢兴奋,吗啡对新生儿呼吸中枢有明显抑制作用,但婴儿对巴比妥耐受性则比成年人大。小儿各种酶较缺乏,容易发生药物中毒,如新生儿葡萄糖醛酸转移酶不足,不能和氯霉素结合,容易发生氯霉素中毒。
新生儿肾功能不健全,肾对药物的排泄功能差,特别对肾有损害的药物,如多黏菌素B、卡那霉素、庆大霉素等,应用时必须慎重,每日必须监测肾功能。此外,由于婴幼儿水的代谢旺盛,尿多,从肾排泄的药物也多,因此给药的间隔时间需要相应缩短。
小儿每千克体重平均的体表面积大于成年人,因此小儿应用千克体重计算药物用量不如用体表面积计算准确。而且小儿的许多生理功能与体表面积有关,如心排血量、基础代谢率、呼吸率、肾小球滤过率、血容量等均与体表面积有关。根据小儿体表面积和成年人体表面积比值,再乘以成年人用药剂量,即得小儿用药剂量的百分比(表23-4)。
小儿用药剂量=[小儿体表面积(m2)/1.73(成人体表面积)(m2)]×成年人用药量
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。
















