例1.患者女性,61岁,3周来双眼视力下降,左眼明显,某三级甲等医院眼科怀疑视网膜出血及视网膜脱离,眼底检查发现,眼底静脉血流缓慢瘀滞,其视力下降原因不能明确,要求超声会诊。
笔者超声显像检查显示,双眼球形态大小正常,前房、晶状体位置正常,无异常回声,玻璃体未见异常回声。视网膜光滑,位置正常,无脱离现象。但左眼视神经增宽,回声不均匀减低(0.53cm),较常人容易显示。视动脉、视网膜中央动脉及多条睫状后短动脉和伴行静脉均增宽,且血流缓慢。追问病史,患者患高血压病4~5年,血压为150/100mm Hg,一直服用降压药、扩张血管药,近3周血压在95/70mm Hg。本次超声显像检查,无眼科情况,但发现左眼动脉系统多条血管扩张、血流缓慢、静脉血流瘀滞是左眼视力下降之原因,为服用降压、扩张血管药过量所致。虽然彩超显示血流丰富,但流速极为缓慢,实际是缺血表现(缺血性眼病)。左眼视神经增宽,回声减低亦是血管扩张血流缓慢造成。
临床相当数量女性由于血管张力问题,年轻时有低血压,绝经期后因高血压,服用降压、扩张血管药后容易发生低血压反应而引起头晕、乏力和视力减退。眼科医师遇到视力突然减退而无眼科疾病者,应及时请内科和超声会诊。临床上常有误诊。笔者曾遇到多发性大动脉炎和低血压患者因视力下降而首诊于眼科。
例2.患者女性,32岁。3个月前患者因感冒、发热、咳嗽、头痛,劳累后心悸、气短,渐加重。1个月来发生右眼视物模糊来诊,眼科不能明确诊断。
查体:体温37.3℃,脉搏98/min,血压左侧110/70mm Hg,右侧70/50mm Hg,右侧桡动脉未触及搏动,心、肺叩、听诊未见异常。腹平软,肝、脾未触及,双下肢无水肿,全身浅表淋巴结不大。
实验室检查:血红蛋白146g/L,白细胞9.5×109/L,中性0.64,淋巴0.33,血小板173×109/L;尿蛋白(+),白细胞1~2/HP,红细胞1~2/HP;HBs Ag(-),抗HBe(-),抗HBc(-);C-反应蛋白116g/L,肝功能、心肌酶谱、血生化、血细胞沉降率、免疫球蛋白、纤维蛋白原、狼疮系列、柯萨奇B病毒、Ig M均无异常。
胸片:心肺(-)。
超声显像检查:心脏彩超显示心内结构未见异常,肝、胆、胰、脾、双肾超声显像检查未见异常。血管系统超声多普勒显像检查显像显示右颈动脉、右腋动脉、右桡动脉无血流频谱,右眼动脉及右视网膜中央动脉血流明显减低。左颈动脉、左腋动脉、左桡动脉、左眼动脉及左视网膜中央动脉血流正常。超声诊断多发性大动脉炎,急性期。
例3.患者女性,41岁,因头晕,门诊以颈椎增生来做颈部血管彩色多普勒检查。超声检查显示左颈总动脉未见异常,右颈总动脉管壁增厚、管腔窄,血流明显减慢。患者无糖尿病及高脂血症等代谢病。追问病史,1年前,患者右眼视力减退,两家三级甲等医院眼科均诊断为右眼视网膜静脉栓塞。患者有右手发凉、指尖发麻、握力减低,多次右上肢血压测不出并不能触及脉搏。左上肢血压120/80mm Hg。当即给患者做右眼及右桡动脉超声检查。超声显像显示视网膜中央动脉血流不显示,右桡动脉管壁不光滑、增厚,管腔有不规则狭窄,其内血流明显减低。超声考虑为多发性大动脉炎Ⅰ型(累及头颈部及右上肢)。再次追问病史,患者1年前曾有短期发热。最后诊断为多发性大动脉炎Ⅰ型,慢性期。
【讨论】
1.关于高血压病 高血压病多为中年起病,有家族史者发病年龄较轻。起病多数隐匿,病情发展慢,病程长。早期患者血压常有波动,血压时高时正常,在劳累、精神紧张、情绪波动时易有血压升高。在休息及去除上述因素后血压可降至正常,随着病情发展血压可持续升高或波动幅度变小。患者主观症状和血压升高的程度可不一致,约有半数患者可无明显症状,只是在体检或因其他疾病就诊时,才发现高血压。女性在绝经后易发高血压病且血压容易波动,对降压扩张血管药较为敏感。
2.关于多发性大动脉炎 多发性大动脉炎(primary arteritides of the aorto and its main branches)为主动脉及其分支的慢性进行性、闭塞性炎症,国外通常称为Takayasu(高安)动脉炎。由于受累的动脉不同,而有不同的临床类型。最多见的是以头颈和肩臂动脉受累引起的上肢无脉症,其次是降主动脉、腹主动脉受累的下肢无脉症和肾动脉受累引起的高血压。也可见于肺动脉和冠状动脉受累。女性多于男性,其中女性占66.7%~69%。发病年龄在5-45岁,89%在30岁以下。本病发病机制尚不清,可能与自身免疫障碍、遗传因素、结核病等感染史有关。内分泌失衡雌激素过多可造成主动脉肌层萎缩、坏死或钙化。结核营养不良因素可诱发致病。早期动脉病变为中层的淋巴细胞浸润。慢性血管阻塞期的病变为动脉壁纤维增生,导致血管腔阻塞,病变呈多阶段性,病变之间的动脉壁可正常,晚期可发生局部动脉瘤、狭窄后扩张和钙化。少数病例因主动脉扩张导致主动脉瓣关闭不全。头臂动脉型(上肢无脉症)的受累动脉常为主动脉弓发出的3支大动脉,病变从主动脉弓开始,可由颈动脉伸展至颅底部,由锁骨下动脉伸展至椎动脉开口处,造成头、眼和上肢缺血。胸腹主动脉型(下肢无脉症)的受累动脉为胸主动脉和腹主动脉,常波及肾动脉和髂动脉,造成下肢供血不足,而上肢血压可显著升高。肾动脉型病变主要累及一侧或双侧肾动脉,产生顽固性高血压,无明显下肢供血不足。部分患者病变可累及肺动脉或冠状动脉而产生相应的症状和体征。在病变形成过程中同时有相应动脉的侧支循环形成。本病发展大多缓慢。在动脉炎活动期可有发热、全身不适、食欲缺乏、出汗、苍白及消瘦等。可伴有关节炎和结节性红斑等。病人可有雷诺现象及肝、脾大。局部表现可有受累部位动脉搏动减弱或消失,血压测不出或明显减低,部分病例病变血管部位可闻连续性杂音或收缩期杂音。胸部或背部皮肤可见扩张的表浅动脉。
超声显像显示大动脉炎的血管结构并不困难,大动脉分支多、范围广,医师应耐心寻找病变部位,并能追根寻源。病变区域大动脉壁呈不均匀性增厚,回声增强,并可见斑块状强回声,可有声影,内膜粗糙不平,管腔宽窄不一,明显狭窄者,其近端管径可见扩张。严重者可发生管腔完全闭塞,呈不均匀回声增强带状结构。CDFI病变近端呈射流为红色。病变部位彩色血流束变细且不规则,收缩期色泽明亮,呈多色镶嵌的“马赛克”状细束或彩色逆转,狭窄后彩色血流束色泽深而杂乱,为湍流。远端彩色充填不足或不能显示。
3.鉴别诊断 本病可见于女性,30岁以下者占89%。凡青年女性有下列1项或以上表现者,应考虑多发性大动脉炎之诊断。
(1)上肢和(或)下肢、单侧或双侧的肢体出现缺血症状,伴有患肢动脉搏动的减弱或消失,血压降低或不能测出。
(2)脑部缺血症状,伴有一侧或双侧颈动脉搏动减弱或消失,以及颈部或锁骨上、下区有血管杂音。
(3)严重时顽固的高血压伴有上腹部或肾区二级以上高调血管杂音。
(4)肢脉搏消失伴有视力减退和眼底改变。
(5)动脉瓣区、腋部和背部有收缩期杂音,伴肺动脉瓣区第二音亢进;肺扫描显示肺野放射性分部明显缺陷;X线检查有肺动脉高压征象或右心导管检查有肺动脉狭窄、阻塞、血管壁不规则和肺动脉压力增高,伴上述一项表现。
本病需与其他引起慢性动脉闭塞性疾病相鉴别,包括血栓闭塞性脉管炎、闭塞性动脉粥样硬化、主动脉先天性畸形(如“不典型先天性主动脉缩窄”)、胸廓出口综合征、创伤或主动脉受压等。其中发病多为老年,最常见为动脉粥样硬化、血糖、血脂增高者。粥样硬化斑块强回声多在腹主动脉、髂动脉、颈动脉及股动脉等大动脉后壁。
超声显像图像见第172例附图1~10。

第172例附图1 患者女,62岁,突发视力下降右眼明显,图示右眼视网膜中央动脉扩张血流减慢

第172例附图3 右眼视神经低回声区增宽(由于视网膜中央动脉扩张所致)

第172例附图5 患者女,32岁,突发视力下降,右眼明显。图示右颈总动脉无血流显示

第172例附图2 右眼睫状后短动脉扩张,血流减慢。追问病史:患者患高血压病服降压药、扩张血管药血压下降明显,导致突发视力下降,头晕亦明显(眼科诊断不清,没有问诊也未测血压)

第172例附图4 正常视网膜中央动脉血流

第172例附图6 右颈总动脉多普勒频谱无血流显示
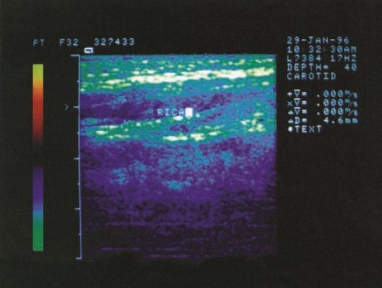
第172例附图7 右颈内动脉无血流显示

第172例附图9 左眼视网膜中央动脉供血正常

第172例附图8 右眼视网膜中央动脉血流明显减少

第172例附图10 双眼视网膜中央动脉血流频谱数据比较
(富 玮)
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。

















