一、病历摘要
患者男性,44岁,发作性胸前区疼痛2年,加重12h入院。患者2年前劳累时出现胸前区闷痛,向颈部放射,伴出汗,持续约15min,休息可缓解。就诊于我院,2005-06-01行CAG示(图20-1,图20-2):左冠状动脉前降支第一对角支发出后局限性狭窄95%,远端50%节段性狭窄,右冠状动脉中段有一30%~40%节段性狭窄。于前降支置入3.0mm×28mm西罗莫司(雷帕霉素)支架1枚。此后患者规律服用阿司匹林、波立维等药物,无不适,9个月后停用波立维。2个月前(2006-05-24)复查造影示前降支管壁不规整,近段原支架处管壁不规整,未见狭窄;回旋支管壁规整,中段30%~40%狭窄(图20-3)。12h前无明显诱因突发心前区疼痛,伴大汗,持续不缓解,在外院诊断为“急性前壁AMI”,给予尿激酶200万U溶栓治疗,溶栓后2h胸痛未缓解,入院前5h胸痛缓解,转入我院。

图20-1 PCI术前
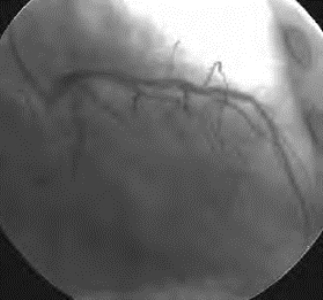
图20-2 PCI术后
既往史:原发性高血压2年。吸烟20多年,未戒。
入院查体:体温37.2℃,脉搏88/min,呼吸18/min,血压110/70mmHg,神清;双下肺可闻及少许湿啰音,心界不大,心律规整,无杂音,肝、脾未触及,双下肢无水肿。
辅助检查:①ECG示窦性心律,V1-V5导联Q可见病理性Q波;②血常规,WBC14.2× 109/L,GR(中性粒细胞)0.775;③心肌酶最高值CK5880U/L,CK-MB439.7U/L。TG 2.22mmol/L,TC4.23mmol/L,HDL-C0.91mmol/L,LDL-C3.05mmol/L;④超声心动图示各房室径大小正常,左心室内径54.3mm,EF54.7%,左心室前间壁、前壁中间段、心尖部运动减弱;⑤静息心肌显像左心室扩大,左心室前壁、心尖部分前基底部、下壁近心尖处血流灌注明显稀疏缺损,符合AMI改变;⑥2006年7月31日CAG(图20-4)示前降支管腔通畅,近段原支架处管壁不规整,局部管壁扩张,第一对角支开口90%局限性狭窄,近段70%~80%狭窄;回旋支中段30%~40%狭窄,同前比无进展。⑦2006年7月31日OCT(图20-5,图20-6):支架支撑杆分离,支架贴壁不良,在支架支撑杆表面有纤维蛋白和大量血栓附着。

图20-32006年5月24日CAG(冠状动脉造影)

图20-42006年7月31日CAG(冠状动脉造影)
诊断:①冠状动脉粥样硬化性心脏病,急性前壁AMI,心功能Ⅱ级(Killip分级);②原发性高血压3级(极高危)。
治疗:入院后给予单硝酸异山梨酯静脉泵入,达肝素5000U,2/d,皮下注射;阿司匹林100mg,1/d,抗血小板;波立维75mg,1/d口服;美托洛尔12.5~25mg,2/d,口服;辛伐他汀40mg,睡前口服,强化降脂治疗。
二、病例分析
患者中年男性,急性起病,病程2年。有胸前区闷痛,向颈部放射,伴出汗,持续约15min,休息可缓解,症状是典型的心绞痛症状,2年前曾经行CAG明确诊断冠心病,当时前降支第一对角支发出处局限性狭窄95%,于此病变处植入3.0mm×28mm西罗莫司支架1枚。2个月前(2006年5月24日)复查造影可见原前降支支架段不规整,但无明显狭窄。此次入院前12h无明显诱因突发心前区疼痛,伴大汗,持续不缓解,外院ECG支持急性前壁AMI。行溶栓治疗,但溶栓后2h胸痛未缓解,考虑溶栓失败,转入我院时,ECG V1-V5导联已经形成坏死性Q波。入院后心肌酶CK、CK-MB显著升高,超声心动结果及静息心肌显像均支持急性前壁AMI的诊断。患者病情稳定后行CAG可见前降支原支架处管壁不规整,局部管壁扩张,第一对角支开口处90%局限性狭窄,近段70%~80%狭窄。光学相干断层成像(OCT)显示支架部位冠状动脉存在扩张、支架贴壁不良、支架表面有纤维蛋白和大量血栓形成。因此考虑此次发生急性AMI的血栓部位仍然为前降支原支架病变处。

图20-5 原支架置入处OCT成像
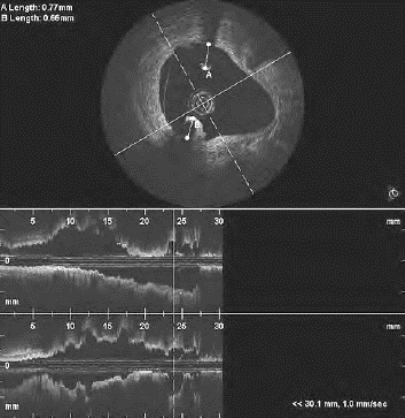
图20-6 原支架置入处OCT成像
本例属于药物洗脱支架治疗后极晚期血栓形成导致急性AMI,近年来有关药物洗脱支架后晚期支架内血栓形成的报道日益增多,具体机制尚不清楚。分析此例极晚期血栓形成的原因:①未严格控制危险因素,患者长期吸烟,对血管内皮的损伤。降脂治疗LDL-C尚未达标;②支架贴壁不良;③内皮愈合不良;④服用波立维时间较短。治疗上更重要的在于预防晚期血栓事件发生,高危患者需要严格控制危险因素,如戒烟、控制血压、强化他汀类降脂治疗等,可能需要延长抗血小板治疗时间。
(北京电力医院 田 婷 陈步星)
三、专家点评
根据支架血栓形成的时间不同,支架血栓可分为①急性支架血栓,支架置入后24h内发生的血栓;②亚急性支架血栓,支架置入后24h至30d内发生的血栓;③晚期支架血栓,支架置入后30d至1年内发生的血栓;④极晚期支架内血栓,在1年后发生的血栓。同时学术研究会(academic research consortium,ARC)建议将支架血栓分为确定的,即急性冠状动脉综合征经造影证实支架血栓后血管闭塞或病理证实为急性血栓;可能的,即30d内不能解释的死亡、靶血管区域AMI,造影未证实血栓或其他病变;不能排除的,即30d后不能解释的死亡。
自从2006年ACC会议上BASKET-LATE研究结果指出,药物洗脱支架(drug eluting stent,DES)组患者1年病死率及AMI发生率明显高于裸支架(bare metal stent,BMS)组(4.9%∶1.3%,P=0.01)。人们对DES血栓形成问题产生了极大的关注。尽管随后不少专家学者从该实验设计本身的不足之处以及对更多DES支架研究的荟萃分析提出DES与BMS相比,全因死亡、心脏死亡或AMI的发生率均无显著差别,但是其长期安全性目前仍然受到人们的高度关注。DES血栓形成的总发生率国外报道为0.6%,与金属裸支架(BMS)相似(0.5%~1.9%)。2005年Iakovou等对德国和意大利两国3个中心的患者进行的回顾分析表明,DES亚急性和晚期支架内血栓发生率,在各种病变及患者中总发生率1.3%。目前有关DES极晚期支架内血栓的研究较少,其发生率尚不明确。Ong等对2006例置入DES的患者进行为期1.5±0.5年的随访,8例患者出现晚期支架内血栓,其中3例患者为极晚期支架内血栓。
DES血栓形成的发生机制尚不十分明确。晚期支架血栓形成的危险因素包括患者特点、血管病变特征、支架置入过程(支架位置不良、膨胀不充分,支架的数量、支架的长度、持续的冠状动脉血流缓慢和夹层),支架本身及聚合物涂层的影响,过早停用抗血小板药物等多方面。其中支架表面内皮覆盖不完全或抗血小板治疗的强度不够是完全血栓形成的主要因素。Virmani医生通过对23例置入DES死亡的患者进行尸检,提出DES晚期支架内血栓形成可能是以下多种因素相互作用的结果:①药物局部作用导致血管内皮化延迟或导致内皮功能异常;②血管壁对支架涂层过敏或者产生局部炎症反应;③支架贴壁不良;④开口或分叉病变,分叉病变支架术可能导致局部血流形成涡流或者改变局部剪切力;⑤支架长度;⑥支架节杆挤入坏死脂核,坏死脂核破裂使致血栓性脂样内容物进入血液;⑦过早停用双重抗血小板药物治疗。本例属于“肯定极晚期支架内血栓形成”,患者服用氯吡格雷9个月后停药,单独服用阿司匹林抗血小板,患者一直未曾戒烟,OCT提示存在支架贴壁不良,支撑杆裸露,支架表面内皮覆盖不全,这些可能均与此次血栓形成有关。
光学相干断层成像(OCT)是利用近红外线从组织反射回来的不同光学特征进行组织分析成像。OCT的最大优势在于它的高分辨率,分辨率大约为10μm,可以从组织水平清晰显示血管壁的3层结构、动脉粥样硬化斑块特征、区分新鲜或陈旧血栓、评价置入支架治疗效果等方面,明显优于血管内超声成像。而且OCT还能显示血管内超声发现不了的内膜增生、血栓、内膜破裂和脂质池等病变。本例患者通过OCT显像清晰的显示支架部位冠状动脉扩张、支架贴壁不良、支架表面有纤维蛋白和大量血栓形成,从OCT结果初步可以判断此次发生AMI的血栓部位应在支架内。
本病例给予我们的启示是对于药物支架术后患者应严格控制危险因素,防止过早停用氯吡格雷和阿司匹林双联抗血小板治疗时间。今年2月,美国6个协会发布联合公告中指出,对于置入药物洗脱支架的患者,应使用双联抗血小板药物12个月,过早停用有害。
(北京电力医院 田 婷 陈步星)
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。















