PCL起自髁间凹部位的股骨内髁,其止点位于胫骨近端后侧面、胫骨内外髁后缘当中的凹陷处,距离胫骨后方的关节面约1cm(图4-8-2)。PCL起点纤维分布范围较为广泛,覆盖股骨内髁髁间凹面的大部分,从侧面看髁间凹内侧壁,PCL附着点呈上宽下窄的不规则的倒水滴状,远侧界呈平行软骨缘的弧形,距离软骨缘约3mm(图4-8-3)。
PCL的损伤一直是一个挑战性的课题。PCL损伤后未予治疗产生的后果,引起了人们的注意,通过对PCL结构、功能的研究不断加深,PCL损伤治疗的新技术不断出现。相对于ACL损伤,PCL损伤并不常见,在膝关节韧带损伤中仅占3%~20%。PCL损伤通常由作用于胫骨结节的向后力引起,最常见的情况就是屈膝90°,高能量暴力冲击胫骨结节,犹如仪表盘样(dashboard)损伤。Trickey报道94%的PCL损伤由骑乘摩托车祸伤引发,Fowler和Messieh发现运动员过度屈膝伤也易引起PCL的损伤。

图4-8-2 PCL胫骨平台止点位于胫骨近端后侧面,距离胫骨后方的关节面约1 cm

图4-8-3 PCL股骨内髁止点,远侧界呈平行软骨缘的弧形,距离软骨缘约3 mm
人们认识到PCL的生物力学重要性由来已久,在膝关节屈曲的任何角度,PCL在限制胫骨的后移起主要作用。它是膝关节静力性稳定结构之一,通过PCL切断实验,发现PCL在限制膝关节内外翻和胫骨的内旋方面起次要作用,这一点在韧带复合伤中鉴别诊断尤显重要,在尸体实验中发现切断PCL,能够增加膝关节内侧和髌股间的压力。
PCL损伤对关节后发的退行性改变的潜在影响还不清楚,但在尸体研究中已经发现关节内侧室和髌股关节间的压力能加剧关节的退变,PCL功能慢性缺失能够增加关节内室和髌股间的压力,这些变化在关节不稳定患者中得到了证实。
单隧道重建术的目的在于PCL等距点重建前外侧束,Clancy(1983年)等报道这种术式手术结果满意。来自美国Pittsburgh大学的资料显示,接受重建术的患者82%能恢复到伤前的运动水平。但近年来单隧道重建术的生物力学的合理性受到质疑,Race(1998年)等的尸体模型研究表明,单束PCL等距点重建过度限制了伸膝活动,对屈曲的限制度不足,并发现双隧道重建技术对关节活动范围的限制接近正常。这些发现在别的学者也得到了证实,Harner(2000年)等进行尸体模型研究,比较单隧道和双隧道重建技术,发现双隧道重建术可以更有效地重建膝关节运动学的完整性。
Paulos从1995年起开始应用双隧道技术重建,Clancy、Harner等人也提倡双隧道重建PCL,这项技术能最大限度地重建正常PCL的解剖结构和生物力学特性,同时,双束小隧道有易于韧带骨化愈合的优点。Paulos等在1996~1998年,实施23例双隧道PCL重建术,在急性病例中,75%患者胫骨后移一级,慢性PCL损伤病例中,67%存在一级后移,仅有1例为三级松弛。但目前仍缺乏有关单隧道、双隧道PCL重建术的临床结果比较研究。
(一)适应证
有关PCL损伤的治疗,应该引起骨科医生尤其是关节镜专科医生的重视。就目前来说,单纯PCL损伤的患者可保守治疗,也可进行关节镜下重建,伴有其他韧带损伤的PCL损伤应该手术重建,双隧道重建PCL在解剖结构和生物力学功能上可以和正常的PCL相媲美。
(二)术前检查
1.影像学研究 在急性损伤的病例中,应该重视PCL撕脱骨折,因为此种损伤可以修复。任何合并的骨折应包括在患者的治疗计划中。MRI检查可以准确地反映膝关节韧带、半月板和软骨的损伤情况。对于慢性PCL损伤膝关节不稳定,可以拍负重前后位X线片、非负重侧位片和髌骨的Merchant位片,以及屈膝45°片。评估下肢的轴线,需要双侧下肢站立全长前后位片。应该注意内侧和髌股关节间隙,可以反映早期的骨关节病变。同时还应测量下肢的力线,因为内外翻的不稳定性易引起轴线排列的假象。99mTc骨扫描可以反映早期骨关节炎的代谢情况,近年来,MRI扫描的应用越来越广泛,在许多医院已成为PCL损伤诊断的常规检查(图4-8-4,图4-8-5)。

图4-8-4 PCL损伤MRI检查T1加权像
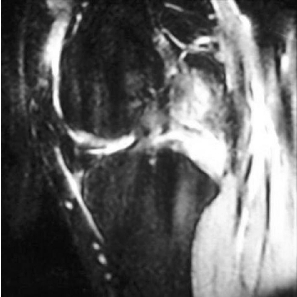
图4-8-5 PCL损伤MRI检查T2加权像
2.理学检查 急性单纯PCL损伤,患者通常有胫骨结节的擦伤、关节水肿和伸屈受限,严重的复合损伤,可以看到关节内外侧的肿胀,检查关节敏感,关节内会有大量的渗血,出血沿疏松组织蔓延,引起下肢广泛的淤血斑。严重的创伤,可以检查延伸到关节的裂伤,仔细检查腓神经的功能和血管情况(包括多普勒检查,若有指征甚至可行血管造影)。
(1)后抽屉试验:后抽屉试验应在30°和90°屈曲位检查,单纯PCL损伤在屈曲90°后移程度最大,30°位后移程度小。如单纯后外侧结构损伤,屈曲30°位,试验(+);如屈曲度增大,则试验(-)。复合韧带伤的PCL损伤,在任何屈曲角度,试验强(+)。如果Humphrey、Wrisberg韧带完整,试验将(-),尤其在胫骨保持内旋位情况下。
后抽屉试验要求患者膝关节屈曲适当的角度,检查者的拇指放到胫前平台下,在屈膝90°时,正常可有少许的前移(图4-8-6)。如果检查者没有仔细考虑到胫骨的休息位置,可以引出前抽屉试验假阳性。最好应双侧对比检查。后抽屉试验分为3级:一级胫骨后移3~5mm;二级胫骨后移6~10mm;三级后移11mm以上。一般而言,胫骨平台前方能推移至股骨髁平面关节松弛度为二级,三级松弛时胫骨向后半脱位至髁,终止点可以硬性也可以软性。
后抽屉试验应在胫骨内、外旋时反复进行,这两种方法对于伴有后内侧或者后外侧角损伤的PCL损伤极其敏感。胫骨外旋时,如果抽屉试验中感觉胫骨平台内侧静止不动,外侧有后旋,是PCL合并后外侧角损伤的症状;同样,如果胫骨内旋,抽屉试验感觉内侧向后旋,则存在PCL合并后内侧角的损伤。
(2)俯式抽屉试验:除了常规抽屉试验检查PCL损伤外,国内王予彬等采用俯式抽屉试验诊断PCL损伤。患者俯卧位,膝关节伸直位,下肢肌肉完全放松。检查者一手压大腿远端后侧,对侧臂部夹持患侧小腿,手持胫骨髁,在屈膝20°、45°和90°下,分别向后侧提拉(图4-8-7)。对于肥胖或腿部粗壮者,也可采用双人检查法(图4-8-8):助手以双手压患者大腿中、远端后侧,检查者双手抱持胫骨髁,在膝关节不同屈曲位下,向后提拉。如果出现胫骨髁向后侧移动,即为(+)。两侧对比检查有助于判别异常动度。常规后抽屉试验由于查体时患膝屈曲,胫骨髁下沉,缺乏经验者往往判断为胫骨髁向前方的异常动度,诊断为ACL损伤。俯式抽屉试验避免胫骨髁的下沉,容易判别胫骨髁的异常动度。在膝关节不同屈曲度数下检查,可以避免半月板、股骨髁部等对胫骨髁的阻碍作用。俯式抽屉试验有助于提高对PCL损伤患者的检出率。

图4-8-6 后抽屉试验

图4-8-7 俯式抽屉试验单人检查法

图4-8-8 俯式抽屉试验双人检查法
(3)下沉试验(Codfrey test):检查者站在患肢侧,托起双踝,要求髋膝关节屈曲90°,如果PCL损伤,小腿在自身重力作用下,下沉低于股骨髁,正常的膝关节可以作为对照。
(4)股四头肌收缩试验:在正常的膝关节屈曲90°时,股四头肌收缩的矢量方向偏后。如存在PCL损伤,膝关节屈曲90°时胫骨后移部分脱位,这时股四头肌收缩的矢量方向向前。本试验最早由Daniel和其同事描述:检查者站在患肢一侧,一手稳定大腿,使其月国绳肌放松,另一只手扶住脚踝,以免在屈膝90°时下落,水平观察屈曲的膝关节,如有胫骨平台向后滑动,则为PCL损伤(+)。
股四头肌收缩试验也可以通过股四头肌的中立位来测量胫骨前后移位的程度,股四头肌的中立角度首先在未损伤下肢测得,即膝关节屈曲一定角度,股四头肌收缩,牵拉胫骨不偏移。然后患肢位同样的角度,股四头肌收缩牵拉胫骨到中立位(neutral position),用关节韧带动度计测量胫骨移位的角度。
(5)内翻-外翻加强试验:内、外翻的稳定性检查应在屈膝30°位和伸直位进行,随屈膝的角度增大一直到90°,内翻-外翻旋转持续增加。正常膝关节在伸直位没有内、外翻,单纯的PCL损伤也不会引起内、外翻的旋转的改变,屈膝30°位时关节松弛,表面内外侧的副韧带有损伤,如果膝关节伸直时松弛度三级,应该引起检查者注意,和交叉韧带损伤有关。
(6)胫骨外旋:胫骨向外旋转应在屈膝30°和90°位测量,单纯后外侧角结构损伤在30°位外旋度增大,合并有后外侧角损伤的PCL损伤在屈膝90°位外旋角度更大。要区别前内侧和后外侧的松弛,很重要的一点就是操作时注意胫骨平台前方的相对位置。
施行该试验应稳定关节在一定的角度,施力使胫骨外旋,足内侧缘直线和股骨力线形成的交角就是旋转的角度,必要时和对侧对比。
(7)反向轴移试验:反向轴移试验不是为PCL损伤设计的,但是在PCL缺失时轴移增大。由拱形韧带、月国绳肌裂孔和外侧副韧带损伤导致后外侧不稳时,本试验可(+)。检查时要求下肢外旋,屈膝45°,此位置使胫骨平台外侧向后外侧移位。然后关节伸直,腓肠肌收缩,后外侧关节囊紧张,导致股骨外髁回复正常的解剖位置。
(三)手术方法
1.麻醉下检查 对PCL损伤进行治疗时不应忽视麻醉下检查的重要性,因为麻醉状态下,患者的肌肉松弛,由于疼痛产生的保护作用消失,进一步检查获得的信息有利于术前评估,审视手术操作程序,做到心中有数,建议与对侧对比。
2.患者的体位 患者仰卧位,下肢伸直。先设定止血带压力为300mmHg,然后于大腿近端放置未充气止血带,在止血带上上固定器。患者放置手术台上,床的活动折弯处远离下肢固定器,接近膝关节,以保证手术当中膝关节有充分活动度。这样安排能提供大的无菌手术操作空间,满足手术操作的需要。对侧下肢放置在正常支持垫上,让关节有稍微弯曲外旋、外展。这样可以提供患肢完全的手术空间,又保护对侧下肢不受压力以及避免一些牵拉损伤(如股神经等)。
3.消毒和保护 患者体位摆放妥当,麻醉生效后,术肢用2%的碘酊消毒,铺设无菌巾单后,其近端敷贴保护膜,远端脚套包扎后同样敷贴保护膜,保护膜防水,这样保证手术区域的无菌。
4.诊断性关节镜检查 建立标准的关节镜术外侧入口,内侧入口接近髌韧带内侧边缘,关节在灌注下,进行常规的关节镜检查。引流道小导管通过外侧口插进关节髌上囊,首先于伸膝位检查内外侧沟,然后髌股关节,注意软骨区域和排列,随之关节镜从股骨滑车滑下到髁间窝,仔细检查可以发现PCL的损伤。当PCL断裂时,由于缺少后侧PCL的稳定作用,ACL也会比较松弛,因此,在关节镜下出现明显皱褶(图4-8-9),这是关节镜下诊断PCL损伤的间接征象。急性韧带两端附止点的撕脱骨折必须早期修复,同时注意ACL是否有合并伤,然后检查关节内外侧间隙,关节间隙的大小有助于判断相关韧带的损伤,关节面软骨和半月板的损伤应预适当处理。如果髁间窝狭小,内外侧股骨髁上有骨赘形成,用小骨刀或者磨钻去除。
5.PCL股骨附着处的清理 PCL股骨附着点为关节内结构,无论急性或者陈旧性PCL完全断裂,如果断裂处位于PCL股骨附着点(图4-8-10),并且滑膜袖断裂,残存纤维与股骨重新恢复连接的可能性很小,建议清理残存纤维(图4-8-11),行PCL重建。
如果PCL断裂为中部(图4-8-12)或者靠近胫骨附着部断裂,建议采取保留残存纤维的PCL重建,残存纤维对重建韧带可能有加强作用。如果PCL靠近股骨附着点撕裂但是滑膜袖完整,在急性期采用加强手术能够取得较好的结果。

图4-8-9 PCL损伤后ACL出现皱褶
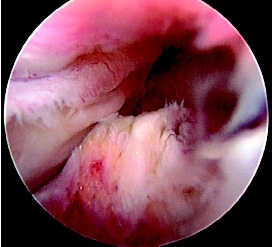
图4-8-10 PCL股骨附着点断裂

图4-8-11 PCL股骨止点处理(未保留)

图4-8-12 PCL体部断裂残端
6.PCL胫骨附着处的清理 因为PCL附着处位于胫骨后面,需要做后内侧的入口,从前外侧口插入的镜子监视下,用针头定位,避开周围的血管,比较理想的入口高于后内侧的关节线1cm。在70°关节镜下,可以看到胫骨后缘及其PCL残留,直视下从后内侧口进入器械清理,同样PCL的残留纤维保留(图4-8-13),只是清理周围的疏松组织和瘢痕等,需要看到整个胫骨后面斜坡,从PCL附着处到关节囊的区域,因为该区域是胫骨隧道定位导向中的标志。
注意防止太多的液体从后内侧口流出,以免影响视野和术中操作,建议用交换棒和通用管来交换镜子和器械的位置,清理胫骨PCL附着处周围在30°关节镜下看得更清楚。
7.移植物的切取和准备 切取月国绳肌腱时,在胫骨近端前内,即自胫骨结节内侧1.5cm、远侧0.5cm开始向远端做一个2~3cm的纵形切口,分开鹅足的缝匠肌腱膜,在半腱肌和股薄肌的止点端连带骨膜分别切下挑出,此时注意下方的胫侧副韧带,仔细分离开月国绳肌腱和腓肠肌内侧头之间的纤维连接,然后用肌腱剥离器平行向前推进切取两肌腱。
移植物的处理在肌腱操作板上进行。操作板上镶嵌有刻度尺,可以进行肌腱的测量和分切。另外有一条滑轨,在上面可以安装肌腱固定夹,用来夹持肌腱进行编织缝合。还可以安装微型钢板固定夹和牵引钩,用来固定微型钢板,并预牵张肌腱。将切下的肌腱在肌腱操作板上摊开,用宽骨刀剔除肌腱上连带的肌肉组织,切除近端须状部分,测量每根肌腱的长度,分别用2号聚乙烯线在肌腱两端缝合编织。如果肌腱长度>28cm,在肌腱两端各缝一根线,然后对折肌腱(长度≥14cm),在其反折处穿入两根2号聚乙烯线,两端的缝线打相同的结以便其后辨别。再次对折肌腱做成四股移植物(股长≥7cm)。如果股薄肌长度为21cm以下,需要做成3折。一般股薄肌如果超过24cm,可做成四股移植物。分别测量股薄肌与半腱肌移植肌腱总直径后,用60~80N拉力行预牵张,至需要将移植物置入隧道时取下。在距移植物近端25mm处用亚甲蓝笔或者可吸收线做一标记。
四股半腱肌移植物较粗,一般用来重建PCL主束,四股股薄肌较细,一般用来重建PCL副束。
8.胫骨隧道的准备 胫骨PCL附着处在胫骨关节线下1~1.5cm,在插入定位导向器前,要清楚辨认PCL的位置。胫骨前面的纵形切口位于腓骨头和Gerdy结节的中间、关节线下方3cm,切口分离一直到胫骨骨膜下的组织。从后内侧入路进镜,从前内侧入路进PCL胫骨隧道定位器,落点于PCL胫骨附着点的凹陷内。先定位主束胫骨隧道内口,位于胫骨平台面以远10mm,PCL胫骨印迹区外侧缘,或者胫骨后凹的外侧坡面上;维持定位器,使隧道与胫骨纵轴成角45°;再定位胫骨隧道到外口,外口距胫骨结节内侧缘5mm。随后钻入定位导针。随后定位副束胫骨隧道。内口位于胫骨平台面以远10mm,PCL胫骨印迹区内侧缘,或者胫骨后凹的内侧坡面上;维持定位器,使隧道与胫骨纵轴成角45°,定位附束胫骨隧道到外口。副束外口距胫骨结节内侧缘20mm。随后照前钻入定位导针。
为了防止膝关节后侧血管、神经结构的损伤,钻胫骨隧道时需要极度屈膝,并且在导针顶端用保护器保护(图4-8-14)。术中要精确把握隧道位置,隧道位置靠前,则胫骨隧道和外侧关节线间的骨桥不足,隧道靠后,则胫骨后面的骨皮质容易被导针冲击破裂,因为此处胫骨近端逐渐缩小。
9.股骨隧道的准备 双束重建PCL时主束和副束股骨隧道的准确定位非常重要,PCL股骨髁印迹区的残留纤维非常有参考价值。PCL主束隧道内口位于距髁间凹顶部软骨12mm,距远侧最近软骨缘7~8mm。
股骨隧道分为靠关节的粗隧道和靠外侧的细隧道两部分,粗隧道部分直径与四股半腱肌移植物近端直径相同,隧道深度为肌腱应当内置的长度20mm,再加5mm,共25mm;细隧道部分直径4.5mm。分别用不同粗细的钻头扩钻。由于移植物股骨端采用聚乙烯带和微型钢板进行悬吊式固定,有一定的松弛度,笔者建议将股骨隧道扩深为25mm,移植物置入时先将肌腱拉到底,近端固定后再将肌腱回拉,一般隧道内能够保证有20mm。主束股骨隧道扩充好以后,定位副束股骨隧道内口。为了让两股骨隧道之间有2~3mm骨壁,副束股骨隧道内口中心应当距离主束股骨隧道内口缘2~3mm再加上副束移植物近端的半径。如果副束直径为6mm,副束股骨隧道内口中心应当距离主束股骨隧道内口缘5~6mm。为了维持副束在印迹区内,附属中心点距离远侧最近处软骨缘6~7mm。副束股骨隧道同主束一样分为粗、细隧道两部分,粗隧道扩深为25mm,直径与副束股薄肌移植物近端直径相同,细隧道贯通,直径4.5mm。
10.钻胫骨隧道 先在导向器的引导下钻入导针(图4-8-15)。
根据主束和副束移植物股骨端的直径,选用相应钻头扩胫骨隧道。扩隧道时极度屈曲膝关节,这样可以使月国窝的组织松弛,防止神经、血管损伤。钻入时弧形铲从后内侧口伸进盖住导针头,快钻透后面皮质时,撤去动力,在关节镜直视下用手动钻穿透皮质,也可在后侧室置入后保护器,防止钻头突然穿出,伤及膝后神经血管组织(图4-8-16)。
胫骨隧道扩充好以后,用橡皮塞塞入隧道外口。以防随后手术时灌注液外漏。
11.韧带的植入程序 通过前内侧入路进镜监控,分别将主束和副束的导引线自胫骨隧道送入关节腔,再从股骨隧道拉出。将移植物近端的聚乙烯带从胫骨隧道拉入关节腔,再从股骨隧道拉出。持续牵拉聚乙烯带,利用韧带腔内推提器,在移植物于胫骨隧道内口反折处向后上方反复推提,先将其提入关节腔,而后拉进股骨隧道,直至近端标记线至股骨隧道内口。如果没有韧带腔内推提器,可以用一个弯止血钳,从后内侧入路插入到移植物胫骨隧道内口反折处,利用股骨内髁后部作为一个支点,在近端持续牵拉的情况下将移植物反复撬入关节,最后拉入股骨隧道。建议先置入副束移植物,而后置入主束移植物。如果先置入主束移植物,会影响副束移植物置入时的监控和操作。
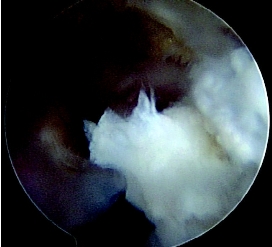
图4-8-13 PCL胫骨侧残端

图4-8-14 PCL胫骨骨隧道钻孔导向器的后保护器

图4-8-15 导向器引导下钻入导针

图4-8-16 关节镜直视下用手钻穿透皮质,并置入后保护器
12.置入韧带的固定 将聚乙烯带两端穿入微型钢板中间两孔,沿聚乙烯带将微型钢板推至股骨隧道外口,将聚乙烯带打结,使移植物固定于股骨端。注意微型钢板紧密接触股骨,防止其下的软组织液化松动。将移植物胫骨端编织线穿入钛质纽扣中,顺缝线将纽扣上推至胫骨隧道外口,拉紧韧带。如果移植物已经做过预牵张,于屈膝70°前抽屉位将主束缝线打结,于完全伸膝位将副束缝线打结,完成韧带胫骨端固定。因为置入前通过预牵张已经将移植物的蠕变性克服,在行缝线打结固定时无须过度牵拉(图4-8-17)。
固定后再次抽屉试验,检查关节的情况,如果紧张强度不足,可以通过旋转纽扣来加强。
(四)PCL胫骨止点撕脱骨折的治疗
PCL胫骨止点撕脱骨折是PCL损伤的一种特殊情况,可造成PCL的连续性中断。并且,如果撕脱骨块较大,可能累及胫骨关节面的承重区或者附近骨质,最常见的情况是骨折仅累及胫骨后陷窝底部的骨质,因此在骨折移位不明显的情况下,很容易漏诊。PCL胫骨止点撕脱骨折的患者由于难以屈曲膝关节,故后抽屉试验常常无法检查。X线片(图4-8-18)和MRI检查均有助于诊断。由于后纵隔对PCL止点部位的遮挡,关节镜检查时很难发现撕脱骨块。
对于急性PCL胫骨止点撕脱骨折均可采用保守治疗,在伸膝位用石膏固定6周,在胫骨近端后侧用一个托垫,向前托起胫骨。在亚急性期,可根据骨折移位的程度而定。如果骨折移位>10mm,建议行手术复位内固定;如果骨折移位<10mm,可采用保守治疗。陈旧性损伤是指外伤后1个月以上的骨折,此时创伤反应已经处于消退期或者基本消退。如果骨折不愈,或者膝关节后向松弛度超过二级,建议采用手术复位内固定。术后需复查X线片,可与术前对照(图4-8-19)。

图4-8-17 关节镜下PCL重建

图4-8-18 PCL胫骨止点撕脱骨折的X线片表现

图4-8-19 PCL胫骨止点撕脱骨折术后X线片表现
PCL胫骨止点撕脱骨折经过手术一般能够恢复膝关节的稳定性。一般的手术方法是经过膝关节后侧入路进行切开复位内固定,该方法较为安全,但是创伤大,显露和操作比较困难。目前越来越多学者采用关节镜下缝线固定,Kim首先在关节镜下采用缝线固定的方法治疗PCL胫骨止点撕脱骨折,固定方法为缝线横穿PCL后从骨洞拉出。赵金忠教授所设计的经双后内侧入路进行关节镜下监控和复位操作,采用了“Y”形骨隧道和纽扣旋转技术进行复位内固定的方法(图4-8-20,图4-8-21),在临床上取得了较好的效果。

图4-8-20 将固定线拉出骨隧道,穿入14 mm钛质钢板

图4-8-21 关节镜下手术操作过程
(五)术后处理
病人术后回房后,通常在24h内给予肌注止痛药,静滴抗生素。必须检查神经、血管情况,如果患者有筋膜间隔综合征的症状,应去除加压包扎,注意观察,如果症状持续,则行筋膜间隔压力测定。但在笔者临床经验中还尚未出现过这类情况。
术后1d开始进行康复训练,应告知患者开始股四头肌紧张收缩、直腿抬高和踝关节活动。康复治疗师指导患者行不负重的活动练习。
(六)手术并发症
1.神经、血管损伤 因为PCL的附着处居于胫骨后正中,关节镜下修复和重建PCL首先要注意月国窝神经血管束损伤的风险性。在清理其附着处周围和建立骨隧道时,操作要特别小心。应用图像增强、后内侧入口、尤其偏平钻头可以显著减少损伤的概率。建立隧道达后侧皮质时手力钻动、屈膝等措施保护月国窝的结构。
2.筋膜间隔综合征 灌注压力大或者术后出血可能引起筋膜间隔综合征,尤其在严重损伤早期手术极有可能发生。如果出现筋膜间隔综合征,立即采取常规措施,包括打开包扎、检查末梢血压和筋膜减张。
3.深静脉血栓 减少上止血带时间、清理月国窝静脉前的软组织可以减少深静脉血栓的风险,对可疑患者,最好的处理就是B超检查,如有必要术后应用抗凝药。
4.膝关节活动度的丧失 术后运动范围的丧失可以出现,通常多见于屈曲度的丧失,所以早期推动髌骨活动很重要。如果经过康复训练无任何改善,术后8~12周需要加以处理。
5.稳定性的缺失 正如文章中提到的,PCL在日常的正常活动中经受很大的扭曲力,因此修复和重建术后需要长时间的保护。康复训练中需要保护免受重力的有害作用,避免向后的推拉力。因为移植物粗大,需要长时间的再血管化以及生物力学塑性,故经过12个月后,才可以恢复紧张激烈的运动。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。















