15岁以下儿童恶性肿瘤总体发病率为每年100/100万~130/100万,在发达国家和地区是儿童期主要的死亡原因。与成年人恶性肿瘤相比,在发病方式、对治疗反应、预后等多方面均有明显差异,儿童肿瘤专业人员对此应有充分认识。
一、常见恶性肿瘤瘤谱
成年人以原发于上皮组织的癌最多见,如胃癌、肺癌、直肠癌、乳腺癌等。而儿童则以淋巴血液系统的白血病、淋巴瘤和起源于中外胚层的非上皮性肿瘤(如脑瘤、神经母细胞瘤、肾母细胞瘤等)为常见。在疾病诊断与鉴别诊断时应考虑到不同年龄及各种肿瘤发病率的差异。
二、发病机制
环境因素在成年人肿瘤的发病中起着重要作用,这些后天的环境因素包括个人生活习惯、环境污染、特殊感染暴露等。在儿童肿瘤的发病机制中可能涉及更多的先天性因素,即基因因素。
胚胎期已存在的DNA多发性突变成为易发肿瘤的基础因素,这些突变并非一定来自亲代,在这些出生时已存在突变的基础上,遭遇其他包括后天环境因素的次发因素时,基因发生再次突变(双突变或多次突变理论)最终使肿瘤的发病概率明显增高,导致临床上低年龄发病,但家族性发病的病例并不多见,说明基因突变可能发生于胚胎发育期,而不是一定来自亲代。
遗传因素致家族性发病倾向,由亲代遗传获得某一致病基因,成为易发某种肿瘤的基础,并由此导致肿瘤的形成。这一因素在各种肿瘤中的比例不同,如40%视网膜母细胞瘤患者有遗传因素,而在白血病中仅2.5%患者可能有遗传因素参与。
三、临床特点
白血病和全身转移的晚期肿瘤常有相似的全身症状,包括发热、贫血、出血倾向、肢体或骨骼疼痛、消瘦等。除此以外各种肿瘤尚有不同的原发部位特征和转移特征。
(一)原发部位
恶性肿瘤一般均有原发部位,在未做病理诊断前根据原发部位的特征可做出初步的临床诊断。多种儿童恶性肿瘤,如淋巴瘤、神经母细胞瘤、尤因肉瘤等,在疾病早期就可转移,当患儿初诊已存在广泛转移时,原发灶和转移灶的确定可能有困难。常见儿童肿瘤的原发灶和转移部位见表1-1,不同原发部位常见的肿瘤见表1-2。
表1-1 常见儿童肿瘤的原发灶和转移部位

表1-2 不同原发部位常见的肿瘤

(二)转移特点
儿童肿瘤在就诊时已有远处转移者较多见,原因有以下两点:①疾病早期即可发生血行或淋巴远程转移是儿童恶性肿瘤的特点之一。②当肿瘤原发于非体表部位,未形成压迫症状或全身症状时不易发现,晚期才出现症状或体征,就诊时已存在转移灶。即使影像学检查未发现明显转移灶,也有可能已有微小的亚临床转移。非霍奇金淋巴瘤、神经母细胞瘤、横纹肌肉瘤、尤因肉瘤、骨肉瘤就诊时就存在转移的机会较多。常见的远端转移部位是淋巴结、骨髓、骨、肺、肝、脾和颅内(表1-1)。
(三)临床症状及体征
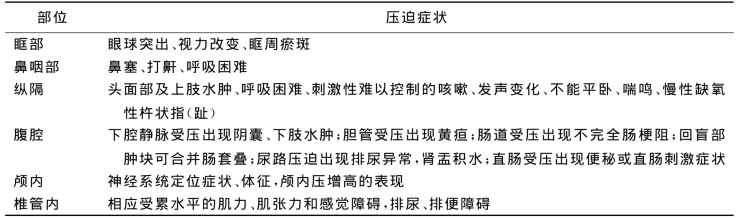
儿童血液系统恶性肿瘤全身症状突出,主要有贫血、出血、发热,以及肝大、脾大、淋巴结肿大。实体瘤原发于体表部位时,主要的就诊原因是可扪及无痛性肿块。肿瘤原发于纵隔、腹腔、盆腔时,早期常无症状,体检也不易发现肿块,当肿瘤生长至压迫邻近组织、器官使其出现功能障碍时,出现占位压迫症状,常见肿瘤占位性症状见表1-3。全身播散时出现全身症状,如苍白、消瘦、发热、骨关节疼痛、出血,以及肝大、脾大、淋巴结肿大等。这些症状、体征在治疗有效时消失较快,而治疗无效时则症状持续时间较短,即进入临床终末期。
表1-3 常见部位的肿瘤压迫症状
四、诊断原则
儿童恶性肿瘤的疾病诊断应该包括疾病的病理形态和(或)细胞形态学诊断和亚型诊断,如急性B系淋巴细胞型(细胞形态和免疫表型亚型)白血病、腺泡型(病理亚型)横纹肌肉瘤。同时实体瘤应进行分期诊断,通过全面的体格检查、影像学评估和其他可能转移部位肿瘤浸润情况(如骨髓和体液)的评估,根据各个疾病的分期标准明确分期。包括白血病在内的各个肿瘤均存在一些和预后相关的临床、实验室和生物遗传学因素,在治疗前应对这些相关预后因素进行全面评估,根据这些预后因素的评估结论,对疾病进行临床危险度分组,根据分组临床可选择与危险组相适应的治疗方案。如影响白血病预后的主要因素有年龄、起病时白细胞总数、免疫表型特征、染色体核型、特殊的融合基因、治疗早期反应等,根据这些因素可将白血病分成不同危险组并制订相应的治疗方案。而对实体瘤而言,疾病的分期、手术是否能完全切除、不同的病理亚型、年龄(如神经母细胞瘤)、特殊的异常基因(如神经母细胞瘤的N-MYC扩增和1P缺失)等影响预后,临床上根据这些因素也将其分成不同的临床(危险)组别,给予不同的治疗。
临床医生应该认识到治疗前病理(细胞)形态学诊断、分期诊断、临床危险组诊断的重要性,强调完整的诊断必须在初诊时完成,如未完成完整诊断必需的检查或未保留足够的诊断用标本,将对后续的合理治疗造成无法弥补的困难。
五、治疗基本原则
(一)主要治疗手段
儿童肿瘤的治疗通常包括手术、化疗和放疗三大基本治疗手段,随着医学科学的发展,造血干细胞移植治疗、免疫治疗和靶向治疗等新技术也在不断发展中。
1.手术 手术是非血液淋巴系统恶性肿瘤的主要治疗手段之一。手术目的包括病理活检、根治性肿瘤完全切除术、减负性不完全大部分切除术和解除或减轻症状的姑息性手术。术前应有充分准备,明确手术目的,在预知不能完全切除时主张先行病理活检以明确诊断,然后行化疗,使肿瘤缩小,最后再手术。
2.放疗 多种儿童肿瘤对放疗敏感,如神经母细胞瘤、肾母细胞瘤、部分脑瘤、尤因肉瘤、横纹肌肉瘤、淋巴系统恶性肿瘤均对放疗敏感。但放疗有明确的近期和远期不良反应,并可能因此影响长期生存者的远期生活质量,所以并非每个对放疗敏感的肿瘤均需接受放疗,如淋巴系统恶性肿瘤虽然对放疗敏感,但其疗效可采用其他方法替代而达到,因此放疗对儿童急性淋巴细胞性白血病和非霍奇金淋巴瘤已不再是必不可少的治疗手段。只有在明确放疗能改善这一肿瘤预后或利大于弊的条件下才采用放疗。
3.化疗 除一些特定的神经母细胞瘤外,对未完整切除或有残留的儿童恶性肿瘤一般均有指征给予适当的化疗,以减少复发率,增加治愈率。
(二)分型分组分层治疗原则
临床上应该根据各个病例存在的不同危险因素,进行临床危险度分组,并根据危险程度给予不同强度的治疗方案。
1.同一种肿瘤有不同的病理形态或免疫、细胞遗传学亚型,它们对同样的治疗手段可有不同的敏感性,因此需了解这些差异并分别给予相适应的治疗。
2.同一亚型肿瘤在诊断时处于不同的疾病阶段[分期和(或)临床分组],需接受不同强度的治疗,以避免早期或低危险组患者接受不必要的过度治疗,同时避免增加治疗风险和影响远期的生存质量。而晚期或高危险组患者接受治疗不足,则治愈机会减少。因此,应根据不同的分期或危险程度给予不同强度的治疗。
(三)治疗反应及疗效
儿童肿瘤患者对治疗的反应与成年人有所不同,主要表现为以下3点。
1.对化疗的敏感性优于成年人 儿童肿瘤总体上对化疗、放疗的敏感性高于成年人,因此儿童肿瘤长期无病生存率也高于成年人,在合理治疗下儿童肿瘤总体治愈率可达50%~70%。由于有些儿童肿瘤(如淋巴系统恶性肿瘤)对治疗较敏感,因此高负荷肿瘤患者在初始化疗时易发生肿瘤细胞溶解综合征,出现水电解质紊乱、肾功能不全、弥散性血管内凝血(DIC)等情况,应特别予以重视。
2.对化疗的近期耐受优于成年人 由于儿童有相对小的心理压力和较高的药物代谢能力,因此对儿童采用的化疗药物剂量相对较大,有些药物剂量成年人无法接受,如大剂量甲氨蝶呤(5g/m2)等。
3.远期不良反应高于成年人 儿童处于生长发育期,治愈率高而生存期长,因此更可能由于化疗药物及放疗对生长发育中的机体器官损伤造成的生长发育障碍及远期的脏器功能不良,包括成年后不育。所以,在制订治疗方案时应特别注意尽可能减少远期并发症的风险,避免不必要的过度治疗,尤其是放疗。常见的与放疗、化疗相关并影响远期生活质量的并发症有放疗部位的软组织、骨骼发育不良及畸形,放疗野内脏器功能障碍,心肺功能障碍,不育及第二肿瘤等(表1-4),在随访中应特别予以注意。
表1-4 治疗相关常见并发症

(续 表)

(汤静燕)
参考文献
[1]Marcio H Malogolowkin,John J Quinn,C philip Steuber,et al.in:Philipa A Pizzo,David G Poplack.Principle and Practice of Pediatric Oncology.5th edition.Philadelphia:Lippincott Williams &Wilkins Publication.2006:145-160
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。















