第二节 起搏器安装技术的常见并发症及其处理
人工心脏起搏应用于临床已有40余年,这项技术的发展,给成千上万的心律失常患者带来了新生,但也会产生一些并发症,其中多数是轻微的,但也有极少数是致命的,下面就起搏器安装术的常见并发症及处理作一综述。
一、感染
感染是使用起搏器最常见的并发症,发生率0.4%~6%,常见感染有囊袋感染、电极感染、感染性心内膜炎及败血症。急性感染一般在术后2~4天发生,由于手术切口或手术过程污染引起的慢性感染可以发生于术后6年,多发生在1~33个月,可能由表皮葡萄球菌等致病菌引起。预防感染需要遵循以下原则:①严格无菌操作,术中止血彻底,手术创口不留异物;②囊袋大小合适;③缩短手术时间;④术后常规应用抗生素;⑤在专用导管室或经消毒后的X光室安装起搏器;⑥手术器械应高温消毒或气体消毒;⑦一旦确定创口感染,应清创缝合,于对侧重新插管植入起搏器。
二、囊袋血肿
起搏器安装术后囊袋血肿的发生率为1.4%~6.2%。常见原因:①手术者术中操作粗糙,止血不彻底,血管结扎不牢固或丝线松脱,引起伤口出血或血肿;②凝血机制障碍;③久病体弱,消瘦,皮肤脂肪菲薄,组织松弛,吸收能力差;④过大或松弛囊袋不能有效固定起搏器,导致牵拉或摩擦肌纤维组织出血。
处理:积血量较少者,首先用金黄散醋调外敷,辅以止血活血药物及抗感染药物。积血较多者,严格消毒下,抽出积血,局部加压包扎12~24小时,辅以止血祛瘀药物及抗生素预防感染。有报道用立止血处理囊袋可预防血肿发生,有血小板减低家族史者同时给予升血小板药物治疗。预防的方法是术后局部用小沙袋压迫6小时,最好用绷带包扎。
三、电极脱位
电极脱位是起搏器术后常见的并发症,90%发生在安装术后1周内,尤以24小时内发生率最高,50天以后发生移位的很少,有个别患者在手术后3~6个月发生,其发生率在2%~8%。近来由于电极结构的改进,其发生率已降至2%。电极移位的发生主要与操作者的技术熟练程度与经验有关。有经验的医生可将此并发症降到最低限度。如果发生电极移位,应按初次插入心内膜导管电极的方法准备手术器械及有关测试仪器,并应再消毒一条导管电极以备用,然后在X线透视下行电极复位,若为早期(约1周内),可从原切口处分开,容易找到入口的静脉,故复位较易,后期复位时,因局部组织粘连,局部结构较模糊,应小心分离而寻找原静脉入口处,此时从原切口处复位常较困难,应耐心操作。如无感染,可利用原有的导管电极,插入有困难时则用新的电极改道插入,必要时可改用螺旋形电极。术后卧床休息1~2天,避免剧烈咳嗽、过度呼吸等活动,避免电极移位,在电极头定位后,轻拉时有被勾住的感觉,心室电极应放于心尖处,心房J型电极应放于心房上部11~1点钟位置(心耳)。心电参数应符合要求,起搏及感知良好,电极头要与心肌固定牢靠。
四、气胸
气胸是锁骨下静脉穿刺中最常见的并发症之一。通常是由于穿刺时针头刺的过深,亦即针头与胸壁表面成角太大,误入胸腔而引起。最早的表现是在穿刺时可吸出气体,或患者有咳嗽等症状。一旦怀疑有气胸时,应立即拔除穿刺针,必要时摄直立位的X线片以确诊。小量气胸不需特殊处理,少数是严重的张力性气胸,应积极处理。避免气胸的办法是在穿刺时务必使针头在通过锁骨和第1肋骨间隙后,在第1肋骨表面,几乎接近水平方向进针,就可以避免刺入胸膜的圆顶部位或误入第1肋间隙而刺破胸膜及肺脏。
五、误入锁骨下动脉
穿刺时不慎而误入锁骨下动脉,即可见鲜红的、搏动性血液流出,只要拔除针头并压迫局部即可止血。但如同时撕裂胸膜,则血液大量流入胸腔,即可引起严重出血而致低血压和低氧血症。因此,如能按常规将指引钢丝在透视下插到右心房下或下腔静脉,就可避免误入主动脉。锁骨下动脉在锁骨下静脉的右上方,刺入锁骨下动脉,常是由于进针太长,刺的太深(针头离皮肤表面)或更靠近外侧进针而引起,故穿刺时应予注意。
六、起搏综合征
起搏器综合征是心室起搏后(但不限于心室起搏)由于血流动力学及心脏电生理学方面的异常而引起的一组症候群,其原因是由于对起搏方式不适宜或起搏参数的设置不当而引起,因此更换起搏方式或合理地调整起搏参数后起搏器综合征即可消失。起搏器综合征的症状及体征是由于心脏失去房室顺序收缩而致心排出量下降,动脉压下降以及神经体液反射异常而引起的心脏血管功能障碍,症状轻重可有很大差异,发病情况因人而异,可能急剧也可能缓慢。症状轻者只有心悸、疲劳感及不适等;中度者有活动后气促、胸闷、头晕、头痛、咳嗽、眩晕;严重者可发生急性肺水肿、端坐呼吸,阵发性夜间呼吸困难、气短、晕厥、出冷汗等症状。起搏器综合征的临床表现可归纳为:①低血压、血压波动及脉压波动;②呼吸困难;③颈静动脉大炮波;④肺部罗音;⑤水肿;⑥起搏时出现反流杂音;⑦心音及心脏杂音的变化;⑧脉搏不规则;⑨心律不齐;⑩肝脏搏动。起搏器综合征症状严重者需要立即停止心室起搏而改为生理性起搏。
除心室起搏外,以下几种情况也可引起起搏器综合征:
(一)AAI、AAIR 植入AAI及AAIR起搏器后有可能发生房室传导障碍,或药物影响,如β-阻滞剂、洋地黄制剂、钙离子拮抗剂及其他抗心律失常药物时都可使房室传导时间延长,过长的A-V间期可造成房室不同步,因此也可引起起搏器综合征。有报道,房室结双径路患者植入AAI起后,当由快径路转为慢径路传导时,由于A-V传导延长造成房室不同步及起搏器综合征的症状。在应用AAIR起搏时,若感知器驱动的心房起搏频率过快,与运动激发的血儿茶酚胺水平不相适应,使A-V间期不短而且甚至延长,其结果起搏的P波脱落一个。因此在应用AAI及AAIR起搏时,在随诊过程中密切注意患者有无上述现象。文献报道AAI起搏后房室传导障碍的发生率每年不大于1%,且多为P-R延长,而高度及完全性房室传导阻滞需要改为双腔起搏者则为罕见,但也要高度重视这一问题的出现。
(二)VDD、VDDR 心房感知心室触发式原为DDD起搏器的功能之一,20世纪90年代初期出现单根电极VDD及VDDR型起搏器应用于窦房结功能正常的房室传导阻滞患者。VDD起搏有心房及心室感知功能但不具有心房起搏功能。当不感知窦房激动时自动转为VVI或VVIR方式起搏。文献曾有报道,应VDD起搏器后,因为窦性激动下降至下限频率以下不能保持触发心室起搏功能而出现起搏器综合征。在应用此型起搏器时要严格选择择适应证,一定要排除患者无定时性反应障碍。
(三)DDI、DDIR 这两种起搏方式主要用于合并阵发性室上性心动过速或房颤的心动过缓者或作为模式转换后的起搏方式。DDI及DDIR起搏方式中心房心室都具有感知功能,自身的心房激动在心房感知期内不触发心室而是抑制心房脉冲的发放至到程控的频率周期(V-to-V)结束才发放心室脉冲,因此不影响心室输出周期。当心房率高于下限频率时会出现不同P-V间期的房(P)感知室(V)起搏而导致房室不同步。DDIR起搏时只在感知器输入信号时,才增加起搏频率。假如,心房率超过感知器驱动的心室起搏频率即会发生房室分离现象,长时间的房室分离也是引起起搏器综合征的一个原因。
七、起搏器心动过速
与起搏器有关的心动过速分两种类型:一种类型是心动过速,由起搏器诱发也需要起搏器的继续参与才能维持,也称为起搏器介入性心动过速;另一种是心动过速由起搏器诱发,但不需要起搏器维持。起搏器介入性心动过速发生于双腔起搏器患者,其中有三种形式:
(一)心动过速多由室性或房性期前收缩诱发,患者有室房逆传,室性期前收缩逆传的P波或房性期前收缩被感知后触发心室起搏,再逆传至心房。心房感知后又触发心室起搏,如此循环不止,形成心动过速。
(二)心动过速由患者的自身房性快速心律失常,如心房颤动、心房扑动、房性心动过速或心房过度感知,如肌电感知触发心室起搏所致。
(三)自主性起搏器心动过速,由于工程设计的改进,现在已经不可能再发生。第二种类型的起搏器心动过速多由心房或心室感知不足所致,这样心房或心室的起搏脉冲可能落入心房或心室的易损期,诱发房性或室性快速心律失常。起搏器心动过速轻者只引起患者不适,重者可能危及生命,不能忽视。近几年来,由于多选用生理性起搏方式,这种并发症已明显减少,一旦发生,在脉冲器发生器埋植处放置磁铁,使起搏器失去感知功能,成为D00型,同时抗心律失常药物治疗,程控起搏器功能。导管消融术是治疗起搏器心动过速的一种切实有效方法。
八、导线损伤
包括导线折断和绝缘破坏。导线折断的常见部位在导线进入锁骨下静脉的地方,大多由于穿刺部位靠内侧,锁骨与第1肋骨间隙较小,并且靠近胸锁韧带和肋锁韧带,韧带坚韧,运动时易磨损导线。导线完全折断时起搏没有输出,在心电图上看不见起搏信号。部分折断时导线阻抗升高,起搏阈值升高,可出现起搏无效。导线绝缘破坏时,阻抗降低,出现起搏无效。胸部X线检查有助于明确诊断。导线完全折断时X线影像显示折断部位金属导丝不连续,部分折断时折断部位金属导丝变细。绝缘破坏时在X线上可见导线的绝缘层影像缺损。导线折断或绝缘破坏都可以因漏电而引起局部肌肉跳动。无论是绝缘破坏还是断裂都需要更换导线。
九、肌肉跳动
有的患者安置起搏器后可出现胸部、腰部或腹部肌肉跳动,这与起搏器脉冲刺激胸大肌或膈肌或膈神经有关。胸部肌肉跳动首先要检查有没有将单极起搏器反置,使脉冲发生器阳极面直接接触胸大肌,如果是这样,需要打开囊袋把脉冲发生器重新放置使阳极面朝向皮下。如果没有反置,可以降低输出,大部分患者可以消除症状。膈神经的刺激也可首先降低输出电压,如果仍然不能消除症状,而且影响患者正常生活则需要调整导线位置。为了预防术后发生肌肉跳动,在安置起搏器的手术中测定导线时应该将输出升至5~10V观察有无肌肉跳动,如果有则应重新放置导线。因导线断裂或绝缘破坏所致的肌肉跳动需更换导线。
十、腹痛
起搏器患者术后发生腹痛,需首先排除腹部疾患和心绞痛。与起搏器安装中有关的腹痛多为胀痛,少数也可表现为绞痛,没有定位体征。可能手术后卧床或迷走反射有关。一般可以自行缓解,也可用阿托品解痉。
(陈清启 赵 青)
附 录
附录1.心电图心率推算表

附录2.肢体导联六轴系统坐标图

应用本图可以用标准导联或加压“单极”肢体导联中QRS波群的面积或电压值来测量额面QRS平均心电轴(简称“心电轴”)
附录3.心电轴换算指数
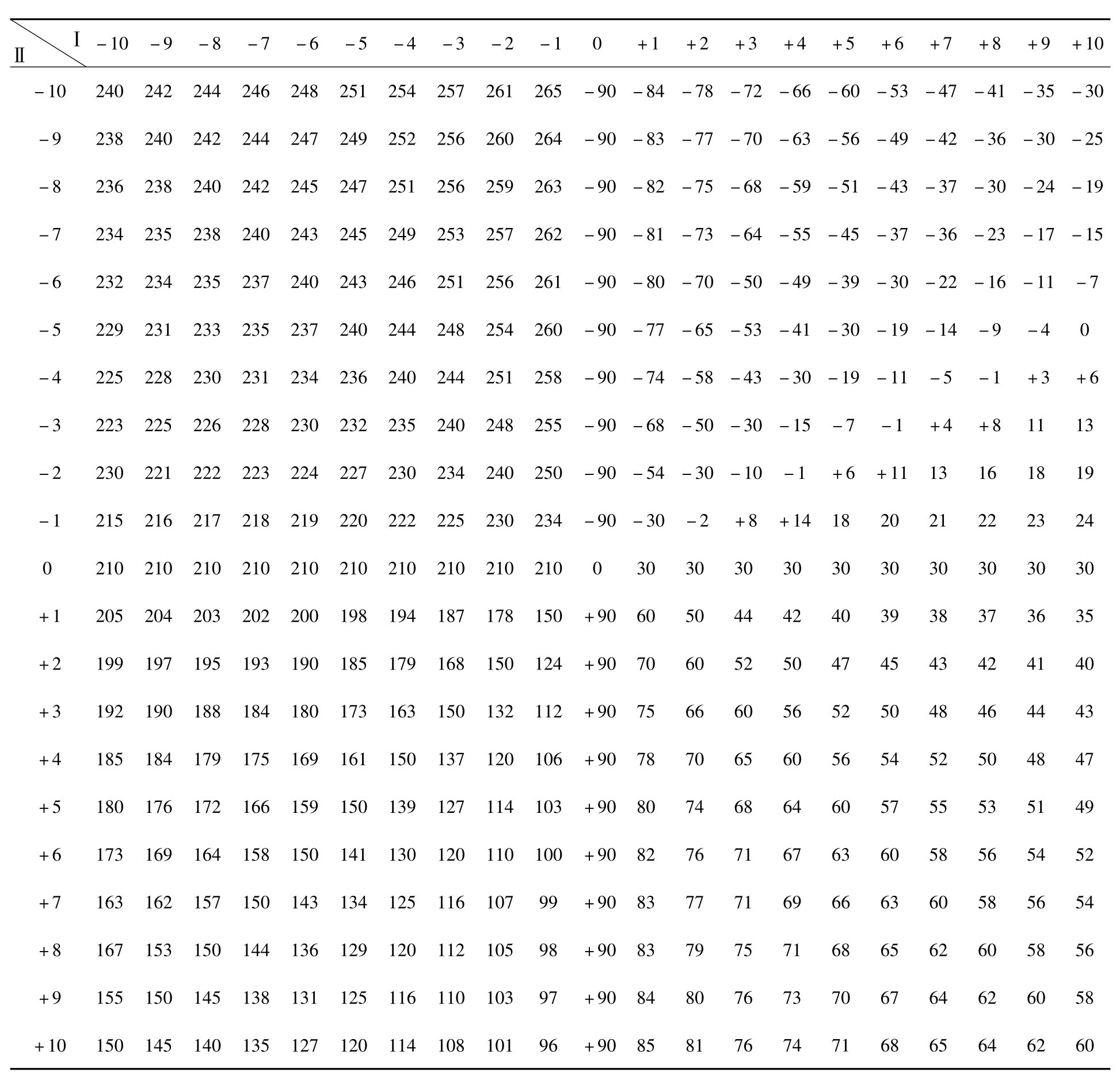
注:若波幅代数和超过10,可各减半后查表
附录4.目测心电轴示意图

附录5.各年龄组正常P-R间期的最高限度(S)

附录6.小儿各年龄组的平均心率及最小及最大幅度

(续表)

注:年龄分组,各组均分不包括上限
附录7.小儿P-R间期随年龄和心率变化正常范围(S)

附录8.心电图各波段正常值

(续表)

附录9.小儿各年龄组Q-T及Q-Tc的平均值及最大值

附录10.DCG 24小时心率正常范围

附录11.食管调搏法心脏电生理检查诊断参考值

附录12.运动试验年龄与最大心率相关表最大心率之85%相当于:195-年龄(岁)

最大心率之85%相当于: 195 -年龄(岁)
附录13.不同心率时Q-T间期的正常值
图中注有100%的粗线代表平均值,其上下方的曲线表示一般的最高及最低范围:(间期及R-R间隔的单位为百分之一秒(1/100s)心率的单位为次/min。

附录14.心动周期、心率与Q-T间期正常最高值对照表

(续表)

附录15.不同年龄组儿童P、QRS、T波的平均电轴

免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。

















