患者男性,66岁,腹胀2年,加重并伴双下肢水肿3个月来诊。患者2年前无明显诱因出现腹胀,伴乏力、食欲缺乏、消瘦,无恶心呕吐,无腹痛、呕血、黑粪。近1个月自感腹胀痛加剧,伴双下肢水肿,气短、尿少。既往有肝炎接触史。
查体:体温37.1℃,脉搏84/min,呼吸18/min,血压110/70mm Hg。全身皮肤轻度黄染,无瘀点、瘀斑,表浅淋巴结无肿大,有肝掌,无蜘蛛痣。颈软、颈静脉无怒张,颈静脉回流(-),甲状腺不大。右下肺呼吸音低,未闻干湿啰音,心脏检查(-),腹部膨隆,可见腹壁静脉曲张,肝脾触诊不满意,腹水征(+),肠鸣音正常,双下肢凹陷性水肿。
实验室检查:红细胞3.62×1012/L,血红蛋白116g/L,白细胞4.7×109/L,中性0.69,淋巴0.23,血小板106×109/L。尿常规正常。便隐血(+),凝血酶原时间17.6s(对照13.2s)。甲胎蛋白(AFP)<10μg/L,癌胚抗原7.2μg/L,血氨172μmol/L。总胆红素8.3μmol/L,直接胆红素1.6μmol/L,间接胆红素6.7μmol/L。丙氨酸氨基转移酶(ALT)40U/L,门冬氨酸氨基转移酶(AST)49U/L,γ-谷氨酰转移酶(GGT)74U/L,碱性磷酸酶(AKP)128U/L。总蛋白69.4g/L,清蛋白(A)27.2g/L,球蛋白(G)40.6g/L,A/G=0.6。血细胞沉降率18mm/1h。腹水常规浅黄色,不透明,Rivalta试验(-),比重1.015,白细胞0.03×109/L。腹水总蛋白36.4g/L,腹水涂片未见抗酸杆菌及瘤细胞,腹水培养无细菌生长,腹水结核杆菌PCR检测(-),尿乳糜试验(-)。
胸片检查:右肺少量积液。
上消化道钡剂造影检查:胃底、食管中下段静脉曲张。
超声显像检查:肝硬化,肝左叶增大,尾叶明显增大,脾大、腹水。
【讨论】 肝硬化腹水为漏出液,淡黄色,澄清或微浑浊。比重<1.018,蛋白含量<25g/L,Rivalta试验阴性。细胞计数一般<0.3×109/L,其中主要为内皮细胞,还有少量的淋巴细胞和中性白细胞。超声表现为所谓“干净腹水”即腹腔内超声显示为均匀的片状无回声区,并无点状或条状无回声。肝硬化腹水在临床上有时亦可遇到以下情况,在鉴别诊断时应与注意。
1.肝硬化腹水并发感染 临床表现为发热、腹部剧痛或腹水剧增伴腹胀痛,无明显肌紧张,但有腹部压痛及反跳痛。此时腹水多变成浑浊,少数为脓性或血性。比重大多在1.011~1.016,一般不超过1.018。Rivalta试验阳性或弱阳性。蛋白定量<25g/L。腹水内白细胞多>0.3×109/L,中性白细胞>0.25。结合临床表现即可诊断为肝硬化腹水继发细菌性腹膜炎。在未用抗生素之前,做腹水细菌培养,其阳性率可达70%。当诊断有疑问时,可对腹水做动态观察,还可测定腹水p H降低,乳酸增高,乳酸脱氢酶(LDH)增高。腺苷脱氨酶(ADA)增高时有助诊断。超声显像显示腹腔内片状无回声区内有点状或条状回声,有分隔。
2.肝硬化腹水并发结核性腹膜炎 本病临床表现为起病和病情发展比较缓慢,一般情况较好。腹痛轻,无反跳痛。腹水较少时可触及包块,并有腹壁柔韧感。腹水细胞计数增多,其中以淋巴细胞为主。腹水结核杆菌培养或动物接种可阳性。患者常有原发结核病灶存在,其抗结核治疗效果明显。
3.肝硬化血性腹水 肝硬化、肝门脉高压患者在腹膜的门-腔静脉短路交通支血管破裂时,或肝硬化并发内毒素血症时可能出现血性腹水,此时应与癌性或结核性腹水鉴别。
4.肝硬化乳糜腹水 肝硬化乳糜腹水呈乳白色,比重>1.012,蛋白含量>30g/L。三酰甘油高于血中浓度。乳糜试验阳性,应与假性乳糜腹水鉴别,后者系腹水中含有大量的变形细胞。慢性乳糜腹水的病因有淋巴瘤、结核、丝虫病、肾病综合征及肝硬化等。肝硬化时肝细胞再生结节压迫淋巴管,导致淋巴管压力增加,从而使小淋巴管渗出或破裂,而形成肝硬化乳糜腹水。
5.肝硬化腹水与其他病因引起的肝门脉高压腹水的鉴别 肝门静脉高压是发生腹水的主要原因,其中肝硬化是最常见的病因。此外,肝门脉高压性腹水也见于其他一些疾病,如:①以血吸虫肝病为代表的肝窦前阻塞引起的肝门静脉高压(血吸虫虫卵阻塞于肝窦前肝门静脉的小分支)。本症特点为食管下段及胃底静脉曲张显著,肝功能损害较轻,腹水蛋白含量较低(常<20g/L)。②门静脉血栓形成:肝门静脉炎症、真性红细胞增多症、血栓性血小板减少性紫癜、腹部手术后等病人均可发生肝门静脉血栓。其急性型临床表现为剧烈腹痛、休克、腹水迅速增加;慢性型表现为肝门静脉高压、腹水顽固而肝功能无明显异常。③特发性肝门静脉高压症,其病因不明,有时误诊为隐匿性的肝硬化腹水,其临床表现为无肝硬化征象,肝功能正常或轻度异常,腹腔镜检查肝表面光滑,无结节形成。肝活组织学检查无假小叶,病变主要在肝内中等大小的肝门静脉分支,肝门静脉壁增厚、管腔狭窄或闭塞。同时应排除其他肝窦前性阻塞的疾病,如血吸虫肝病、先天性肝纤维化、砷或聚氯乙烯中毒引起的肝汇管区纤维化、长期过量服用维生素A引起的肝窦周围纤维化等。
6.肝窦后阻塞引起的肝门静脉高压 其食管或胃底静脉曲张都不严重,但腹水明显,肝大,肝损害不严重,肝静脉血流受阻,肝窦内压增高使淋巴液经肝包膜和肝门淋巴管流入腹腔,其腹水蛋白含量高,最高可达40g/L。属于此类肝门静脉高压的疾病有①Budd-Chieri综合征(肝静脉阻塞征):布加综合征(Budd-Chiari综合征)又称肝静脉阻塞,或下腔静脉阻塞综合征。是指病变发生在肝静脉口和(或)下腔静脉肝上段引起肝静脉阻塞而产生肝后型肝门静脉高压和(或)下腔静脉高压。可分为原发和继发两类,后者多见。其中包括先天性下腔静脉异常,特别是下腔静脉肝上段蹼膜梗阻外伤后血栓机化、血液高凝状态,如真性红细胞增多症、下腔静脉或肝静脉炎症等,本病分为3型:肝静脉阻塞型、下腔静脉阻塞型和肝静脉与下腔静脉阻塞混合型。多数病例在肝静脉口附近有阻塞,病理改变为肝大,尤以尾叶明显(尾叶血流经小肝静脉直接注入下腔静脉),表面光滑,质地较硬。肝切面呈豆蔻状,可见出血区。肝活检急性期以肝小叶中心窦状隙扩张为特征,中心周围有出血、坏死肝小梁中肝细胞为红细胞取代。慢性病例肝呈结节样增生和纤维化,肝静脉有内膜炎和血栓形成,管腔内可因纤维化而变窄,有的肝静脉呈纤维索条状。血栓大多位于中、小肝静脉,亦见于大肝静脉,并可向下腔静脉延伸。肝部下腔静脉隔膜厚数毫米,由结缔组织构成,表明覆盖内皮细胞。本病临床一般起病缓慢,偶可急性发作,分为急性和慢性两型。急性型多由于肝静脉突然阻塞所致,表现为肝区剧痛,可放射至肩背部,伴恶心、呕吐。肝迅速增大并有触痛,脾也有增大,有大量腹水,有的呈血性,经1~4周(甚至更短时间)终因肝衰竭而死。慢性型多有由于肝静脉慢性阻塞或反复发生血栓所致,常于数周后出现上腹或右上腹痛,伴恶心、呕吐;肝、脾进行性增大,腹水明显,利尿药常无效,可出现下肢水肿、胸腔积液、胸腹壁静脉怒张,黄疸少见。后期可因肝门静脉高压症而引起消化道出血。凡有上腹痛,肝大并迅速出现大量腹水者应想到本病。血清转氨酶、胆红素和黄溴酞钠滞留量均可增加。超声显像肝尾叶增大,肝静脉主干变细或闭塞,其下腔静脉入口处尖细(壶嘴样)。本症属于肝后型门脉高压,与肝硬化均有肝门脉高压表现,不同之处为肝常增大,而脾无明显增大。②心源性腹水:顽固性右心衰竭、缩窄性心包炎和限制性心肌病等均可引起淤血性肝硬化腹水。淤血性肝硬化(stasis cirrosis)系由于肝内长期淤血缺氧,以致肝小叶中心区肝细胞坏死、萎缩和消失,网状支架塌陷及呈芒状纤维化所致。炎症反应较轻,肝功能损害不很严重。常见病因有慢性充血性心力衰竭(多见于二尖瓣狭窄和三尖瓣关闭不全)、慢性缩窄性心包炎、心肌病及肝静脉阻塞综合征(Budd-Chiari syndrome)。临床上又将心脏病引起的肝硬化称为心源性肝硬化(cardiac cirrosis)。本病常见表现为肝大、下肢水肿及腹水等,同时具有原发病症的表现。发病早期肝显示为淤血肝,即肝大、肝静脉及下腔静脉扩张,但均为可逆性。若病程在6个月以上且病情发展,肝长期淤血,肝细胞缺氧,肝窦扩张后压力增加,挤压肝细胞,导致发生营养及代谢障碍,以致肝细胞变性、坏死、纤维增生而发生淤血性肝硬化。淤血肝的超声显像十分清晰,表现为肝大、肝实质回声减低、肝静脉与下腔静脉增宽。脾亦可显示为增大。淤血性肝硬化的超声显像则显示为比淤血肝小,但比一般肝硬化的肝为大,肝实质回声均匀增强,肝静脉与下腔静脉清晰、增宽,脾亦增大。
7.肝硬化腹水与其他腹腔含液性病变的鉴别 ①无肝门静脉高压的漏出性腹水,如肾病综合征及营养不良等,临床与超声均有各自特点,鉴别不困难。②结核性腹膜炎:结核性腹膜炎是由于结核杆菌引起的慢性、弥漫性的腹膜炎症。本病可发生于任何年龄,以青壮年居多,女性分辨率高于男性,比率约为2∶1,这与女性易患盆腔结核病有关。营养不良、酗酒及肝硬化病人易发本病。结核性腹膜炎由结核杆菌引起,绝大多数继发于体内其他部位的结核病灶。常见的原发灶为肺、肠、胸膜、盆腔、肠系膜淋巴结、脑膜、骨关节等处的结核。结核病菌经以下途径感染腹膜:直接蔓延是结核病菌侵入腹膜的主要途径,多发生于原发结核灶位于腹腔内者,如肠结核、盆腔结核和肠系膜淋巴结结核。有时肠系膜淋巴结结核亦可因干酪样坏死而溃破入腹腔,引起急性弥漫性腹膜炎。血行播散:肺结核、粟粒性结核等可经血行播散而感染腹膜。本病病理特点分型为渗出型、粘连型和干酪型3种类型,其中以粘连型最为多见,渗出型次之,干酪型最少见。但是在疾病的发展过程中有时可由一个类型转变为另一类型,或2种甚至3种类型同时存在,因此,往往难以截然分开。本病渗出型(腹水型)应与肝硬化腹水加以鉴别。渗出型(腹水型)结核性腹膜炎病理表现为腹膜充血、水肿,在其上布满黄白色或灰白色粟粒状结核结节,浆液纤维蛋白性渗出明显,产生大量腹水,多呈草黄色,偶可带血性。随着病情的进展,结核结节可以相互融合增大,腹膜可增厚及纤维化。典型的结核性腹膜炎诊断一般无困难,但由于本病表现多种多样,有时确诊很难。对临床上高度怀疑为结核性腹膜炎者,可给予足量的抗结核药物试验性治疗2~4周,如病情改善则有助于诊断。腹水型病例需要与腹膜转移癌、腹膜间皮瘤等鉴别;有腹部包块的粘连型和干酪型则需要与克罗恩病、腹部肿瘤等相鉴别。③癌性腹膜炎腹水:癌性腹膜炎多为转移癌引起,常可查到原发癌病灶。此种腹水一般都伴有腹痛、腹胀、食欲减退和腹部肿块,全身情况进行性恶化,贫血、消瘦明显,腹水形成较为迅速,大多为血性,腹水中可以查到癌细胞,LDH及乳酸等增高。④胰源性腹水:患者多有急性胰腺炎或腹部外伤史,主要表现为腹痛和腹水,腹水进展迅速,实际上是假性胰腺囊肿,超声显像可以鉴别,此液体淀粉酶明显增高。⑤巨大卵巢囊肿:本病特征是平卧时腹部中下部隆起,(腹水时腹部为两侧突起),肿块边界清楚,超声显像即刻可以鉴别。
超声显像图像见第62例附图1~4。
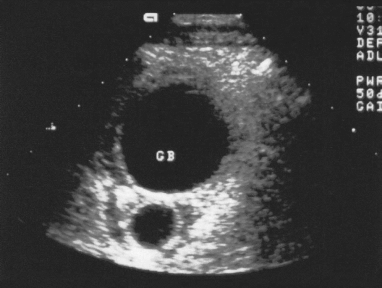
第62例附图1 肝硬化

第62例附图3 肝硬化、腹水
肝被膜不光滑呈锯齿状,为乙型肝炎肝硬化表现
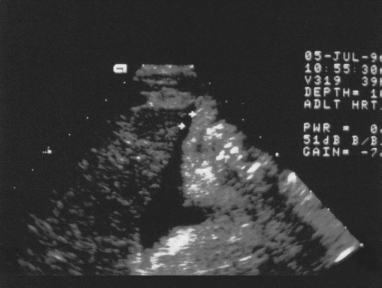
第62例附图2 肝硬化、腹水

第62例附图4 肝硬化、小网膜囊积液
(富京山 贾 莉)
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。
















