【ICD-10编码】 K51
溃疡性结肠炎是一种原因不清楚的结肠黏膜和黏膜下层的非特异性慢性炎症,少数累及回肠末端。小儿发病率较低,主要发生在青春期和学龄期儿童,小婴儿也可发病,但更少见。
【病因】
病因未明,可能与自身免疫原因、感染、饮食过敏、遗传、精神因素有关。
【临床表现】
有持续或反复发作的腹泻、黏液脓血便伴腹痛、里急后重和不同程度的全身症状。病程多在4~6周或以上。可有关节、皮肤、眼、口和肝、胆等肠外表现。
【辅助检查】
1.结肠镜检查 病变多从直肠开始,呈连续性、弥漫性分布,表现为:①黏膜血管纹理模糊、紊乱或消失、充血、水肿、易脆、出血和脓性分泌物附着,亦常见黏膜粗糙,呈细颗粒状;②病变明显处可见弥漫性、多发性糜烂或溃疡;③缓解期患者可见结肠袋囊变浅、变钝或消失,以及假息肉和桥形黏膜等。
2.钡剂灌肠检查 ①黏膜粗乱和(或)颗粒样改变;②肠管边缘呈锯齿状或毛刺样,肠壁有多发性小充盈缺损;③肠管短缩,袋囊消失呈铅管样。
3.黏膜组织学检查 活动期和缓解期的表现不同。
(1)活动期:①固有膜内有弥漫性、慢性炎性细胞和中性粒细胞、嗜酸性粒细胞浸润;②隐窝有急性炎性细胞浸润,尤其是上皮细胞间有中性粒细胞浸润和隐窝炎,甚至形成隐窝脓肿,可有脓肿溃入固有膜;③隐窝上皮增生,杯状细胞减少;④可见黏膜表层糜烂、溃疡形成和肉芽组织增生。
(2)缓解期:①中性粒细胞消失,慢性炎性细胞减少;②隐窝大小、形态不规则,排列紊乱;③腺上皮与黏膜肌层间隙增宽;④Paneth细胞化生。
4.手术切除标本病理检查 肉眼和组织学上可见上述溃疡性结肠炎的特点。
【诊断标准】
在排除细菌性痢疾、阿米巴痢疾、慢性血吸虫病、肠结核等感染性结肠炎以及结肠克罗恩病、缺血性结肠炎、放射性结肠炎等疾病的基础上,可按下列标准诊断:①具有上述典型临床表观者为临床疑诊,安排进一步检查;②同时具备临床表现和结肠镜检查或钡剂灌肠检查中任何1项,可拟诊为本病;③如再加上黏膜组织学检查或手术切除标本病理检查的特征性表现,可以确诊;④初发病例、临床表现和结肠镜改变均不典型者,暂不诊断溃疡性结肠炎,需随访3~6个月,观察发作情况;⑤结肠镜检查发现的轻度慢性直乙状结肠炎不能与溃疡性结肠炎等同,应观察病情变化,认真寻找病因。
1.临床类型 可分为初发型、慢性复发型、慢性持续型和暴发型。初发型指无既往史而首次发作;暴发型指症状严重,血便每日10次以上,伴全身中毒症状,可伴中毒性巨结肠、肠穿孔、脓毒血症等并发症。除暴发型外,各型可相互转化。
2.严重程度 可分为轻度、中度和重度。
轻度:患者腹泻每日4次以下,便血轻或无,无发热、脉搏加快或贫血。红细胞沉降率(ESR)正常。
中度:介于轻度和重度之间。
重度:腹泻每日6次以上,伴明显黏液血便。体温>37.5℃,脉搏>90/min,血红蛋白<100g/L,ESR>30mm/h。
3.病情分期 分为活动期和缓解期。Southerland疾病活动指数(DAI),也称Mavo指数,较为简单实用(表10-11)。慢性活动性或顽固性溃疡性结肠炎指诱导或维持缓解治疗失败,通常为糖皮质激素抵抗或依赖的病例。前者指泼尼松龙足量应用4周不缓解,后者指泼尼松龙减量至10mg/d即无法控制发作或停药后3个月复发者。
4.病变范围 分为直肠、直乙状结肠、左半结肠(脾曲以远)、广泛结肠(脾曲以近)、全结肠。
5.肠外表现和并发症 肠外可有关节、皮肤、眼部、肝、胆等系统受累;并发症可有大出血、穿孔、中毒性巨结肠和癌变等。
表10-11 Southerland疾病活动指数

总分为各项之和,≤2分为症状缓解;3~5分为轻度活动期;6~10分为中度活动期;11~12分为重度活动期
【鉴别诊断】
1.急性感染性结肠炎 各种细菌感染,如痢疾杆菌、沙门菌属、直肠杆菌、耶尔森菌、空肠弯曲菌等。急性发作时发热、腹痛较明显,外周血血小板不增加,粪便检查可分离出致病菌,抗生素治疗有效,通常在4周内消散。
2.阿米巴肠炎 病变主要侵犯右半结肠。也可累及左半结肠,结肠溃疡较深,边缘潜行,溃疡间黏膜多属正常。粪便或结肠镜取溃疡渗出物检查可找到溶组织阿米巴滋养体或包囊。血清抗阿米巴抗体阳性。抗阿米巴治疗有效。
3.血吸虫病 有疫水接触史,常有肝、脾大,粪便检查可见血吸虫卵,孵化毛蚴阳性,急性期直肠镜检查可见黏膜黄褐色颗粒,活检黏膜压片或组织病理检查可见血吸虫卵。免疫学检查亦有助于鉴别。
4.克罗恩病 见本章第十节。
5.结直肠癌 多见于中年以后,直肠指检常可触及肿块,结肠镜和X线钡剂灌肠检查对鉴别诊断有价值,活检可确诊。须注意溃疡性结肠炎也可引起结肠癌变。
6.肠易激综合征 粪便可有黏液,但无脓血,显微镜检查正常,结肠镜检查无器质性病变的证据。
7.其他 其他感染性肠炎(如肠结核、真菌性肠炎、出血坏死性肠炎、抗生素相关性肠炎)、缺血性结肠炎、放射性肠炎、过敏性紫癜、胶原性结肠炎、白塞病、结肠息肉病、结肠憩室炎以及人类免疫缺陷病毒(HIV)感染合并的结肠炎应与本病鉴别。此外,应特别注意因下消化道症状行结肠镜检查发现的轻度直肠、乙状结肠炎需认真检查病因,观察病情变化。
【治疗】
1.治疗原则
(1)确定溃疡性结肠炎的诊断:从国情出发,强调认真排除各种“有因可查”的结肠炎;对疑诊病例可按本病治疗,进一步随诊,但建议先不应用糖皮质激素。
(2)掌握好分级、分期、分段治疗的原则:分级指按疾病的严重度,采用不同药物和不同治疗方法。分期指疾病的活动期和缓解期,活动期以控制炎症和缓解症状为主要目标;缓解期则应继续维持缓解,预防复发。分段治疗指确定病变范围以选择不同的给药方法,远段结肠炎可采用局部治疗,广泛性结肠炎或有肠外症状者则以系统性治疗为主。溃疡性直肠炎治疗原则和方法与远段结肠炎相同,局部治疗更为重要,优于口服用药。
(3)参考病程和过去治疗情况确定治疗药物、方法和疗程,尽早控制发作,防止复发。
(4)注意并发症,以便估计预后、确定治疗终点和选择内、外科治疗办法。注意药物治疗过程中的不良反应,随时调整治疗。
(5)判断全身情况,以便评估预后和生活质量。
(6)综合性、个体化处理原则:包括营养、支持、心理和对症处理;内、外科医师共同会诊以确定内科治疗的限度和进一步处理方法。
2.内科治疗 活动期的治疗目标是尽快控制炎症,缓解症状;缓解期应继续维持治疗,预防复发。
(1)活动期的治疗
(2)缓解期的治疗:除初发病例、轻症远端结肠炎患者症状完全缓解后可停药观察外,所有患者完全缓解后均应继续维持治疗。维持治疗的时间尚无定论,可能是3~5年甚至终身用药,诱导缓解后6个月内复发者也应维持治疗。糖皮质激素无维持治疗的效果,在症状缓解后应逐渐减量,过渡到用5-氨基水杨酸制剂维持治疗。维持缓解建议采用与诱导缓解相同剂量的5-ASA,除非不能耐受药物的不良反应。同时给予叶酸口服。
(3)其他治疗:对5-ASA和免疫抑制药均无效者,应考虑应用新型生物制剂,如抗肿瘤坏死因子α(TNF-α)单克隆抗体,亦可用益生菌维持治疗。中药方剂中不乏抗感染、止泻、黏膜保护、抑制免疫反应的多种药物,作为替换治疗的重要组成部分,可以辨证施治,适当选用。多种中药灌肠制剂治疗溃疡性结肠炎也有一定的疗效,但需进一步按现代医学的原理进行科学总结。治疗中应注重对患者的教育,以便提高治疗的依从性、早期识别疾病发作和定期随访。
3.外科手术治疗
(1)绝对指征:大出血、穿孔、明确或高度怀疑癌肿以及组织学检查发现重度异型增生或肿块性损害伴轻、中度异型增生。
(2)相对指征:①重度溃疡性结肠炎伴中毒性巨结肠、静脉用药无效者:②内科治疗症状顽固、体能下降、对糖皮质激素抵抗或依赖的顽固性病例,替换治疗无效者;③溃疡性结肠炎合并坏疽性脓皮病、溶血性贫血等肠外并发症者。
4.癌变的监测 对病程8~10年或以上的广泛性结肠炎、全结肠炎和病程30~40年或以上的左半结肠炎、直乙状结肠炎患者,溃疡性结肠炎合并原发性硬化性胆管炎者,应行监测性结肠镜检查。至少每2年1次,并做多部位组织活检。对组织学检查发现有异型增生者,更应密切随访,如为重度异型增生,一经确认即行手术治疗。
【分级及诊治指引】
溃疡性结肠炎分级及诊治指引见表10-12。
表10-12 溃疡性结肠炎分级及诊治指引

【入院标准】
1.腹痛、腹泻4~6周或以上,伴黏液脓血便,合并发热、脱水、电解质紊乱等。
2.出现中毒、穿孔、大出血等并发症需入院处理。
3.门诊治疗效果欠佳。
【特殊危重指征】
1.腹泻次数明显增多,伴严重水、电解质、酸碱平衡紊乱导致休克。
2.严重血便伴全身中毒症状,伴中毒性巨结肠、肠穿孔、脓毒血症。
【会诊标准】
1.如考虑穿孔、合并肛瘘,需请外科医师会诊。
2.如发生视网膜炎,可请眼科医师会诊。
3.如发生皮肤病变,如结节性红斑、坏疽性脓皮病,可请皮肤科医师会诊。
4.如发生关节炎、脊柱炎,可请免疫科医师会诊。
5.如中毒症状严重导致多脏器功能障碍,需请PICU医师会诊。
【并发症及处理】
1.严重水、电解质、酸碱平衡紊乱甚至休克,应积极扩容、纠正电解质和酸碱平衡。
2.尽早使用糖皮质激素,肠外应用广谱抗生素。
3.便血量大,血红蛋白<90g/L和持续出血不止的考虑输血支持治疗。
4.营养不良、病情较重者可给予要素饮食,病情较重者可给予肠外营养。
5.合并肠穿孔、肛瘘等情况时,请外科医师会诊,手术治疗。
【谈话要点】
1.患儿目前的病情;指出溃疡性结肠炎是一种原因不清楚的慢性炎症,所以,治疗的目的并非治愈,而是维持疾病缓解或低活动度,防止并发症发生,提高生活质量。
2.血常规、血浆蛋白、ESR、C反应蛋白、腹部X线片、超声检查、纤维结肠镜是必须进行的检查。
3.目前治疗是按照我国针对炎症性肠病的共识与指南,分活动期和缓解期治疗,活动期按不同分度进行药物选择。若上述治疗效果不佳,请内、外科医师会诊,确定结肠切除手术的最佳时机。缓解期的维持治疗时间尚无定论,可能是3~5年甚至终身。
4.此次入院的预计费用。
【出院标准】
水、电解质平衡紊乱纠正,出血无进行性加重,腹痛、腹泻症状缓解。
【出院指导】
1.按期到消化专科门诊随访治疗。
2.出现以下紧急情况需及时返院或到当地医院治疗:①腹痛、腹泻、便血再次加重。②出血脱水、精神疲倦、四肢凉等表现。
3.健康宣教
(1)鼓励患儿从事适当的体育活动。
(2)鼓励患儿规律地上学,以利于患儿身心的恢复和培养自主交流的能力。
(3)均衡饮食很重要。部分孩子服食激素,食欲较好,需避免过度饮食。
(4)养成良好的作息习惯,自觉依时服药和复诊,交代目前服食药物的主要不良反应和突然停药的严重危害。
(5)如出现生命体征不稳定等紧急情况,建议马上到当地医院进行治疗,以免加重病情。
【门急诊标准流程】
溃疡性结肠炎门急诊标准流程见图10-17。

图10-17 溃疡性结肠炎门急诊标准流程
※门诊护理初评估根据《儿科急诊预检分诊指引》进行,详见附录C;※※专科评估根据表10-12进行
【住院标准流程】
溃疡性结肠炎住院标准流程见图10-18。

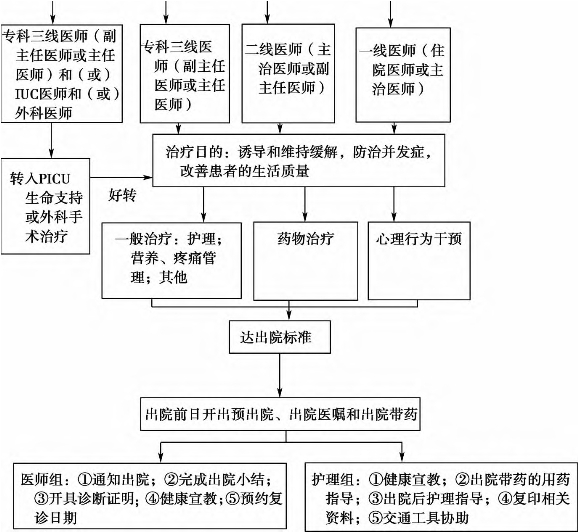
图10-18 溃疡性结肠炎住院标准流程
※住院护理初评估根据《病人入院护理评估记录》进行,使用疼痛、营养等评估工具,详见附录D;※※专科评估根据表10-12进行
(曾永梅 耿岚岚 龚四堂)
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。















