浸润性心脏病是因异常物质沉积导致心室壁进行性僵硬从而使心室充盈受阻的一组疾病。部分浸润性心脏病表现为室壁肥厚,部分则表现为心腔扩大并伴有继发的室壁变薄。心室壁肥厚,心室腔容量小,偶尔伴有动力性的左室流出道梗阻(如淀粉样变性),与心肌细胞肥大性疾病类似(如肥厚型心肌病、高血压心脏病);另外一些浸润性心脏病表现为左室扩张伴有弥漫性或节段性室壁运动异常以及室壁瘤形成(如心脏结节病),这类心肌病与缺血性心肌病类似。QRS波低电压是心肌淀粉样变性的重要表现但并不是所有浸润性心肌病都有此种表现。通过患者的临床表现并结合心脏形态及功能特点通常能够作出浸润性心脏病的临床诊断,很多时候还需要进一步的组织学和实验室检查以进一步明确诊断,帮助制定合适的治疗方案。
一、概 述
浸润性心脏病是因异常物质沉积导致心室壁进行性僵硬从而使心室充盈受阻的一组疾病。浸润性心脏病可以表现为室壁肥厚(表66-1),也可以表现为心腔扩大并伴有继发的室壁变薄(表66-2)。本文重点论述不同类型浸润性心脏病的特点。
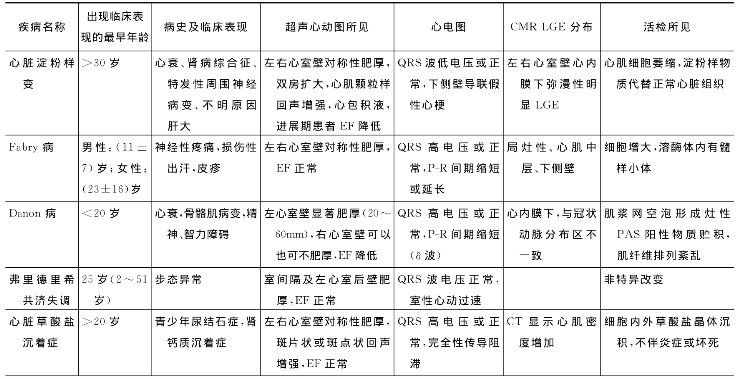
表66-1 表现为左心室重量增加及室壁肥厚的浸润性心肌病
(续 表)

表66-2 表现为左心室扩大和“梗死”的浸润性心肌病

1.浸润性心脏病心脏功能评价 心脏浸润性疾病通常在收缩功能受损之前就表现出进行性的舒张功能障碍。虽然大多数浸润性心脏病都有心肌重量的增加,但心肌重量的增加程度并不是决定预后的主要因素。多普勒超声心动图能够方便有效的评价心脏舒张功能以及心房的重构情况,该类疾病通常表现出限制性充盈的特点,具体表现为心肌松弛速度降低(组织多普勒二尖瓣环E波速度降低),左心房容积指数增加。收缩功能障碍通常使用射血分数或组织多普勒组织收缩速度来进行评价,收缩功能受损者以上指标下降。
CT、心脏磁共振(CMR)及延迟钆剂增强扫描(LGE)能否为浸润性心肌病风险评估提供更多信息现在还不能完全确认。但可以肯定的是,CMR延迟钆剂增强能够显示心脏结构、功能及组织学体征,细胞外间隙扩大的疾病(如心肌细胞坏死、心肌水肿、瘢痕形成、蛋白浸润)在LGE上表现出增强特征。通过LGE部位及分布特点的分析,CMR已用于浸润性心肌病的分型、疾病活动性判断以及对治疗反应的评估,但迄今为止还不清楚对于超声心动图没有异常发现的早期患者CMR的敏感性有多高。一旦确定LGE检测淀粉样物质浸润有足够的敏感性,CMR用于早期亚临床患者心脏受累情况的筛查将成为可能。心肌及血流动力学异常有望通过心脏淀粉样物质载荷动态定量分析来进行评估并可用于治疗情况的随访。
2.浸润性心脏病的电生理特点 需要强调的是室壁厚度并不是心电学上心肌肥厚与否的可靠指标。浸润性心脏病由于异常物质沉积在心肌细胞内或心肌间质可以导致室壁肥厚而不是真正的心肌细胞肥大,因此室壁肥厚并不一定出现QRS高电压。事实上,还可以出现QRS低电压。异常位置沉积在心肌间质而不是沉积在心肌细胞内更容易引起QRS低电压。心室壁肥厚而缺乏QRS高电压可能为一些浸润性心脏病(如淀粉样变性、弗里德里希共济失调)的诊断提供线索,但是QRS低电压并不是浸润性心脏病都会出现的共有现象,一些浸润性心脏病就会表现出QRS高电压(如Danon病、Fabry病),这些疾病心肌细胞肥大,心室内传导正常(表66-1)。
二、基因检测
对于左心室肥厚的表型模拟鉴别,有时候临床及影像学资料无法得出明确结论,此时基因检测起着重要作用。但是,基因检测具有自身的局限性和面临一些挑战:比如检测的敏感性低,而且受累患者或家族可能不止一处基因变异,在儿童,还包括年龄依赖的基因外显率问题,无症状儿童是否需要检测,以及对无症状未成年人进行基因检测的心理影响及费用等问题。
三、一般治疗
迄今为止,多数浸润性心脏病都被认为是不可逆的,支持治疗是主要的治疗方法。一般治疗包括使用血管紧张素受体阻滞药、血管紧张素转化酶抑制药以改善患者舒张功能,β受体阻滞药和他汀类也可能有用。收缩期高血压以及明显的液体潴留可以考虑谨慎使用噻嗪类利尿药,低血容量、心腔小、心脏顺应性差应避免使用襻利尿药等强效利尿药。
1.“貌似”肥厚型心肌病或高血压心脏病的浸润性心肌病
(1)心脏淀粉样变性:淀粉样变性是不可溶性的淀粉样物质沉积于器官或组织的细胞外区,导致相应的器官或组织功能障碍为特征的一组疾病。心脏是淀粉样变性常累及的器官。心脏淀粉样变性临床上通常按其病因分为原发性、家族性、老年性、继发性及透析相关性五种类型。心肌活检可以确定诊断,近年来随着心外组织取样和显像技术的发展已大大减少了心内膜心肌活检的必要。尽管治疗上有所改进,但心脏淀粉样变性患者预后仍然较差,主要取决于原有疾病类型。
心脏淀粉样变性是浸润性心肌病伴有心壁肥厚的典型代表,各种淀粉样变性累及心脏都很常见,同时也是患者发病及死亡的最常见原因。心脏淀粉样变性主要临床症状包括心力衰竭、心律失常、传导阻滞、动力性心室流出道梗阻以及低血压。
超声心动图特点:心脏淀粉样变性的典型超声心动图表现包括左右心室壁肥厚,左心室腔大小正常或减小,心肌非特异性颗粒状回声,心房扩大,乳头肌粗大,瓣叶增厚,并常有少到中量的心包积液。随着淀粉样物质的沉积左室顺应性逐渐降低,只有在病程的进展期才会出现收缩功能异常。多普勒超声心动图常用于评价及动态监测心脏舒张及收缩功能的受损程度。CMR显示左右心室弥漫性LGE,心内膜下心肌尤其明显。
ECG:①尽管有心室壁肥厚,30%~50%的心脏淀粉样变性患者QRS波电压正常,其余则表现为QRS低电压,QRS低电压主要是因为淀粉样物质沉积导致心肌细胞萎缩、电传导速度降低以及心肌细胞非同步激活;②假性梗死图形。
原发性淀粉样变性一旦确立诊断并且组织学证实淀粉样变性类型应迅速进行治疗以阻止或逆转心脏功能。病程晚期由于心脏功能储备极差,使得治疗选择十分棘手。未经治疗的患者在出现心力衰竭后中位生存时间小于6个月。化疗基础上使用美法仑、类固醇激素、免疫调节剂、干细胞移植等方法进行治疗可能会有较好效果。但是移植的死亡率可达11%~40%。晚期患者可以在干细胞移植前进行心脏移植。
(2)Fabry病:又称为Anderson-Fabry病、α-半乳糖苷酶缺乏症、弥漫性皮肤血管角质瘤病(angiokeratomacorporis diffusum universale)等,是一种少见的X染色体连锁隐性遗传性疾病。由于细胞溶酶体内水解酶α-半乳糖苷酶(α-galactosidase A,α-GalA)先天性活性降低或缺乏,导致该酶的底物——神经糖鞘脂类化合物降解受阻,在溶酶体中逐渐贮积而引起的代谢性疾病。其临床主要表现为弥漫性皮肤血管角质瘤和发作性肢体疼痛,后期常出现肾脏、心脏和脑血管等器官的进行性损害。大多数患者寿命显著缩短,因肾脏、心脏或脑血管等并发症而在40~50岁时死亡。在肾脏透析和移植应用于临床之前,其患者平均寿命为41岁。后续研究发现,部分患者仅有心肌肥厚等临床表现,称为“心脏型”Fabry病,通常发病较晚,这些患者存在一定的残余酶活性。目前,已知有40多种因基因突变而导致溶酶体酶缺乏所致的溶酶体贮积病,Fabry病为其中一种。发病年龄、受累器官和病变的严重程度与基因变异有关。与其他溶酶体贮积病不同,Fabry病并不影响智力发育,也没有非常明显的体征,诸如黏多糖增多症的面部粗糙、Gaucher病的显著脾大等。流行病学显示本病在各种族人群中均有发现,是发病率位居第二位的代谢性贮积病,仅次于Gaucher病。女性患者多为致病基因携带者而很少表现出临床症状。主要受累器官包括皮肤、肾脏及心脏,患者通常为男性。虽然该病早在儿童时期就可获得诊断,但通常三四十岁时才会有心脏受累的表现。Fabry病心脏受累在形态及临床表现特点上与肥厚性心肌病(HCM)类似(心室壁显著肥厚、二尖瓣SAM现象)。在最初诊断为HCM患者中有3%为该病。但是Fabry病通常不具有导致严重左心室流出道梗阻的非对称性室壁肥厚以及明显的二尖瓣反流。随着年龄及病变的进展,左心室壁厚度及左心室重量逐渐增加,但EF及短轴缩短率通常能维持在正常水平,虽然患者舒张功能受损明显,但很少出现限制性充盈障碍。在二维超声心动图上心肌常表现为双层结构,CMR的典型表现为局灶性下侧壁中层的LGE,而心内膜下常无受累。进行性舒张功能下降提示患者预后不佳。
Fabry病不伴有QRS波低电压,而表现出与心肌肥厚程度相称的左心室高电压。部分患者可表现出A型预激综合征的心电图特点,但是部分患者由于异常物质沉积在房室结部位,从而出现P-R间期延长。酶替代疗法能够减轻左心室壁肥厚并提高局部心肌功能,但对患者的生存影响还不明确。
(3)Danon病:也是一种X-连锁的遗传疾病。由于溶酶体相关膜蛋白2原发性缺乏导致该病。Danon病的病理特点是肌纤维中自嗜空泡的聚集。这些空泡富含溶酶体酶和自噬相关的标记物。电子显微镜下膜周围常包裹基膜。空泡数量随着年龄增长而增加,与肌肉症状发展相关。男性患者通常在青少年时期发病,女性患者发病年龄更晚,通常在20岁左右才发病。男性患者典型表现为心力衰竭、骨骼病变以及智力障碍三联征,女性患者则主要累及心脏。心脏症状一般在青少年时期开始出现,患者一般在30岁左右死于心力衰竭。超声心动图表现包括左心室壁显著的对称性肥厚(20~60mm),肥厚程度比HCM明显严重,左心室收缩功能通常也严重受损,左心室流出道梗阻非常少见,无肺部疾患的右心室壁明显肥厚(≥10mm)也常见到。与HCM不同,该病在CMR上表现为心内膜下LGE,而前者主要表现为心肌中层及心外膜的斑片状LGE。与心肌淀粉样变性不同的是该病为心肌细胞病变而不是间质病变,因此QRS波电压正常或增高,除此之外本病传导速度也增加。本病及相关的糖原贮积病常伴有真性预激,具有单个和多个旁路,多数患者有短P-R间期及δ波。
溶酶体相关膜蛋白2基因变异的检测对该病的诊断具有决定意义,也是女性患者的主要诊断标准。该病尚缺乏特异性治疗。具有潜在致命威胁的预激、房颤、房扑应通过消融或钠通道阻滞药进行治疗。由于多数患者生存时间较短,还未来得及进行心脏移植,因此对于心脏移植的价值现在还不清楚。患者最常见的死亡原因为严重心力衰竭。
(4)Friedreich共济失调:是国外最常见的遗传性共济失调之一,其遗传方式为常染色体隐性遗传,发病年龄常在儿童早期,最初发病年龄为2~51岁,两性的发病率无区别。病程呈进行性发展,多于40~50岁死亡。发病率为(1~2)/50 000。该病的临床特征包括进行性姿势和步态的共济失调,属脊髓型共济失调中的一种,也是共济失调中最常见的表现形式之一。发病机制未明,病变主要累及脊髓和小脑。通常在神经病变出现四五年以后才有心脏受累表现,少数时候心脏病变先于神经病变。90%~100%的患者最终会出现心脏病变。超声心动图显示心室壁不同程度增厚,与病程长短无关。心脏受累主要表现为室间隔或者左心室后壁心肌肥厚。左心室舒张期松弛功能受损但心腔大小及射血分数一般正常,非对称性室间隔肥厚及左心室流出道梗阻少见。部分患者出现严重心力衰竭伴有左心室腔轻度扩张及舒张功能受损,如伴有瓣膜关闭不全一般程度较轻。非心源性呼吸困难以及频发呼吸道感染常常是由于严重的脊柱侧凸以及呼吸肌的神经肌肉病变导致。10年、20年及30年存活率分别为96%、80%、61%。死亡原因主要为肺部感染及心力衰竭。现今的主要治疗方式为支持治疗,试验性药物包括艾地苯(自由基清除剂)、去铁酮(一种螯合剂)。与HCM相比本病QRS波电压可能不能反映心室壁的肥厚程度,其原因可能是正常组织被结缔组织替代,以及室内传导速度明显减慢有关。冠心病、神经及神经节异常以及肌细胞的异常改变使得本病患者容易出现室性心动过速。
(5)心脏草酸盐沉着症:原发性高草酸盐尿症是一种少见的常染色体隐性遗传疾病。由于草酸盐产生过多导致草酸盐晶体沉着在不同器官,尤其是心脏、肾。超声心动图显示双心室对称性肥厚。病程早期EF常正常,晚期双心室轻度扩张。与长期透析患者的左心室肥厚不同,该病心肌呈斑片状、点状回声增强,乳头肌部位尤其明显,在疾病的晚期CT扫描表现为由于草酸盐沉积而导致的心肌密度增加。患者由于舒张功能严重受损,充盈压增加而表现为限制性充盈障碍。患者由于心脏传导系统弥漫而广泛的草酸盐沉着,常出现完全性房室传导阻滞以及心室传导异常。血液透析或者肝肾联合移植对改善草酸盐平衡以及逆转超声心动图检测到的心脏异常还没有一致有效的效果。
(6)黏多糖贮积症:由于分解黏多糖的溶酶体酶缺乏而导致本病。部分降解的黏多糖聚集使正常的细胞功能出现障碍导致不同的临床表现。本病为常染色体隐性遗传,男女发病率一致。不同类型的黏多糖贮积症表现不同:可以智力正常或严重障碍、发育迟缓或严重行为障碍,各种亚型的黏多糖贮积症几乎都累及心脏,类型Ⅰ(Hurler-Scheie综合征)心脏病变最为严重。明显的瓣膜增厚、冠脉弥漫性狭窄、心肌肥厚以及继发性肺高压均为常见表现。心电图显示左心室肥厚并不常见,QRS波低电压,可能是由于黏多糖传导性能差。少见的室内传导阻滞或恶性心律失常也有报道。严重二尖瓣病变患者可进行心脏瓣膜置换手术,酶替代治疗以及骨髓移植在人及动物实验中均显示能够改善心脏结构及功能。患者常早期死亡,死因多为心血管并发症。
2.“貌似”缺血性心肌病或扩张性心肌病的浸润性心肌病
(1)心脏结节病:系指局限于心脏的结节病,也可以是全身性结节病累及心脏的一种表现形式。干酪性肉芽肿为其基本病变,主要为上皮样细胞和多核巨细胞组成。结节大小、形态、分布较均匀,无干酪性坏死,偶尔在数个肉芽肿融合处有类纤维蛋白样坏死。结节周围可有透明纤维组织,至晚期心肌则主要由致密的透明样结缔组织所替代。本病常累及室间隔基底部、房室结、房室束、心室游离壁的局部区域以及乳头肌。二维超声心动图所见与本病病变活动性有关,表现多样,包括室壁增厚(主要是由于肉芽组织扩展)或变薄(由于纤维化),瘢痕挛缩导致室壁瘤形成(尤其是糖皮质激素治疗的患者)。其他超声心动图表现包括心室大小正常或扩张,收缩功能正常或减退,弥漫性或节段性室壁运动减弱,左右房心内膜均匀性增厚。节段性室壁运动异常与冠状动脉分布范围不相一致。与扩张性心肌病不同,本病反常运动或无运动的室壁节段常分布于正常运动室壁之间,从而导致本病表现出不均一性室壁运动异常。90%的结节病患者累及肺部,出现肺高压是预后不良的征象也是肺移植的参考指标之一。多普勒超声心动图检查应包括肺动脉压力及右心室功能的评估,以便早期发现肺高压。由于心脏结节病二维超声心动图表现多样,该检测方法对于早期心脏受累或病变较为局限的心脏结节病的检测并非敏感或特异的方法,增强MRI以及PET是更敏感的检测手段,检查所见与病变严重程度相关。与缺血性心肌病不同的是本病LGE为斑片状,典型者只分布在基底段及左室侧壁,而缺血性心肌病LGE通常分布在心内膜下并向跨壁方向不同程度延展。心电图上常见到不典型心肌梗死图形和希氏束以下房室阻滞。与扩张性心肌病不同,房扑或房颤在结节性心脏病中并不常见。
心脏结节病的诊断依据为:①心脏活检证实有非干酪样肉芽肿病变;②虽未行心肌活检,但心外器官或组织活检证实为结节病而又存有心脏结节病的临床表现,并能除外因肺结节病引起肺弥漫纤维化、肺动脉高压所致的肺源性心脏病。应该说明的是局限于心脏的结节病较为罕见,诊断有赖于心肌活检。临床上尚应注意和心肌病,中年以上患者则应与冠心病心肌硬化型等疾病相鉴别。心脏结节病的诊断较困难,对原因不明的心脏病尤其是年轻患者出现传导阻滞、多变性心律失常、顽固性心力衰竭、心肌病、心包积液、瓣膜病等表现,应进行结节病的相关检查。在无活检的情况下,符合下列条件之一者临床上可诊断为结节病:①临床表现+结核菌素实验阴性+SACE或溶菌酶值升高+Kveim皮试阳性;②临床表现+结核菌素阴性+SACE或溶菌酶值升高+T细胞增多+血清免疫蛋白增高(临床表现包括X线胸片改变)。迄今心脏结节病还没有随机对照试验为其提供治疗指南,因此本病的治疗应该是支持性治疗并且遵循结节病的一般性治疗原则。
(2)韦格纳肉芽肿:(Wegener′sgranulomatosis,WG)是一种坏死性肉芽肿性血管炎,属自身免疫性疾病。病变累及小动脉、静脉及毛细血管,偶尔累及大动脉,其病理以血管壁的炎症为特征,可以累及多个器官、系统,尤其是上下呼吸道及肾脏最常受累,韦格纳肉芽肿通常以鼻黏膜和肺组织的局灶性肉芽肿性炎症为开始,继而进展为血管的弥漫性坏死性肉芽肿性炎症。临床常表现为鼻和副鼻窦炎、肺病变和进行性肾衰竭。还可累及关节、眼、皮肤,亦可侵及眼、心脏、神经系统及耳等。在一组85例被证实为肉芽肿的患者,经超声心动图检查26例(35%)有异常发现,17例(65%)有节段性室壁运动异常,14例(54%)轻度二尖瓣反流,13例(50%)左心室收缩功能减退,还有5例(19%)有心包积液。超声心动图有异常发现者死亡率较正常组高(46%vs 39%)。没有明显心血管疾病危险因素的年轻无症状患者,超声心动图显示有节段性室壁运动异常,但与冠状动脉分布区域不符,需怀疑心脏结节病可能。LGE主要在室壁中层而不是心内膜下,该表现也符合纤维化改变而不是梗死改变。韦格纳肉芽肿的治疗涉及多个专业,当本病伴有心脏受累时可视为病变的严重阶段,一般认为此阶段患者具有生命危险,或者受累器官功能受损很大可能性不可逆转。糖皮质激素及环磷酰胺仍是该病缓解诱导的标准疗法。
(3)血色素沉着症:为铁负荷过重或铁贮积异常性疾病,由于过多的铁沉积在不同的内脏器官细胞内而导致本病。发病原因可以是基因缺陷(遗传性血色素沉着病),也可以是继发性因素(继发性血色素沉着病)。心脏血色素沉着病患者心脏收缩功能减退,只有少数患者主要表现为舒张功能异常。超声心动图无法鉴别心脏血色素沉着病与特发性扩张性心肌病,CMR T2显像可以检测并定量心脏铁浸润情况。对于多数心肌细胞仍维持完好、没有明显纤维化的患者并且由于铁不具有传导特性,QRS波电压及时限仍能保持正常。但对于进展期病变,由于复极异常,心电图可有异常改变(QRS波低电压)。肝脏活检是检测铁负荷过重的决定性方法。对于有心脏受累的患者,右心室心内膜心肌活检组织肌浆中可发现可染色铁,而正常人心脏无可染色铁。随着时间推移及病变进展,过量的肌浆网铁可导致心肌细胞变性以及间质纤维化。避免反复多次输血、放血疗法、以及螯合剂治疗可以逆转由于铁符合过重导致的心脏异常改变,部分患者可能需要肝、心联合移植。
四、结 论
浸润性心脏病包括多种表现各异的疾病,其共同特征是由于异常物质沉积在心脏组织导致心脏舒张功能异常,偶尔也会引起收缩功能障碍。尽管心脏淀粉样变性常被人们当做浸润性心肌病的典型代表,但并不能以此来认识所有的浸润性心肌病,要知道每一具体病变都有各自明显不同的特点和表现。由于浸润性心肌病相对少见,而且它们在生理及形态学上变化多端,因此常被误诊。全面细致的超声心动图检查,综合心电图、CMR检查结果,并结合患者的临床表现,对于准确诊断浸润性心肌病、制定恰当合理的治疗方案具有重要意义。
(侯跃双 陈欧迪)
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。















