1.P波 P波振幅的测量方法:图1-43A以P波起点至终点的连线作为参照基线;图1-43B以QRS波群起点作为基准;图1-43C以P波起点作为基准。国际心电图标准工作小组(CSE)最近提议以P波起点作为参照基线,测定P波振幅,目前各国基本上都统一采用此标准。
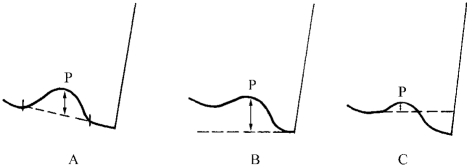
图1-43 测量P波的三种方法
P波代表左、右心房除极时的电位和时间变化。正常P波在多数导联呈钝圆形,有时可有轻微的切迹,但切迹双峰之间的距离<0.04s。正常P波在aVR导联倒置。Ⅰ、Ⅱ、aVF、V3~V6导联直立,其余导联(Ⅲ、aVL、V1、V2)可直立、低平、双向或倒置。正常P波的时间≤0.11s;其余电压在肢体导联<0.25mV,胸导联<0.2mV。P波的各种形态见图1-44。
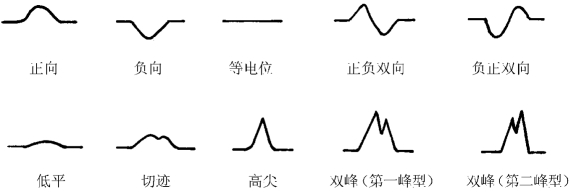
图1-44 P波各种形态
P波在aVR导联直立,Ⅱ、Ⅲ、aVF导联倒置,称为逆行型P′波,表示激动自房室交界区逆行向心房传导。P波时间>0.11s且切迹双峰之间的距离≥0.04s,提示左心房肥大或心房内传导阻滞。P波电压在肢体导联≥0.25mV、胸导联≥0.2mV,常提示右心房肥大。P波低平无病理意义。
近年来,V1导联P波终末电势的临床意义,逐渐引起人们的重视。其值为V1导联终末部分的振幅(mm)和时间(s)的乘积(图1-45)。若P波呈双向或负向,则均以其负向部分来计算,若P波为正向而有切迹者,则以其切迹后的部分来测算。所得的乘积随P波是正向或负向而得出正值或负值。为使波形更为清晰而易于测量,在描记心电图时,最好将走纸速度增至50mm/s。一般认为,PTF-V1≤-0.02mm·s,提示左心房受累或早期冠心病,但其诊断的可靠性尚有待于进一步观察。冠心病病人PTF-V1负值增大的原因,可能与左心房传导组织及心肌供血不足,导致左心房传导延缓和心房肌退行性变有关。有学者认为,在左心负荷增重时,左心房的除极向量在水平上趋向后方,向量环的运行时间及速度较正常延长,从而引起PTF-V1负值增大。除上述疾病外,二尖瓣狭窄左心房增大病例,亦可使PTF-V1负值增大。

图1-45 V1导联P波终末电势
P波终末振幅为-1.0mm,P波终末时间为0.04s,故PTF-V1=-1.0×0.04=-0.04mm·s
2.Ta波 Ta波也称Tp波,是心房的复极波。一般情况下,因电流很弱,在时间上又与QRS波群及S-T段重叠,故不易觉察,仅于房室传导阻滞、房室脱节及心房肥大等时方可见到。正常Ta波方向与P波方向相反,其持续时间为0.22~0.26s,电压为0.05~0.1mV,P-Ta间期(P波起点到Ta波终点)约为0.36s,心动过速时Ta波也可加深致使P-R段或S-T段轻度压低。
Ta在临床心电图中的意义尚未肯定,但它的出现有助于辨别心脏传导阻滞时P波的变化。
3.P-R间期 P-R间期代表心房除极开始至心室除极开始的时间,相当于激动自窦房结发出后经心房、房室交界、房室束、左右束支及浦肯野纤维传到心室肌的时间。正常成人,心率在正常范围时,P-R间期为0.12~0.20s。P-R间期受年龄和心率的影响,年龄小或心率快时P-R间期较短,年龄大或心率慢时P-R间期较长。
P-R间期超过正常最高值者称为P-R间期延长,见于一度房室传导阻滞。P-R间期<0.12s,而P波形态、方向正常,见于预激综合征;P-R间期<0.12s,且伴有逆行型P波时,见于房室交界区心律。
(1)正常值:正常成年人P-R间期0.12~0.20s,与心率快慢有关。小儿及心动过速时相应缩短。一般可简便记忆:心率在70/min以下时P-R间期在0.20s为极限,心率每增加20/min,P-R间期相应缩短0.01s。年龄分5级(组)即1.5岁以下、1.5-6岁、7-13岁、14-17岁及成年人。每低一级相应再缩短0.01s。如成年人90/min时其P-R间期为0.19s,如17岁再缩短0.01s为0.18s。见附录B。
(2)异常P-R间期:<0.11s见于预激综合征等,<0.11s又伴逆行P波见于交界性心律。P-R间期延长见于一度房室传导阻滞。
4.QRS波群
(1)QRS波群时间:正常成年人QRS波群时间为0.06~0.10s,婴儿与幼儿为0.04~0.06s,并随年龄增长而逐渐接近成年人。正常成年人,V1导联VAT<0.03s,V5导联VAT<0.05s,QRS波群时间或VAT延长,常见于心室肥大,心室内传导阻滞及预激综合征。
(2)QRS波群形态与电压:QRS波群由左、右心室除极所产生。它是P波后的第一个波,由于其由1~3个波组成故称QRS波群。基线上P波后第一个向下的波称为Q波;第一个向上的波称为R波(R波前可有q波),R波后向下的波称为S波,S波后又向上的波称为R′波,R′波后又向下的波称S′波,以此类推。QRS波群呈多种形态,常以英文字母大写表示主波,较小的波用小写表示,单纯向下的波则称为QS波(图1-46)。
①胸导联:QRS波群的形态和电压取决于横面QRS向量环的大小和方位,由于横面QRS向量环的变动较小,故正常胸导联QRS波群的形态比较恒定。正常人V3R、V1及V2导联为rS型,r/S<1、RV1<1.0mV,通常反映右心室壁侧除极的电位变化,如超过此值可能为右心室肥大。V5、V6导联呈qR、qRs、Rs型,R/S>1、RV5<2.5mV,反映左心室壁侧除极的电位变化,如超过此值可能为左心室肥大。V3、V4导联面对两侧心室毗邻部分,呈RS型,R/S接近于1,通常称此为过渡区波型。正常人的胸导联,V1~V6的R波逐渐增高至最大,S波逐渐变小甚至消失。
如果过渡区波型出现于V1、V2导联,且R/S比例仍向左递增,表示心脏沿长轴(心尖至心底的轴)有逆时针方向转位。如果过渡区波型出现在V5、V6导联,且R/S比例仍向右递减,表示心脏沿长轴有顺时针方向转位(图1-47)。
②肢体导联:正常额面QRS向量环主要位于左下。因此,在aVR导联QRS波群主波向下,可呈QS、Qr、rS或rSr′型,RaVR<0.5mV,如超过此值可能为右心室肥大。aVL及aVF导联,QRS波群形态不定,可呈qR、rS、Rs、R、rSr′、qRs型等,但RaVL<1.2mV、RaVF<2.0mV,如超过此值可能为左心室肥大。
标准导联上QRS波群的正常波型变化也很大,但Ⅱ导联常表现为QRS波群主波向上,Ⅰ、Ⅲ导联上QRS波群的形态随QRS平均心电轴而变化。
如果6个肢体导联中,每个QRS波群中向上及向下波电压的绝对值之和都<0.5mV和(或)每个胸导联QRS波群中向上及向下波电压的绝对值之和都<1.0mV,称为低电压。个别导联的QRS波群振幅很小,并无病理意义。低电压除可见于少数正常人外,多见于肺气肿、心包积液、全身水肿、心肌梗死、心肌炎、心肌病、黏液性水肿、缩窄性心包炎等。

图1-46 QRS波群各种形态
③Q波:正常人除aVR导联可呈QS或Qr型外,其他导联Q波的振幅不得超过同导联R波的1/4,时间<0.04s。正常时,V1、V2导联不应有q波,但可呈QS型,V3导联极少有q波。超过正常范围的Q波称为异常Q波,常见于心肌梗死。
④异常QRS波群
a.Q波过深过大或不应出现Q波而出现者称为异常Q波或异常QS波:临床常见于心肌梗死,故有坏死性Q波之称。亦可见于心肌病、肺源性心脏病、克山病、预激综合征、肺梗死等。
b.R波、S波电压过高或R/S比例倒置:多见于左、右心室肥大。
c.QRS时限增宽:常由室内传导阻滞、预激综合征所引起。
d.QRS低电压:临床上可见于肺气肿、心包积液、重度水肿、肥胖、心肌病、心肌梗死、胸腔积液、甲状腺功能减退等,亦可见于一些正常人。
5.J点 QRS波群的终末与S-T段起始的交接点,称为J点。J点大多在等电位线上,但常随S-T段的偏移而发生移位;有时可因除极尚未完全结束,部分心肌已开始复极导致J点上移,还可因心动过速等原因,使心室除极与心房复极并存,导致Ta波重叠于QRS波群的后段,从而发生J点下移。

图1-47 心脏沿长轴转位
6.S-T段
(1)正常S-T段:多位于等电位线上,有时亦有轻微偏移,但在任何导联S-T段下移不应超过0.05mV;抬高在V1~V3导联不超过0.3mV,其他导联均不应超过0.1mV,S-T段的长度受心率影响,当心率在60~100/min时,其长度0.10~0.16s。
①下移
a.S-T段呈水平型下移者以基线的下缘测至S-T段最低点的下缘。
b.S-T段呈近似水平型下移者从等电位线的下缘测至J点后0.04s处的下缘。
c.S-T段呈J点下降型则先画P-R段(此型多发于心率较快时,且多伴有P-R段下移,此下移往往影响S-T段使之下移,即S-T段假性偏移,应予纠正)的延长线,再从J点画一条与基线相垂直的线,与P-R段延长线相交点称为O点,从O点至J点的垂直距离即为S-T段实际下移幅度,正常应<0.2mV。
②抬高:从基线上缘测至S-T段最高点。
(2)S-T异常及临床意义
①S-T段下移:异常S-T段下移可呈多种形态,各有不同的临床意义。
a.水平型(缺血型):R波顶端垂直线与下移的S-T段成直角90°。
b.下垂型:R波顶端垂直线与S-T段的夹角>90°。
c.鱼钩型:S-T段呈斜行压低,或T波正负双向,Q-T间期一般缩短。
d.近似水平型(近似缺血型):R波顶端垂直线与下移的S-T段夹角为81°~89°。
e.J点下降型:S-T段从J点起就向上斜行,R波顶端垂直线与S-T段夹角≤80°。
水平型及下垂型多由心肌缺血引起,常见于冠心病、心肌炎及心室肥大等,近似水平型意义与水平型相似而程度上较轻。鱼钩型下移是洋地黄作用的特征性改变。J点下移型意义轻微。S-T段偏移的各种形态见图1-48。

图1-48 S-T段及T波异常分类
②S-T段上抬:弓背向上见于急性心肌梗死、肺梗死、室壁瘤等。弓背向下的抬高见于急性心包炎、束支传导阻滞、高血钾、预激综合征等。S-T段上抬亦可见于变异型心绞痛和室壁膨胀瘤。正常人见于过早复极综合征时。
(3)S-T段测量方法:测定S-T段偏移时所采用的参照基线是心电图学中一大难题。目前一般采用P-R段作为参照基线。此时,如心率较快,P-R段相应较短,而大部分心房复极波时限于0.20s,Ta波不仅落在P-R段,亦重叠在S-T段早期部分,引起P-R段和S-T段早期的同步偏移,故此时P-R段可作为参照基线(图1-49)。但心率较慢,P-R段较长,则可能有一定误差。

图1-49 P-R段偏移
P-R段偏移,心房复极波(Ta)落在P-R段和S-T段起始部
(4)S-T段正常偏移:在肢体导联上,约75%的正常成年人S-T段呈等电位线。ST段抬高一般不超过0.1mV,压低不超过0.05mV正常上限。S-T段向量通常指向左下,故在下壁导联和Ⅰ导联上,正常时S-T段压低较少见,而S-T段上抬则常见。肢体导联上S-T段变化的幅度在男女无明显差异。
在胸导联上,正常S-T段向量在水平面的投影向前向左,因此,在任何胸前导联上出现的S-T段压低都是异常的。反之,90%的正常人可见胸前导联S-T段抬高。S-T段上抬的幅度男性明显高于女性,在V1和V3导联最高可达0.3mV,40岁以上的正常人则很少>0.2mV。在V5和V6导联上移正常上限<0.1mV。年轻人S-T段上移幅度较大,可能与迷走张力增加有关。正常人见于过早复极综合征时。
(5)ST-T改变可分为原发性和继发性ST-T改变:凡心室除极顺序正常而ST-T异常者,称为原发性ST-T改变,多提示心肌病损;心室除极顺序异常而ST-T发生相应改变者,称为继发性ST-T改变,不一定有心肌损害。
7.T波 T波是T向量环在各导联轴上的投影,代表心室快速(晚期)复极时的电位改变。正常T波是一个不对称、宽大而光滑的波;T波直立时升支比降支稍长,倒置时降支比升支稍长,总之是前支较长、后支较短的波形。正常情况下,T波的方向与QRS波群主波方向一致,即aVR导联倒置,Ⅰ、Ⅱ、aVF、V4~V6导联直立,其余导联的T波可以直立、双向或倒置,但若V1导联T波直立,V2、V3导联T波就不应倒置。在R波为主的导联中,T波电压不应低于同导联R波的1/10即>0.1mV,<1/10称为低平,<0.1mV谓之平坦。直立T波的电压以V2~V4较高,可达1.2~1.5mV,但V1导联的T波不应超过0.4mV,其他胸导联不应超过0.8mV,肢体导联不应超过0.6mV;若胸导联的T波均直立,V5的T波不应低于V1的T波。
在QRS波群主波向上的导联中,T波低平、双向或倒置见于心肌缺血、心肌损害、低血压、洋地黄作用、心室肥厚及心室内传导阻滞等。T波高耸见于急性心肌梗死早期和高血钾。T波的各种形态见图1-50。

图1-50 T波各种形态
8.Q-T间期 Q-T间期代表心室除极和复极所需时间总和。Q-T间期与心率快慢密切相关,呈负相关。心率越快,Q-T间期越短;心率越慢,Q-T间期越长。女性的Q-T间期较男性的稍长。Q-T间期正常范围为0.32~0.44s,超过此范围则为延长。
Q-T间期的测量,应选择QRS起点清楚而T波高大的导联,一般以Ⅱ导联及V2导联的Q-T间期为准,若取3~5个导联中Q-T间期的平均值,则更为精确,在心律失常时尤为重要。Q-T间期的计算公式如下。

K为一常数(即0.39±0.04,男性及儿童为0.37,女性为0.40),R-R为心电图上测得的2个波的间距即连续5次心动周期的平均值(单位为ms),Q-Tc为心率校正的Q-T间期。
可查图表计算Q-T间期,见附录D、附录E(图表中数字由以上公式计算得出)。
Q-T间期延长见于心肌损害、心肌缺血、心室肥大、心室内传导阻滞、心肌炎心肌病、低血钙、低血钾、Q-T间期延长综合征及药物(奎尼丁、胺碘酮)作用。Q-T间期缩短见于高血钙和洋地黄作用。
9.U波 U波是T波后0.02~0.04s出现的一个低平波,波形圆钝,在胸导联上(尤其V3)较清楚。U波方向与T波方向一致,但在胸导联全部是直立的。U波电压较小,肢体导联一般在0.05mV以下,V3导联上最高,有时可达0.2~0.3mV。U波与T波之间有等电位线,称为T-U段;在病理情况下,U波可与T波相连接或融合,因而不易与有切迹或双向的T波区别。
U波增高的最重要因素是低血钾,奎尼丁、胺碘酮、洋地黄、肾上腺素等药物也可使U波增高,甲状腺功能减退、低温、左房室瓣脱垂时U波也可增高。U波倒置见于高血压、冠心病、主动脉瓣或左房室瓣反流时。
10.成年人心电图正常范围 见表1-1。
表1-1 成年人心电图正常范围

附 小儿心电图的一些常用数据
1.窦性心动过速与心动过缓的判断(附表1)
附表1 各年龄段窦性心动过速与窦性心动过缓的区别

2.心电轴的判断(附表2)
附表2 各年龄段心电轴的判断

3.P波
(1)时限:6个月以内<0.07s,6个月至5岁<0.08s,5至14岁<0.09s。小儿P波时间>0.10s应视为不正常。
(2)电压:肢体导联<0.2mV,胸部导联<0.15mV。P波电压>0.2mV应视为异常。
4.QRS波群
(1)QRS时限:10岁以内<0.08s,10岁以上<0.09s,小儿QRS时限如>0.10s可视为异常。
(2)R波电压
①aVR:7d内<0.9mV,7~30d<0.8mV,1个月至2岁<0.7mV;2-5岁<0.6mV,5-12岁<0.5mV。
②aVL:1个月以内<0.6mV,1个月以后<1.0mV。
③aVF:1个月以内<1.4mV,1个月至1岁<1.6mV,1-5岁<1.7mV,5-15岁<1.8mV。
④V1:1个月以内<2.5mV,1个月至5岁<1.5mV,5-10岁<1.2mV,10-16岁<1.0mV。
⑤V5:7d以内<1.0mV,5岁以内<3.0mV,6-10岁<3.5mV,10-16岁<3.0mV。
(3)R+S之和
①RV5+SV1:1个月以内<2.8mV,1-2岁<3.5mV,2-4岁<3.8mV,4-13岁<4.5mV,14-16岁<4.0mV。
②RV1+SV5:1岁以内<2mV,1-3岁<2mV,3岁以上<1.5mV。
(4)R/S比值
①V1:3-6个月>7.2,6-12个月>5.1,1-2岁>4.6,2-3岁>2.6,3-5岁>1.9,5-10岁>1.4,10-14岁>1.1。
②V5:3个月以内>0.3,3个月至1岁>0.5,1岁以上>1.0。
5.S-T段 正常小儿的S-T段可以上下偏移。肢体导联上移<0.1mV,胸导联上移0.1~0.2mV,肢体导联下移<0.05mV,心前导联下移可达0.05mV,婴幼儿可达0.2mV,但此S-T段下移均呈J点下移,应予以注意。
6.T波 小儿T波与成年人不同。
(1)T波高度:Ⅰ、Ⅱ导联T波<0.6mV。Ⅲ导联<0.5mV,aVF导联<0.5mV,V5导联<0.7mV。
(2)T/R:R波>0.6mV时,Ⅰ、Ⅱ、Ⅲ、aVF、V5导联T波均小于R波的60%,Ⅰ导联T/R>0.15(即T波不<1/7R),Ⅱ导联T/R>0.10,aVF导联T/R>0.05,V5导联6个月后T/R>0.10(>1/10R)。Ⅲ导联T波倒置或双相多见。
7.U波 以V3导联出现率最高,但其高度最大不超过T波的70%。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。
















