病毒性肝炎(viral hepatitis)是由肝炎病毒引起的,以肝细胞变性坏死为主要病变的一种常见传染病。根据引起肝炎的病毒不同,将病毒性肝炎分为甲型、乙型、丙型、丁型、戊型及庚型六种。在我国乙型肝炎最常见,乙肝病毒携带者有1.2亿人,发病人数超过3 000万人,约占肝炎总数的50%,其发病率近年来有增高趋势。甲型肝炎多见于儿童和青少年,乙型肝炎多见于青壮年,丙型肝炎以成年人较多,戊型肝炎多见于孕妇。
【病因及传播途径】 目前对肝炎病毒其中的5型研究较多。其特点见表7-1。
各型肝炎的感染途径各不相同,甲型、戊型病毒多经消化道感染,易引起大流行。乙型、丙型经血源感染(输血、输液、垂直感染),也可经皮肤及密切接触感染。丁型常经血源感染。
表7-1 各型肝炎病毒特点

【发病机制】 病毒性肝炎的发病机制比较复杂,至今尚不完全明了。各型肝炎的发病机制可能不同,目前对乙型肝炎研究较多,一般认为HBV造成的肝脏损害与CD8+T淋巴细胞为主的细胞免疫反应有关。HBV侵入机体后进入肝细胞内进行复制,继而释放入血,在肝细胞表面留下病毒抗原成分。而入血的病毒颗粒和大量表面抗原刺激机体免疫系统,产生细胞免疫和体液免疫。被致敏CD8+T淋巴细胞识别并结合肝细胞表面的HLA-Ⅰ类分子提呈的病毒抗原,发挥细胞毒性作用,导致肝细胞变性坏死。由于CD8+T淋巴细胞功能状态不同,病毒数量及毒性不同,肝细胞损伤程度也不同,而表现为乙型肝炎的不同类型。①当机体免疫功能缺陷,T细胞呈免疫耐受状态时,病毒与宿主共存,病毒在肝细胞内持续复制,肝细胞不受免疫损伤,表现为无症状的病毒携带者;②当T淋巴细胞功能正常时,病毒数量多,毒性强,肝细胞损伤重,表现为重型肝炎;若病毒数量少,毒力弱,肝细胞损伤轻,则为急性肝炎;③当T淋巴细胞功能不足,免疫反应仅能清除部分病毒,损伤部分受感染的肝细胞,未清除的病毒继续复制,肝细胞遭受持续损伤,则表现为慢性肝炎。总之,病毒性肝炎是机体与病毒之间相互作用的结果,病毒的数量多少、毒力强弱、机体的免疫状态等均与发病有关。
【基本病理变化】 各型病毒性肝炎的基本病变相同,均以肝细胞变性坏死为主,伴有不同程度的炎细胞浸润、肝细胞再生及纤维组织增生。
1.肝细胞变性坏死
(1)肝细胞变性:①细胞水肿,为最常见的病变,肝细胞明显肿大,胞质疏松呈网状、半透明,称为胞质疏松化。严重时肝细胞肿大呈球状,胞质几乎完全透明,称为气球样变(图7-5);②嗜酸性变,常累及散在的单个或几个肝细胞,胞质浓缩,嗜酸性增强,颗粒消失,呈均匀致密的深红色。
(2)肝细胞坏死:①嗜酸性坏死,为单个肝细胞的死亡,属细胞凋亡。嗜酸性变进一步发展,浓缩的胞核碎裂、消失,胞质聚成深红色圆形小体,称嗜酸性小体(acidophilic body)(凋亡小体)(图7-6);②溶解坏死,由高度气球样变的肝细胞发展而来。不同类型的病毒性肝炎此种坏死的范围和分布不同,可分为以下几类。

图7-5 肝细胞气球样变

图7-6 肝细胞嗜酸性小体
点状坏死(spotty necrosis):为散在的单个或几个肝细胞坏死。常见于急性普通型肝炎。
碎片状坏死(piecemeal necrosis):为肝小叶周边界板处肝细胞坏死,伴炎细胞浸润,常见于慢性肝炎。
桥接坏死(bridging necrosis):为汇管区之间或中央静脉之间或中央静脉与汇管区之间出现融合性肝细胞坏死带,常见于中度与重度慢性肝炎。
大片坏死:几乎累及整个肝小叶的大范围坏死,常见于重型肝炎。
2.炎细胞浸润在汇管区或小叶内常有程度不等的炎细胞浸润,主要是淋巴细胞、单核细胞、浆细胞及少数中性粒细胞。
3.增生
(1)肝窦Kupffer细胞增生:增生的细胞突出于窦壁或脱落于肝窦内,成为游走的巨噬细胞。
(2)间叶细胞及成纤维细胞增生:间叶细胞分化为组织细胞,参与炎细胞浸润,后期成纤维细胞增生,参与修复。慢性且坏死较严重的病例,在汇管区或大片坏死灶内可见小胆管增生。
(3)肝细胞再生:再生的肝细胞体积大,核大,可有双核,胞质略嗜碱性。
以上是各型肝炎的基本病变,不同类型的肝炎又有其各自的特征。
【临床病理类型】 各型肝炎病毒引起的肝炎其临床表现和病理变化基本相同。从临床病理角度,目前把病毒性肝炎分为普通型病毒性肝炎和重型病毒性肝炎。
1.普通型病毒性肝炎分为急性及慢性2种类型。
(1)急性(普通型)病毒性肝炎:也称普通型肝炎,最常见,临床上分为黄疸型与无黄疸型。肉眼观,肝体积略增大,表面光滑。镜下观,肝细胞出现广泛的变性,无纤维化。病变特征如下。①广泛的肝细胞水肿、胞质疏松化、气球样变,并可见肝细胞嗜酸性变;②肝细胞坏死轻微,表现为散在的点状坏死和嗜酸性小体形成。由于坏死灶内肝细胞网状支架保持完好,所以再生的肝细胞可完全恢复原来的结构和功能;③肝小叶内及汇管区有轻度的炎细胞浸润,主要为淋巴细胞及单核细胞。
在较重型的急性病毒性肝炎,肝细胞坏死稍重,并可见明显淤胆,有较多淋巴细胞浸润,临床症状较重,常出现黄疸。坏死病变可逐渐恢复,极少转为慢性,预后较好。
(2)慢性(普通型)病毒性肝炎:急性肝炎病程持续半年以上者为慢性肝炎,其中以乙型肝炎占绝大多数,丙型及丁型也可转为慢性,但甲型肝炎很少转为慢性。目前,我国将慢性肝炎分为轻、中、重度3型,并根据炎症程度(G0~G4)和纤维化程度(S0~S4)进行综合分级(G)和分期(S)。其中不同程度的纤维化是与急性肝炎的主要区别。分级、分期标准见表7-2。
表7-2 慢性肝炎分级分期标准

CPH:慢性持续性肝炎;CAH:慢性活动性肝炎;PN:碎片状坏死;BN:桥接坏死
轻度慢性肝炎:肉眼观,肝体积略增大,表面光滑。镜下观,肝细胞出现点状坏死和嗜酸性坏死,偶见轻度碎片状坏死;汇管区及小叶内炎细胞浸润;小叶周围少量纤维组织增生,汇管区扩大。界板较完整,小叶结构清晰。炎症程度为G1~2,纤维化程度为S0~2。
中度慢性肝炎:肉眼观,肝体积略增大,表面光滑。镜下观,肝细胞变性坏死较明显。出现特征性的桥接坏死(图7-7),中度碎片状坏死。汇管区及小叶内炎细胞浸润明显。小叶内开始出现纤维间隔,但小叶结构大多保存。炎症程度为G3,纤维化程度为S2~3。

图7-7 肝细胞桥接坏死
重度慢性肝炎:肉眼观,肝体积正常或略增大,表面有散在的细小颗粒。镜下观,肝细胞坏死较广泛,出现重度的碎片状坏死与大范围的桥接坏死。炎细胞浸润更明显,坏死区出现肝细胞不规则再生。小叶内及小叶周边部坏死区纤维组织增生,纤维条索互相连接形成桥接纤维化,并分隔肝小叶,导致小叶结构紊乱,开始有假小叶形成倾向。炎症程度为G4,纤维化程度为S3~4。
2.重型病毒性肝炎本型病情严重,根据起病缓急及病变程度,又分为急性重型、亚急性重型两种。
(1)急性重型肝炎:少见,临床又称为暴发型肝炎,起病急,发展快,病情凶险,病死率高,常死于肝衰竭,其次为消化道大出血、急性肾衰竭(肝肾综合征)或DIC等。
肉眼观,肝体积明显缩小,尤以左叶为甚,重量常减至600~800g;质地柔软,被膜皱缩,切面呈灰黄色或暗红色,故又称急性黄色(或红色)肝萎缩(图7-8)。镜下观,肝细胞坏死严重而广泛,常为弥漫性大片坏死(坏死面积≥肝实质的2/3)。坏死多自肝小叶中央开始,很快向四周发展,仅小叶周边部残留少量变性的肝细胞;肝细胞再生不明显;肝窦明显扩张充血,Kupffer细胞增生肥大,并吞噬细胞碎屑及色素;小叶内和汇管区有多量淋巴细胞、巨噬细胞浸润(图7-9)。
(2)亚急性重型肝炎:多数由急性重型肝炎转变而来,或一开始即起病较为缓慢,病程达1个月至数月。
肉眼观,肝体积有不同程度缩小,被膜皱缩。病程较长的可形成大小不等的结节,质地变硬,切面由于胆汁淤积而呈黄绿色,其中可见散在的红褐色或黄色坏死区,故又称亚急性黄色(或红色)肝萎缩。镜下观,既有大片肝细胞坏死,又有肝细胞结节状再生。由于坏死区网状支架塌陷、融合及胶原化,形成较宽的纤维组织间隔,并分隔包绕再生肝细胞团而成结节状。肝小叶内外有明显的炎细胞浸润,肝细胞和小胆管内常有淤胆现象。

图7-8 急性黄色(或红色)肝萎缩
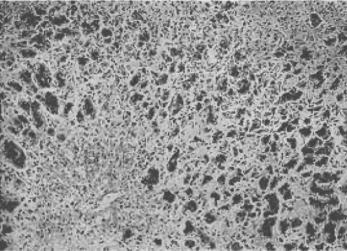
图7-9 急性重型肝炎
【临床病理联系】
1.消化不良由于广泛性肝细胞受损,胆汁分泌及排泄受到阻碍,故临床上可出现食欲缺乏、厌油腻、呕吐、腹泻等。
2.肝大、肝区疼痛肝细胞弥漫变性、肝细胞再生、结缔组织增生及炎细胞浸润等均是引起肝大的原因。肝大时,被膜紧张,牵拉刺激神经末梢而产生疼痛。
3.肝功能障碍由于肝细胞坏死或细胞膜通透性增高,使酶从肝细胞释入血液,故血中转氨酶(特别是谷丙转氨酶)升高。慢性重型肝炎时,肝细胞合成白蛋白功能降低,血清中白蛋白与球蛋白的比例倒置。此外,其他肝功能试验亦可出现异常。
4.黄疸由于肝细胞广泛变性坏死,胆红素的摄取、结合和分泌发生障碍,加之肿胀的肝细胞压迫毛细胆管或胆栓形成而产生黄疸(肝细胞性黄疸),胆盐刺激皮肤感觉神经末梢可引起皮肤瘙痒。
5.出血倾向主要表现为皮肤点状出血、鼻出血、呕血或便血。引起出血的原因是由于肝细胞损伤,使凝血酶原、纤维蛋白原、凝血因子等合成障碍所致。此外,维生素K的吸收和利用障碍以及弥散性血管内凝血也是重要因素。
6.肝肾综合征在肝功能障碍时,由于毒血症和出血等因素,能使肾血管强烈持续收缩,肾血流量减少,肾小球因缺血而发生变性坏死。患者可发生肾衰竭。
7.肝性脑病是晚期肝功能衰竭引起的一种神经精神综合征,主要由于肠内含氮物质不能在肝内解毒而引起的氨中毒,为重型肝炎死亡原因之一。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。














