按照美国国家标准研究所(ANSI)制定的标准,机械通气时应用的湿化装置应提供至少30℃的温度和30mg/L的湿度。根据这一标准,气泡式湿化器是不能用于机械通气时湿化的。只有加热式湿化器和人工鼻可用于机械通气时湿化。
(一)加热“主流式”湿化器(heated mainstream humidifiers)
加热湿化器是以物理加热的方法为干燥气体提供恰当的温度和充分的湿度。因此又称之为“主动湿化”方式。所谓“主流”式是指患者吸入的全部气体都是通过湿化器湿化的。
ANSI规定加热湿化器的功率是:输出气体的湿度至少达30mg/L(相当于30℃时100%的相对湿度),美国急救治疗研究所(The Emergency Care Research Institute,ECRI)推荐的湿度要求是37mg/L(相当于32.5℃时的85%相对湿度),如上所述,对于气道正常的患者,医用气体安全的最小湿度,医生们的意见并不都是一致的。
为了使输入呼吸机的气体绝对湿度至少达30mg/L,湿化器的温度应调整在31~35℃,可使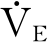 高达20~30L/min的所需气体流量达湿度要求,有些呼吸治疗师喜欢将温度调整在35~37℃。但温度的调整主要应根据患者的湿化需要。
高达20~30L/min的所需气体流量达湿度要求,有些呼吸治疗师喜欢将温度调整在35~37℃。但温度的调整主要应根据患者的湿化需要。
几乎所有的加热湿化器都能使湿化后气体达到100%湿度。加热湿化器通常用于已安置人工气道,需要机械通气的患者,在氧帐内吸入干燥气体的患者,哮喘患者和需要高流量送气系统(如行CPAP)的患者。所谓“高流量”也许需要60~100L/min,对高流量气体的湿化强调用加热湿化器。存在肺分泌物异常黏稠,黏液栓或气管插管内有痰痂形成时都要选用加热湿化器而不是用人工鼻。正常体温时成人每日湿化液量在400~500ml较妥。

图41-2 几种具有代表性的加热湿化器的构造示意图
注:A.回流式湿化器;B.阶式湿化器;C.管芯式湿化器
ECRI将加热型湿化器分为3类:①回流式(pass-over);②阶式蒸发器式(cascade);③回流管芯式(pass-over wick)。图41-2为几种有代表性的加热湿化器的构造示意图。3类装置均可提供加热的能互相接触的水-气界面。应用回流式湿化器时,气体进入湿化器,回流通过水的表面,然后进入送气系统。常用的阶式湿化器是非常有效的泡式湿化器,气体从水贮罐下面进入,气泡向上通过格栅。虽然一般认为阶式湿化器是输送水蒸气的,但它也可向患者输送微气溶胶,尚不清楚这会引起什么临床后果,但一般认为湿化罐内的水是无菌的,因罐内工作时的温度可以灭菌。管芯式湿化器是回流式湿化器的变型,用这种湿化器时,气体进入与吸墨纸管芯在连的圆罐。管芯被加热器所围绕,管芯基底浸在水中,当气体通过潮湿、加热的管芯时,气体的相对湿度增加。
湿化器贮罐内的水平面靠人工加水,接湿化器的口袋加水维持,或靠连续给水系统来保持水面的恒定。闭路给水系统(closed-seed systems)比较理想,因为这可以减少贮罐污染的危险。连续给水系统可避免所输气体的温度波动,而这在加入冷水时是可以发生的。连续加水系统还维持几乎是充满的水,这就维持了可压缩气体容量于低水平。应用间歇注水的湿化器时,水量的减少会导致可压缩容量的增加,这可以引起容量控制通气时输送的潮气量减少。湿化器可能是伺服控制的,也可能非伺服控制的,伺服控制湿化器有各种热敏电阻(电子温度计),以微处理机维持特殊温度,热敏电阻的电极通常安装于靠近患者接口的吸气回路内。理想的气体温度设定于热敏电阻上,此系统维持输送的温度。这些热敏电阻的反应较慢,只反应吸入气体的平均温度,实际温度随着呼吸周期的气体流量,在平均温度的上下波动。为了维持呼吸机回路患者端的理想温度,湿化器贮罐内的温度通常大于输送给患者的气体温度,气体在从湿化器输送给患者的管路内降温而发生冷凝。管路内凝结的水可成为医院内感染的来源。这种水也可意外地灌入患者的气道,因此,管内的冷凝水应收集于存水瓶(或存水弯管)内,这种水应认为是污染的,决不能引流回湿化器贮罐。

图41-3 闭路加热丝湿化系统对吸气管加热的示意图
注:机械通气期间应用加热回路时,回路的呼气管也加热
为了防止输气管内温度的降低,可以对输气管进行加热(图41-3),以便输送温度更准确的气体给患者。靠对吸气和呼气管的加热,可减少或防止管内冷凝量。如果管内温度低于湿化器的送气温度,管内会发生冷凝。另一方面,如果输气管内温度高于湿化器的送气温度,气体的相对湿度就会降低(当对输气管加热时这是可以发生的),可导致分泌物干燥。当用加热输气管为育婴箱内或射热器下的婴幼儿送气时,情况可变得更复杂,因为输送的气体接触2种温度,室温和育婴箱内(或射热器下)的温度,遇此情况通常将热敏电阻放在育婴箱(射热器)之外,而不是靠近患者的气道。与在呼吸机回路内应用湿化器有关的另一问题是流量阻力,取决于呼吸机感知患者用力的敏感性(触发敏感性),加热湿化器的应用可能影响辅助通气时呼吸机感知患者用力的敏感性和反应能力。如果湿化器置于患者和呼吸机触发点之间,将会增加患者的呼吸功,但如果在紧靠患者气道处测定触发压,那么通过湿化器的流量阻力即无重要意义。
加热湿化器的功能广泛,已在临床上普遍应用,既适合低流量也适合高流量的通气。临床应用为了确保安全,对加热型湿化器提出了功能要求,详见表41-4。
表41-4 加热型湿化器的功能要求

(二)人工鼻
人工鼻(artificial noses)是模拟人体解剖湿化系统的机制所制造的替代性装置,它将呼出气中的热量和水汽收集和利用以温热和湿化吸入的气体。由于不主动提供温度和湿度,而是靠利用患者自己的温度和湿度,故又称之为“被动式湿化”方式。人工鼻主要应用于气管插管和气管切开的患者,先在欧洲国家应用,20世纪80年代以后在美国医院的应用也逐渐增多。
人工鼻所应用的基本物理学原理是:患者呼气时,相当于体温和饱和湿度的气体进入人工鼻,在人工鼻的内侧面凝结,同时释放以蒸汽状态保存的热量;吸气时,外部干燥的气体进入人工鼻,在人工鼻内得到湿化和温热,然后进入肺内,如此往复循环,不断利用呼气中的热度和湿度来温热和湿化吸入的气体(图41-4)。人工鼻两侧间的温度梯度是人工鼻的效率或输出功率的指数,人工鼻内气体的温度越高,它能提供的湿度水平也越高。
有些学者对某些动物研究后也惊奇地发现,这些动物呼出气体中的温度和湿度低于它们的体温和饱和湿度。如骆驼在缺水时,它的鼻子变成了具有吸湿性的,鼻内能潴留较多的水,比单纯冷凝结所能聚集的水要多,这种作用称之为“非凝结状态的贮水”。用各种盐类或普通滤纸覆盖的表面具有这种特性。如今市场上已出现名为“热湿交换器”(heat and moisture ex-changer,HME)、“热湿交换滤器”(heat and moisture exchanging filters,HMEF)、“吸湿性冷凝湿化器”(hygroscopic condenser humidifier,HCH)和“吸湿性冷凝湿化滤器”(hygroscopic condenser humidifier filters,HCHF)等多种人工鼻。有些医学文献报道了这些人工鼻的应用。

图41-4 人工鼻示意图
注:图中注有吸气和呼气时,在人工鼻的患者侧和呼吸机侧的温度(T)和相对湿度(RH)
影响各种人工鼻效果的物理因素有以下4点:①吸入气体的温度和湿度水平。②吸入和呼出气体的流速,较快的气体流速常使达到平衡的时间减少,也减少水分和热量的存放时间。③人工鼻内表面的大小将限制它的热湿交换能力。即较大的表面积可使较多的热量和水分充分接触(但人工鼻内的容积也被认为是“无效腔”或呼出气重复呼吸的容积)。④人工鼻内部材料的热传导性良好而外罩的热传导性很差,以便贮热,减少热量的丢失。
人工鼻主要用于人工气道的患者,在呼吸室内空气、干燥的医疗用气或应用机械通气时,用以湿化吸入的干燥气体。人工鼻的内口和外口(15/22mm)适合于连接呼吸机和管道。因为它简单、安全(没有电和热的危险)、轻便,与标准加热型湿化器比较也廉价得多。一些持久气管造口的患者在自主呼吸时可应用人工鼻。如天气过于寒冷或气道分泌物很黏稠,则提示需要另添便携式湿化装置。
还没有专门建立人工鼻的应用标准,目前主要用于患者运输时的通气或麻醉时,在常规机械通气患者中的应用,如不超过48~72h,也一般安全有效。是否能长期应用,学者间意见不一,有待今后进一步研究。实验研究的结果显示,在成人吸气流速和每分通气量的通常范围内时,人工鼻的输出气湿度为22~28mg/L,温度大约30℃。应用吸湿性材料的人工鼻确实比未用这些材料的人工鼻效果要好。表41-5总结了临床应用人工鼻的影响因素。表41-6总结了国外当前用的几种HME的测试结果。
表41-5 临床应用人工鼻的影响因素

表41-6 国外当前常用的几种HME的测试结果

在呼吸治疗中应用人工鼻有以下好处:①装置的设计、安装和维修简单(尤适用于患者运输或短期通气);②价格低廉,每人用一个人工鼻2~6美元;③没有电和热的危险;④相对地可避免湿化不足或湿化过度的情况。
在机械通气期间,人工鼻是否能避免细菌的污染也还有争论。2004年加拿大危重病试验组和危重病学会的专家们制定了一个以循证医学研究结果为基础的预防VAP临床实用指南(参见:Ann Intern Med.2004;141:305-313),该指南认为,气道湿化应用人工鼻可能与VAP发生率下降相关。最近有几项研究评估了新型HME,并没有证实有关使用HME引起气管插管阻塞的担忧。费用方面的考虑倾向于使用HME。结论:在没有禁忌证(如咯血或需要大的分钟通气量)的患者中,建议使用HME。HME更换频率得出的结论是:较少更换HME可能与VAP发生率略有下降相关。降低HME更换频率可被视为是降低费用的一项措施。结论:建议每周1次更换HME。但前提是HME没有被气道分泌物污染或部分堵塞。
因为人工鼻只是利用患者呼出气体来温热和湿化吸入气体,并不额外提供热量和水汽,因此,对于那些原来就存在脱水、低温或肺疾患引起的分泌物潴留患者,人工鼻并不是理想的湿化装置。HME可增加气道阻力和吸气功(大多数HME有2.5~3.5cmH2O的流量阻力,延长HME应用时间,由于湿度和分泌物的积聚,可使阻力进一步增加,并引起气体陷闭,增加呼气功)。如果在24h内,因为分泌物的积聚,需要用4个以上HME,则应改用加热型湿化器。此外,某些人工鼻实际上也还存在内部无效腔,大多数人工鼻的无效腔为50~100ml,这对于用小潮气量进行通气的患者,例如婴儿、儿童,或潮气量<400ml的成人,这可能是重要的。这对于因通气需要而撤机困难的患者也许是禁忌的。实施“小潮气量通气,允许高碳酸血症”的患者也不宜应用。
Hess D和Kacmarek RM提出以下一些临床情况应属应用人工鼻的禁忌证:
(1)大量分泌物或血性分泌物的患者:人工鼻的芯内存在分泌物或血性分泌物将显著增加气流阻力。人工鼻被分泌物污染以后应予以更换。如果患者有大量分泌物,达不到治疗湿度可引起分泌物稠厚。如果危重病患者需要机械通气>7d,应用HME可能增加气管插管导管的堵管率。
(2)非常小或非常大潮气量的患者:小潮气量(<0.15L)时,人工鼻的无效腔可损害通气,导致CO2潴留,人工鼻的无效腔为10~100ml。大潮气量(>1.0L)时,人工鼻对吸入气的湿化能力不足。
(3)应用低同步间歇指令通气(SIMV)频率时:患者应用SIMV,频率≤4/min时,应慎用人工鼻。因为流量通过人工鼻所需压力随时间增加而下降,这可能引起某些患者的自主呼吸困难。
(4)自主呼吸而通气储备低的患者:随流量通过人工鼻所需压力的下降,对于低通气储备的患者来说,可引起呼吸能力的衰竭。
(5)有很高的自主每分通气量(>10L/min)的患者:自主呼吸每分通气量大时,流量也大,通过人工鼻时阻力增加,这可导致呼吸功的增加。
(6)呼出潮气量低于吸入潮气量20%的患者:功能正常时,吸入气体和呼出气体都必须通过人工鼻,支气管胸膜瘘或气管插管套囊封闭不全的患者会没有足够的呼出气量通过人工鼻。
(7)低体温患者:体温低于32℃,不应该应用人工鼻。
(8)雾化治疗时:应从呼吸机管路中卸除人工鼻。但这增加管路污染的机会,一种解决办法是在HME和气管导管之间安放定量吸入器(MDI)接头,用MDI来做雾化治疗。但如果用MDI时要在吸气管路中加贮雾器,那么还是必须卸下人工鼻。另一种解决办法是为雾化器单接一条绕过HME的管路。
(9)放置在气管导管上的HME不应该与加热型湿化器一起应用:如果水堵塞HME的滤纸,可导致进入患者的气流显著减低。
(三)简便湿化法
没有任何湿化器时,可通过一细塑料管向气管插管或气管切开套管内滴入液体,但滴入液量不能过多,一般每次滴液量1.5~3ml。在应用湿化器的情况下,并不推荐在吸痰前常规滴入生理盐水进行气道湿化,这不仅增加感染的机会,也可使患者的血氧在吸痰后短时下降。成人每日湿化液量在400~500ml较妥(根据成人每天的呼吸道水的丢失),确切的滴液量可根据痰液的性质来决定,如痰液稀薄,容易吸出,表明湿化满意。如痰液过稀过多,频繁咳嗽,需要经常吸痰即表明湿化过度。痰液黏稠结痂,则表明湿化不足。
危重患者常用的各种湿化方法的比较见表41-7。
表41-7 危重患者常用湿化方法的优缺点比较

免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。















