一、家族性良性慢性天疱疮
家族性良性慢性天疱疮(familial benign chronic pemphigus)又名Hailey-Hailey病,为不规则常染色体显性遗传,皮肤皱褶部位反复发生水疱、糜烂和结痂,70%患者有家族史。本病可能是天疱疮的一种变型。
【病因与发病机制】
本病主要是细胞黏合异常。该病是由染色体3q21-24上编码钙泵的基因ATP2C1的多个突变引起。从而导致角朊细胞之间的黏附障碍;由于这种缺陷,表皮常在摩擦或感染后发生棘层松解(有时自发性产生)。研究表明,在培养的角质形成细胞中,钙的调节是受损的。钙的维持细胞间的黏合上起重要作用(图24-11)。以金黄色葡萄球菌造成进一步的棘层松;念珠菌的继发定植也有类似作用。
【临床表现】
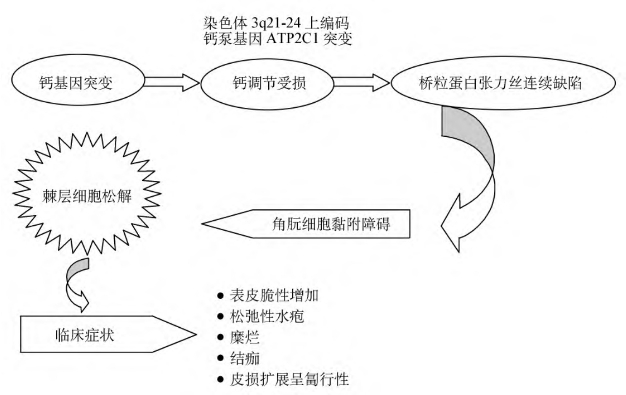
图24-11 家族性良性天疱疮发病机制
1.一般特征 常始于20-30岁,皱褶部位的皮肤机械性脆性增加,在红斑或正常皮肤上发生成群的水疱,水疱松弛易破,露出颗粒状增殖的糜烂面或结痂,损害有向周边扩展倾向,成匐行状或环状边缘,中心愈合,留色素沉着,尼氏征多为阳性,有瘙痒或灼痛。好发于颈、夏季加重,冬季减轻或缓解,愈合不留瘢痕,复发多在原部位,黏膜损害罕见。周期性复发和完全缓解是本病的特征,缓解时间可达数月至数年;夏季和受累部位的继发性感染常使病情加重。病程可长达40年以上。
2.非间擦部位损害 皮损好发于曝光部位,如颈项、背部发生群集的小水疱。通常呈环形或匐行性排列,小疱很快破裂,形成鳞屑和痂,边缘向外扩展,中央色素减退,皮损边缘新发群集水疱,但很快破裂,在很少的情况下,可见到皮疹泛发全身或沿着Blaschko线排列,有黏膜(口腔、咽喉、食管)受累的散在报道。甲盖无自觉症状垂直白色条带是该病的另一个表现。
3.间擦部位损害 皮损好发于摩擦和浸润部位,是又一特征,如腹股沟和腋窝(彩图24-9),分别占75%、65%,其他有女性乳房下皱褶处,炎热可加重皮损。表现为小水疱、大片潮湿、红色皲裂性损害,或增殖性疣状丘疹和斑块,皮损不超过腹股沟或腋窝边缘。而边缘呈红色伴有白色浸渍起皱的表面。
【组织病理】
棘层松解性裂隙、水疱,棘细胞属不完全松解,故彼此仍连在一起,如倒塌的砖墙,可见绒毛和角化不良细胞。电镜示张力细丝与桥粒分离,免疫荧光检查免疫球蛋白和补体阴性,可与免疫性大疱病区别(彩图24-10)。
【诊断与鉴别诊断】
本病应与寻常型天疱疮、疱疹样皮炎、毛囊角化病相鉴别。依据病史、皮损及组织病理、免疫病理易于诊断。
【治疗】
1.一般治疗 避免诱发因素,保护皮肤,局部干燥,避免搔抓,防日晒、防外伤、防感染。
2.系统治疗
(1)抗生素:一般首选四环素,青霉素、红霉素和米诺环素亦有效。四环素0.5g,4/d,损害愈合后应用维持量(0.5g/d)。
(2)氨苯砜:100~200mg/d,分次口服,维持量为50mg/d,部分病例有效。
(3)泼尼松:30mg/d,分次口服或顿服,仅用于严重的病例。
(4)甲氨蝶呤:7.5~15mg/周,顽固性病例可试用。
(5)环孢素/口服维A酸:阿维A口服25mg/d, 6个月,用于严重病例。
(6)Alefacept(阿法赛特):每周15mg,肌内注射,共12周。
3.局部治疗
(1)抗生素或抗真菌制剂:外用克林霉素和抗真菌药或莫匹罗星软膏有一定的疗效。合并HPV5感染的患者,外用咪喹莫特(imiquimod)软膏。
(2)糖皮质激素:外用疗效不佳,可选用他克莫司。
(3)脉冲染料激光、紫外线或其他激光治疗。局部外用甲基氨基酮戊酸(methyl aminolevulinic acid)3h后照37J/CM2红光7.5分钟。
(4)境界线局部照射:10kV,300R,每周3次。
(5)分层皮片移植:移植部位偶可出现复发。
4.系统治疗 抗生素(四环素、青霉素、红霉素和米诺环素)、红霉素口服加外用他克莫司在2周内清除皮损。氨苯砜(100~200mg/d)、皮质激素(泼尼松30mg/d)、阿维A 25mg/d,6个月,环孢素、甲氨蝶呤均可选用。试用软X线照射,病灶切除分层皮层植皮有良效。但偶见移植部位复发。皮肤磨削和二氧化碳激光可使皮肤瘢痕愈合,阻止复发,疾病随年龄增长可以逐渐好转。
【循证治疗选择】
抗感染及抗生素治疗C,局部应用糖皮质激素C,系统应用糖皮质激素E,卡泊三醇D,环孢素外用D,他克莫司外用D,氨苯砜E,环孢素E,外科切除E,皮肤磨削术E,CO2激光治疗E,跨界射线——位于X线与紫外线之间E,甲氨蝶呤E。
【预后】
本病可周期性复发和完全缓解,患者50岁以后病情减轻。
二、获得性大疱性表皮松解症
获得性大疱性表皮松解症(epidermolysis bullosa acquisita,EBA)是一种自身免疫性表皮下大疱病,Ⅶ型胶原自身抗体的存在为其特征,临床表现类似于遗传性营养不良性大疱性表皮松解症。
【病因与发病机制】
EBA已确定是一种自身免疫性皮肤病,靶抗原是Ⅶ型胶原(290kDa)。从Ⅶ型胶原裂解出来的145kDa抗原有时也是其靶抗原。
本病患者的血清内有针对Ⅶ型胶原的自身抗体,Ⅶ型胶原是锚原纤维的一种主要成分,而锚原纤维在基底膜与真皮乳头的附着上起着重要作用。
EBA患者的HIA-DR2发生率增加;虽然本病无家族聚集倾向,但有l对同卵双生子发生本病。
【临床表现】
发病年龄一般为40—50岁,儿童亦可发病。
1.经典型 ①皮肤脆性增加,手背(彩图24-11)、指节、肘、膝、骶部和趾等易受创伤部位出现水疱、大疱、糜烂。②损害愈合后遗留瘢痕,瘢痕内常有粟丘疹。③可有瘢痕性秃发和甲营养不良。
2.大疱性类天疱疮样型 躯干、皮肤皱褶和屈侧部位发生紧张性大疱,周围有红斑或荨麻疹样损害,或大片红斑无水疱,瘙痒。
3.瘢痕性类天疱疮样型 口腔、食管上段、肛门、阴道黏膜和眼结膜均可出现糜烂及瘢痕。
【实验室检查】
1.组织病理 表皮下水疱,损害周围皮肤DIF显示IgG和C3线状沉积在表皮真皮交界(BMZ)处,有时伴有IgM或IgA沉积。IIF,50%~70%的患者可查到IgG循环抗体。盐裂IIF:可见IgG沉积在真皮侧,其靶抗原为290kDa(Ⅶ前胶原的球形终末区)。
2.伴发疾病 EBA可为一种孤立性疾病,但常伴发其他系统性疾病,如糖尿病、炎性肠病(特别是克罗恩病)、系统性红斑狼疮、自身免疫性甲状腺炎、类风湿关节炎、淀粉样变、冷球蛋白血症、特发性肺纤维化、多发性骨髓瘤、肺癌、慢性淋巴细胞性白血病、膀胱炎和晚期移植物抗宿主病。
【诊断】
Yaoia等于1981年提出本病的诊断标准如下。
1.具有上述临床表现的大疱性疾病。
2.无大疱性疾病家族史。
3.组织学检查显示表皮下水疱。
4.IgG沉积在表皮真皮交界处,即损害周围皮肤的直接免疫荧光检查阳性。
5.直接免疫电镜检查显示IgG沉积局限于基底膜的致密板下部和(或)致密板下方区域。
6.间接或直接NaCl分离皮肤免疫荧光检查和(或)Western印迹法。5.或6.任选一条。
【鉴别诊断】
迟发性皮肤卟啉病、大疱性SLE、寻常型天疱疮和大疱性类天疱疮等。
【治疗】
本病没有一致的治疗方案,对治疗反应差。避免外伤和日光曝晒,局部皮肤感染应对症处理。支持疗法十分重要。
1.全身治疗
(1)泼尼松:1~2mg/(kg·d)或更大剂量,对播散性炎性损害有较好疗效,而对经典型者应联用氨苯砜或环孢素。
(2)免疫抑制药:硫唑嘌呤[2~3mg/(kg· d)]、环磷酰胺[1~2mg/(kg·d)]或环孢素[>6mg/(kg·d)]。
(3)其他:氨苯砜50~100mg/d,单用或联用泼尼松,对中性粒细胞浸润为主的损害有较好疗效;秋水仙碱抑制自身免疫起动,抑制抗体产生,0.5mg,2/d;IVIg对其他无效者可应用血浆置换法,部分病例有效,体外光除去法。
2.局部治疗 抗生素软膏,如莫匹罗星软膏、氧氟沙星软膏等,口腔损害可用强效糖皮质激素制剂,皮损试用他克莫司、吡美莫司。
【循证治疗选择】
系统应用糖皮质激素D,硫唑嘌呤D,氨苯砜D,秋水仙碱D,静脉用IVIgD,达克珠单抗D,环孢素D,体外光提除法D。
【预后】
大多数EBA为慢性病程,常间歇性发作。在部分患者,可导致严重的进行性的伤残和毁形。少数EBA患者可缓慢自然缓解。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。
















