一、天 花
天花(smallpox)为天花病毒(poxvirus variolae)所致的烈性传染病,该病毒通过呼吸道飞沫颗粒传播,传染源为重症或伴咳嗽的天花患者。虽然在自然界已不存在,但在研究室尚有保藏而可能作为生物恐怖主义武器。人为的病毒释放会在人群中产生破坏性效果。在缺乏有效的抑制措施时,最初感染的50~100人,每个人可能会再传染给10~20个人。这些情况使得天花成为可怕的生物武器。
【临床表现】
有前驱症状2~3d,潜伏期7~17d。
本病初期为病毒血症,继而皮肤成批出现斑疹、丘疹、初为斑丘疹,14d内变为水疱2~5mm。皮疹呈离心性分布,头部四肢等暴露部位多。呈周边性离心性分布。疱疹呈多房性,硬如豌豆,周围隆起,有发硬的红晕,中心凹陷,可变成脓疱疹(图13-7,图13-8),最后结痂、脱痂,65%~85%的严重病例,病愈后留下瘢痕。
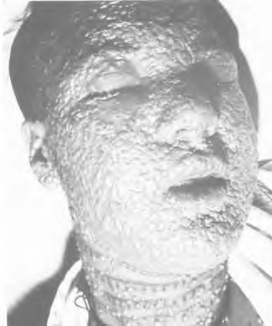
图13-7 天花患者面颈部水疱及脓疱皮损6d表现
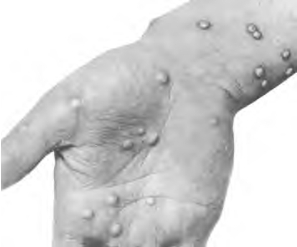
图13-8 天花患者手部
系统表现有全眼球炎、角膜炎、关节炎、脑炎。本病传染性强,病死率高,临床类型:①重型天花;②轻型天花;③无疹天花(已接种疫苗的天花接触者);④扁平型天花;出血型天花。应与水痘、猴痘鉴别,目前天花在全世界已消灭。
【诊断】
PCR从临床标本中检出天花病毒DNA,或从临床标本中分离天花病毒并行PCR确认。
【治疗】
治疗以支持对症为主,西多福韦可能有效。可用抗天花丙种球蛋白6~12ml,肌内注射。
天花病死率为5%~40%,幸存者遗留瘢痕,并有多种并发症。
各国已于1992年停止接种天花疫苗,但美国现已有选择地进行接种天花疫苗。
皮疹累及四肢及面部,皮疹发展顺序为斑疹、丘疹、水疱和脓疱,发疹后第9天结痂,所有皮疹均为同期发生,依此与水痘(各期皮疹共存)鉴别。
【预后】
病死率为5%~40%。幸存生遗留瘢痕。多种并发症可发生,如肺炎、角膜破坏、脑炎、关节积液及骨炎。
二、挤奶人结节
挤奶人结节(mlker′s nodules)又称副牛痘(paravaccinia),是接触副牛痘病毒(parapoxvirus)感染乳牛引起的。本病特征是出现红色结节病变,并发展成坚硬的紫色丘疹,一般不痛,常在4~6周消失。
【临床表现】
1.皮肤损害 皮疹始于接触部位,发生1个或数个丘疹、结节,呈紫红色,周围红晕,中央凹窝,顶部可有水疱或脓疱,干燥后结痂。1周后成结节,直径1~2cm,暗红色,半球状,微有压痛。结节在4~6周消退,不留瘢痕。少数患者在结节出现后7~14d,于四肢或颈部等处出现丘疹、水疱、风团或多形性红斑样皮疹,系一种变态反应,1~2周亦可自然消退。
2.发病特征 病牛鼻窦部、口部、口腔或奶牛乳头丘疹病灶,接触小牛皮损或挤奶机易被感染。患者多为挤奶工人,或因曾接触牛口部的兽医。潜伏期5~14d。通常位于手指(图13-9),也可发生于烧伤部位,区域淋巴结肿大。
【鉴别诊断】
本病应与化脓性肉芽肿、人牛痘、单纯疱疹、炭疽、原发接种性结核,以及传染性软疣相鉴别。
【实验室检查】
皮损活检可见特征性的砖形病毒颗粒,长200~380nm。
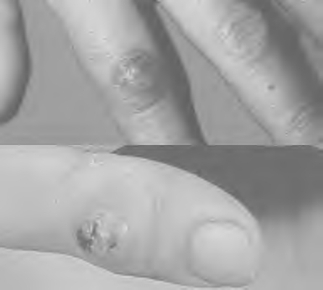
图13-9 挤奶人结节
【治疗】
本病有自限性,故仅需对症处理及防止继发感染。
【预后】
有自限性,预后良好。
三、传染性软疣
传染性软疣(molluscum contagiosum),由痘病毒中的传染性软疣病毒(MCV)所引起(表13-5)。其特点为皮肤上发生单个或多个圆形蜡样丘疹,中心有脐凹,并含有干酪样栓塞物。本病是直接接触传染,如公共浴池或通过性接触传播,也可自体接种。
表13-5 痘病毒与人类疾病

【病原学】
软疣病毒(MCV)基因组编码163种蛋白。MCV分为4个亚型,即MCV-1、MCV-2、MCV-3、MCV-4。75%~90%病例由MCV-1感染所致,其余亚型多见于免疫功能缺陷者。成年人的表皮及毛囊漏斗部可有MCV定植。主要传播途径是直接接触(包括性接触),也可通过污染物间接传染。
【临床表现】
1.皮肤损害 初起绿豆大半球形丘疹,后渐增至直径2~8mm,表面有蜡样光泽,呈灰白色或珍珠色,中心脐窝状(图13-10),顶破后有白色乳酪样物质,称为软疣小体,个别皮疹可异常巨大或偶可角化,类似皮角,称为巨大型或角化性传染性软疣。
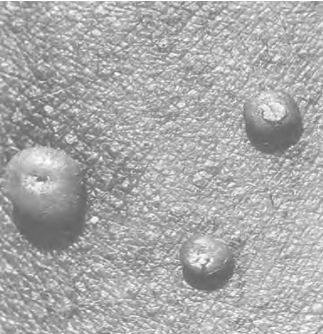
图13-10 传染性软疣
2.发病特征 多见于儿童及青年,按摩师、蒸气浴者、搔抓或剃须自身接种。潜伏期为1周至6个月。损害少数散在,或数个簇集,数目不等,互不融合,好发于儿童的面部、躯干及四肢,成人则在阴毛区及生殖器(彩图13-1)。自觉微痒,病程属自限性,单个皮损持续6~8周,自身接种皮损可达8个月,可自行消退,但亦有持续4~5年或更长时间。
3.临床分型 可分为:①儿童型;②成人型;③巨大型,④HIV型(可发生导致严重毁容皮损,为晚期HIV感染标志)。
4.实验室检查 细胞学检查皮肤刮片示胞质内包涵体。
5.组织病理 特征性表现为棘细胞细质中见大量嗜酸性小包涵体,以后形成嗜碱性包涵体,即软疣小体。电镜可在表皮内发现特征性砖形痘病毒颗粒。
【诊断与鉴别诊断】
蜡样光泽的半球形丘疹,顶端脐窝状凹陷,可挤出乳酪样软疣小体,组织病理或细胞学检查可见胞质内包涵体易于诊断。对单个较大的皮疹,需与疣、单纯疱疹、基底细胞瘤、角化棘皮瘤等鉴别。
【治疗与预防】
1.儿童治疗 宜在利多卡因或丙胺卡因乳膏局麻下局部治疗,斑蝥素外用,可使90%的皮损消退,儿童能耐受亦可用维A酸或外科胶带贴,持续16周90%病例可治愈。
2.一般治疗 用有齿镊子或弯血管钳夹住软疣小体,将之挤出,然后涂以2.5%碘酒、聚维酮碘液或3.3%三氯醋酸,并压迫止血,也可用电干燥,刮匙刮除,液氮冷冻。585nm脉冲染料激光。
3.抗病毒和免疫调节治疗 9-27岁男性可用5%咪喹莫特霜,3/d,每周连续5d,共4周,治愈率超过80%。10%氢氧化钾溶液,2/d,直到皮损出现炎症和浅溃疡时,停止使用,35例完成治疗,儿童中有32例临床治愈,平均疗程30d。口服西咪替丁,40mg/(kg·d),连续2个月,儿童中除3例外,皮损全部消退。
【循证治疗选择】
小镊子夹出包涵体C,外用5%酸化硝酸同时外用5%水杨酸A,外用40%硝酸银糊剂B,外用0.5%足叶草酯B,外用10%聚维酮碘和50%水杨酸B,冷冻治疗C,刮除术C,电干燥法C,外用氢氧化钾溶液B,外用1%~5%咪喹莫特A,外用酚B,斑蝥素D,西咪替丁D,外用西多福韦E,α-干扰素E,维A酸E,脉冲染料激光E。
【预后】
经治疗可复发,但自然病程可自发消退,个别损害可持续2~4个月,感染的持续时间大约为2年。本病预后良好。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。
















