【ICD-10编码】 I40.001
病毒性心肌炎是指病毒侵犯心脏,以心肌炎性病变为主要表现的疾病,有时病变可累及心包或心内膜。
【病因】
引起儿童心肌炎常见的病毒有柯萨奇病毒(B组和A组)、艾柯(ECHO)病毒、脊髓灰质炎病毒、腺病毒、流感病毒、副流感病毒、麻疹病毒、流行性腮腺炎病毒、传染性肝炎病毒等,新生儿期柯萨奇病毒B组感染可导致群体流行,病死率高。
【临床表现】
1.症状 表现轻重不一,取决于年龄与感染的急性或慢性过程,预后大多良好。大多数患儿有发热、咽痛、咳嗽等上呼吸道病毒感染或腹痛、腹泻等消化道病毒感染等前驱症状。心脏受累轻者可无症状或有胸闷、胸痛、心悸、乏力、活动受限等症状,少数重症可发生心力衰竭并严重心律失常、心源性休克、猝死。新生儿患病病情进展快,常见高热、反应低下、呼吸困难、发绀,常有神经、肝和肺的并发症。
2.体征 心脏有轻度扩大,伴心动过速,偶有心动过缓、心律失常、心音低钝及奔马律。有心包炎者可闻及心包摩擦音。重症病例反复心力衰竭者,心脏明显扩大,肺部出现湿啰音及肝、脾大,呼吸急促和发绀,重症患者可突然发生心源性休克、脉搏细弱、血压下降。
【辅助检查】
1.X线检查 心影大小正常或增大,严重者有肺淤血或水肿,少数可伴有心包积液。
2.心电图 可见严重心律失常,包括各种期前收缩、室上性心动过速和室性心动过速、心房颤动和心室颤动,二度和三度房室传导阻滞。心肌明显受累时可见T波降低、ST段改变等。心电图缺乏特异性,应动态观察。
3.超声心动图 轻者无改变。重者可有心房、心室扩大,以左心室扩大为主,或有心包积液、胸腔积液,心力衰竭者心脏收缩功能减退。
4.实验室检查 白细胞计数增高,红细胞沉降率增快,谷草转氨酶、乳酸脱氢酶、磷酸激酶及其同工酶活性增高,肌钙蛋白阳性。
5.病原学检查 以咽拭子、粪便、尿液、血液、心包液进行病毒分离,或者在恢复期做血清补体结合试验、中和试验,可有特异性病毒抗体明显升高。
【诊断标准】
根据1999年中华医学会儿科学分会心血管学组修订后的小儿病毒性心肌炎诊断标准。
1.临床诊断依据
(1)心功能不全、心源性休克或心脑综合征。
(2)心脏扩大(X线、超声心动图检查具有表现之一)。
(3)心电图改变:以R波为主的2个或2个以上主要导联(Ⅰ、Ⅱ、aVF、V5)的ST-T改变持续4d以上伴动态变化,窦房传导阻滞、房室传导阻滞,完全性右(或左)束支阻滞,成联律、多形、多源、成对或并行性期前收缩,非房室结及房室折返引起的异位性心动过速,低电压(新生儿除外)及异常Q波。
(4)肌酸激酶同工酶(CK-MB)升高或心肌肌钙蛋白(cTnI或cTnT)阳性。
2.病原学诊断标准
(1)确诊指标:自患儿心内膜、心肌、心包(活检、病理)或心包穿刺液检查,发现以下之一者可确诊心肌炎由病毒引起。①分离到病毒;②用病毒核酸探针查到病毒核酸;③特异性病毒抗体阳性。
(2)参考依据:有以下之一者结合临床表现可考虑心肌炎系病毒引起。①自患儿粪便、咽拭子或血液中分离到病毒,且恢复期血清同型抗体滴度较第1份血清升高或降低4倍以上;②病毒感染早期患儿血中特异性IgM抗体阳性;③用病毒核酸探针自患儿血中查到病毒核酸。
3.确诊依据
(1)具备临床诊断依据2项,可临床诊断为病毒性心肌炎。发病同时或发病前1~3周有病毒感染的证据支持诊断者。
(2)同时具备病原学确诊依据之一者,可确诊为病毒性心肌炎;具备病原学参考证据之一者,可临床诊断为病毒性心肌炎。
(3)凡不具备诊断依据,应给予必要的治疗或确诊,根据病情变化,确诊或除外心肌炎。
(4)应除外风湿性心肌炎、中毒性心肌炎、先天性心脏病、结缔组织病以及代谢性疾病的心肌损害、甲状腺功能亢进症、原发性心脏病、原发性心内膜弹性纤维增生症、先天性房室传导阻滞、心脏自主神经功能异常、β受体功能亢进症及药物引起的心电图改变。
4.分期
(1)急性期:新发病,症状及检查阳性发生明显且多变,一般病程在6个月以内。
(2)迁延期:临床症状反复出现,客观检查指标迁延不愈,病程多在6个月以上。
(3)慢性期:进行性心脏增大,反复心力衰竭或心律失常,病情时轻时重,病程在1年以上。
【鉴别诊断】
1.风湿性心肌炎 多见于5岁以后学龄前和学龄期儿童,有前驱感染史,除心肌损害外,病变常累及心包和心内膜,临床有发热、大关节肿痛、环形红斑和皮下小结。体检心脏增大,窦性心动过速,心尖二尖瓣区可听到收缩期反流性杂音,偶可听到心包摩擦音。抗链球菌溶血素O(ASO)增高,咽拭子培养A族链球菌生长,红细胞沉降率增快,心电图可出现一度房室传导阻滞。
2.β受体功能亢进症 系β肾上腺素能受体的反应性增高所引起的交感神经活动亢进的一系列临床表现及心电图非特异性ST-T改变。多见于6—14岁学龄女童,疾病的发作和加重常与情绪变化(如生气)和精神紧张(如考试前)有关,症状多样性,但都类似于交感神经兴奋性增高的表现。体检心音增强,心电图有T波低平倒置和ST-T改变,普萘洛尔试验阳性。
3.先天性房室传导阻滞 多为三度房室传导阻滞,患儿病史中可有晕厥和阿-斯综合征发作,但多数患儿耐受性好,一般无胸闷、心悸、面色苍白等。心电图提示三度房室传导阻滞,QRS波窄,房室传导阻滞无动态变化。出生史及既往史有助于诊断。
4.自身免疫性疾病 多见全身性幼年型类风湿关节炎和系统性红斑狼疮。全身性幼年型类风湿关节炎主要临床特点为发热、关节疼痛、淋巴结、肝脾大、充血性皮疹、红细胞沉降率增快、C反应蛋白增高、白细胞计数增多、贫血及相关脏器的损害。累及心脏可有心肌酶谱增高,心电图异常。对抗生素治疗无效而对激素和阿司匹林等药物治疗有效。系统性红斑狼疮多见于学龄女童,可有发热,皮疹,血白细胞、红细胞和血小板计数减低,血中可查找到狼疮细胞,抗核抗体阳性。
5.川崎病 多见于2—5岁幼儿,发热,眼球结膜充血,口腔黏膜弥散性充血,口唇皲裂,杨梅舌,浅表淋巴结肿大,四肢末端硬性水肿,超声心动图示冠状动脉多有病变。需要注意的是,重症川崎病并发冠状动脉损害严重时,可出现冠状动脉栓塞、心肌缺血,心电图可出现异常Q波,此时应根据临床病情和超声心动图进行鉴别诊断。
【治疗】
1.一般治疗
(1)休息:急性期应卧床休息,一般3~4周,如心脏增大及心力衰竭者应休息3~6个月,随后逐渐恢复正常活动,病重者给予心电监护、吸氧。
(2)营养管理:清淡饮食。
2.对症治疗 防治诱因,控制继发细菌感染,控制心力衰竭,纠正心律失常,抢救心源性休克。
3.药物治疗
(1)抗病毒治疗:可选用利巴韦林、更昔洛韦和干扰素、中药黄芪颗粒等抗病毒治疗,但疗效不确切。
(2)改善心肌代谢,增进心肌营养:维生素C100~200mg/(kg·d),稀释成10%~12.5%溶液,静脉注射,每日1次,疗程为15~30d。1,6二果糖二磷酸100~250mg/(kg·d),静脉滴注,疗程为10~14d。泛癸利酮10~30mg/d,分次服用,疗程为1~3个月。亦可用磷酸肌酸营养心肌。
(3)使用静脉丙种球蛋白2g/kg,于2~3d分次静脉滴注,减轻心肌细胞损害,同时增加心肌细胞收缩功能。
(4)糖皮质激素:通常不用,对重症合并心源性休克及严重心律失常(三度房室传导阻滞、室性心动过速)患儿,应早期、足量应用。糖皮质激素可选用泼尼松或泼尼松龙,开始用量为2mg/(kg·d),分3次口服,持续1~2周逐渐减量,至8周左右减量至0.3mg/(kg·d),并维持此量至第16~20周,然后逐渐减量至第24周停药。根据患儿情况,疗程可相应缩短或延长。危重病例可采用冲击治疗,用甲泼尼龙10mg/(kg·d),2h静脉输入,连续用3d,然后逐渐减量或改口服,减量的方法及疗程同上。
【并发症及处理】
1.心源性休克 地塞米松,每次0.5~1.0mg/kg,静脉注射。大剂量维生素C,每次2~5g,静脉注射,每2~6小时1次,病情好转后改为每日1~2次。补液、纠正酸中毒。血压仍不升高或升高不满意者,应使用升压药维持血压。使用洋地黄类药物改善泵功能。
2.心力衰竭 基本药物为洋地黄及利尿药,但患者对洋地黄的敏感性增高,易发生洋地黄中毒(常表现为心律失常),故心肌炎患者只用常规剂量的2/3。使用利尿药时,应注意补钾。必要时联合使用排钾和保钾性利尿药。
3.缓慢性心律失常 严重窦性心动过缓和高度房室传导阻滞者应及时给予大剂量糖皮质激素,静脉滴注异丙肾上腺素、阿托品或山莨菪碱、大剂量维生素C,多数患者在4周内恢复窦性心律和正常传导。必要时安装临时或永久心脏起搏器。
4.快速性心律失常 β受体阻滞药和胺碘酮是首选的治疗药物。控制心房颤动心室率可选用β受体阻滞药、洋地黄、地尔硫 或维拉帕米。若治疗室上性或室性心动过速,可使用胺碘酮。必要时行电复律治疗。严重危及生命的快速性心律失常,可给予糖皮质激素治疗。必要时置入体内自动除颤器。
或维拉帕米。若治疗室上性或室性心动过速,可使用胺碘酮。必要时行电复律治疗。严重危及生命的快速性心律失常,可给予糖皮质激素治疗。必要时置入体内自动除颤器。
【特殊危重指征】
1.休克,精神、反应差。
2.气促、心率增快、肝大、水肿、面色苍白等心力衰竭表现。
3.室上性或室性心动过速,药物控制不理想。
4.严重窦性心动过缓和高度房室传导阻滞、晕厥等。
【分级及诊治指引】
病毒性心肌炎分级及诊治指引见表12-5。
表12-5 病毒性心肌炎分级及诊治指引

【入院标准】
1.诊断明确者。
2.出现心脏增大、心肌酶增高、心电图异常等可疑病例。
【会诊标准】
出现严重并发症如大量胸、腹腔液及心包积液,心力衰竭、心源性休克、心肌梗死等表现,需请ICU医师会诊。
【谈话要点】
1.本病病因是病毒侵犯心脏,尚无特效治疗,轻症预后好,重症由于心肌损害严重而预后差,可发生猝死。少数心肌炎可发展演变为扩张型心肌病。防治诱因,控制继发细菌感染,控制心力衰竭,纠正心律失常,抢救心源性休克。
2.血常规,尿常规,大便常规,C反应蛋白(CRP),红细胞沉降率,免疫五项,凝血功能,输血前四项,CK-MB,肌钙蛋白,心、肝、肾功能,血电解质,病原学检查,胸部正、侧位X线片,心电图,超声心动图等是必须进行的检查。
3.目前治疗方法是急性期卧床休息,给予促进心肌代谢、营养心肌等治疗,严重者给予糖皮质激素治疗。
4.及时治疗严重合并症。
5.此次入院的预计费用。
【出院标准】
1.临床症状好转。
2.心律失常控制。
3.心功能不全恢复。
4.无需要住院处理的并发症和(或)合并症。
【出院指导】
1.出院后1年内定期到心血管门诊复诊,按时服药。
2.出现以下紧急情况需及时返院或到当地医院治疗:①出现气促、面色苍白、呼吸困难、胸闷、胸痛,伴心悸、气短。②出现心律失常、低血压。
3.健康宣教
(1)保证足够的蛋白质、营养丰富、易于消化的饮食。
(2)急性期(一般3~4周)应卧床休息,如心脏增大及心力衰竭者应休息3~6个月,随后逐渐恢复正常活动。
(3)治疗有效时临床症状消失,心功能正常,血清心肌酶谱、心肌肌钙蛋白正常,心电图及X线检查正常,轻症者随访1年仍正常者为基本治愈,重症者病情可迁延数年。
【门急诊标准流程】
病毒性心肌炎门急诊标准流程见图12-9。
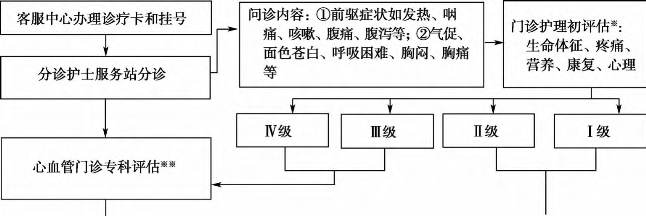

图12-9 病毒性心肌炎门急诊标准流程
※门诊护理初评估根据《儿科急诊预检分诊指引》进行,详见附录C;※※专科评估根据表12-5进行
【住院标准流程】
病毒性心肌炎住院标准流程见图12-10。

图12-10 病毒性心肌炎住院标准流程
※住院护理初评估根据《病人入院护理评估记录》进行,使用疼痛、营养等评估工具,详见附录D;※※专科评估根据表12-5进行
(黄 萍 张 丽 李 伟)
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。















