腹泻和便秘是常见的药源性疾病,症状有时较轻,几天就可痊愈;有时有可能很重,甚至会危及生命。因健康人和患者都会出现腹泻和便秘的症状,使得药源性腹泻和便秘的鉴别有很大的难度。加之腹泻和便秘有时会在用药几个月后才出现,使得它的鉴别更加复杂。
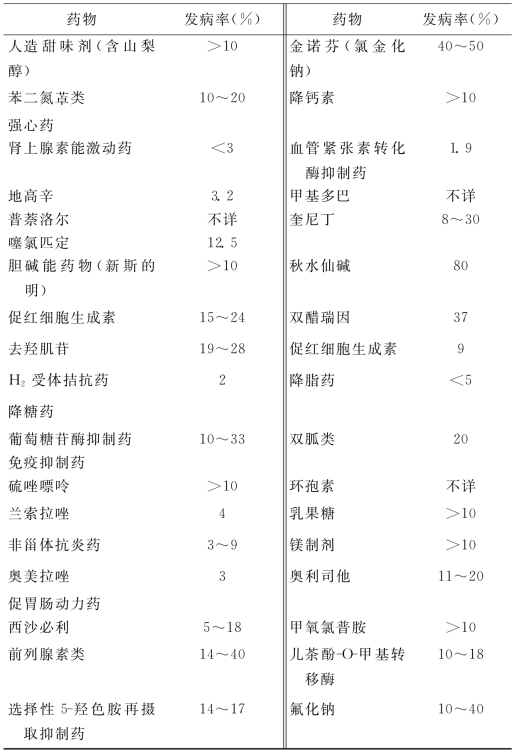
【病因】 表5-6中列出了已报道的引起腹泻和便秘的常用处方药,但是这个表并非详尽无遗,因为腹泻和便秘是许多药物的常见不良反应,理论上大多数药物均可导致腹泻和便秘。
表5-6 引起药源性腹泻的药物

(续 表)
【临床表现】 尽管腹泻和便秘从字面上看起来很容易理解,但是因为肠排便习惯、粪便的状态和粪便的排出量在不同的个体及人群中变化较大,因此,建立一个标准定义是比较困难的,所以遇到一个患药源性腹泻的患者,应该考虑到年龄、体重及共病等情况。
1.腹泻 腹泻表现为肠蠕动频率加快,粪便性状改变及日排便量增加。有时会有腹部痛性痉挛或里急后重甚至血样便的现象。患者可因此而出现体重减轻、虚弱、直立性低血压、心动过速、水、盐电解质紊乱等症状。药物可引起急性或慢性腹泻,发作的72h内症状减轻者可视为急性药源性腹泻,急性腹泻者可伴有恶心、呕吐、腹痛、头痛、发热、寒战等其他不适。肠蠕动频率加快,一般无血便,症状一般持续12~60h。慢性腹泻的典型特征是在很长一段时间内频繁发作,药源性慢性腹泻的鉴别比急性腹泻更加困难,要区别于脂肪和糖类吸收障碍引起的排便次数增加,需要借助一些化验来辅助诊断。如果医师不具备药学常识,给糖类吸收障碍的患者服用了含蔗糖、乳糖或果糖的药物,就会导致药源性腹泻。
药源性腹泻与化疗药物有关也已得到验证,尤其是氟尿嘧啶、伊立替康和亚叶酸,有研究发现会引起致命胃肠道症状。表现为严重腹泻、恶心、呕吐、食欲减退、腹部绞痛等症状,伴有严重脱水、嗜中性粒细胞减少、高热、电解质失衡等临床表现。严重的腹部绞痛将是腹泻的早期信号。因此对于使用化疗药物的患者一定要尽早监测和防止危及生命的腹泻的发生。
由难辨梭菌引起的腹泻一般会在使用抗生素治疗的几天后发生,可持续到停药后8周。难辨梭菌和假膜性肠炎引起的腹泻(一般无血便)表现为粪便呈黏液样、绿色、恶臭味、水样便、腹痛、胃胀气、低热、白细胞增多等特征。
2.便秘 排便坚硬、每周排便次数少于3次或排便费力都可认为是便秘,可表现为急性或慢性便秘,病程长达6周以上者可视为慢性便秘。药源性便秘如无肠梗阻或穿孔发生则不必住院治疗,肠梗阻或穿孔表现为发热、白细胞增多、腹痛、腹胀及全身不适。
【致病机制】
1.腹泻 主要是减少水和电解质的吸收及增加水和电解质在胃肠道中的主动分泌。这些因素最终都会导致粪便的体积和重量的增加。增加主动分泌的药物可改变肠蠕动并引起腹泻。药物改变的肠蠕动有三种机制:缩短小肠的接触时间;加快结肠的排空;细菌过度生长。药源性渗透性和分泌性腹泻都有水吸收的减少,药源性分泌性腹泻由在肠腔中增加分泌或减少吸收大量水和电解质的药物引起,如乳果糖、山梨醇、镁制剂可延长水和电解质在肠腔中的滞留时间,增加肠腔渗透压,引起腹泻。促动力药可减少食糜接触肠上皮的时间,由此引起异常的吸收和分泌以至于导致腹泻。
糖类、脂肪和胆汁酸的吸收障碍都可引起腹泻,药源性腹泻主要是因为脂肪吸收障碍,又称为脂肪泻。药物会阻碍小肠的脂肪酸吸收,使脂肪酸进入结肠并在那里抑制了液质的吸收,从而造成脂肪泻。假膜性结肠炎引起的腹泻发病机制是肠道内细菌感染,尤其是难辨梭菌的感染。难辨梭菌分泌肠毒素A和细胞毒素B,这两种毒素均可引起腹泻。肠毒素A黏附于肠细胞的刷状缘膜,导致损害及炎性反应。细胞毒素B也可造成胃肠道黏膜损坏。
2.便秘 其机制可分为两种:功能性便秘和器质性便秘。药源性便秘通常属于功能性便秘,而器质性便秘(例如,因肿瘤、肠扭转所致)一般不是由药物引起的。功能性便秘是因为结肠的神经调节或运动功能的异常状况导致,结肠的功能障碍延长粪便的通过时间发生便秘。正常情况下,通常结肠的排出过程不超过4d,然而,因为通过时间的延长,结肠内容物的排出将会延长至10d,造成大便干燥。
【防治措施】
1.腹泻
(1)合适的饮食和充足的液体摄入量可以防止腹泻,但是对于服用有可能诱发腹泻的药物的患者还是要采取预防腹泻的措施。医务人员应该避免给患者使用含高浓度山梨醇的药物,可选用药源性腹泻风险较低的替代药物,逐渐加大药物剂量,慎用抗生素都是降低药源性腹泻发病率的方法。
(2)因服用离子和多种维生素而引起胃肠绞痛和腹泻的患者,如能餐中服用这类药,将会使症状缓解。接受化疗的患者的饮食以少量多餐为好。
(3)大约90%的急性腹泻病例无须医疗干预,停药的几日内会逐渐痊愈,甚至有些病例在继续原来治疗的情况下,腹泻也可逐渐好转。
(4)治疗药源性腹泻的关键在于判定致病药物,医师应了解患者在最近6~8周内所新接触的药物,包括处方药、非处方药、补充营养药、无糖食物、违禁药品、乙醇或含咖啡因产品。液体的山梨醇使用时应注意阅读产品标签上标明的含量。
(5)出现腹泻症状时首先应该停药。对于药源性腹泻不应首选止泻药,只有在排除了难辨梭菌感染后方可考虑使用止泻药。如怀疑难辨梭菌感染时,禁用地芬诺酯这类抑制肠蠕动的药物。
(6)肿瘤患者可用止泻药治疗继发于化疗的腹泻,肿瘤治疗引起的腹泻已确认是危及生命的胃肠道并发症。
2.便秘
(1)患者可保持运动、增加液体摄入和高纤维饮食来降低便秘加重的可能性,医务人员可通过几种方式来预防药源性便秘,如根据患者的身体情况来调节药物剂量、使用便秘发病率高的药物时逐渐增加剂量、使用便秘发病率较低的替代药物等。对使用阿片制剂的患者可以通过改变给药途径来减少便秘的发生。
(2)与药源性腹泻一样,当发生便秘时首先应判断致病的药物并停药,停药后症状会有所减轻,如治疗需要无法停药时,可以减少药物剂量和使用替换药物。进食高纤维和液体量大的膳食也会有助于减轻便秘。
(3)如果调整生活方式和饮食习惯,便秘仍然未见减轻,可进行药物治疗。增加粪便容积药物、软化剂、轻泻剂、容积性泻药、盐类泻剂都可通过增加体积、降低硬度或使粪便易于通过消化道,来减少便秘的发生。刺激性泻药药物本身或其在体内的代谢产物刺激肠壁,使肠蠕动加强而促进排便,服用过量可导致腹痛和盆腔出血,应慎用。长期或过量使用可妨碍钙、磷及脂溶性维生素的吸收,将导致电解质紊乱、脱水、维生素吸收不良、脂肪泻、骨软化及泻药依赖等问题。
(4)阿片受体拮抗药,如纳洛酮和纳曲酮可逆转外周性及中枢性阿片作用,因而可有效地治疗采取其他措施无效的阿片引起的便秘,但同时也要考虑会减弱阿片类药物的止痛作用。
免责声明:以上内容源自网络,版权归原作者所有,如有侵犯您的原创版权请告知,我们将尽快删除相关内容。














